Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.47 no.4 Bogotá Jul./Dec. 2022 Epub May 27, 2023
https://doi.org/10.36104/amc.2022.2567
Presentación de casos
Angiopatía amiloide cerebral en octogenaria
a Universidad del Va lle, Facultad de Salud, Departamento Medicina Familiar, Programa de Geriatría; Cali (Colombia)
b Universidad del Valle, Escuela de Medicina, Sección radiodiagnóstico; Cali (Colombia)
c Universidad del Valle, Facultad de Salud, Departamento Medicina Familiar, Programa de Geriatría; Cali (Colombia)
d PhD. Institute of Public Health, College of Pharmacy and Pharma ceutical Sciences, Florida A & M University, Tallahassee, Florida, USA.
La angiopatía amiloide cerebral se presenta con hemorragia intracerebral lobular, demencia o eventos neurológicos transitorios. Ocurre como resultado del depósito de (3-amiloide en la media y la adventicia de las arterias pequeñas, los capilares de las leptomeninges y la corteza cerebral. Su prevalencia aumenta con la edad y su asociación con deterioro cognitivo está bien establecido. Se presenta el caso de una mujer de 80 años, previamente independiente, sin discapacidad ni deterioro cognitivo, con antecedente de hipertensión arterial sistémica bien controlada, quien consultó por episodio convulsivo de novo y focalización neurológica. Durante el seguimiento imagenológico se documentó presencia de dos macrohemorragias parietooccipitales bilaterales, acontecidas en dos momentos diferentes durante la evolución del cuadro clínico, hallazgos que fueron atribuidos a la presencia de angiopatía amiloide cerebral, finalmente la paciente falleció durante dicha hospitaliza ción. En esta presentación de caso se discuten los criterios diagnósticos para considerar la presencia de angiopatía amiloide cerebral, el pronóstico y la razón que llevó a la muerte. (Acta Med Colomb 2022; 47. DOI:https://doi.org/10.36104/amc.2022.2567).
Palabras clave: angiopatía amiloide cerebral; hemorragia intracerebral; pronóstico; anciano; mortalidad
Cerebral amyloid angiopathy presents with lobar intracerebral hemorrhage, dementia or tran sient neurological events. It occurs due to P-amyloid deposits in the media and adventitia of small arteries, leptomeningeal capillaries and the cerebral cortex. Its prevalence increases with age, and its association with cognitive impairment is well established. We present the case of an 80-year-old previously independent woman with no disabilities or cognitive impairment, and a history of well-controlled systemic arterial hypertension who consulted due to a de novo seizure and focal neurological deficits. On imaging follow up, two bilateral parietal-occipital macrohemorrhages were found, which occurred at two different times during the development of the clinical condition. These findings were attributed to cerebral amyloid angiopathy, and the patient ultimately died during this hospitalization. In this case presentation, we discuss the diagnostic criteria for considering the presence of cerebral amyloid angiopathy, its prognosis, and the reason it led to death. (Acta Med Colomb 2022; 47. DOI:https://doi.org/10.36104/amc.2022.2567).
Keywords: cerebral amyloid angiopathy; intracerebral hemorrhage; prognosis; older adult; mortality.
Introducción
La angiopatía amiloide cerebral (AAC) representa el 15% de todas las hemorragias intracerebrales no traumáticas en personas mayores de 60 años 1. En los adultos mayores (AM) de 70 años, representa el 50% de todos los hemato mas lobares 2. Se caracteriza por el depósito extracelular de proteínas fibrilares (β-amiloide) en las paredes de los vasos de pequeño y mediano tamaño de la corteza cerebral y las meninges, afecta principalmente los lóbulos parietal y occipital 3. Es una causa importante de hemorragia intrace rebral lobar y deterioro cognitivo en los AM y se asocia con una alta prevalencia de marcadores de enfermedad de vasos pequeños, incluidas las hiperintensidades de la sustancia blanca y microhemorragias cerebrales 4. En los pacientes con enfermedad de Alzheimer la prevalencia de AAC es 48% 5 y en la población general la prevalencia es 23% 5.
El depósito de amiloide en la media de los vasos puede ser extenso como para causar necrosis de la pared del vaso, formación de microaneurismas y hemorragia lobular 4. Estos pacientes pueden presentarse con un amplio espectro clínico, que incluye deterioro cognitivo, hemorragia intra-cerebral lobar y episodios neurológicos focales transitorios 6. La manifestación clínica más común de la AAC es la hemorragia intracerebral lobular aguda, estas hemorragias pueden causar hemiparesia por afectación de las neuronas motoras y los tractos piramidales. Una hemorragia lobular grande puede causar depresión de la conciencia por afec tación directa o efecto secundario de masa en las redes del sistema reticular activante 7.
Aunque la AAC ocurre hasta cierto punto en práctica mente todos los casos de enfermedad de Alzheimer, puede ocurrir de forma independiente, especialmente en personas de edad avanzada 8. También puede ocurrir esporádica mente o con ocurrencias familiares por ejemplo hemorragias cerebrales hereditarias con angiopatía amiloide de tipo islandés (HCHWA-I), angiopatía amiloide hereditaria con cistatina C 9.
Todas las complicaciones secundarias a AAC son de terminantes para aparición de síndromes y condiciones geriátricas en la población de AM, con mayor riesgo de discapacidad catastrófica, declinación funcional progresiva, deterioro neurocognitivo rápidamente progresivo, síndrome de inmovilidad crónica, alto riesgo de úlceras por presión, disfagia y desnutrición, así como tasas elevadas de morta lidad 4.
La importancia de la presentación de este caso radica que esta condición clínica es casi exclusiva de AM, muchas veces poco sospechada y además con consecuencias adversas en salud, no solo por disminución de expectativa de vida sino en afectación de calidad de vida acompañada de altas tasas de discapacidad, dependencia y aislamiento social.
Se presenta el caso de una AM quien consultó por episo dio convulsivo de novo y focalización neurológica, a quien se le documentan hemorragias intracerebrales lobulares en dos momentos diferentes de la evolución del cuadro clíni co, dichos hallazgos se atribuyeron a AAC, con evolución clínica desfavorable que desencadenó su fallecimiento.
Presentación del caso
Mujer de 80 años, quien consultó por cuadro clínico de tres días de evolución consistente en cefalea holocraneana insidiosa y posterior disminución de su estado de conciencia asociado con presencia de convulsiones tónico-clónicas ge neralizadas de novo, con posterior focalización neurológica, incontinencia de esfínteres, desorientación y disartria.
Presentaba antecedentes de hipertensión arterial sistémica tratada con amlodipino 5 mg/día, losarían 50 mg/12 horas, negaba diabetes, uso de drogas recreativas, consumo de cigarrillo o antecedentes familiares relevantes.
Previo al cuadro actual, era independiente en actividades de vida diaria, sin queja de memoria y sin deterioro nutri tional o neurológico.
Al examen físico de ingreso con presión arterial 110/70 mm Hg, pulso de 89 lpm, FR 18 rpm, afebril, pulsioximetría de 97% con FIO2 21%, el examen cardiopulmonar normal, a nivel neurológico, paciente somnolienta, se alertaba al llamado, desorientada en tiempo y lugar, orientada en per sona, con presencia de hemiparesia izquierda, sin alteración sensitiva, y en la evaluación de pares craneales con parálisis facial central, los reflejos osteotendinosos sin alteración, marcha no evaluable, Glasgow 12/15 puntos.
En los laboratorios relevantes de ingreso presentó tiem pos de coagulación y conteo de plaquetas normales. Las imágenes de cerebro practicadas al ingreso (tomografía computada, resonancia magnética contrastada, angiografía y angioresonancia) evidenciaron macrohemorragia cerebral derecha aguda multifocal, edema perilesional y hemorragia subaracnoidea ipsolateral, demás de signos de hipotrofia cerebral leve y cambios sospechosos de microangiopatía crónica (Figura 1). No presentó signos radiológicos de lesiones intracraneales tipo tumor, malformación vascular, aneurisma, ni estenosis u oclusión arterial y/o venosa.
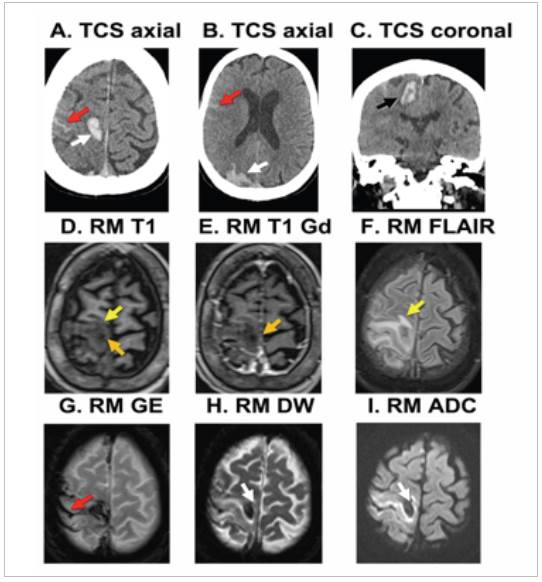
Figura 1 Imágenes cerebrales iniciales. A-C: tomografía computada sin contraste (TCS); D -1: resonancia magnética (RM). Se observan sangrados agudos derechos parieto-occipital y de circunvolución precentral (flechas blancas), que afectan regiones cortical, subcortical y sustancia blanca profunda (flecha negra); hemorragia subaracnoidea aguda parieto-temporal derecha, Fisher II (flecha roja) y edema cerebral derecho, manifestado con asimetría del tamaño de surcos cerebrales y cambios del tejido adyacente perilesional (flecha amarilla). No se observa realce con el medio de contraste (flecha naranja).
Se interpretó el caso como posible AAC, se ofreció ma nejo médico con control farmacológico de cifras tensionales y medidas de soporte básico como hidratación adecuada y manejo anticonvulsivante y además, se desestimó manejo neuroquirúrgico dado que la hemorragia no provocaba efecto de masa ni signos de hipertensión endocraneana.
Durante la hospitalización la paciente persistió con hemiparesia izquierda y somnolencia, en el día 11 de estancia la paciente presentó mayor deterioro de su estado neurológico tipo coma. Se le practica nueva tomografía cerebral simple de control donde se evidencia nueva macrohemorragia izquierda de características similares a la ya descrita, drenada al ventrículo ipsolateral (Figura 2), en este momento se consideró ofertar manejo con soporte básico y confort, sin medidas invasivas ni criterios de ingreso a la unidad de cuidados intensivos debido al pobre pronóstico neurológico. La paciente falleció al día 15 de hospitalización.

Figura 2 Imágenes de tomografía computada sin contraste (TCS) del día 11 de hospitalización. Se muestra nuevo sangrado agudo parieto-occipital izquierdo (flecha blanca), también afectando regiones cortical, subcortical y sustancia blanca profunda (flecha negra). Nótese la mayor severidad del sangrado y del edema perilesional (flecha amarilla), con compresión parcial del cuerno occipital del ventrículo ipsolateral y sangrado al interior del mismo (flecha violeta). El sangrado parietooccipital derecho ahora es poco notorio, dado el tiempo de evolución el mismo (flecha azul), comparar configura 1B.
Discusión
La paciente presentada, es una AM de 80 años, en donde los casos de AAC son más frecuentes, constituyendo una causa importante de hemorragia intracerebral lobular en este grupo de personas 2,10. La incidencia depende en gran medida de la edad, siendo más frecuente en los mayores de 80 años. En una serie de 784 casos de autopsias, la prevalencia de AAC osciló entre 2.3% para los pacientes de entre 65 y 74 años, 8.0% para los de 75 a 84 años y 12.1% en los pacientes mayores de 85 años 11.
Entre los AM con AAC la manifestación clínica más común es la hemorragia intracerebral lobar aguda, las cuales surgen con mayor frecuencia en las regiones posteriores del cerebro, dependiendo del sitio de afectación se presen tarán los síntomas neurológicos 11. Cuando las lesiones hemorrágicas son pequeñas pueden asociarse con déficits focales o síntomas neurológicos focales transitorios atribui dos a disfunción de la corteza subyacente. En el caso de la paciente, debutó con episodio convulsivo, compromiso del estado de conciencia y posterior focalización neurológica, evidenciándose en tomografía cerebral macrohememorragias (Figura 1).
La presencia de AAC debe considerarse como diagnósti co diferencial en pacientes AM con hallazgos de hemorragias agudas o crónicas en la resonancia magnética cerebral en ausencia de una causa alternativa obvia. En el caso de la paciente, se pudo observar que tenía antecedente de HTA, pero esta se encontraba en tratamiento médico previo y al momento del ingreso hospitalario las cifras tensionales esta ban bien controladas, además los hallazgos de la resonancia magnética evidenciaron la presencia de una hemorragia lobar superficial característica de AAC y no había presencia de pequeñas áreas de hemorragias profundas que son más frecuentemente encontradas en la hemorragia de origen hipertensivo, siendo este un hallazgo distintivo importante y por lo cual sugiere que la etiología de la hemorragia cerebral de la paciente estaba más asociada con una AAC y no a una emergencia hipertensiva 1.
La AAC definida, solo se diagnostica post-mortem 12. Un examen patológico completo del cerebro que muestre depósito de amiloide con vasculopatía, evidencia de hemorragia cerebral y ausencia de otras lesiones diagnósticas, confirma el diagnóstico. Los Criterios de Boston se propusieron en 1990 para estandarizar la definición de AAC, que comprenden criterios clínicos, de imagen y patológicos 12. De acuerdo con estos criterios, la AAC probable se diagnostica en pacientes mayores de 55 años con una historia clínica adecuada y hallazgos de resonancia magnética que demuestren hemorragias múltiples limitadas a la región lobar, cortical y cortico subcortical de diferentes tamaños y edades (se permiten hemorragias cerebelosas) sin otra explicación. En el caso presentado la paciente cumplía con todos los criterios, lo cual permitió respaldar el diagnóstico de probable AAC con ayuda de la RM, en donde se debe buscar la presencia de dos o más hemorragias en las regiones lobulares del cerebro no atribuibles a otra causa 12, en este caso, la paciente presentó dos zonas de macrohemorragias cerebrales localizadas en diferentes territorios y diferentes momentos de la evolución del caso clínico, sin otra causa clara de hemorragia cerebral no traumática, lo que hace altamente sugestivo de AAC.
La aparición de hemorragia intracerebral localizada sub-corticalmente en diferentes sitios y/o en ocasiones separadas en un paciente AM no hipertenso, especialmente si hay demencia, sugiere hemorragia relacionada con angiopatía amiloide cerebral 13. Sin embargo, la hipertensión puede estar presente en tales casos y la demencia no es en absoluto un requisito previo, como se presentó en la paciente, la cual tenía antecedente de hipertensión arterial bien controlada, y durante el ingreso hospitalario y la evolución del cuadro sin la presencia de crisis hipertensivas, además sin antecedente de trastorno neurocognitivo mayor, dado que no presentaba queja de memoria previa ni de otras alteraciones cognitivas en el contexto de una paciente completamente independiente en actividades de vida diaria.
Los hematomas que se observan en tomografías computarizadas son de importancia en el diagnóstico diferencial 13, en la paciente se observaron macrohemorragias lobares localizadas en diferentes territorios y en diferentes tiempos de evolución del cuadro clínico (Figuras 1 y 2), con una angiografía de vasos cerebrales que descartó lesiones vas culares u otras etiologías que explicaran el origen de dichas hemorragias.
Por otro lado, la indicación de la cirugía en la hemorragia cerebral que no amenaza la vida relacionada con la AAC es controversial 13. Así mismo, la intervención quirúrgica es el único medio para obtener un diagnóstico positivo fiable, aunque los datos clínicos y de seguimiento de la tomografía cerebral lo pueden sugerir, especialmente si se producen varios sangrados repetidos, como en el caso presentado. Además, la cirugía conlleva un riesgo inherente de dete rioro debido al resangrado, por lo cual no se recomienda la cirugía con el único objetivo de obtener un diagnóstico histopatológico, excepto en circunstancias especiales, como cuando existe posibilidad de un diagnóstico diferencial o si el paciente lo desea explícitamente 13. De lo contrario, el manejo conservador con un seguimiento minucioso parece ser la mejor alternativa 2. No se dispone de tratamiento médico para la AAC, en el caso de la paciente se le brindó manejo médico, con medidas de soporte convencionales, con especial énfasis en control de cifras tensionales, adecuada hidratación y prevención de nuevas crisis convulsivas.
El pronóstico desfavorable en caso de una hemorragia lobular se encuentra asociado con edad avanzada (mayor de 80 años) y el tamaño del hematoma 14. La mortalidad general en la hemorragia lobar aguda debida a AAC está en el rango de 10 a 30%, con mejor pronóstico para pacientes con hematomas más pequeños (< 50 ml) y mayor nivel de conciencia al ingreso (escala de coma de Glasgow ≥ 8)14. Dentro de los factores asociados con la muerte de la paciente se tenían: el tamaño del hematoma, la edad avanzada, la presencia de lesiones múltiples en diferentes tiempos de la evolución del cuadro clínico, los cuales llevaron a la evo lución desfavorable y al exitus.
La trayectoria funcional que llevó a la muerte de la pa ciente puede explicarse según la teoría de compresión de morbilidad 15, donde se presenta una enfermedad catas trófica al final de su vida, en este caso la AAC, pero previo a este evento la paciente logró tener una vida saludable con adecuada funcionalidad hasta una edad muy avanzada y la pérdida de su autonomía solo se presentó al final de su trayectoria funcional, por lo que el periodo de discapacidad fue muy corto, solo al final de su vida hubo alto deterioro en su estado de salud, compromiso severo en su funciona lidad, altos costos en salud y ausencia de un tratamiento definitivo, desencadenando finalmente todos los desenlaces ocurridos 15.
References
1. Van Etten ES, Gurol ME, Van Der Grond J, Haan J, Viswanathan A, Schwab KM, et al. Recurrent hemorrhage risk and mortality in hereditaiy and sporadic cerebral amyloid angiopathy. Neurology. 2016;87(14): 1482-7. [ Links ]
2. Viswanathan A, Greenberg SM. Cerebral amyloid angiopathy in the elderly. Ann Neurol. 2011;70(6):871-80. [ Links ]
3. Charidimou A, Gang Q, Werring DJ. Sporadic cerebral amyloid angiopathy revisited: Recent insights into pathophysiology and clinical spectrum. J Neurol Neurosurg Psychiatry. 2012;83(2): 124-37. [ Links ]
4. Smith EE, Greenberg SM, Smith E, Greenberg Kistler SM. Beta-amyloid, blood vessels and brain function NIH Public Access. Stroke [Internet]. 2009;40(7):2601-6. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2704252/pdf/nihms-114450.pdf [ Links ]
5. Jäkel L, De Kort AM, Klijn CJM, Schreuder FHBM, Verbeek MM. Preva lence of cerebral amyloid angiopathy: A systematic review and meta-analysis. Alzheimer's Dement. 2021;(Januaiy):1-19. [ Links ]
6. Samarasekera N, Smith C, Salman RAS. The association between cerebral amyloid angiopathy and intracerebral haemorrhage: Systematic review and meta-analysis. J Neurol Neurosurg Psychiatry. 2012;83(3):275-81. [ Links ]
7. Vinters H V. Cerebral amyloid angiopathy a critical review. Stroke. 1987;18(2):311-24. [ Links ]
8. Viswanathan A, Patel P, Rahman R, Nandigam RNK, Kinnecom C, Bracoud L, et al. Tissue microstructural changes are independently associated with cogni tive impairment in cerebral amyloid angiopathy. Stroke. 2008;39(7): 1988-92. [ Links ]
9. Calero M, Pawlik M, Soto C, Castaño EM, Sigurdsson EM, Kumar A, et al. Distinct properties of wild-type and the amyloidogenic human cystatin C variant of hereditary cerebral hemorrhage with amyloidosis, Icelandic type. J Neurochem. 2001;77(2):628-37. [ Links ]
10. Greenberg SM, Charidimou A. Diagnosis of Cerebral Amyloid Angiopathy. Stroke. 2018;49(2):491-7. [ Links ]
11. Melchor JP, McVoy L, Van Nostrand WE. Charge alterations of E22 enhance the pathogenic properties of the amyloid p-protein. J Neurochem. 2000;74(5): 2209 12. [ Links ]
12. Nicoll JAR, Burnett C, Love S, Graham DI, Dewar D, Ironside JW, et al. High frequency of apolipoprotem E e2 allele in hemorrhage due to cerebral amyloid angiopathy. Ann Neurol. 1997;41(6):716-21. [ Links ]
13. Knudsen KA, Rosand J, Karluk D, Greenberg SM. Clinical diagnosis of cerebral amyloid angiopathy: Validation of the boston criteria. Neurology. 2001; 56(4): 537-9. [ Links ]
14. Massaro AR, Sacco RL, Mohr JP, Foulkes MA, Tatemichi TK, Price TR, et al. Clinical discriminators of lobar and deep hemorrhages: The stroke data bank. Neurology. 1991;41(12):1881-5. [ Links ]
15. Fries J. Aging, natural death, and the compression of morbidity. N Engl J Med. 1983;308(2):97-100. [ Links ]
Recibido: 30 de Enero de 2022; Aprobado: 21 de Abril de 2022











 text in
text in 


