Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Acta Medica Colombiana
versão impressa ISSN 0120-2448
Acta Med Colomb vol.48 no.1 Bogotá jan./mar. 2023 Epub 28-Mar-2024
https://doi.org/10.36104/amc.2023.2327
Trabajos originales
Infecciones oportunistas de acuerdo con el conteo de linfocitos T CD4+ en pacientes con VIH en un centro de referencia terciaria
aEspecialistas en Medicina Interna y Docentes Universidad del Valle Cali (Colombia).
bResidente de Medicina Interna Universidad Libre Cali (Colombia).
cEspecialista en Medicina Interna Hospital Universitario del Valle Cali (Colombia).
dEspecialista en Medicina Interna Hospital Universitario del Valle. Vicedecana de Investigación Universidad del Valle. Cali (Colombia).
Las infecciones oportunistas (IO) han marcado el pronóstico en la evolución natural de los pacientes con infección por virus de inmunodeficiencia humana (VIH).
Objetivo:
conocer las IO más frecuentes y establecer su relación con el conteo de linfocitos T CD4+ (LTCD4+) puede mejorar nuestra práctica clínica y favorecer un diagnóstico temprano, uso de terapias empíricas y tratamiento dirigido oportuno.
Material y métodos:
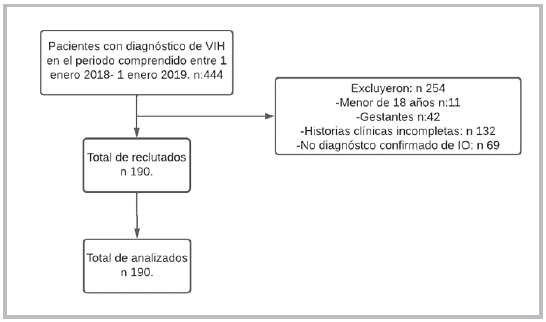
estudio observacional, retrospectivo, con el propósito de describir las características y variaciones de las IO diagnosticadas por clínica, métodos directos o indirectos, que se desarrollan en los pacientes con VIH en relación con su conteo LTCD4+ que ingresan a una institución de tercer nivel de atención en Cali (Colombia). Se incluyeron pacientes adultos hospitalizados entre enero 2018 a enero 2019 con diagnóstico de infección por VIH/SIDA y con antecedente o IO al momento del ingreso; se excluyeron menores de 18 años y gestantes.
Resultados:
se obtuvo una muestra de 190 pacientes con al menos una infección oportunista, del cual 65.3% eran hombres con una edad mediana de 37 años (29.0-46.0), para las mujeres de 35.5 años (31.2-43.0). El 83% se encontraba en clasificación C3 al ingreso, 86% con recuento de LTCD4+ ≤ 200 cels/mm3. De las IO las más frecuentes fueron, tuberculosis con 28.4%, neumocistosis con 27.9% y toxoplasmosis con 27.4%.
Conclusiones:
en nuestra población, pese al avance y mayor disponibilidad de terapia antirretroviral de alta efectividad, la mayoría de los pacientes con infección por VIH se hospitalizan en estadios avanzados con infecciones oportunistas, en algunos casos dos o más de manera concomitante y con evidencia de compromiso virológico e inmunológico severo. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2327).
Palabras clave: VIH; oportunista; LTCD4; Colombia
Opportunistic infections (OIs) have marked the prognosis in the natural course of patients with human immunodeficiency virus (HIV) infection.
Objective:
identifying the most common OIs and determining their relationship with the CD4+ lymphocyte count (CD4+TL) can improve our clinical practice and facilitate early diagnosis, the use of empiric treatments and prompt targeted treatment.
Materials and methods:
an observational, retrospective study aimed at describing the characteristics and variations of the OIs diagnosed clinically, using direct or indirect methods, which occur in patients with HIV (related to their CD4+TL count) who are admitted to a tertiary care center in Cali, Colombia. Adult patients hospitalized from January 2018 to January 2019 with a diagnosis of HIV/AIDS and a history or current diagnosis of OI were included. Individuals under the age of 18 and pregnant women were excluded.
Results:
a sample of 190 patients with at least one opportunistic infection was obtained, of whom 65.3% were men with a median age of 37 years (29.0-46.0), and the rest were women with a median age of 35.5 years (31.2-43.0). Eighty-three percent had a C3 classification on admission, 86% with a CD4+TL count ≤ 200 cells/mm3. The most frequent OIs included tuberculosis, with 28.4%, pneumocystosis with 27.9% and toxoplasmosis with 27.4%.
Conclusions:
in our population, despite advances in and greater availability of highly-effective antiretroviral therapy, most patients with HIV are hospitalized in advanced stages with opportunistic infections, in some cases with two or more concomitant infections, and with evidence of severe virological and immunological involvement. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2327).
Key words: HIV; opportunistic; CD4TL; Colombia
Introducción
Las infecciones oportunistas (IO) son una importante causa de morbimortalidad especialmente en personas con compromiso inmunológico severo 1-3. Los pacientes con infección por VIH que presentan un conteo bajo de LTCD4+ pueden desarrollar una variedad de infecciones oportunistas que tienen un impacto significativo en su bienestar, calidad de vida, costos de atención médica y supervivencia 4. En regiones como Norteamérica, Europa y Australia, la neumonía por Pneumocystis jirovecii (PJP), el sarcoma de Kaposi (KS), la candidiasis esofágica, el citomegalovirus (CMV), la enfermedad relacionada e infección diseminada por el complejo Mycobacterium avium (MAC) fueron las IO prevalentes antes de la era de terapia antirretroviral (TARV) 5,6. En las regiones en desarrollo las IO asociadas al VIH predominantes previo a la introducción de TARV, fueron la tuberculosis (TB), la candidiasis, la diarrea infecciosa, la meningitis bacteriana y la infección por herpes simple recurrente 7,8.
Resulta evidente la disminución sustancial de las IO con la introducción de la TARV; sin embargo, existen diferencias significativas en la carga de las IO entre entornos de altos ingresos y recursos limitados. Es importante contar con información sobre la causa de hospitalización de pacientes con VIH y el tipo de infección oportunista presente en relación con el recuento de LTCD4+ con el objetivo de mejorar nuestra práctica clínica y poder favorecer el diagnóstico temprano, uso de terapias empíricas y tratamiento dirigido oportuno; considerando que los cambios en la epidemiología descrita implican coberturas empíricas distintas a las utilizadas en la actualidad, las cuales también pueden ser influenciadas también por la localización geográfica.
Metodología
Estudio observacional, descriptivo, con registro de datos de manera retrospectiva. Se incluyen pacientes adultos hospitalizados con diagnóstico de infección por VIH/SIDA y con antecedente o con al menos una IO al momento del ingreso, entre el 1.° de enero 2018 y 1.° de enero 2019. Los datos fueron tomados de la base de datos de historia clínica de nuestra institución. Se excluyeron del análisis los menores de 18 años, las gestantes, las historias clínicas incompletas y los casos donde no se hiciera diagnóstico confirmado o presuntivo de una IO. Se determinaron las condiciones sociodemográficas, las características clínicas, las causas de hospitalización, el tipo de infecciones oportunistas y las enfermedades neoplásicas, al igual que los marcadores inmunovirológicos (conteo de LTCD4+ y carga viral VIH). Se contó con la aprobación del Comité de Investigación y Ética del Hospital Universitario del Valle (HUV) para la implementación de esta investigación. El índice de masa corporal (IMC) se calculó como el peso en kilogramos dividido por el cuadrado de la altura en metros (kg/m2).
Para el análisis inicial, el IMC se estratificó según los criterios de la OMS: <17 kg/m2 (desnutrición moderada a severa), 17 a <18.5 kg/m2 (desnutrición leve), >18.5-25 kg/ m2 (nutrición normal) y > 25 kg/m2 (sobrepeso y obesidad) 9. Las definiciones de infección VIH/SIDA, infecciones oportunistas y enfermedades neoplásicas asociadas al VIH/ SIDA fueron las establecidas por los Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC). Se estableció VIH de novo aquellos diagnósticos menores a tres meses. La definición europea actual de diagnóstico tardío (DT) en un individuo es un recuento de LTCD4+ de menos de 350 cels/mm3 y/o una enfermedad que define el SIDA en el momento del diagnóstico 10,11. Nosotros optamos por la definición de DT de la OMS: recuento de LTCD4+ por debajo de 200 cels/mm3 o un estadio clínico OMS 3 o 4 al momento del diagnóstico 12.
Los métodos imagenológicos (radiografía, tomografía), microbiológicos (gram, tinta china, antígeno capsular de Cryptococcus, Ziehl-Neelsen, cultivos), serológicos (VDRL), enzimáticos (ADA) e histopatológicos permitieron el diagnóstico de las IO. En el laboratorio de microbiología en las muestras de lavado y cepillado se realizan estudios, entre ellos gram, KOH, tinta china, Ziehl-Neelsen, cultivos de aerobios, hongos y micobacterias, además pruebas de biología molecular para Mycobacterium tuberculosis (MTB) y citomegalovirus. En el laboratorio de patología se procesan estudios de histopatología y citología con tinciones de inmu-nohistoquímica, Ziehl-Neelsen, PAS, así como los estudios de biología molecular. Para el diagnóstico de infecciones por micobacterias se realizan tinciones directas para bacilos ácido-alcohol resistentes como Ziehl-Neelsen y Ziehl-Neelsen modificado, además cultivos para Mycobacterium, así como PCR para MTB. Las siembras de las muestras para el aislamiento microbiológico durante el periodo a estudio se realizaron en el medio de cultivo sólido Ogawa-Kudoh (por duplicado cada muestra).
Para mejorar la sensibilidad se realizan pruebas de identificación molecular para MTB mediante la detección de la prueba de Abbott m2000 real Time MTB®. Para determinar el estadio de la enfermedad el sistema más utilizado es la revisión de 1993 de la CDC que sustituye la clasificación de 1986:
La categoría clínica A se aplica a la infección primaria y a pacientes asintomáticos con o sin linfadenopatías generalizadas persistentes (LGP).
La categoría B se aplica a pacientes que presenten síntomas de enfermedades no pertenecientes a la categoría C, pero relacionadas con la infección por VIH (Muguet; candidiasis vulvovaginal persistente; displasia cervical; fiebre o diarrea de más de un mes; leucoplasia oral vellosa; herpes zóster; trombocitopenia inmune; listeriosis; enfermedad inflamatoria pélvica; neuropatía periférica).
La categoría C incluye pacientes que presenten las patologías incluidas en las enfermedades diagnósticas de SIDA. Los pacientes incluidos en las categorías C1, C2, C3, A3 y B3 se consideran afectados de SIDA 13.
Resultados
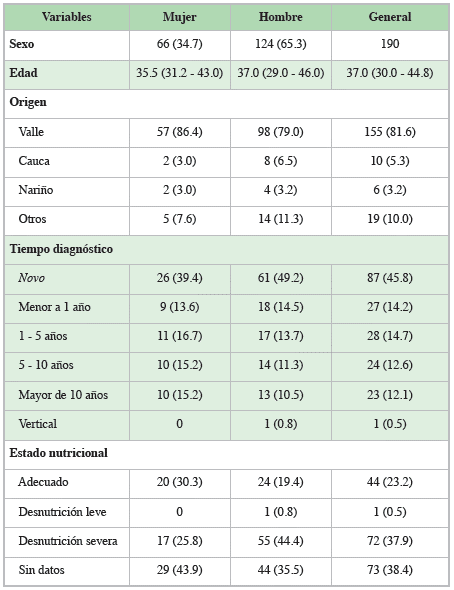
En el periodo de estudio, posterior a la aplicación de los criterios de exclusión, se obtuvo una muestra de 444 pacientes con diagnóstico de VIH, 190 pacientes con infección por VIH con al menos una IO (Figura 1). De la población observada 65.3% eran hombres con una mediana de edad 37 años (29.0-46.0) y 35.5 años (31.2-43.0) para las mujeres. El 81.6% de los pacientes fueron del departamento del Valle del Cauca y 5.3% del departamento del Cauca.
El estado nutricional más frecuente en los pacientes fue desnutrición grave con 37.9%, encontramos un estado nutricional adecuado en 23.2% de los casos (Tabla 1). El 45.8% de los pacientes tenían diagnóstico menor a tres meses (de novo), se registró diagnóstico tardío (LTCD4+ menor de 200 cels/mm3) en 69% de los casos. Se documentó que de los pacientes con diagnóstico previo de VIH solo 7.76% usaban profilaxis para oportunistas.
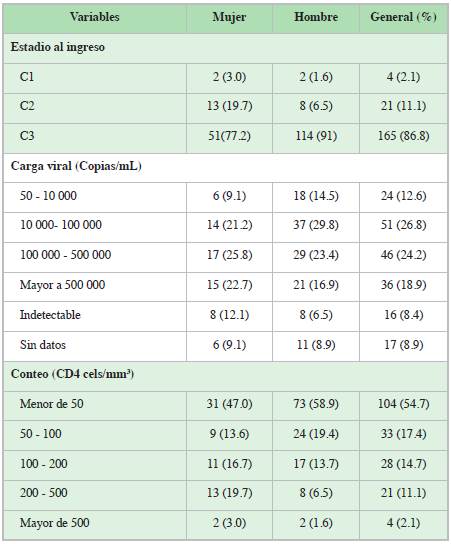
El recuento de LTCD4+ fue menor a 200 cels/mm3 en 86.8% de los casos, con un recuento inferior a 50 cels/mm3 en 54.7% de los pacientes, de 50-100 cels/mm3 se documentó en 17.4% y solo 2.1% de pacientes presentaron recuento de LTCD4+ superior a 500 cels/mm3. En 8.4% la carga viral (CV) de VIH fue indetectable, en 8.9% no se reportó la CV en la historia clínica (Tabla 2). En cuanto a su clasificación inicial C3 fue el estadio más frecuente con 87.8% de los casos.
El 42.1% (80) de los pacientes recibía TARV, pero solo 31% de estos era adherente a la terapia instaurada; entre los pacientes que ya tenían indicada TARV, los dos esquemas más utilizados fueron la combinación de un inhibidor no nucleósido de la transcriptasa reversa (INNTR) con dos inhibidores nucleósidos de la transcriptasa reversa (INTR) y la combinación de 2 INTR con un inhibidor de proteasa potenciado. Ciento sesenta y cinco pacientes (86.8%), presentaron IO en su último registro de hospitalización.
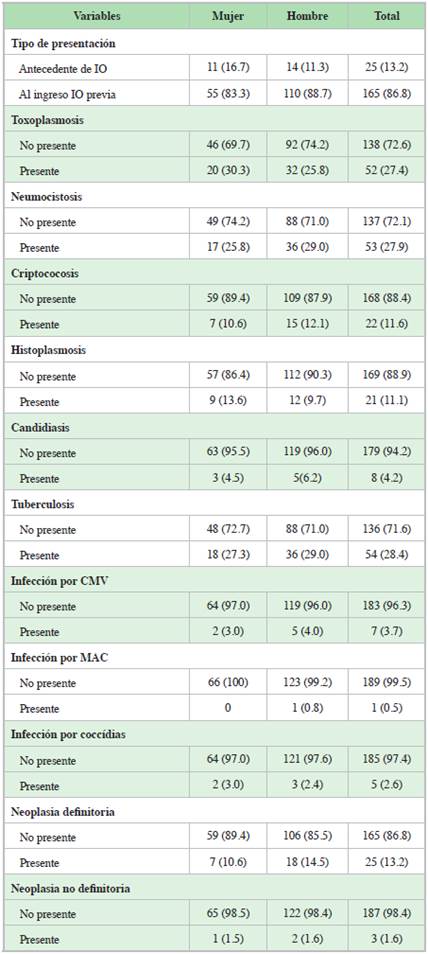
Las IO más frecuentes en todo el grupo fueron tuberculosis con 28.4%, neumocistosis con 27.9% y toxoplasmosis con 27.4%; candidiasis oral, histoplasmosis y criptococosis se reportaron en 4.2%, 11.1%, 11.6% respectivamente. Las IO de menor frecuencia fueron CMV con 3.7% y MAC con 0.5% de los casos (Tabla 3). En total se documentaron 223 IO, 48 pacientes presentaron mas de una IO; en este grupo las tres asociaciones más frecuentes fueron histoplasmosis asociado a neumocistosis, tuberculosis asociada a neumocistosis y tuberculosis asociada a toxoplasmosis.
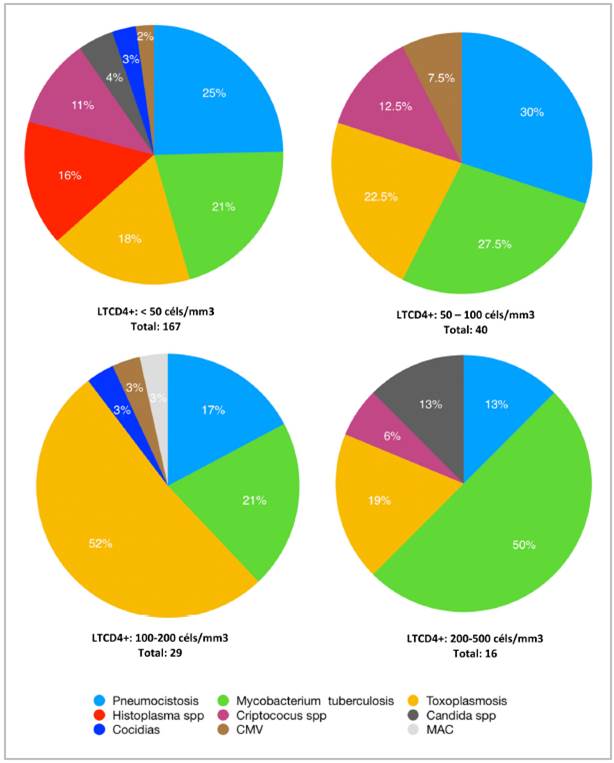
En cuanto a la asociación de infecciones oportunistas en relación con su recuento de LTCD4+, 91% de las IO se presentaron en aquellos pacientes menos de 200 cels/mm3 y solo 1.8% de IO en aquellos que tenían un nivel de linfocitos superior a las 500 cels/mm3.
Toxoplasmosis cerebral se documentó en 63% en pacientes con recuento LTCD4+ menor a 100 cels/mm3, 62% de los casos de neumocistosis se documentó en pacientes con LTCD4+ menor de 50 cels/mm3, así como 100% de las infecciones por histoplasma 21. Tuberculosis se documentó en todos los rangos, siendo mayor el número de pacientes en el rango de LTCD4+ menor a 50 cels/mm3 (52%) (Tabla 4, Figura 2).
Discusión
La infección por VIH representa un problema de salud pública debido al gran impacto económico que representa 14. En la población descrita, las IO fueron más frecuentes en hombres (65.3 vs 34.7%) y una edad general que varía entre 33 y 44 años, datos similares a poblaciones descritas en otras ciudades de nuestro país y otros países de América Latina y Europa 4-16. Se encontró que la prevalencia general de desnutrición es alta (37.9%), comparable con la tasa de desnutrición en pacientes hospitalizados con SIDA en grupos similares 18,19, probablemente se debe a que la mayoría de los pacientes admitidos tenían un compromiso inmunológico severo con LTCD4+ <200 cels/mm3, lo que se sabe que está relacionado con la desnutrición 20.
La mayoría de los diagnósticos y muertes por SIDA pueden ser prevenibles y uno de los principales predictores de la morbilidad y mortalidad relacionadas con el VIH es el diagnóstico tardío de la infección por VIH. El 69.6% cumplían la definición de DT, muy por encima de 53% registrado en población europea pero similar a algunos registros africanos 10,21. El 86.8% de los pacientes con IO tuvieron un recuento de LTCD4+ <200 cels/mm3, observamos un conteo inferior a 50 cels/mm3 en 54.7% de los pacientes y solo 42.1% de recibía un esquema de TARV al inicio del estudio, muy distante del objetivo 90-90-90 de la OMS para el 2020 y de 81% descrito en algunas cohortes en países industrializados 22. Para que la TARV sea efectiva (lograr CV plasmáticas indetectables), debe cumplirse con al menos 95% de las dosis diarias, en nuestro estudio la adherencia al tratamiento se midió mediante encuesta al paciente, lo que indicó que solo 31% de los pacientes mostraron adherencia adecuada, lo que podría explicar el porcentaje tan bajo de CV indetectable (8%).
Nuestro estudio evidencia que las IO más frecuentes fueron tuberculosis con 28.4%, seguida de neumocistosis con 27.9% y toxoplasmosis con 27.4%; candidiasis oral, histoplasmosis y criptococosis se reportaron en 4.2, 11.1 y 11.6% respectivamente. Este espectro ha variado mucho de población a población y es dependiente de algunos factores como acceso a terapia antirretroviral o una adecuada afiliación a sistema de seguridad social. La TB ya se ha descrito como la principal IO en otros datos publicados en nuestro país 23. Es conocido que la infección por el VIH propició un aumento dramático en la incidencia de TB en numerosas zonas del mundo, en algunas de las cuales es 10 veces mayor en las personas con infección por el VIH que en la población general 24.
En otros países, por ejemplo en Estados Unidos, Djawe et al, describen neumocistosis y sarcoma de Kaposi como las IO más frecuentes reportadas en todas las épocas (previo y posterior inicio de TARV efectiva) 25. Entre las micosis sistêmicas, la criptococosis es la más frecuentemente observada en pacientes con SIDA, especialmente en forma de meningoencefalitis; uno de los factores de riesgo más importantes para el desarrollo de infecciones micóticas oportunistas en pacientes infectados con el VIH, es un recuento de células LTCD4+ inferior o igual a 200 células/mm3 (26, lo cual se corroboró en nuestro estudio.
En el presente estudio, se documentaron 22 casos de infecciones por Cryptococcus, 20 de las cuales fueron en pacientes con LTCD4+ por debajo de 200 cels/mm3, lo que corresponde a 12.1% todos los pacientes en este rango de LTCD4+, tan solo se documentaron dos casos con un recuento de LTCD4+ superior a 200 cels/mm3, destacamos un bajo porcentaje de IO por Candida que sugiere baja tasa de diagnóstico en nuestro centro. Estos datos son similares con estudios locales donde se ha estimado la prevalencia de infección por Candida hasta en 5.5% de los casos en pacientes con VIH 27.
Resaltamos que los pacientes con recuentos de CD4 <50 cels/mm3 eran más propensos a presentar más de una IO (a menudo tres) en comparación con todos los pacientes estudiados, lo cual es concordante con otras revisiones 28-29.
Conclusiones
A pesar de la disponibilidad de terapia antirretroviral de alta efectividad, las IO continúan causando una considerable morbilidad y mortalidad en pacientes infectados por el VIH. Se debe mejorar la accesibilidad a TARV, disminuir el retraso diagnóstico y sobretodo, impactar en la falta de adherencia a la terapia, esta última derivada de factores psicosociales y económicos, dentro los cuales se incluyen bajo nivel educativo, pobreza, desempleo 30. La instauración de ciertas medidas tales como controles médicos con regularidad, evaluación de barreras previo al inicio de TAR, uso de TAR con alta barrera genética a resistencias, esquema con dosis simplificadas (incluido régimen de una sola píldora), enfoques multidisciplinarios con inclusión de grupo de trabajo social, son estrategias importantes y que requieren mayor difusión 31,32.
En nuestra población la mayoría de los pacientes se hospitalizan en estadios avanzados por IO y con evidencia de compromiso virológico e inmunológico severo. Nuestro estudio aporta información válida sobre las principales IO que afectan a esta población, por lo cual es indispensable su búsqueda exhaustiva, así como de neoplasias en el estudio de los pacientes infectados por el VIH.
References
1. Holmes, C. B.; Losina, E.; Walensky, R. P.; Yazdanpanah, Y.; Freedberg, K A. Review of Human Immunodeficiency Virus Type 1-Related Opportunistic Infections in Sub-Saharan Africa. Clin.Infect. Dis. 2003, 36(5), 652-662. https://doi.org/10.1086/367655. [ Links ]
2. Kouanfack, O. S. D.; Kouanfack, C.; Billong, S. C.; Cumber, S. N.; Nkfusai, C. N.; Bede, F.; Wepngong, E.; Hubert, C.; Nguefack-Tsague, G.; Singwe, M. N. Epidemiology of Opportunistic Infections in HIV Infected Patients on Treatment in Accredited HIV Treatment Centers in Cameroon. Int. J. Matern. Child Health AIDS 2019, 8 (2), 163-172. https://doi.org/10.21106/ijma.302. [ Links ]
3. Dereje, N.; Moges, K.; Nigatu, Y.; Holland, R. Prevalence And Predictors Of Opportunistic Infections Among HIV Positive Adults On Antiretroviral Therapy (On-ART) Versus Pre-ART In Addis Ababa, Ethiopia: A Comparative Cross-Sectional Study. HIVAIDSAuckl . NZ 2019, 11, 229-237. https://doi.org/10.2147/HIV.S218213. [ Links ]
4. O Iroezindu, M. Prevalence and Risk Factors for Opportunistic Infections in HIV Patients Receiving Antiretroviral Therapy in a Resource-Limited Setting in Nigeria. J. AIDS Clin. Res. 2013, 01 (S3). https://doi.org/10.4172/2155-6113.S3-002. [ Links ]
5. Iroezindu, M. Disparities in the Magnitude of Human Immunodeficiency Virus-Related Opportunistic Infections between High and Low/Middle-Income Countries: Is Highly Active Antiretroviral Therapy Changing the Trend? Ann. Med. Health Sci. Res. 2016, 6 (1), 4. https://doi.org/10.4103/2141-9248.180234. [ Links ]
6. Rosenblum, L.; Buehler, J. W.; Morgan, M. W.; Costa, S.; Hidalgo, J.; Holmes, R.; Lieb, L.; Shields, A.; Whyte, B. M. The Completeness of AIDS Case Reporting, 1988: A Multisite Collaborative Surveillance Project. Am. J. Public Health 1992, 82 (11), 1495-1499. https://doi.org/10.2105/AJPH.82.11.1495. [ Links ]
7. Rubaihayo, J.; Tumwesigye, N. M.; Konde-Lule, J. Trends in Prevalence of Selected Opportunistic Infections Associated with HIV/AIDS in Uganda. BMC Infect. Dis. 2015, 15 (1), 187. https://doi.org/10.1186/s12879-015-0927-7. [ Links ]
8. Rubaihayo, J.; Tumwesigye, N. M.; Konde-Lule, J.; Wamani, H.; Nakku-Joloba, E.; Makumbi, F. Frequency and Distribution Patterns of Opportunistic Infections Associated with HIV/AIDS in Uganda. BMC Res. Notes 2016, 9 (1), 501. https://doi.org/10.1186/s13104-016-2317-7. [ Links ]
9. World Health Organization. Nutrition Requirements for People Living with HIV/AIDS: Report of a Technical Consultation. Geneva: WHO; 2003. [ Links ]
10. European Centre for Disease Prevention and Control/WHO Regional Office for Europe. (2019). HIV/AIDS Surveillance in Europe 2019-2018 Data. [ Links ]
11. Late presenters working group in COHERE in EuroCoord; Mocroft, A.; Lundgren, J.; Antinori, A.; Monforte, A. d'Arminio; Brannström, J.; Bonnet, F.; Brockmeyer, N.; Casabona, J.; Castagna, A.; Costagliola, D.; De Wit, S.; Fätkenheuer, G.; Furrer, H.; Jadand, C.; Johnson, A.; Lazanas, M.; Leport, C.; Moreno, S.; Mussini, C.; Obel, N.; Post, F.; Reiss, P.; Sabin, C.; Skaletz-Rorowski, A.; Suarez-Loano, I.; Torti, C.; Warszawski, J.; Wittkop, L.; Zangerle, R.; Chene, G.; Raben, D.; Kirk, O. Late Presentation for HIV Care across Europe: Update from the Collaboration of Observational HIV Epidemiological Research Europe (COHERE) Study, 2010 to 2013. Euro Surveill. Bull. Eur. Sur Mal. Transm. Eur. Commun. Dis. Bull. 2015, 20 (47). https://doi.org/10.2807/1560-7917.ES.2015.20.47.30070. [ Links ]
12. Ngongo, N. M.; Nani-Tuma, H. S.; Mambimbi, M. M.; Mashi, M. L.; Izizag, B. B.; Ndolumingu, F. K.; Maes, N.; Moutschen, M.; Darcis, G. Decrease in Late Presentation for HIV Care in Kinshasa, DRC, 2006-2020. AIDS Res. Ther. 2021, 18, 41. https://doi.org/10.1186/s12981-021-00366-8. [ Links ]
13. Ward, M., Buehler, M. J. W., Jaffe, M. H. W., & Berkelman, R. L. (1993). 1993 Revised Classification System for HIV Infection and Expanded Surveillance Case Definition for AIDS among Adolescents and Adults. [ Links ]
14. Fondo Colombiano de Enfermedades de Alto Costo, Cuenta de Alto Costo (CAC). Situación del VIH en Colombia 2019; Bogotá D.C. 2020. [ Links ]
15. Agudelo-Gonzalez, S.; Murcia-Sanchez, F.; Salinas, D.; Osorio, J. Infecciones Oportunistas En Pacientes Con VIH En El Hospital Universitario de Neiva, Colombia. 2007-2012. Infectio 2015, 19 (2), 52-59. https://doi.org/10.1016/j.infect.2014.11.008. [ Links ]
16. Montalvo, R. H.; Mejía, J. R.; Ramírez, P.; Rojas, E.; Serpa, H.; Tiza, V. Infecciones Oportunistas Post Inicio de Tratamiento Antirretroviral En Pacientes Con VIH/SIDA En Un Hospital Público de Perú. Rev. Fac. Cienc. Salud UDES 2018, 5 (1), 19. https://doi.org/10.20320/rfcsudes.v5i1.103. [ Links ]
17. Gueler, A.; Moser, A.; Calmy, A.; Günthard, H. F.; Bernasconi, E.; Furrer, H. ; Fux, C. A.; Battegay, M.; Cavassini, M.; Vernazza, P.; Zwahlen, M.; Egger, M. Life Expectancy in HIV-Positive Persons in Switzerland: Matched Comparison with General Population. Aids 2017, 31 (3), 427-436. https://doi.org/10.1097/QAD.0000000000001335. [ Links ]
18. Hailemariam, S.; Bune, G. T.; Ayele, H. T. Malnutrition: Prevalence and Its Associated Factors in People Living with HIV/AIDS, in Dilla University Referral Hospital. Arch. Public Health 2013, 71 (1), 13. https://doi.org/10.1186/0778-7367-71-13. [ Links ]
19. Alebel, A.; Demant, D.; Petrucka, P.; Sibbritt, D. Effects of Undernutrition on Mortality and Morbidity among Adults Living with HIV in Sub-Saharan Africa: A Systematic Review and Meta-Analysis. BMC Infect. Dis. 2021, 21, 1. https://doi.org/10.1186/s12879-020-05706-z. [ Links ]
20. Mulu, H.; Hamza, L.; Alemseged, F. Prevalence of Malnutrition and Associated Factors among Hospitalized Patients with Acquired Immunodeficiency Syndrome in Jimma University Specialized Hospital, Ethiopia. Ethiop. J. Health Sci. 2016, 26 (3), 217. https://doi.org/10.4314/ejhs.v26i3A [ Links ]
21. Assen, A.; Molla, F.; Wondimu, A.; Abrha, S.; Melkam, W.; Tadesse, E.; Yilma, Z.; Eticha, T.; Abrha, H.; Workneh, B. D. Late Presentation for Diagnosis of HIV Infection among HIV Positive Patients in South Tigray Zone, Ethiopia. BMC Public Health 2016, 16 (1), 558. https://doi.org/10.1186/s12889-016-3263-y. [ Links ]
22. Sezgin, E.; Van Natta, M.; Thorne, J.; Puhan, M.; Jabs, D. Secular Trends in Opportunistic Infections, Cancers and Mortality in Patients with AIDS during the Era of Modern Combination Antiretroviral Therapy. HIV Med. 2018, 19 (6), 411-419. https://doi.org/10.1111/hiv.12609. [ Links ]
23. Montúfar Andrade, F.; Quiroga, A.; Builes, C.; Saldarriaga, C.; Aguilar, C.; Mesa, M.; Zuleta Tobón, J. Epidemiología de La Infección Por El Virus de Inmunodeficiencia Humana En Pacientes Hospitalizados En Una Institución de Alta Complejidad y Enseñanza Universitaria En Medellín, Colombia. Infectio 2016, 20 (1), 9-16. https://doi.org/10.1016/j.infect.2015.05.004. [ Links ]
24. Corbett, E. L.; Watt, C. J.; Walker, N.; Maher, D.; Williams, B. G.; Raviglione, M. C.; Dye, C. The Growing Burden of Tuberculosis. Arch. Intern. Med. 2003, 163 (9), 1009. https://doi.org/10.1001/archinte.163.9.1009. [ Links ]
25. Djawe, K.; Buchacz, K.; Hsu, L.; Chen, M. J.; Selik, R. M.; Rose, C.; Williams, T.; Brooks, J. T.; Schwarcz, S. Mortality Risk after AIDS-Defining Opportunistic Illness among HIV-Infected Persons-San Francisco, 1981-2012. J. Infect. Dis. 2015, 212 (9), 1366-1375. https://doi.org/10.1093/infdis/jiv235. [ Links ]
26. González Ángel, Tobón Ángela María. Infecciones micóticas oportunistas en pacientes con VIH/SIDA. Infect. [Internet]. 2006 Dec [cited 2022 Mar 08] ; 10(4): 279-287. [ Links ]
27. Martinez LL, Cardona-Arias JA. Infecciones fúngicas en un hospital público de referencia para la atención de personas con VIH/SIDA, Medellín 2013-2017. MÉD.UIS. 2020;33(2): 17-24. doi: 10.18273/revmed.v33n2-2020002 [ Links ]
28. Tilak, A.; Shenoy, S.; Varma, M.; Kamath, A.; Tripathy, A.; Sori, R.; Saravu, K. Opportunistic Infection at the Start of Antiretroviral Therapy and Baseline CD4+ Count Less than 50 Cells/Mm3 Are Associated with Poor Immunological Recovery. J. Basic Clin. Physiol. Pharmacol. 2019, 30 (2), 163-171. https://doi.org/10.1515/jbcpp-2018-0105. [ Links ]
29. Gautam, H.; Bhalla, P.; Saini, S.; Uppal, B.; Kaur, R.; Baveja, C. P.; Dewan, R. Epidemiology of Opportunistic Infections and Its Correlation with CD4 T-Lymphocyte Counts and Plasma Viral Load among HIV-Positive Patients at a Tertiary Care Hospital in India. J. Int. Assoc. Physicians AIDS Care Chic . Ill 2002 2009, 8 (6), 333-337. https://doi.org/10.1177/1545109709346881. [ Links ]
30. Benson, C.; Wang, X.; Dunn, K. J.; Li, N.; Mesana, L.; Lai, J.; Wong, E. Y.; Chow, W.; Hardy, H.; Song, J.; Brown, K. Antiretroviral Adherence, Drug Resistance, and the Impact of Social Determinants of Health in HIV-1 Patients in the US. AIDSBehav. 2020, 24 (12), 3562-3573. https://doi.org/10.1007/s10461-020-02937-8. [ Links ]
31. Guidelines for the Use of Antiretroviral Agents in HIV-1-Infected Adults and Adolescents I AIDS Education and Training Centers National Coordinating Resource Center (AETC NCRC) Guidelines for the Use of Antiretroviral Agents in HIV-1-Infected Adults and Adolescents I AIDS Education and Training Centers National Coordinating Resource Center (AETC NCRC) https://aidsetc.org/resource/guidelines-use-antiretroviral-agents-hiv-1-infected-adults-and-adolescents (accessed 2021 -08 -22). [ Links ]
32. Holmes, C. B.; Losina, E.; Walensky, R. P.; Yazdanpanah, Y.; Freedberg, K. A. Review of Human Immunodeficiency Virus Type 1-Related Opportunistic Infections in Sub-Saharan Africa. Clin. Infect. Dis. 2003, 36(5), 652-662. https://doi.org/10.1086/367655. [ Links ]
Recibido: 13 de Septiembre de 2021; Aprobado: 22 de Julio de 2022











 texto em
texto em