Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.48 no.2 Bogotá Apr./June 2023 Epub Apr 07, 2024
https://doi.org/10.36104/amc.2023.2610
Trabajos originales
Características clínicas y factores asociados a la mortalidad de pacientes hospitalizados en una UCI por COVID-19
1 Unidad de Investigación Clinica Somer;
2 Unidad de Cuidado Intensivo Clínica Somer. Rionegro (Colombia).
Introducción:
Desde finales de 2019 se identificó el SARS-CoV2 como causante de una nueva pandemia global. El curso clínico puede variar dependiendo de la región geográfica. Es necesario seguir documentando factores asociados con la mortalidad en nuestro ambiente.
Objetivo:
Describir las características clínicas y biológicas de una cohorte de pacientes hospitalizados en unidad de cuidados intensivos (UCI) por COVID-19 y los factores asociados a su mortalidad.
Material y métodos:
Los pacientes con prueba RT-PCR positiva. Las variables se registraron al momento de su ingreso a la UCI. Las comparaciones se hicieron con prueba U de Mant Whitney, chi2 o test exacto de Fisher. Para el modelo multivariado usamos regresión logística.
Resultados:
Desde marzo hasta diciembre de 2020 se recolectaron 148 pacientes. 102 (69.8%) fueron hombres. La mediana de la edad fue 62 años; 137 (92.5%) de los pacientes cumplió criterios para síndrome de dificultad respiratoria aguda (SDRA),132 pacientes (89.2%) tuvieron ventilación mecánica, 103 (69.6%) de los pacientes fallecieron. Los factores asociados con mortalidad en el análisis bivariado fueron: hipertensión arterial (HTA), obesidad, edad, ferritina, deshidrogenasa láctica (LDH), proteína c reactiva (PCR) y la PAFI (PaO2/Fio2). En el análisis multivariado se observó que los hipertensos tuvieron mayor riesgo de morir (odds ratio -OR), 3.57 [intervalo de confianza (IC) 95%; 1.29 - 4.96].
Conclusión:
la mortalidad por COVID-19 en UCI es alta y se documentaron factores de riesgo similares a los documentados por la literatura. Entender el comportamiento diferencial con base en factores de riesgo, permite establecer medidas de intervención temprana. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2610).
Palabras clave: SARS-CoV-2; COVID-19; síndrome de dificultad respiratoria aguda; unidades de cuidados intensivos; ventilación mecánica; factor de riesgo de mortalidad
Introduction:
At the end of 2019, SARS-CoV-2 was identified as the cause of a new global pandemic. The clinical course may vary depending on the geographical region. The factors associated with mortality in our setting must continue to be documented.
Objective:
To describe the clinical and biological characteristics of a cohort of patients hospitalized for COVID-19 in an intensive care unit (ICU), and the factors associated with their mortality.
Materials and methods:
Patients with a positive RT-PCR. The variables were recorded on admission to the ICU. The comparisons were made using the Mann-Whitney U, Chi2 or Fisher's exact test. Logistic regression was used for the multivariate model.
Results:
148 patients were collected from March to December 2020, 102 (69.8%) of whom were males. The median age was 62 years; 137 (92.5%) of the patients met the criteria for acute respiratory distress syndrome (ARDS), 132 patients (89.2%) received mechanical ventilation, and 103 (69.6%) of the patients died. The factors associated with mortality on the bivariate analysis were hypertension (HTN), obesity, age, ferritin, lactate dehydrogenase (LDH), C-reactive protein (CRP) and the PaO2/Fio2 (P/F) ratio. The multivariate analysis showed that hypertensive patients had a higher risk of dying (odds ratio [OR] 3.57, 95% confidence interval [CI] 1.29 - 4.96).
Conclusion:
COVID-19 mortality in the ICU is high, and the risk factors found were similar to those reported in the literature. Understanding the differential behavior according to risk factors helps determine early intervention measures. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2610).
Keywords: SARS-CoV-2; COVID-19; acute respiratory distress syndrome; intensive care units; mechanical ventilation; mortality risk factor
Introducción
Desde finales de 2019 cuando se identificó el SARS-CoV2, rápidamente se expandió por todo el mundo, dando lugar una nueva pandemia global por la enfermedad denominada COVID-19 del inglés Coronavirus disease 2019. Adicionalmente, el comportamiento tanto clínico como epidemiológico de la pandemia, dependiendo del lugar que se describa, puede comportarse de forma diferente.
El cuadro clínico y el pronóstico de la infección es variable. En los casos leves la recuperación seda en la primera semana y suele ser el cuadro predominante en 85% de los pacientes contagiados 1,2. El resto de los pacientes puede requerir manejo hospitalario o incluso progresar a cuadros severos secundario a un síndrome de dificultad respiratoria aguda (SDRA) que pueden requerir unidad de cuidados intensivos3,4. De igual forma, los datos de severidad y mortalidad difieren según la ubicación geográfica. Para esta última, se considera que oscila entre 1.4 y 4.3% en general 5,6. En Colombia está alrededor de 3.0% 7. Además, la mortalidad también varía según la condición clínica, comorbilidades y la edad, alcanzado incluso valores entre 30 y 70% en pacientes críticos 8,9.
De otro lado, hasta el momento se han descrito varios factores asociados con peor pronóstico o aumento de la mortalidad como son: la severidad del compromiso respiratorio, edad, hipoalbuminemia, elevación de marcadores como la proteína C reactiva (PCR), deshidrogenasa láctica (LDH), troponina, velocidad de sedimentación globular dímero D, neutrófilos o descenso de linfocitos 2,10-12. La presencia de comorbilidades como la hipertensión arterial, diabetes, obesidad también se asocian con mayor mortalidad 3,13.
A pesar de los esfuerzos de múltiples grupos de investigación, es necesario continuar conociendo el comportamiento de la COVID-19 en diferentes partes del mundo y en escenario como el de cuidados intensivos. En el siguiente estudio reportamos los datos de 148 pacientes hospitalizados en esta área, con infección por SARS-CoV-2 y su condición al egreso. Además, evaluamos los posibles factores asociados a la mortalidad.
Materiales y métodos
Se realizó un estudio de cohorte retrospectivo de los pacientes que estuvieron hospitalizados por COVID-19 en la UCI de la Clínica Somer, la cual es una institución de alta complejidad, ubicada en el municipio de Rionegro, Antioquia. Los pacientes incluidos debían tener al menos 18 años, con infección por COVID-19 confirmada con una prueba de reacción en cadena de la polimerasa en tiempo real - RT PCR de sus siglas en inglés- o con una prueba de antígenos positiva para SARS-CoV-2. Además, el diagnóstico de COVID-19 debería ser su principal causa de ingreso a la unidad de cuidados intensivos. No se calculó tamaño de muestra, se tomaron de forma consecutiva todos los pacientes que cumplieron con los criterios del estudio durante el año 2020.
Para la recolección de datos, el día 1 de inicio para el estudio se tomó como el día de ingreso a la UCI. Las variables recolectadas fueron edad, sexo, antecedentes de hipertensión arterial (HTA), obesidad, diabetes, diálisis, enfermedad pulmonar obstructiva crónica (EPOC), enfermedad renal crónica (cualquier grado), inmunosupresión (secundaria a patologías o medicamentos), tipo de soporte o asistencia ventilatoria, necesidad de oxigenación por membrana extra-corpórea (ECMO). Además, parámetros bioquímicos como dímero D, LDH, ferritina, troponina alta sensibilidad, proteína C reactiva (PCR), bilirrubina total, leucocitos, linfocitos, PAFI (relación entre fracción inspirada de oxígeno sobre la fracción inspirada de oxígeno). Las variables obtenidas correspondían a las registradas ± 24 horas de su ingreso a UCI. El periodo de recolección fue desde inicio desde marzo hasta diciembre del 2020. Para el desenlace de mortalidad, se tuvo en cuenta la condición del paciente al egreso de la clínica. No se ingresaron escalas de severidad dado que no se midieron de rutina al ingreso a la UCI.
En cuanto al análisis estadístico para la descripción de las variables, se utilizó frecuencia absoluta y relativa expresada en porcentaje para las variables cualitativas. Para las variables cuantitativas, se calculó la media con su desviación estándar (DE) o mediana y el rango intercuartílico (diferencia entre el cuartil tres y el uno) según su distribución. Posteriormente se compararon las características de los pacientes que fallecieron o no usando la prueba t para diferencia de medias si cumplían con distribución normal, de lo contrario se hizo la prueba u de Mant Whitney. Si eran variables categóricas se utilizó la prueba de chi2 o test exacto de Fisher. Un valor de p < 0.05 fue considerado estadísticamente significativo.
Para poder estimar el efecto ajustado de las variables que se asociaron con la mortalidad versus egreso vivo, se realizó un análisis multivariado, a través de una regresión logística binaria. Las variables ingresadas fueron definidas a priori, con base en la revisión de la literatura conocida. Las variables que eran significativas a niveles de 0.3 en el análisis univariante se introdujeron en el modelo. Se probó la interacción con las covariables y se agregó la variable más significativa en el modelo. Posteriormente se obtuvieron los OR ajustados. La bondad de ajuste de los modelos se evaluó mediante la prueba de Hosmer-Lemeshow. Este análisis multivariable se aplicó solo a las variables que se disponían de datos biológicos mayor a 50%. El análisis estadístico se realizó utilizando el lenguaje R versión 3.5.2.
En cuanto a las consideraciones éticas, en todo el proceso se tuvo en cuenta la declaración de Helsinki y, además, este estudio contó con una revisión y aprobación por comité de ética local, en acta número 34 realizada el 29 de marzo de 2021. También tuvimos en cuenta la privacidad y confidencialidad de los datos de los participantes.
Resultados
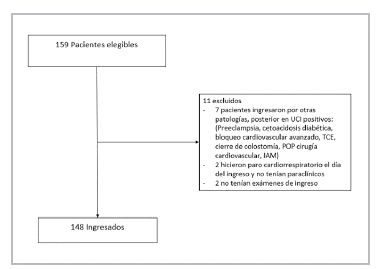
En el periodo revisado, 159 pacientes fueron ingresados a la UCI con diagnóstico de COVID-19, de los cuales 148 pacientes cumplieron con los criterios para ingresar al estudio (Figura 1). Las características de los pacientes están anotadas en las Tablas 1 y 2. La mediana de edad fue de 62.5 años, el tiempo de estancia promedio en la UCI fue de 10 días. La mayoría fueron hombres 102 (68.9%). Las comorbilidades más frecuentes fueron la HTA, obesidad y diabetes. 121 (81.7%) tenía al menos una comorbilidad y 137 (92.5%) de los pacientes cumplió criterios para SDRA.
Tabla 1 Características clínicas de los pacientes ingresados a la UCI, por COVID-19, n=148.
| Característica | n (%) |
|---|---|
| Edad, en años. Mediana (RIQ)* | 62 (21) |
| Hombres | 102 (68.9) |
| Hipertensión arterial (HTA) | 87 (58.8) |
| Obesidad | 54 (36.5) |
| Diabetes | 43 (29.1) |
| Diálisis | 36 (24.3) |
| EPOC** | 31 (20.9) |
| Enfermedad renal crónica | 19 (12.8) |
| Inmunosupresión | 15 (10.1) |
| Tipo de soporte ventilatorio *** | |
| Oxígeno estándar | 11 (7.4) |
| CNAF | 5 (3.4) |
| VMNI | 3 (2.0) |
| VMI | 129 (87.2) |
| Necesidad de ECMO **** | 12 (8.1) |
| Estado egreso | |
| Vivo | 45 (30,4) |
| Muerto | 103 (69.6) |
|
| |
Tabla 2 Resultados de los parámetros bioquímicos al ingreso de la UCI, pacientes ingresados por COVID-19, n=148.
| Característica | Dato registrado, n (%) | Mediana (RIQ) |
|---|---|---|
| Troponina I de alta sensibilidad, ng/L | 108 (76.0%) | 55.2 (180.8) |
| Dímero D, ng/mL | 82 (57.7) | 1739.0 (3269.0) |
| Ferritina, ng/mL | 85 (57.4) | 1175.5 (906.2) |
| Deshidrogenasa láctica, U/L | 85 (57.4) | 442.0 (210.0) |
| Leucocitos, mm3 | 139 (97.8) | 11 430.0 (6450.0) |
| Linfocitos, mm3 | 139 (97.8) | 700.0 (500.0) |
| Proteína C Reactiva (PCR), mg/mL | 19 (12.8) | 127.9 (144.0) |
| Bilirrubina total, mg/dL | 136 (91.8) | 0.6 (0.4) |
| PAFI** | 147 (99.3) | 83.0 (63.0) |
|
| ||
En cuanto al soporte ventilatorio,132 pacientes (89.2%) tuvieron ventilación mecánica (invasiva o no invasiva). De estos, 10 (7.5%) tuvieron VMNI, de los cuales siete pasaron a VMI por deterioro respiratorio. 12 (8.2%) pacientes requirieron ECMO. En los parámetros bioquímicos, a excepción de la PCR, se obtuvo el registro al menos en 84 (57%) de los pacientes.
En cuanto a la mortalidad, ocurrió en 103 (69.6%) de los pacientes. De los 11 pacientes que requirieron oxigeno por cánula nasal u oxígeno estándar, solo falleció 1 (9.0%), de los cinco pacientes con cánula nasal de alto flujo (CNAF) no murió ninguno. Finalmente, de los 132 con ventilación mecánica, fallecieron 102 pacientes (77.2%).
En cuanto a las características de los pacientes según el desenlace de mortalidad (Tabla 3), en relación con el análisis bivariado, observamos que los pacientes que fallecieron eran de mayor edad, con una ferritina, LDH, PCR más elevada y una PAFI más baja (mayor severidad de la hipoxemia) de forma significativa. También, se observó una asociación significativa con la probabilidad de fallecer, con ser hipertenso y obeso. Adicionalmente los que requirieron intubación mecánica, tuvieron mayor probabilidad del evento. Las otras variables anotadas, si bien se observan diferencias, no se observa que esta sea significativa.
Tabla 3 Características de los pacientes hospitalizados en UCI por COVID-19, según desenlace de mortalidad al egreso.
En el análisis multivariado de acuerdo con las estimaciones ajustadas (Tabla 4), los factores que se asociaron con mayor mortalidad por COVID-19 durante su estancia en UCI fueron, hipertensión y aumento de la ferritina. Adicional a los resultados obtenidos, se hicieron análisis categorizando las variables con base en lo reportado en la literatura. La variable edad se fraccionó en rangos de 15 años a partir de los 20 años (20 - 35 años como referencia), y también la PAFI en grupos de < 100, 100 a 200, más de 200 (este último como referencia), sin obtener resultados significativos para las dos variables. Otras variables relacionadas en las tablas previas no fueron significativas en este análisis.
Tabla 4 Factores determinantes de la mortalidad al egreso, de los pacientes hospitalizados en UCI por COVID-19. Análisis multivariado.
| Característica | OR ajustado | IC 95% |
|---|---|---|
| Edad, en años. | 1.01 | 0.95 - 1.1 |
| Hombres | 2.59 | 0.01 - 7.93 |
| Hipertensión arterial | 3.57 | 1.29 - 4.96 |
| Obesidad | 3.31 | 0.38 - 4.55 |
| Diabetes | 0.01 | 0.01 - 2.90 |
| Diálisis | 1.86 | 0.01 - 2.89 |
| EPOC* | 2.66 | 0.01 - 6.33 |
| Troponina I de alta sensibilidad, ng/L | 1.01 | 0.99 - 1.01 |
| Dimero D, ng/mL | 1.01 | 0.99 - 1.00 |
| Ferritina, ng/mL | 1.01 | 1.01 - 1.01 |
| Deshidrogenasa láctica, U/L | 1.00 | 0.99 1.01 |
| Linfocitos, mm3. | 0.99 | 0.99 - 9.99 |
| *EPOC: enfermedad pulmonar obstructiva crónica . | ||
Discusión
En este estudio revisamos las características de una cohorte de pacientes que fueron hospitalizados en UCI por COVID-19 y su relación con la mortalidad medida al egreso hospitalario. Como anotamos previamente los pacientes que fallecieron tenían diferencias significativas en parámetros bioquímicos y clínicos que nos pueden ayudar en seguir entendiendo el comportamiento y pronóstico de esta patología.
Los pacientes que fallecieron tuvieron una mediana de la edad de 65 años, comparado con 57 en los que sobrevivieron. Como se observa consistentemente en la literatura publicada, el incremento de la edad es un factor independiente de mortalidad 15. Este hecho se ha relacionado con el envejecimiento del sistema inmunológico y su capacidad de depurar nuevas infecciones. Además, se asocia con una mayor prevalencia de comorbilidades que facilitan la condición fatal de esta entidad 16.
La mayoría de los pacientes que ingresaron a UCI por una condición severa asociada a la COVID-19 eran de sexo masculino (n = 102; 68.9%). Si bien los contagios son homogéneos en ambos sexos a nivel mundial y local, se observa que la mortalidad es mayor en hombres que en mujeres. Para Colombia en la actualidad 52.4% de los casos de COVID-19 son mujeres, sin embargo, 61.1% de los fallecidos son hombres 17. En 2020, la comisión europea realizó un análisis de la pandemia, donde se destaca que después de los 15 años, los hombres tienen claramente más riesgo de fallecer, llegando a una relación de 2.5 casos de hombres por cada mujer 18. Algunas teorías aportadas están a favor de una mejor respuesta adaptativa del sistema inmunitario en la mujer y, de otro lado, en los hombres hay una posible respuesta innata más potente frente al virus que puede desembocar en una tormenta de citoquinas letal 15. También se ha observado que los desenlaces por COVID-19 son peores en pacientes con comorbilidades como HTA, enfermedad cardiovascular, enfermedades pulmonares, asociadas en una proporción importante al consumo de alcohol y cigarrillo, condiciones que de igual forma son más prevalentes en los hombres 19.
Los pacientes que ingresaron tenían alta prevalencia de comorbilidades o condiciones crónicas de base. Cerca de 80% presentaban al menos una patología de base. Se resalta que los pacientes que fallecieron tenían mayor prevalencia, de HTA, obesidad y diabetes (esta última sin efecto significativo). En el análisis multivariado los pacientes hipertensos tuvieron 3.5 veces más probabilidad de fallecer. Se ha intentado aclarar si la hipertensión per se, es un factor de riesgo independiente. En algunos estudios al realizar el análisis ajustado por edad, el efecto desaparece; sin embargo, en otros estudios si se asocia con mortalidad. Es posible que su efecto esté relacionado con la probabilidad de tener mayores eventos cardiovasculares en los pacientes con COVID-19 severo 15.
En cuanto a la obesidad, 43 (41.7%) de los pacientes que fallecieron eran obesos, comparado con 11 (24.4%) en el grupo que sobrevivieron. En la actualidad se reconoce la obesidad como un factor de riesgo independiente asociado a la mortalidad, incluso en pacientes jóvenes y de sexo masculino 20. Tartof et al, la describe como a mayor obesidad el riesgo puede ser de dos, hasta cuatro veces mayor con respecto a los no obesos 21. La COVID-19 más grave en pacientes obesos puede explicarse posiblemente por alteraciones en la respuesta inmune adaptativa, estados proinflamatorios, protrombótico, alteraciones cardio-metabólicas y en la función pulmonar. Resaltamos que, incluso previamente a la pandemia, ya se había descrito que, en los pacientes obesos, el tejido adiposo visceral también promueve un aumento de la mortalidad entre los pacientes críticamente enfermos con SDRA 22.
Este estudio también confirmo que los pacientes con aumento de la ferritina, LDH, descenso de linfocitos, están relacionadas con la mortalidad. Estos biomarcadores se consideran que son reflejos de mayor severidad. Un metaanálisis que incluyó 21 estudios (3377 pacientes y 33 variables de laboratorios analizadas), reportaron que estos biomarcadores entre otros, estaban significantemente más elevados en pacientes con un desenlace fatal 23. La ferritina ha sido descrita como factor independiente de mortalidad; el nivel de ferritina en circulación aumenta durante las infecciones virales y puede ser un marcador de la replicación viral. En cuanto a su fisiopatología, como anota Chen et al 24, durante la tormenta de citocinas en COVID-19, muchas citocinas inflamatorias se producen rápidamente, incluidas IL-6, TNF-a, IL-1ß, IL-12 e LFN-y, que estimulan a los he-patocitos, las células de Kupffer y los macrófagos para que secreten ferritina. Adicional no solo se considera como en marcador del proceso inflamatorio, sino que también juega un papel patógeno en el proceso de inflamación activando las células T y promoviendo la expresión de mediadores proinflamatorios 25.
En cuanto a la LDH, esta refleja el daño tisular, destrucción celular, lo que indica un proceso infeccioso activo que está produciendo daño a nivel pulmonar 26. Varios modelos pronostico indican que es un buen biomarcador para diferenciar pacientes que tengan un mayor riesgo de un episodio severo, además es de fácil medición, disponibilidad y bajo costo, lo que lo hacen un buen marcador pronóstico 26. En relación con los linfocitos, se observó que un mayor valor se relaciona con menor mortalidad. Consistentemente en la literatura se describe como el descenso de linfocitos (linfopenia), se asocia con mayor severidad de la enfermedad. Zhao et al, luego de una revisión sistemática, anota que pacientes con linfopenia tuvieron tres veces más riesgo de un episodio severo 27. Algunos mecanismos propuestos sugieren muerte celular secundaria a tormenta de citoquinas, lesión directa por el SARSCoV-2 y freno medular, entre otras 27.
No encontramos diferencias significativas en los otros biomarcadores, a pesar de estar descritos en la literatura, tal es el caso de la PCR, dímero D, entre otros, aunque también puede estar en relación con la gran variabilidad de los resultados y el número de registros anotados por pacientes.
En nuestra cohorte, la mortalidad fue bastante alta. Anotamos que la mayoría de los pacientes (n=137; 92.5%) cumplió criterios para SDRA y 132 (89.2%) del total tuvo ventilación mecánica invasiva y una PAFI muy baja. Esto es reflejo de la severidad de su condición, además, durante la época más crítica de la pandemia en nuestro país, existió durante el estado de emergencia, escasés de camas de UCI, personal asistencial, medicamentos, entre otras circunstancias, lo cual pudo afectar, aunque son condiciones que se deben explorar en nuevos estudios.
Como limitaciones, este estudio fue realizado en un solo centro, también es centro de referencia donde ingresaron pacientes de alta complejidad y antes del inicio de la vacunación, lo cual puede estar en relación sesgo de selección y puede impactar la validez externa o generalización de los resultados, sin embargo, la mayoría están en concordancia con la literatura conocida. De otro lado, no todos los biomarcadores fueron realizados en todos los pacientes, lo que pudo limitar el poder para encontrar diferencias significativas.
De acuerdo con los resultados podemos concluir que la mortalidad por COVID-19 en UCI es muy alta, además se documentó como factores de riesgo asociados, HTA, obesidad, edad, ferritina, LDH, PCR y la PAFI. Sin embargo, en el modelo multivariado solo los pacientes con HTA tuvieron efecto sobre la mortalidad, aunque, puede deberse a efectos de tamaño de muestra.
References
1. Adhikari SP, Meng S, Wu Y-J, Mao Y-P, Ye R-X, Wang Q-Z, et al. Epidemiology, causes, clinical manifestation and diagnosis, prevention and control of coronavirus disease (COVID-19) during the early outbreak period: a scoping review. Infect Dis Poverty. 2020;9(1):29. [ Links ]
2. Rodriguez-Morales AJ, Cardona-Ospina JA, Gutiérrez-Ocampo E, Villamizar-Peña R, Holguin-Rivera Y, Escalera-Antezana JP, et al. Clinical, laboratory and imaging features of COVID-19: A systematic review and meta-analysis. Travel Med Infect Dis. 2020;(March): 101623. [ Links ]
3. Wang D, Hu B, Hu C, Zhu F, Liu X, Zhang J, et al. Clinical Characteristics of 138 Hospitalized Patients with 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA. 2020;323(11): 1061-9. [ Links ]
4. Yadam S, Bihler E, Balaan M. Acute respiratory distress syndrome. Crit Care Nurs Q. 2016;39(2): 190-5. [ Links ]
5. Lai C-C, Liu YH, Wang C-Y, Wang Y-H, Hsueh S-C, Yen M-Y, et al. Asymptomatic carrier state, acute respiratory disease, and pneumonia due to severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2): Facts and myths. J Microbiol Immunol Infect. 2020;2. [ Links ]
6. Onder G, Rezza G, Brusaferro S. Case-Fatality Rate and Characteristics of Patients Dying in Relation to COVID-19 in Italy. JAMA. 2020;2019:2019-20. [ Links ]
7. Ministerior Salud y Protección Social de Colombia. CORONAVIRUS (COVID-19) [Internet]. [cited 2020 Nov 24]. Available from: Available from: https://covid19.minsalud.gov.co/ [ Links ]
8. Remuzzi A, Remuzzi G. COVID-19 and Italy: what next? Lancet. 2020 Mar;2:10-3. [ Links ]
9. Guo Y-R, Cao Q-D, Hong Z-S, Tan Y-Y, Chen S-D, Jin H-J, et al. The origin, transmission and clinical therapies on coronavirus disease 2019 (COVID-19) outbreak - an update on the status. Mil Med Res. 2020; 7(1): 1-10. [ Links ]
10. Tang N, Li D, Wang X, Sun Z. Abnormal coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia. J Thromb Haemost. 2020;(February):844-7. [ Links ]
11. Schultz MJ, Determann RM, Royakkers AANM, Wolthuis EK, Korevaar JC, Levi MM. Bronchoalveolar Activation of Coagulation and Inhibition of Fibrinolysis during Ventilator-Associated Lung Injury. Crit Care Res Pract. 2012;2012:1-8. [ Links ]
12. Yin S, Huang M, Li D, Tang N. Difference of coagulation features between severe pneumonia induced by SARS-CoV2 and non-SARS-CoV2. J Thromb Thrombolysis. 2020;3-6. [ Links ]
13. Leung C. Clinical features of deaths in the novel coronavirus epidemic in China. Rev Med Virol. 2020;(March):e2103. [ Links ]
14. Wu C, Chen X, Cai Y, Xia J, Zhou X, Xu S, et al. Risk Factors Associated With Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China. JAMA 2020;1-10. [ Links ]
15. Mehra MR, Desai SS, Kuy S, Henry TD, Patel AN. Cardiovascular Disease, Drug Therapy, and Mortality in Covid-19. https://doi.org/101056/NEJMoa2007621 [Internet]. 2020 May 1 [cited 2021 Aug 10];382(25):e102. Available from: Available from: https://www.nejm.org/doi/full/10.1056/nejmoa2007621 [ Links ]
16. Grasselli G, Greco M, Zanella A, Albano G, Antonelli M, Bellani G, et al. Risk Factors Associated with Mortality among Patients with COVID-19 in Intensive Care Units in Lombardy, Italy. JAMA. 2020;180(10): 1345-55. [ Links ]
17. SALUD IN DE. Noticias coronavirus-casos [Internet]. [cited 2021 Aug 9]. Available from: Available from: https://www.ins.gov.co/Noticias/Paginas/coronavirus-casos.aspx [ Links ]
18. Green MS, Peer V, Schwartz N, Nitzan D, Griffith DM, Sharma G, et al. Age , gender , and territory of COVID-19 infections and fatalities [Internet]. Vol. 10, BMJ Open. 2020. 1-12 p. Available from: https://www.frontiersin.org/article/10.3389/fpubh.2020.00152/full%0Ahttps://www.cgdev.org/blog/tracking-gender-impact-covid-19%0Ahttp://dx.doi.org/10.1016/S0140-6736(20)31748-7%0Ahttp://dx.doi.org/10.1371/journal.pone.0241031 [ Links ]
19. Editorial. The gendered dimensions of COVID-19. The Lancet [Internet]. 2020 [cited 2021 Aug 9];395(april 11,2020): 1168. Available from: Available from: https://www.thelancet.com/ [ Links ]
20. Tartof SY, Qian L, Hong V, Wei R, Nadjafi RF, Fischer H, et al. Obesity and Mortality Among Patients Diagnosed With COVID-19: Results From an Integrated Health Care Organization. https://doi.org/107326/M20-3742 [Internet]. 2020 Aug 12 [cited 2021 Aug 10];173(10):773-81. Available from: Available from: https://www.acpjournals.org/doi/abs/10.7326/M20-3742 [ Links ]
21. Summary for Patients: Obesity and Risk for Adverse Outcomes Among Patients Diagnosed With COVID-19. https://doi.org/107326/P20-0011 [Internet]. 2020 Aug 12 [cited 2021 Aug 10];173(10):I14. Available from: Available from: https://www.acpjournals.org/doi/abs/10.7326/P20-0011 [ Links ]
22. Ni YN, Yu H, Xu H, Li W jing, Liang B miao, Yang L, et al. High Visceral Adipose Tissue to Subcutaneous Adipose Tissue Ratio as a Predictor of Mortality in Acute Respiratory Distress Syndrome. Am J Med Sci. 2019 Mar 1; 357(3): 213-22. [ Links ]
23. Henry BM, De Oliveira MHS, Benoit S, Plebani M, Lippi G. Hematologic, biochemical and immune biomarker abnormalities associated with severe illness and mortality in coronavirus disease 2019 (COVID-19): A meta-analysis. Clin Chem Lab Med. 2020;58(7): 1021-8. [ Links ]
24. Cheng L, Li H, Li L, Liu C, Yan S, Chen | Haizhen, et al. Ferritin in the coronavirus disease 2019 (COVID-19): A systematic review and meta-analysis. J Clin Lab Anal [Internet]. 2020 [cited 2021 Aug 10];34. Available from: Available from: https://doi.org/10.1002/jcla.23618wileyonlinelibrary.com/journal/jcla [ Links ]
25. Lin Z, Long F, Yang Y, Chen X, Xu L, Yang M. Serum ferritin as an independent risk factor for severity in COVID-19 patients. J Infect [Internet]. 2020 [cited 2021 Aug 10];81:670-1. Available from: Available from: https://doi.org/10.1016/j.jinf.2020.05.029 [ Links ]
26. Yan L, Zhang H-T, Goncalves J, Xiao Y, Wang M, Guo Y, et al. An interpretable mortality prediction model for COVID-19 patients. Nat Mach Intell [Internet]. [cited 2021 Aug 10]; Available from: Available from: https://doi.org/10.1038/s42256-020-0180-7 [ Links ]
27. Zhao Q, Meng M, Kumar R, Wu Y, Huang J, Deng Y, et al. Lymphopenia is associated with severe coronavirus disease 2019 (COVID-19) infections: A systemic review and meta-analysis. Int J Infect Dis [Internet]. 2020;96:131-5. Available from: https://doi.org/10.1016/j.ijid.2020.04.086 [ Links ]
Recibido: 18 de Marzo de 2022; Aprobado: 13 de Septiembre de 2022











 text in
text in