Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Acta Medica Colombiana
versión impresa ISSN 0120-2448
Acta Med Colomb vol.48 no.2 Bogotá abr./jun. 2023 Epub 07-Abr-2024
https://doi.org/10.36104/amc.2023.2222
Trabajos originales
Relación entre grosor del músculo aductor del pulgar, masa libre de grasa y fuerza muscular en adultos hospitalizados
1 Nutricionista Dietista. Profesora Titular, Departamento de Nutrición Humana, Facultad de Medicina;
2 Estadístico. Profesor Asociado, Departamento de Estadística, Facultad de Ciencias;
3 Nutricionistas Dietistas. Universidad Nacional de Colombia. Bogotá, D.C. (Colombia).
Introducción:
La medición del grosor del músculo aductor del pulgar (GMAP) es una nueva técnica de evaluación de masa muscular en hospitalización.
Objetivo:
Determinar relación entre GMAP, masa libre de grasa (MLG) y fuerza muscular (FM) en adultos hospitalizados en Hospital Universitario Nacional de Colombia (HUN).
Material y métodos:
Estudio observacional, transversal, analítico. Se incluyeron 157 pacientes durante 2018 y 2019. Se analizaron variables socioeconómicas, clínicas, GMAP, antropometría, MLG y FM. El análisis estadístico incluyó medidas de tendencia central, correlación, curvas ROC para puntos de corte de GMAP, regresión múltiple y logística.
Resultados:
61% hombres y 39% mujeres; edad promedio de 63.3±17.0 años; el 75% era mayor de 60 años. La mayoría (44%) presentaban preobesidad y obesidad. El GMAP en mano dominante (GMAPD) fue 17±3.7mm. En hombres, el valor promedio fue 18±3.4mm y en mujeres, 15.3±3.6mm; menores de 60 años, promedio de 18.1±3.3mm y mayores de 60 años, promedio de 16.6±3.8mm. Personas con GMAPD inferior a 13.4 mm se consideran desnutridas. La relación entre GMAPD y MLG mostró asociación significativa (r = 0.45), pero GMAPD no es predictor de MLG. FM y MLG tuvieron correlación significativa (r = 0.69); sin embargo, FM no predice MLG. Se encontró correlación significativa entre GMAPD y FM(r = 0.53), pero GMAPD no es predictor de FM.
Conclusiones:
La mayoría de pacientes tenían exceso de peso. GMAP fue mayor en mano dominante y en hombres, disminuyó con la edad y predijo desnutrición. Existió correlación significativa, pero no predictiva entre FM y MLG. El GMAP mostró asociación significativa con MLG y FM, no es útil como predictor de estas variables. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2222)
Palabras clave: músculo aductor del pulgar; masa libre de grasa; fuerza muscular; adultos hospitalizados
Introduction:
The measurement of thumb adductor muscle thickness (TAMT) is a new technique for evaluating muscle mass during hospitalization.
Objective:
To determine the relationship between TAMT, fat-free mass (FFM) and muscle strength (MS) in adults hospitalized at Hospital Universitario Nacional de Colombia (HUN).
Materials and methods:
This was an observational, cross-sectional, analytical study. A total of 157 patients were included during 2018 and 2019. Socioeconomic and clinical variables were evaluated, along with TAMT, anthropometry, FFM and MS. The statistical analysis included measures of central tendency, correlation, ROC curves for TAMT cut-off points, and multiple and logistic regression.
Results:
The study population was 61% male and 39% female; the average age was 63.3±17.0 years; 75% were over the age of 60. The majority (44%) were pre-obese and obese. The TAMT in the dominant hand (TAMTD) was 17±3.7 mm. In men, the average value was 18±3.4 mm, and in women it was 15.3±3.6 mm; for those under the age of 60, the average was 18.1±3.3 mm and for those over the age of 60, the average was 16.6±3.8 mm. A TAMTD less than 13.4 mm was considered undernutrition. The relationship between TAMTD and FFM showed a significant association (r = 0.45), but TAMTD is not a predictor of FFM. Muscle strength and FFM had a significant correlation (r = 0.69); however, MS does not predict FFM. A significant correlation was found between TAMTD and MS (r = 0.53), but TAMTD is not a predictor of MS.
Conclusions:
Most of the patients were overweight. The TAMT was greater in the dominant hand and in men, decreased with age and predicted undernutrition. There was a significant, but not predictive, association between MS and FFM. The TMAT was significantly associated with FFM and MS but is not a useful predictor of these variables. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2222)
Keywords: thumb adductor muscle; fat-free mass; muscle strength; hospitalized adults
Introducción
La evaluación del estado nutricional valora la composición corporal de un individuo y la compara con parámetros de referencia, para determinar el diagnóstico respectivo y los requerimientos nutricionales; así mismo, permite monitorear las intervenciones terapéuticas, evaluar la eficacia del tratamiento nutricional e identificar a los pacientes hospitalizados con mayor riesgo de complicaciones asociadas a desnutrición (DNT) 1,2.
La antropometría evalúa de manera indirecta las reservas de proteínas y grasa corporal; los parámetros clásicos como el peso corporal, las mediciones de pliegues cutáneos y circunferencias como la del brazo, cintura y pantorrilla, indican el grado de DNT, pero las alteraciones en dichos parámetros sólo aparecen después de un período prolongado de déficit en el aporte de energía y nutrientes 3.
Como todo músculo esquelético, el músculo aductor del pulgar (MAP), localizado en la primera comisura de la mano, se depleta durante el catabolismo y presenta atrofia por la inactividad ocasionando disminución de la fuerza de contracción y aumento de la fatiga muscular 3.
En años recientes, la medición del grosor del MAP (GMAP) se ha posicionado como una nueva técnica de evaluación de la masa muscular y de predicción de complicaciones en pacientes hospitalizados por ser no invasiva, rápida y de bajo costo 4-8.
De manera simultánea, la innovación tecnológica ha permitido el desarrollo de varios dispositivos sofisticados para el análisis directo de la composición corporal como el método de impedancia bioeléctrica, el cual se fundamenta en la oposición de las células, los tejidos o líquidos corporales al paso de una corriente eléctrica para estimar la cantidad de agua corporal, la masa grasa (MG) y la masa libre de grasa (MLG) 9.
Otro método complementario es la medición de la fuerza muscular (FM) por dinamometría o test de fuerza de prensión digitopalmar, siendo de bajo costo, simple y rápido, el cual fue descrito por Klidjian et al10, y consiste en la aplicación de la fuerza máxima voluntaria de prensión de la mano como principio para estimar la función del músculo esquelético, además, permite identificar aquellos individuos con mayor riesgo de desarrollar complicaciones relacionadas con DNT 11,12.
Con base en lo anterior y después de realizar una búsqueda de investigaciones en Colombia sobre el MAP, en la cual se evidenció que no existían estudios previos, se decidió realizar esta investigación pionera en el país, que tuvo como objetivo determinar la relación entre el GMAP, la MLG y la FM en adultos hospitalizados en el Hospital Universitario Nacional de Colombia (HUN).
Material y métodos
Diseño del estudio
Estudio observacional, transversal y analítico, para hallar la asociación entre el GMAP, la MLG y la FM por dinamometría en adultos hospitalizados. La población incluyó 157 pacientes de los servicios de hospitalización del HUN en Bogotá que cumplieron con los siguientes criterios: ser colombiano de nacimiento, edad igual o mayor a 18 años, con bipedestación sin necesidad de apoyo, con capacidad física y cognitiva, que aceptaron participar voluntariamente, y en los cuales se pudieron tomar las mediciones en ambas manos, en ausencia de trastornos inflamatorios y degenerativos. Los pacientes fueron seleccionados mediante muestreo por conveniencia, durante el primer semestre de 2018 y el primer semestre de 2019, usando el censo diario de pacientes; se verificó el cumplimento de los criterios de inclusión para realizar las entrevistas respectivas.
Variables e instrumentos
Se aplicó una encuesta que incluyó variables socioeconómicas y clínicas como: sexo, fecha de nacimiento, edad, nivel de actividad física, patología principal y servicio tratante. Además, se tomaron en cuenta variables como el GMAP, otras mediciones antropométricas (talla, circunferencia del carpo (c.carpo), estructura, peso actual, peso usual, porcentaje de cambio de peso, índice de masa corporal (IMC), clasificación del IMC, circunferencia del brazo (CB), circunferencia de cintura (C.Cintura), pliegue cutáneo del tríceps (PCT) y circunferencia muscular del brazo (CMB) en menores de 60 años; en mayores de 60 años se incluyó circunferencia de pantorrilla (CP); variables de composición corporal [masa grasa (MG), agua corporal total (ACT), masa libre de grasa (MLG), masa ósea (M.Ósea) y grasa visceral (G.Visceral)] y de fuerza muscular (FM) por dinamometría. Se utilizaron los siguientes equipos: plicómetro harpenden, cinta métrica Lufkin W606PM, báscula TANITA BC 585F y dinamómetro Takei Physical Fitness test modelo 68812.
Recolección de la información
Se realizó un estudio piloto para ajustar el instrumento. La técnica de medición del GMAP fue la establecida por Lameu et al.13; las demás mediciones de antropometría se realizaron según las técnicas estandarizadas por Lohman 14. La FM por dinamometría se midió según el protocolo de Klidjian et al.15. Posteriormente, se analizó la información y se emitió el diagnóstico nutricional correspondiente.
Consideraciones éticas
El estudio fue aprobado por los Comités de Ética de la Facultad de Medicina de la Universidad Nacional de Colombia y del HUN. Antes de la aplicación de la encuesta los participantes firmaron un consentimiento informado. Se cumplió con las "Normas Científicas, Técnicas y Administrativas para la Investigación en Salud" establecidas en la Resolución No. 008430 de 1993 del Ministerio de Salud y en la Resolución 2378 del 27 de junio de 2008; el estudio fue de riesgo mínimo.
Análisis estadístico
Se realizó el cálculo de medidas de tendencia central (mínimos, máximos, medias y medianas), y de dispersión (desviación estándar) para todas las variables cuantitativas. Para las variables categóricas se realizó un análisis de frecuencias absolutas y relativas. Se efectuó análisis de correlación mediante coeficientes de correlación de Pearson para pares de variables cuantitativas y coeficientes de correlación de Spearman entre variables categóricas y cuantitativas. Se utilizaron curvas ROC con el fin de establecer los puntos de corte en el GMAP de la mano (dominante/no dominante) y se realizaron análisis de regresión múltiples y logísticos para evaluar la relación entre el GMAP como predictor de la MLG y de DNT, así como de la edad como predictor del GMAP. El nivel de significancia considerado para la evaluación de la hipótesis de correlaciones diferentes a cero fue 10%. El análisis estadístico se hizo en el software libre R.
Resultados
Se estudiaron 157 pacientes, 61% hombres y 39% mujeres; la edad promedio fue 63.3±17.0 años, con un mínimo de 21 y un máximo de 94 años; el 75% era mayor de 60 años. La mayoría refirió llevar a cabo una actividad moderada (51%), siguieron la actividad leve (43%) y en menor proporción la actividad intensa (6%). El 48% fue atendido por medicina interna, el 27% por cirugía y el 25% por otras especialidades.
En la Tabla 1 se presentan los resultados generales de las variables antropométricas y demográficas. En la Tabla 2 se evidencia una diferencia significativa entre hombres y mujeres al comparar el GMAP de la mano dominante (GMAPD) con el de la mano no dominante (GMAPnD). Las variables que resultaron no significativas entre hombres y mujeres y que se pueden considerar estadísticamente iguales para ambos grupos fueron la edad, el IMC, la CB (CMB - sí tuvo diferencias significativas entre ambos grupos), C.Cintura y CP.
Tabla 1 Datos antropométricos y demográficos de la población estudiada.
| Variable | Mínimo | Media | Mediana | Máximo | D.Est. |
|---|---|---|---|---|---|
| Edad (años) | 21.0 | 63.3 | 66.0 | 94.0 | 17.0 |
| GMAPD (mm) | 5.2 | 17.0 | 17.3 | 27.1 | 3.7 |
| GMAPnD (mm) | 4.9 | 16.0 | 16.3 | 25.2 | 3.5 |
| Talla (cm) | 139.0 | 163.2 | 163.0 | 187.0 | 9.3 |
| C. carpo (cm) | 13.6 | 16.0 | 16.0 | 18.5 | 1.1 |
| Peso actual (kg) | 36.9 | 69.3 | 68.5 | 104.7 | 13.0 |
| Peso usual (kg) | 42.0 | 71.6 | 70.0 | 110.0 | 13.3 |
| IMC (kg/m2) | 17.4 | 26.0 | 25.8 | 41.6 | 4.1 |
| CB (cm) | 20.5 | 29.0 | 28.8 | 38.0 | 3.6 |
| PCT (mm) | 5.0 | 15.2 | 13.9 | 40.0 | 7.8 |
| CMB (cm) | 18.8 | 26.4 | 25.8 | 33.8 | 3.2 |
| C. cintura (cm) | 74.0 | 97.9 | 97.1 | 136.0 | 10.6 |
| CP (cm) | 26.2 | 34.4 | 34.5 | 45.1 | 3.3 |
| MG (%) | 10.2 | 29.4 | 28.0 | 52.2 | 9.6 |
| ACT (%) | 34.7 | 49.1 | 49.5 | 63.9 | 6.6 |
| MLG (Kg) | 28.4 | 46.2 | 46.4 | 68.0 | 8.6 |
| M. ósea (Kg) | 1.5 | 2.5 | 2.5 | 3.5 | 0.4 |
| G. visceral (Kg) | 1.0 | 11.5 | 12.0 | 31.0 | 4.7 |
| FM (Kg) | 2.0 | 20.8 | 20.5 | 43.0 | 9.0 |
Dado que la mayoría de las variables resultaron significativamente iguales según se observa en la Tabla 2, también se revisaron las diferencias que resultaban significativas entre hombres menores y mayores de 60 años y entre mujeres menores y mayores de 60 años. Los resultados se presentan en la Tabla 3. Se clarifica que las variables PCT y CMB no fueron medidas para mayores de 60 años y la CP no se midió para menores de 60 años y por esta razón no fueron incluidas en las comparaciones; se concluye de esta tabla, que hubo una diferencia significativa entre menores y mayores de 60 años para ambos sexos en las variables de talla, peso actual, peso usual, CB, MLG, M.Ósea y G.Visceral. Hubo una diferencia significativa entre hombres menores y mayores de 60 años para ACT y FM, pero no para mujeres. Por el contrario, se halló una diferencia significativa entre mujeres menores y mayores de 60 años para GMAPnD.
Tabla 2 Promedios de variables discriminadas según sexo.
| Variable | Hombres | Mujeres | t-test p-value | ||
|---|---|---|---|---|---|
| Media | D.Est. | Media | D.Est. | ||
| Edad (años) | 61.8 | 17.9 | 65.9 | 15.2 | 0.13 (n.s.) |
| GMAPD (mm) | 18.0 | 3.4 | 15.3 | 3.6 | 0.00* |
| GMAPnD (mm) | 17.0 | 3.3 | 14.5 | 3.4 | 0.00* |
| Talla (cm) | 168.3 | 7.2 | 155.2 | 6.2 | 0.00* |
| C. carpo (cm) | 16.5 | 0.9 | 15.4 | 1.0 | 0.00* |
| Peso actual (kg) | 72.6 | 12.4 | 64.1 | 12.2 | 0.00* |
| Peso usual (kg) | 75.0 | 12.5 | 66.1 | 12.8 | 0.00* |
| IMC (kg/m2) | 25.7 | 3.7 | 26.5 | 4.5 | 0.23 (n.s.) |
| CB (cm) | 29.1 | 3.3 | 28.9 | 3.9 | 0.86 (n.s.) |
| PCT (mm) | 12.4 | 5.2 | 24.7 | 7.7 | 0.00* |
| CMB (cm) | 27.1 | 3.2 | 23.8 | 1.6 | 0.00* |
| C. cintura (cm) | 98.7 | 11.2 | 96.5 | 9.3 | 0.22 (n.s.) |
| CP (cm) | 34.7 | 2.9 | 34.0 | 3.8 | 0.26 (n.s.) |
| MG (%) | 24.8 | 7.9 | 36.5 | 7.5 | 0.00* |
| ACT (%) | 52.7 | 4.7 | 43.5 | 4.9 | 0.00* |
| MLG (kg) | 51.4 | 6.1 | 38.0 | 4.9 | 0.00* |
| M. ósea (kg) | 2.7 | 0.3 | 2.0 | 0.3 | 0.00* |
| G. visceral (kg) | 12.9 | 5.1 | 9.4 | 2.8 | 0.00* |
| FM (kg) | 25.1 | 8.0 | 13.9 | 5.5 | 0.00* |
|
| |||||
Tabla 3 Variables discriminadas entre menores y mayores de 60 años según sexo.
| Variable | Hombres | Mujeres | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Media <60 | D.Est | Media >60 | D.Est | p-valor | Media <60 | D.Est | Media >60 | D.Est | p-valor | |
| GMAPD (mm) | 18.6 | 3.5 | 17.7 | 3.3 | 0.25(n.s.) | 16.2 | 1.4 | 15.1 | 3.9 | 0.13(n.s.) |
| GMAPnD (mm) | 17.3 | 3.2 | 16.8 | 3.3 | 0.46(n.s.) | 15.6 | 1.6 | 14.3 | 3.6 | 0.09* |
| Talla (cm) | 172.7 | 7.2 | 166.2 | 6.2 | 0.00* | 159.8 | 5.9 | 154.4 | 5.9 | 0.03* |
| C. carpo (cm) | 16.5 | 1.1 | 16.5 | 0.8 | 0.75(n.s.) | 15.7 | 1.2 | 15.3 | 0.9 | 0.32(n.s.) |
| Peso actual (kg) | 76.5 | 12.2 | 70.7 | 12.1 | 0.03* | 70.2 | 10.4 | 63.0 | 12.3 | 0.08* |
| Peso usual (kg) | 79.1 | 12.4 | 73.1 | 12.1 | 0.02* | 73.8 | 12.8 | 64.7 | 12.4 | 0.08* |
| IMC (kg/m2) | 25.6 | 4.1 | 25.7 | 3.6 | 0.94(n.s.) | 27.6 | 4.3 | 26.4 | 4.6 | 0.45(n.s.) |
| CB (cm) | 31.0 | 4.0 | 28.1 | 2.5 | 0.00* | 31.6 | 2.9 | 28.5 | 3.9 | 0.02* |
| C. cintura (cm) | 96.0 | 13.3 | 100.0 | 10.0 | 0.19(n.s.) | 96.6 | 12.0 | 96.5 | 8.9 | 0.98(n.s.) |
| MG (%) | 23.7 | 8.4 | 25.4 | 7.7 | 0.37(n.s.) | 36.5 | 6.9 | 36.5 | 7.6 | 0.99(n.s.) |
| Agua(%) | 54.0 | 4.7 | 52.1 | 4.6 | 0.07* | 45.6 | 5.8 | 43.1 | 4.7 | 0.25(n.s.) |
| MLG (kg) | 54.7 | 6.0 | 49.8 | 5.5 | 0.00* | 41.7 | 4.8 | 37.4 | 4.6 | 0.03* |
| M. ósea (kg) | 2.9 | 0.3 | 2.7 | 0.3 | 0.00* | 2.2 | 0.2 | 2.0 | 0.2 | 0.02* |
| G. visceral (kg) | 8.9 | 4.7 | 14.8 | 4.2 | 0.00* | 6.1 | 3.3 | 9.9 | 2.3 | 0.01* |
| FM (kg) | 27.7 | 8.1 | 23.9 | 7.7 | 0.03* | 15.3 | 8.7 | 13.7 | 4.9 | 0.64(n.s.) |
|
| ||||||||||
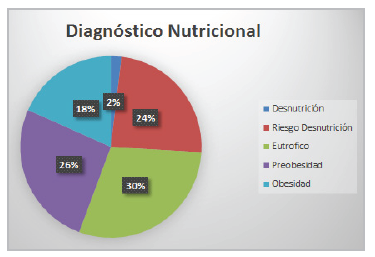
En cuanto al peso, sólo 5% mantuvo su peso usual, el 26% aumentó de peso y la mayoría de los pacientes (69%) tuvo una pérdida de peso en el último mes, principalmente en grado moderado. Al evaluar el IMC, se encontró que 49% de los pacientes presentaron un peso normal para su talla, el 40% tenía exceso de peso (26% preobesidad, 12% obesidad grado 1 y 2% obesidad grado 2) y 11% presentaba algún grado de déficit.
En cuanto a las circunferencias corporales, la C.Cintura fue mayor en hombres y en personas mayores de 60 años, sólo 14% presentó una C.Cintura en el rango normal. El PCT fue mayor en mujeres y la CMB, mayor en hombres La CP, se encontró normal en 88%, siendo menor en mujeres.
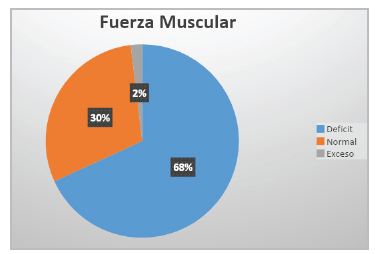
En composición corporal se evaluaron la MG, el nivel de G.Visceral y la MLG; la MG fue superior en los mayores de 60 años; así mismo, se valoró la G.Visceral encontrando que 36% de los sujetos presentó exceso; en cuanto a la MLG el valor fue mayor en hombres y en personas menores de 60 años . En cuanto a la FM, el 68% de los pacientes presentó déficit, siendo menor en mujeres y en personas mayores de 60 años (Figura 1).
En la población general se encontraron las siguientes correlaciones significativas positivas: C.Cintura y G.Visceral (r = 0.70); C.Cintura e IMC (r = 0.75); G.Visceral e IMC (r = 0.55); G.Visceral y peso actual (r = 0.51); FM y peso actual (r = 0.46). En menores de 60 años se encontraron las siguientes correlaciones significativas positivas: IMC y PCT (r = 0.68); CMB y peso actual (r = 0.65); CMB y MLG (r = 0.59); C.Cintura y PCT (r = 0.47); FM y CMB (r = 0.42); PCT y MG (r = 0.80); C.Cintura y MG (r = 0.75); peso actual y MG (r = 0.49);IMC y MG (r = 0.80). En mayores de 60 años se encontraron las siguientes correlaciones significativas positivas: CP y peso actual (r = 0.76); IMC y CP (r = 0.70); CB y CP (r = 0.66); CP y MLG (r = 0.55).
Al realizar un análisis global de las diferentes mediciones y determinar el diagnóstico nutricional, se observa que la mayoría de los pacientes (44%) presentaban malnutrición por exceso (preobesidad y obesidad) (Figura 2). Se encontró una correlación significativa positiva entre el GMAPD y el GMAPnD (r = 0.93). Es de mencionar que, en el grupo menor de 60 años, también se halló una correlación significativa positiva entre estas dos mediciones (r = 0.90). Para efectos de análisis, en nuestro estudio se tomó como referencia el GMAPD, el cual correspondió a 17±3.7 mm y en la mano no dominante a 16±3.5 mm. En los hombres se obtuvo un valor promedio de 18±3.4 mm, superior al de las mujeres 15.3±3.6 mm. En la mano no dominante se obtuvo un promedio 17±3.3 mm en hombres que supera al de las mujeres con promedio de 14.5±3.4 mm.
En cuanto al GMAPD comparativo por grupos de edad, los menores de 60 años tuvieron un promedio superior en comparación con los mayores de 60. En el GMAPnD se obtuvieron valores inferiores con el mismo comportamiento entre menores y mayores de 60 años. En la Tabla 4 se diferencian los valores de GMAP discriminados por sexo y grupo de edad.
Tabla 4 Valores promedio de GMAP por sexo y grupo de edad.
| Hombres | Mujeres | |||
|---|---|---|---|---|
| Edad (años) | <60(n=31) | >=60 (n=65) | <60 (n=9) | >=60 (n=52) |
| GMAPD (mm) | 18.6 ± 3.5 | 17.7 ± 3.3 | 16.2 ± 1.4 | 15.1 ± 3.4 |
| GMAPnD (mm) | 17.3 ± 3.2 | 16.8 ± 3.3 | 15.3 ± 1.6 | 14.3 ± 3.6 |
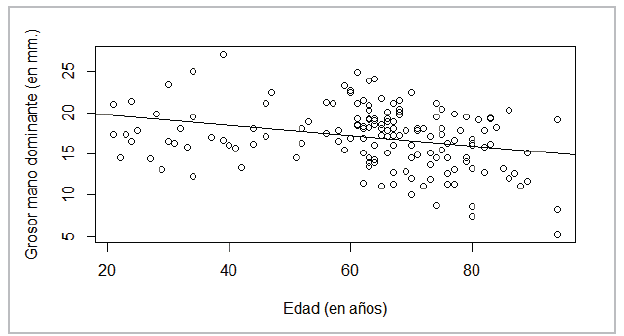
Para evaluar la reducción del GMAPD con relación a la edad se realizó un análisis de regresión entre las dos variables. La Figura 3 muestra una asociación negativa que implica una reducción del grosor de este músculo a medida que aumenta la edad. Este modelo de regresión arroja una línea con ecuación GMAPD=21-0.06*edad, lo cual implicaría una reducción de 0.06 milímetros de grosor por año con intercepto y pendientes significativos. Sin embargo, el valor R2 de este modelo es apenas 8%, lo que implica que la edad apenas explica 8% de la variabilidad y no puede considerarse como un predictor suficiente para el GMAP.
Al evaluar la reducción antes y después de los 60 años, se encontraron comportamientos diferentes; al correr el modelo solo para menores de 60 años resulta ser GMAPD=17.09+0.02*edad, siendo la edad no significativa (también con R2=0.01, lo cual implica que antes de los 60 años la reducción no es significativa) mientras que para mayores de 60 años el modelo obtenido es GMAPD=29.8-0.18*Edad (R2=0.17), lo que evidencia que la reducción en el grosor es más significativa y drástica para mayores de 60 años con reducciones de 0.18 milímetros por año. En la Figura 4 se evidencia una reducción drástica en mayores de 60 años con una pendiente estadísticamente diferente a la pendiente para menores de 60 años.
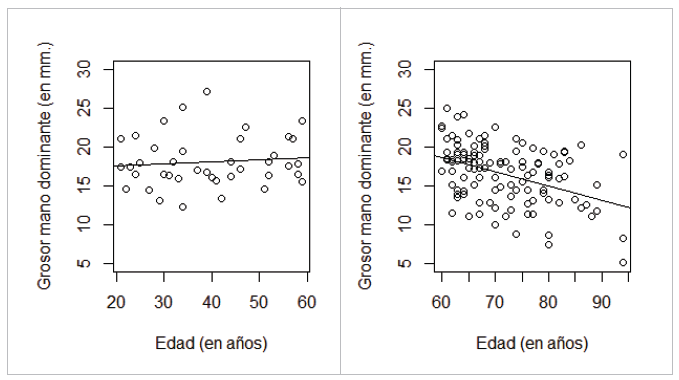
Figura 4 Dispersión con línea ajustada de GMAP vs edad. (a) A la izquierda, menores de 60 años; (b) A la derecha, mayores de 60 años.
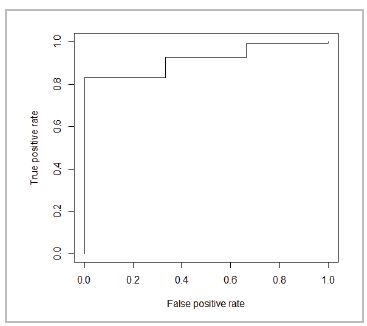
La curva ROC 16 construida en la Figura 5, permite detectar DNT moderada y severa con un área bajo la curva de 0.9177 que es la probabilidad de clasificar correctamente a un individuo en grupos de DNT/No DNT, usando como clasificador su GMAP. Cada punto de la curva ROC corresponde a un posible punto de corte del test diagnóstico e informa su respectiva sensibilidad (eje Y, tasa de verdaderos desnutridos de aproximadamente 90%) y 1-especificidad (eje X, tasa de falsos desnutridos de aproximadamente el 20%). De acuerdo con el punto de corte establecido por la curva, personas con GMAPD por debajo de 13.4 mm se consideran desnutridas.
Cuando se replica el ejercicio en análisis separado por sexo, el punto de corte para hombres fue de 14.5 mm (16.2 mm para menores de 60 años y 14.5 mm para mayores de 60 años). Para mujeres el punto de corte fue de 12.8 mm (11.9 mm para mayores de 60 años; para mujeres menores de 60 años no fue posible establecer punto de corte, debido a que todas las pacientes de este grupo etáreo presentaron DNT).
Adicionalmente, se realizó un análisis logístico multi-variado para determinar la fuerza de la asociación entre las variables independientes y la probabilidad de no estar desnutrido. Después de eliminar todas las variables que generaban multicolinealidad (información redundante debido a las correlaciones entre las variables), el mejor ajuste se logra con el modelo: Prob(No DNT)=14.19 -2.25*Sexo+0.16*GMAPD-0.29*ACT. Para el modelo anterior todos los coeficientes son estadísticamente significativos con un R2=0.20. Esto muestra que a mayor GMAPD, menor probabilidad de DNT; las mujeres tienen más probabilidad de DNT.
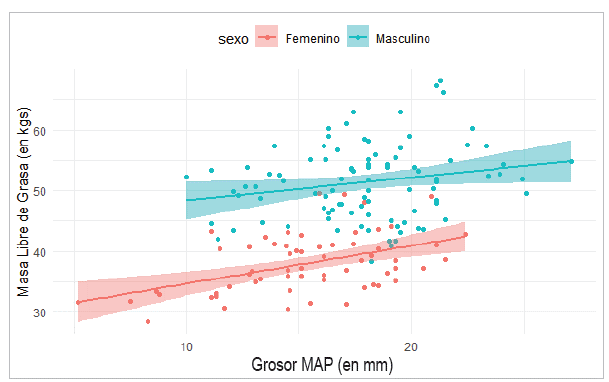
Similar al análisis realizado por Bielemann 17, se estudió la relación entre el GMAP y la MLG. Después de verificar que la variable sexo es estadísticamente significativa, se corrieron dos análisis de regresión: uno para hombres y otro para mujeres; se observan diferencias significativas entre ambos grupos y una asociación positiva significativa directamente proporcional entre las dos variables (r = 0.45). Al trazar la línea de regresión en dos modelos diferentes de acuerdo al sexo se obtiene el resultado que se muestra en la Figura 6.
Los intervalos de confianza entre los dos ajustes de línea no se superponen, mostrando diferencias significativas entre hombres y mujeres. La ecuación de la recta para los hombres es MLG= 44.59+ 0.379*GMAPD (R2=0.04), con ambos coeficientes estadísticamente diferentes de cero; mientras que la recta para las mujeres es MLG = 28.44+0.63*GMAPD (R2 = 0.22) con ambos coeficientes igualmente significativos. Los valores bajos de R2 en ambas muestras evidencian que el GMAPD, aunque significativo no es suficiente como predictor de la MLG.
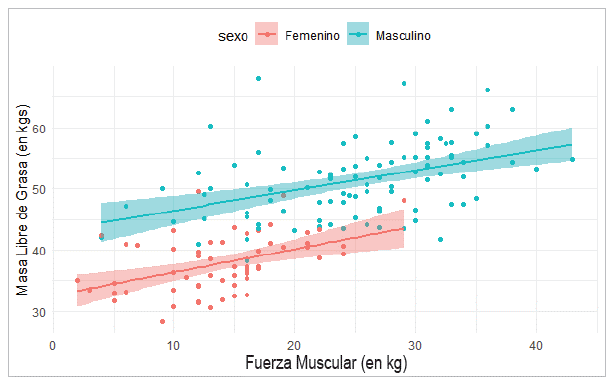
Al correlacionar la MLG y la FM se encontró una correlación significativa positiva directamente proporcional en la muestra total (r = 0.69); al evaluar esta correlación en hombres, el valor aún significativo se redujo (r = 0.43) mientras que en mujeres aumentó ligeramente (r = 0.45), siendo también significativa. La diferenciación por grupos de edad también fue significativa en menores de 60 años (r = 0.58) y en mayores de 60 años (r = 0.68). En la Figura 7 se muestra la relación entre la FM y la MLG, se observan diferencias significativas entre hombres y mujeres al no superponerse las bandas de confianza de ambos modelos de regresión. La ecuación de la recta para los hombres es MLG = 43.17+0.32*FM (R2=0.19), con ambos coeficientes estadísticamente diferentes de cero; mientras que la recta para las mujeres es MLG = 32.56+0.37*FM (R2=0.20) con ambos coeficientes igualmente significativos.
Los valores bajos de R2 en ambas muestras evidencian que la FM, aunque significativa no es suficiente como variable predictora de la MLG. Un modelo más completo para hombres al incluir otras variables explicativas de la MLG se obtuvo como MLG = -51.12+0.39*talla+1.02*CP con ambas variables significativas, se excluye el grosor del GMAPD como una variable significativa y con una explicación de la variabilidad (R2=0.66). Para mujeres, las mismas variables resultan significativas obteniendo el modelo más sencillo de MLG = -35.45+0.29*talla+0.82*CP con un R2=0.79. Este modelo se puede validar en futuros estudios.
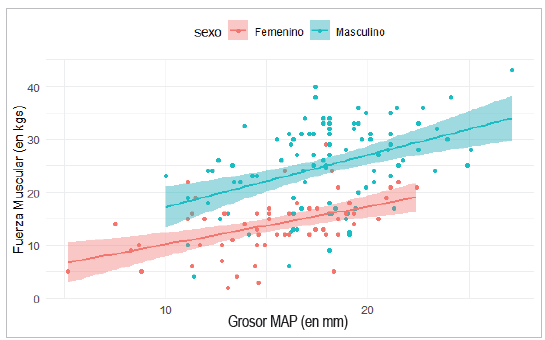
Se encontró una correlación positiva significativa entre el GMAPD y la FM (r = 0.53), con diferencias entre hombres y mujeres. Después de verificar que la variable sexo es estadísticamente significativa en el modelo, se corrieron dos análisis de regresión: uno para hombres y otro para mujeres. En la Figura 8 se observa la relación entre el GMAPD y la FM para hombres y mujeres. La ecuación de la recta para los hombres es FM =7.38+0.98*GMAPD (R2=0.17), con ambos coeficientes estadísticamente diferentes de cero; mientras que la recta para las mujeres es FM = 2.99+0.72*GMAPD (R2=0.23) con ambos coeficientes igualmente significativos. Los valores bajos de R2 en hombres y mujeres, aunque más altos que los obtenidos para la MLG, muestran que el GMAPD aunque significativo no es suficiente como predictor de la FM.
Discusión
En cuanto al diagnóstico nutricional, la mayoría de las personas presentó un exceso de peso, con aumento de la C.Cintura y de la MG, niveles normales de G.Visceral y CMB. Se encontró que 69% de las personas tuvo una disminución de peso y una FM baja, lo cual puede ser secundario a la hospitalización asociada a astenia, adinamia e hiporexia, entre otros factores. Los resultados obtenidos son acordes con aspectos fisiológicos propios del sexo y la edad, encontrando en los hombres una mayor talla, CMB y FM; en los mayores de 60 años mayor MG y menor FM (18,19). En nuestra investigación se encontró menor porcentaje de DNT y mayor proporción de normalidad y exceso de peso en comparación con los resultados del estudio de Bragagnolo et al en 2009 20.
Bakkal et al21 encontraron que la FM disminuyó significativamente a medida que aumenta la edad, lo cual se evidencia también en los resultados obtenidos en nuestro estudio.
Bragagnolo et al. en 2009 encontraron que el promedio del GMAPD fue de 12.6±3,2 mm y en la mano no dominante ,12.2+2,9 mm, valores inferiores a los encontrados en nuestro estudio; estos autores determinaron que la medición del GMAP es un método fácil, de bajo costo y confiable para la valoración nutricional de pacientes quirúrgicos, que en la práctica clínica se correlaciona bien con otros parámetros antropométricos, bioquímicos y clínicos 20.
El estudio de cohorte de Bragagnolo et al. en 2011 22 relacionó el GMAP y la FM como predictores de complicaciones postquirúrgicas; sus puntos de corte para las curvas ROC fueron: en la mano dominante, 13.4 mm para mujeres menores de 60 años y 12.2 mm para mujeres mayores de 60 años. Para hombres fue 14.5 mm en los menores de 60 años y 14.4 mm en mayores de 60 años. En nuestro estudio de corte transversal, los puntos de corte fueron superiores en hombres e inferiores para mujeres mayores de 60 años. Es de enfatizar que según las curvas ROC, los desnutridos tienen menos MG, MLG y menor GMAP.
Los valores de GMAPD de nuestro estudio para hombres y mujeres, son superiores a los del estudio de Lameu et al. (hombres, 12.5+2, mm, con promedio de 12 mm; mujeres, 10.5+2.3 mm, con promedio de 10 mm) quieres fueron los primeros en proporcionar criterios antropométricos y de medición de este parámetro en población brasileña saludable 13. En las curvas ROC, nuestra investigación encontró un punto de corte de 13.4 mm para determinar DNT (mano dominante), valor exacto al hallado por Bragagnolo et al en 2009 20.
Diversas investigaciones han determinado que la medición del GMAP puede ser utilizada en el tamizaje, y en la evaluación nutricional de individuos en diversas situaciones clínicas. Para un diagnóstico nutricional más preciso es indispensable combinar la medida del GMAP con otros métodos y parámetros de evaluación nutricional 6,7,17,23,24.
De Oliveira et al. encontraron que el GMAP es un parámetro antropométrico fácil de medir, económico, no invasivo, no parece ser afectado significativamente por las variaciones del estado de hidratación y se correlaciona bien con marcadores que reflejan la condición del compartimiento muscular, edad, sexo, estructura corporal, IMC, parámetros de laboratorio e impedancia bioeléctrica; establecieron que el GMAP con valor inferior a 10.6 mm, se asoció con mayor de riesgo de hospitalización 5. Cobero et al. no pudieron determinar un punto de corte del GMAP para su uso como indicador de estado nutricional, debido a la gran proporción de sobrepeso en la población estudiada 25.
En pacientes con anorexia nerviosa se encontró que la mejoría del estado nutricional se acompaña de aumento de grasa, pero no de músculo en el área de aductores de la mano, por lo tanto, la medición del MAP no es una herramienta confiable para evaluar la ganancia de masa muscular en estos pacientes 26.
Nuestros resultados se acercan a los Cortez et al. quienes estudiaron pacientes ambulatorios infectados por VIH y hallaron GMAPD de 16.2+4.2 mm y de 14.8+4.3 mm en mano no dominante; los valores fueron más bajos que en personas sanas; además, el GMAP en ambas manos se correlacionó positivamente con el peso y con el sexo masculino 27.
Pereira et al. y Fink et al. encontraron que el GMAP en pacientes críticos mostró poca precisión en la predicción de DNT y no fue un buen predictor de mortalidad, sin embargo, los valores reducidos prolongaron la estancia hospitalaria (mayor a 3 días) 28,29. Caporossi et al. hallaron que el GMAP es una herramienta valiosa para predecir la mortalidad en pacientes críticamente enfermos 30.
De igual manera, Karts et al. encontraron que un valor del GMAP inferior a 6.5 mm, se asoció con un mayor número de complicaciones infecciosas, destacando su valor pronóstico 8. Por otro lado, el estudio de Rosário et al. halló que el MAP se relacionó directamente con el ángulo de fase determinado por impedancia octopolar, marcador de pronóstico reconocido en diferentes situaciones clínicas 31.
En los estudios realizados para evaluar la correlación del MAP y la MLG se han encontrado algunos que confirman esta correlación y otros en los que esta no fue lo suficientemente fuerte para usar el MAP como un predictor de la MLG, estos últimos refieren que es mejor utilizar el peso o usar el MAP junto con otras variables como el IMC.
En los estudios de Barbosa et al y Marini et al, se obtuvieron correlaciones positivas, afirman que el MAP se puede usar como factor predictivo de pérdida de masa muscular. La investigación de Barbosa determinó que, en comparación con el peso, el GMAP mostró una menor asociación con la masa muscular. Por lo tanto, en individuos que pueden deambular, el uso del peso es un mejor predictor de la masa muscular que el GMAP. Sin embargo, en pacientes postrados en cama para quienes la medición de peso corporal es difícil, el GMAP podría usarse como un predictor de masa muscular, pero los datos de la interpretación deben tomarse con precaución; esta investigación concluyó que la medición del GMAP es un método objetivo, práctico, de bajo costo y mínimamente invasivo, que permite complementar la evaluación el estado nutricional y se puede utilizar como factor predictivo de pérdida de masa muscular 32. Marini et al., además hallaron que el GMAP y las concentraciones séricas de albúmina se asocian con la pérdida de masa magra en personas de edad avanzada 33.
En contraste, entre los estudios que no recomiendan el MAP como predictor de la masa muscular, se encuentra el de Bielemann et al. en Brasil, quienes hallaron que el GMAP se correlacionó moderadamente con la masa magra, aunque afirman que no se puede promover su medición como un único predictor de masa magra, sí tiene una pequeña capacidad predictiva para estimar masa magra cuando también se considera el IMC 17. En nuestro estudio se encontró que el GMAPD aunque significativo no es suficiente como predictor de la MLG tal como concluyeron estos autores.
Por otra parte, Schwanke et al. encontraron que los resultados son insuficientes para promover el GMAP como único indicador de la masa magra 34. Dos Reis et al. hallaron que en pacientes con trasplante de riñón, el GMAP se asoció con la masa muscular y mostró una menor predicción de la MLG, en comparación con el peso corporal 35.
De igual forma, en un estudio transversal con mujeres que ingresaron en un programa de ejercicio físico en Brasil, se halló que el peso mostró una mayor asociación con la MLG que con el GMAP. El uso del GMAP explicó el 12%, mientras que el peso explicó 65% de las variaciones de la MLG. Estos resultados sugieren que una medida antropométrica simple como el peso, puede ser un mejor predictor de MLG en comparación con el GMAP 36.
En nuestro estudio se encontró que el GMAPD tiene una asociación positiva significativa directamente proporcional con la MLG, pero no es predictiva debido a que tiene bajos valores de R2 para hombres y para mujeres, similares a los obtenidos por Bielemann 17. Los valores bajos de R2 en ambas muestras permiten concluir que el grosor GMAPD aunque significativo no es suficiente como predictor de la MLG.
El estudio transversal de Pagano et al en pacientes oncológicos menciona que los valores bajos de FM parecen estar asociados con la pérdida de masa muscular, con una mayor severidad de la enfermedad y podrían estar relacionados con alteraciones de líquidos 37. Esta posible asociación se confirma en nuestro estudio con una correlación significativa positiva directamente proporcional en la muestra total y también al realizar la correlación por subgrupos, discriminados por sexo y edad. Sin embargo, a pesar de estos resultados, la FM no se puede usar como predictora de la MLG, debido a los valores bajos de R2.
Así mismo, se ha correlacionado la disminución de la FM con mayor riesgo de desarrollar complicaciones relacionadas con la DNT 11,12, con la disminución de volúmenes pulmonares en pacientes críticos 12, con la detección de alteraciones funcionales a corto plazo en adultos mayores y en pacientes hospitalizados 4, y con la disminución de la M.Ósea en el adulto mayor 38. Así mismo, se ha encontrado correlación directa con variables antropométricas como peso, CB y CMB y con el consumo de carbohidratos 39,40. También se ha usado como una herramienta de tamizaje nutricional que tiene correlación positiva con el Mini Nutritional Assessment 41, como indicador del estado nutricional 12, así como de utilidad para evaluar la capacidad funcional 11,12 y para predecir riesgo de complicaciones infecciosas, estancia hospitalaria y mortalidad postoperatoria 22.
Forero et al, hallaron una correlación importante entre FM e indicadores antropométricos como la CMB, en un grupo de pacientes adultos hospitalizados 40. Del mismo modo, se ha demostrado que la FM se correlaciona significativamente con mediciones antropométricas en mujeres mayores 39, y tiene asociación con la masa muscular, el porcentaje de grasa corporal y la M.Ósea; además, se relaciona con la capacidad de deambular en adultos mayores frágiles hospitalizados 42. Torralvo et al. hallaron que la FM está directamente asociada con la masa magra, lo que apoya su utilidad en la evaluación nutricional 43.
Dos estudios recientes realizados en Brasil en pacientes de cirugía oncológica y en pacientes con hepatitis viral crónica, determinaron que las mediciones del GMAP y la dinamometría, se correlacionaron positivamente con la evaluación nutricional realizada mediante valoración global subjetiva, ajustándose a variables como el sexo y la edad; concluyeron que el uso simultáneo de estas herramientas sencillas, de bajo costo y precisas, permite obtener un mejor panorama frente al estado nutricional real de pacientes hospitalizados con diferentes patologías 44,45.
Al igual que la medición del GMAP, la dinamometría es una herramienta de bajo costo, simple y rápida que permite identificar aquellos individuos con DNT que tendrían mayor riesgo de morbimortalidad 4,46-48. Aunque nuestro estudio halló que el GMAPD se relaciona positivamente con la FM, se puede afirmar que no es suficiente como predictor de la misma.
Para finalizar, se menciona que la medición del GMAP es un método fácil y de bajo costo, que se correlaciona con otras mediciones antropométricas y de composición corporal que evalúan la masa muscular y que puede incluirse en los protocolos de evaluación nutricional como un método complementario, o en caso de que no se puedan tomar otras medidas. Si bien es cierto que nuestro estudio es pionero en el país, es de mencionar que es de corte transversal y sería importante efectuar investigaciones futuras para establecer la validez de predicción del GMAP con la MLG y la FM y con complicaciones en pacientes quirúrgicos.
Conclusiones
La mayoría de los pacientes valorados tenían exceso de peso, presentaron pérdida de peso independientemente del diagnóstico nutricional, y baja FM, asociada a enfermedad y hospitalización. El GMAP fue mayor en mano dominante y en los hombres, disminuye a medida que aumenta la edad y es importante como predictor de DNT. Así mismo, se encontró una correlación significativa positiva directamente proporcional, pero no predictiva entre FM y MLG. Aunque el GMAP mostró asociación significativa con MLG y FM, no es un parámetro útil como predictor de estas variables.
Agradecimientos
A Jhon Alejandro Pineda Herrera por su colaboración en la recolección de información y a los pacientes que participaron en el estudio.
REFERENCIAS
1. Ulibarri J, Burgos R, Lobo G, Martínez M, Planas M, Pérez de la Cruz A, et al. Recomendaciones sobre la evaluación del riesgo de desnutrición en los pacientes hospitalizados. Nutr Hosp. 2009;24(4):467-72. [ Links ]
2. Federación Latinoamericana de Terapia Nutricional Nutrición Clínica y Metabolismo (FELANPE). Evaluación del estado nutricional en paciente hospitalizado. Revisión y Unificación Conceptos Reun del Grup Nutr FELANPE Fed Latinoamericána Nutr Clínica, Ter Nutr y Metab. 2010;1-57. [ Links ]
3. Lameu EB, Gerude MF, Corrêa RC, Lima KA. Adductor policis muscle: a new anthropometric parameter. Rev Hosp Clin Fac Med S Paulo. 2004;59(2):57-62. [ Links ]
4. Oliveira DR, Frangella VS. Adductor pollicis muscle and hand grip strength: potential methods of nutritional assessment in outpatients with stroke. Einstein. (Sao Paulo).2010;8(4):467-72. [ Links ]
5. de Oliveira CMC, Kubrusly M, Mota RS, Choukroun G, Neto JB, da Silva CAB. Adductor Pollicis Muscle Thickness: A Promising Anthropometric Parameter for Patients With Chronic Renal Failure. J Ren Nutr. 2012;22(3):307-16. [ Links ]
6. Pereira CA, Moreno JG, El Kik RM. Utilização da espessura do músculo adutor do polegar na avaliação nutricional. Ciência & Saúde. 2014;7(2):109-14. [ Links ]
7. Gonzalez MC, Duarte RRP, Orlandi SP, Bielemann RM, Barbosa-Silva TG. Adductor pollicis muscle: A study about its use as a nutritional parameter in surgical patients. Clin Nutr. 2015;34(5): 1025-9. [ Links ]
8. Karst FP, Vieira RM, Barbiero S. Relação da espessura do músculo adutor do polegar e avaliação subjetiva global em unidade de terapia intensiva cardiológica. Rev Bras Ter Intensiva. 2015;27(4):369-75. [ Links ]
9. Sánchez-Jaeger A, Barón MA. Uso de la bioimpedancia eléctrica para la estimación de la composición corporal en niños y adolescentes. An Venez Nutr. 2009;22(2):105-10. [ Links ]
10. Klidjian A, Foster K, Kammerling R, Cooper A, Karran S. Relation of anthro-pometric and dynamometric variables to serious postoperative complications. Br Med J. 1980;281(6245):899-901. [ Links ]
11. Martin FG, Nebuloni CC, Najas MS. Correlação entre estado nutricional e força de preensão palmar em idosos. Rev Bras Geriatr Gerontol. 2012;15(3):493-504. [ Links ]
12. Paiva DN, Bordin DF, Gass R, Severo RJ, Brum NR, da Cunha Niedermeyer C, et al. Evaluation of handgrip strength and lung volumes inpatients hospitalized for nonsurgical conditions. Sci Med (Porto Alegre). 2014;24(1):61-7. [ Links ]
13. Lameu EB, Gerude MF, Campos AC, Luiz RR. The thickness of the adductor pollicis muscle reflects the muscle compartment and may be used as a new anthropometric parameter for nutritional assessment. Curr Opin Clin Nutr Metab Care. 2004;7(3):293-301. [ Links ]
14. Lohman TG, Roche AF, Martorell R. Anthropometric standardization reference manual. Human Kinetics Books. 1988. 3-8 p. [ Links ]
15. Klidjian AM, Foster K, Kammerling R, Cooper A, Karran S. Relation of anthropometric and dinamometric variables to serious postoperative complications. Br Med J. 1980;281(6245):899-901. [ Links ]
16. Cerda J, Cifuentes L. Uso de curvas ROC en investigación clínica: Aspectos teórico-prácticos. Rev Chil Infect. 2012;29(2): 138-41. [ Links ]
17. Bielemann RM, Horta BL, Orlandi SP, Barbosa-Silva TG, Gonzalez MC, Assunção MC, et al. Is adductor pollicis muscle thickness a good predictor of lean mass in adults? Clin Nutr. 2016;35(5):1073-7. [ Links ]
18. Jiménez EG. Composición corporal: estudio y utilidad clínica. Endocrinol y Nutr. 2013;60(2):69-75. [ Links ]
19. Gómez-Cabello A, Vicente Rodríguez G, Vila-Maldonado S, Casajús J, Ara I. Envejecimiento y composición corporal: la obesidad sarcopénica en España. Nutr Hosp. 2012;27(1):22-30. [ Links ]
20. Bragagnolo R, Caporossi F, Dock-Nascimento D, de Aguilar-Nascimento J. Espessura do músculo adutor do polegar: um método rápido e confiável na avaliação nutricional de pacientes cirúrgicos. Rev Col Bras Cir. 2009;36(5):371-6. [ Links ]
21. Bakkal H, Dizdar OS, Erdem S, Akcakaya B, Katircilar Y, Uludag K. The Relationship Between Hand Grip Strength and Nutritional Status Determined by Malnutrition Inflammation Score and Biochemical Parameters in Hemodialysis Patients. J Ren Nutr [Internet]. 2020;30(6):548-55. Disponible en: https://doi.org/10.1053/j.jrn.2020.01.026 [ Links ]
22. Bragagnolo R, Caporossi FS, Dock-Nascimento DB, Eduardo de Aguilar-Nascimento J. Handgrip strength and adductor pollicis muscle thickness as predictors of postoperative complications after major operations of the gastrointestinal tract. E Spen Eur E J Clin Nutr Metab. 2011;6(1):21-6. [ Links ]
23. Davila LSP, Reis FVF, Dos Santos CH. Aplicabilidade da espessura do músculo adutor do polegar na avaliação nutricional de pacientes portadores de HIV/AIDS admitidos em hospital escola Applicability of muscle thickness of the thumb in the nutricional assessment of hospital inpatients l. Rev PanamInfectol. 2014;16(1):25-31. [ Links ]
24. Duarte R, Gonzalez M, Oliveira J, Oliveira P, Castro I. Adductor pollicis muscle and nutritional status in heart failure patients: Is there an association? Nutrition. 2019;67:110536.10 [ Links ]
25. Cobero F, Gomes M, Silva A, Bernardi J, Mclellan K. A medida do músculo adutor do polegar está associada com indicadores antropométricos de avaliação. Nutr Rev Soc Bras Alim Nutr = J Brazilian Soc Food Nutr, São Paulo, SP. 2012;37(2):174-82. [ Links ]
26. Soto-Célix M, Martínez-Blanco S, del Riego-Valledor A, Miján de la Torre A. Is adductor pollicis skinfold an accurate tool when checking local muscle improvement in malnourished patients with anorexia nervosa? Nutrition. 2019;63:87-91. [ Links ]
27. Cortez AF, Tolentino JC, Elarrat RM, Passos RBF. Association between adductor pollicis muscle thickness, anthropometric and immunological parameters in HIV-positive patients. Clin Nutr ESPEN. 2017;17:105-9. [ Links ]
28. Pereira TG, da Silva Fink J, Silva FM. Thickness of the adductor pollicis muscle: Accuracy in predicting malnutrition and length of intensive care unit stay in critically ill surgical patients: Thickness of the adductor pollicis muscle in surgical critically patients. Clin Nutr ESPEN. 2018;24:165-9. [ Links ]
29. Fink JS, Pereira TG, Marcadenti A, Rabito EI, Silva FM. Performance of Thickness of the Adductor Pollicis Muscle (TAPM) to Predict Undernutrition, Morbidity and Mortality in a Surgical Intensive Care Unit. Clin Nutr. 2017;36: S40-1. [ Links ]
30. Caporossi FS, Caporossi C, Dock-Nascimento DB, de Aguilar-Nascimento JE. La medición del espesor del músculo aductor del pulgar como un predictor de resultados en pacientes críticamente enfermos. Nutr Hosp. 2012;27(2):490-5. [ Links ]
31. Rosário FDS, Giannini DT, Leal VDO, Mourilhe-Rocha R. Adductor Pollicis Muscle Thickness as a Marker of Nutritional Status in Heart Failure. Int J Cardiovasc Sci. 2019;32(3):253-60. [ Links ]
32. Barbosa SD, Crepaldi B V, Nahas PC, Rossato L, de Oliveira E. Adductor pollicis muscle thickness has a low association with muscle mass in hospitalized patients. JONNPR. 2017;2(2):49-55. [ Links ]
33. Marini AC, Motobu RD, Freitas AVT, Laviano A, Pimentel GD. Adductor pollicis muscle thickness and serum albumin concentrations are inversely associated with sarcopenia in hemodialysis adult patients. Clin Nutr. 2018;37:S124-5. [ Links ]
34. Schwanke CHA, de Cristho Dorneles T, El Kik RM. Association between adductor pollicis muscle thickness and nutritional parameters in hospitalized elderly patients. Nutr Hosp. 2018;35(5): 1059-65. [ Links ]
35. Dos Reis AS, Santos HO, Limirio LS, de Oliveira EP. Adductor pollicis muscle thickness has a low association with muscle mass and lean mass in kidney transplantation patients. Clin Nutr ESPEN. 2018;110-3. [ Links ]
36. Barreiro SM, Santos HO, Cruz RP, Nahas PC, Rossato LT, Orsatti FL, et al. Adductor pollicis muscle thickness has a low association with lean mass in women. Clin Nutr. 2018;37(5):1759-61. [ Links ]
37. Pagano AP, Sicchier JMF, Passos CR, Manca CS, Schiavoni IL, Teixeira AC, et al. Hand grip strength and adductor pollicis muscle thickness in patients on palliative care for hepatocellular carcinoma. Clin Nutr Exp. 2018;22:30-5. [ Links ]
38. Vilaça KHC, Ferriolli E, Lima NK da C, Paula FJA de, Marchini JS, Moriguti JC. Força muscular e densidade mineral óssea em idosos eutróficos e desnutridos. Rev Nutr. 2011;24(6):845-52. [ Links ]
39. Shahida MN, Zawiah MS, Case K. The relationship between anthropometry and hand grip strength among elderly Malaysians. Int J Ind Ergon. 2015;50:17-25. [ Links ]
40. Forero EM, Suaza LY, Barrera MDP, Lancheros L. Relación entre fuerza muscular y estado nutricional en pacientes adultos hospitalizados en la Clínica San Pedro Claver. Lect Sobre Nutr. 2001;8(3):76-84. [ Links ]
41. Hillman TE, Nunes QM, Hornby ST, Stanga Z, Neal KR, Rowlands BJ, et al. A practical posture for hand grip dynamometry in the clinical setting. Clin Nutr. 2005;24(2):224-8. [ Links ]
42. Agüero SD, Fuentes JF, Leiva A V. Dinamometría, masa muscular y masa grasa braquial en adultos mayores autovalentes. Rev Esp Nutr Comunitaria. 2017;23(4):1-7. [ Links ]
43. Torralvo FJS, Porras N, Fernández JA, Torres FG, Tapia MJ, Lima F, et al. Normative reference values for hand grip dynamometry in Spain. Association with lean mass. Nutr Hosp. 2018;16(35 (1)):98-103. [ Links ]
44. Valente KP, Almeida BL, Lazzarini TR, Souza VFD, Ribeiro TDSC, Guedes de Moraes RA, et al. Association of Adductor Pollicis Muscle Thickness and Handgrip Strength with nutritional status in cancer patients. PLoS One. 2019;14(8):1-12. [ Links ]
45. Cortez AF, de Almeida VP, Corrêa BB, Reis BCC, dos Reis G, S BF, et al. Nutritional assessment, handgrip strength and adductor pollicis muscle thickness in patients with chronic viral hepatitis. Clin Nutr Exp. 2020;29: 49-61. [ Links ]
46. Kim Y, Wijndaele K, Lee DC, Sharp SJ, Wareham N, Brage S. Independent and joint associations of grip strength and adiposity with all-cause and cardiovascular disease mortality in 403,199 adults: The UK Biobank study. Am J Clin Nutr. 2017;106(3):773-782. [ Links ]
47. Steemburgo T, Averbuch N, Belin C, Behling E. Hand Grip Strength and nutritional status in hospitalized oncological patients. Rev Nutr. 2018;31(5):489-99. [ Links ]
48. Fernandez-Jimenez R, Garcia-Salazar R, Cornejo I, Dell'Osa A, Sanchez-Torralvo F., Muñoz-Garach A, et al. Aplicabilidad de la dinamometría en un cribado para la detección del riesgo de desnutrición en el ámbito hospitalario. Clin Nutr. 2018;37(1):242-52. [ Links ]
Recibido: 01 de Junio de 2021; Aprobado: 01 de Febrero de 2023











 texto en
texto en