Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Acta Medica Colombiana
versión impresa ISSN 0120-2448
Acta Med Colomb vol.48 no.3 Bogotá jul./set. 2023 Epub 08-Abr-2024
https://doi.org/10.36104/amc.2023.2726
Presentación de casos
Histoplasmosis confinada a colon en una paciente con lupus eritematoso sistémico
a Residente de Medicina Interna Universidad Libre, Clínica Nueva Rafael Uribe. Grupo Interinstitucional de Medicina Interna (GIMI1); Cali (Colombia).
bInternista, Gastroenterólogo. Docente de Postgrado de Medicina Interna Universidad Libre. Grupo Interinstitucional de Medicina Interna (GIMI1); Cali (Colombia).
c Docentes de Postgrado de Medicina Interna Universidad Libre; Cali (Colombia).
d Médico Universidad Santiago de Cali. Candidata a Maestría en Epidemiología Universidad Libre. Cali (Colombia).
La histoplasmosis es una micosis sistémica causada por la inhalación de microconidias del hongo dimórfico Histoplasma capsulatum. La forma de progresión extrapulmonar de esta entidad es frecuente en pacientes inmunocomprometidos, siendo el sistema gastrointestinal uno de los principales sitios anatómicos de diseminación; sin embargo, es muy inusual la manifestación de histoplasmosis gastrointestinal aislada sin un foco pulmonar inicial. Se presenta el caso de una pa ciente de 24 años de edad con antecedente de lupus eritematoso sistémico (LES) de difícil manejo que requirió altas dosis de corticosteroides durante varios meses, quien debuta con cuadro agudo de colitis ulcerada por Histoplasma capsulatum sin compromiso de otro órgano o sitio anatómico, por lo que se concluye como un caso de histoplasmosis confinada a colon, el cual representó un reto clínico para el control de la infección fúngica en el contexto de patología autoinmune. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2726).
Palabras claves: histoplasmosis confinada; inmunodeficiencia; lupus eritematoso sistêmico; histoplasmosis gastrointestinal.
Histoplasmosis is a systemic fungal infection caused by the inhalation of microconidia of the dimorphic fungus Histoplasma capsulatum. Extrapulmonary progression of this condition is common in immunocompromised people, with the gastrointestinal system being one of the main sites of anatomical dissemination. However, isolated gastrointestinal histoplasmosis without an initial pulmonary site is highly unusual. We present the case of a 24-year-old patient with a history of difficult-to-treat systemic lupus erythematosus who required high corticosteroid doses for several months, and who debuted with an acute episode of ulcerative colitis due to Histoplasma capsula-tum, with no involvement of any other organ or anatomical site. It was therefore diagnosed as a case of histoplasmosis limited to the colon, with the fungal infection being challenging to control in the context of an immunocompromised patient. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2726).
Keywords: limited histoplasmosis; immunodeficiency; systemic lupus erythematosus; gastrointestinal histoplasmosis
Introducción
La histoplasmosis es una enfermedad infecciosa causada por la inhalación de microconidias o hifas pequeñas del hongo Histoplasma capsulatum, microorganismo dimórfico que se encuentra en el guano de aves y murciélagos 1. Cabe resaltar que se considera la micosis sistémica y endémica más frecuente en el mundo, con presencia prácticamente global e incidencia aproximada de 500 000 casos al año a nivel mundial; su rango de mortalidad aproximada entre 12 y 39% en Estados Unidos, y 13 y 43% en Latinoamérica 2. En Colombia, se dispone de la encuesta nacional de 1992-2008, la cual describe que 70.5% eran adultos con diagnóstico de VIH/SIDA y 7% con otro tipo de inmunosupresión 3. En otro estudio observational de series de casos en un hospital de Bogotá (Colombia), entre enero de 2012 y diciembre de 2016 se evaluaron un total de 34 pacientes, de los cuales 73.5% tenían antecedente de infección por VIH 4. El compromiso clínico en más de 90% de los casos corresponde a afección pulmonar que usualmente tiene un curso asintomático o síntomas inespecíficos como tos no productiva, fiebre, cefalea, dolor torácico, encontrándose esta presentación clínica muy influenciada por el estado de inmunocompetencia del paciente.
En uno de cada 2000 casos el Histoplasma capsulatum se puede diseminar a diferentes sitios anatómicos, como lo es el sistema gastrointestinal en 50-70% de los casos 5, por lo que no es infrecuente encontrar infección a este nivel cuando el paciente presenta un foco primario pulmonar y especialmente en pacientes inmunocomprometidos, parti cularmente con infección por el virus de inmunodeficiencia humana (VIH), trasplantes de órganos sólidos, neoplasias hematológicas, en tratamiento con agentes inmunosupresores como los corticoides o antagonistas del factor de necrosis tumoral, además de inmunodeficiencias congénitas de células T. Sin embargo, es raro encontrar histoplasmosis gastrointestinal aislada y hasta el momento se han descrito casos en asociación con trasplante hepático y en un paciente VIH positivo con cáncer de colon temprano.
A continuación se presenta el caso de una paciente de 24 años con antecedente de lupus eritematoso sistémico (LES), en manejo con prednisolona a altas dosis quien cursa con colitis ulcerada por Histoplasma capsulatum sin evidencias de compromiso en otro sitio anatómico.
Caso clínico
Paciente femenina de 24 años afrodescendiente proce dente de Buenaventura, Valle del Cauca; con antecedente de LES con reconocido compromiso cutáneo por lupus discoi de, articular por poliartralgias inflamatorias y fenómeno de Raynaud, quien ha recibido 50 mg de prednisona diarios por varios meses, debido a persistencia de síntomas de actividad y poca tolerancia a fármacos ahorradores de esteroides. Adicionalmente tiene antecedente de rasgo drepanocítico.
Presentó un cuadro clínico de 15 días de evolución consistente en fiebre cuantificada en 38-39°C de predo minio vespertino, con mejoría parcial a la administración de acetaminofén, asociado a dolor abdominal tipo cólico de intensidad moderada, localizado en flanco y fosa ilíaca derecha, múltiples episodios de rectorragia y hematoquecia, emesis, intolerancia a la vía oral, artralgias, malestar general y pérdida de 14 kg de peso. El examen físico de ingreso con tensión arterial de 124/76 mmHg, frecuencia cardiaca de 100 latidos por minuto, SO2 de 99%, con una FiO2 de 21%, peso de 64 kg, mucosa oral íntegra, dolor abdominal a la palpación del marco cólico sin signos de irritación peritoneal.
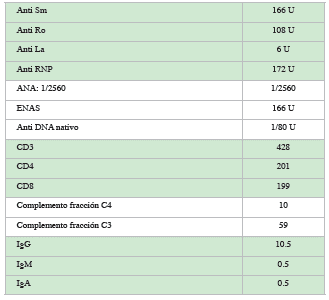
Estudios de laboratorio al ingreso evidencian cuadro hemático con anemia leve normocítica, linfopenia sin leucopenia, recuento plaquetario normal; creatinina sérica elevada, sin embargo, no se cuenta con una previa para identificar temporalidad del compromiso, ANAs positivos 1:2560 con patrón moteado y ENAs positivos (Tabla 1).
Se indicó colonoscopia ante sintomatología descrita, la cual reportó lesiones ulceradas profundas irregulares, friable en segmentos de colon ascendente y descendente y úlcera sobre margen anal, se tomaron biopsias que evidenciaron colitis ulcerada asociada a Histoplasma capsulatum (Figu ra 1). La endoscopia de vías digestivas altas más biopsia mostró candidiasis esofágica KODSI-III y gastropatía antral superficial sin otros hallazgos patológicos.

Figura 1 Histopatología A. 10x B. 40X C. 100X. Mucosa colonica que presenta amplia ulceración, cubierta por material fibrinoso y neutrófilos dispuestos en microabscesos, el epitelio de criptas tiene cambios reactivos, la lámina propia está ensanchada con infiltrado inflamatorio mixto y numerosos histiocitos de citoplasma amplio, eosinófilos con incontables estructuras levaduriformes características de colitis ulcerada asociada a histoplasmosis.
Se enfoca a la paciente como colitis ulcerada por Histo plasma capsulatum y se inicia manejo con anfotericina B liposomal, durante la estancia hospitalaria cursa con signos de respuesta inflamatoria sistémica con aislamiento de ger men BLEE positivo en urocultivos. Debido al alto riesgo de falla multiorgánica y antecedentes requiere manejo integral por reumatología e infectología, por lo cual se remitió a institución de mayor nivel de complejidad y donde se dio continuidad al manejo con anfotericina B liposomal.
Durante su estancia hospitalaria continuó presentando episodios de hematoquecia y en los paraclínicos presencia de anemia moderada normocítica de origen multifactorial: relacionada con hemorragia de vías digestivas, enfermedad autoinmune crónica y uso de medicamentos mielotóxicos (anfotericina), por lo que requirió transfusión de hemoderivados en repetidas ocasiones. Se extiende perfil inmunológico, donde se evidencia consumo del complemento, anticuerpos anti DNA negativos, elevación de azoados y proteinuria, por lo que se indica biopsia renal con evidencia de nefritis lúpica tipo 2 IA 1, IC. Con lo anterior se define paciente con reac tivación de actividad lúpica e inmunosupresión secundaria a la administración crónica de corticoides (Tabla 2).
Se inició manejo con inmunoglobulina intravenosa durante dos días, dada la imposibilidad de iniciar otros ma nejo inmunosupresores por infecciones activas por agentes oportunistas. La paciente completó pauta antimicótica con anfotericina B liposomal y tras veinte días de hospitaliza ción se indicó egreso médico con valores de hemoglobina estables, ausencia de alzas térmicas, sin datos de actividad lúpica, sin nuevos episodios de sangrado gastrointestinal y formula médica con prednisolona 10 mg/24 horas, cloroquina 250 mg/24 horas e itraconazol 300 mg/24 horas.
Discusión
Con el avance en las técnicas de biología molecular, se ha dilucidado cada vez de manera más precisa, la filogenética del agente causal de la histoplasmosis. Su taxonomía actual lo incluye en la clase Eurotiomycetes, Orden Onigenales, Familia Onigenacea, y géneros Ajellomyces -fase sexuada-o A. capsulatus -fase asexuada- y Especie Histoplasma (1). Con respecto a este ültimo, inicialmente agrupado en tres variedades (capsulatum-duboisii-farciminosum), ahora se incluyen en cuatro especies crípticas y ocho clados, de los cuales a nivel de Latinoamérica cobra importancia Histo-plasma capsulatum (ss) e Histoplasma suramericanum2.
Existe una gama de presentaciones clínicas que van desde la infección asintomática-autolimitada, hasta formas más severas como la histoplasmosis diseminada progresiva e histoplasmosis aguda, estas últimas más frecuentes en población inmunocomprometida (principalmente con afec tación de la inmunidad adaptativa) 7. En lo que respecta a lupus eritematoso sistémico, sorprende que la incidencia y prevalencia de histoplasmosis es muy baja, representada en limitada evidencia basada principalmente en reportes de caso 6-8; más aún suele presentarse de manera atípica, con ma yor incidencia de afectación gastrointestinal, cutánea y del sistema nervioso central 4-8,9. Especial mención merece la histoplasmosis gastrointestinal, el cual tiene incidencia aproximada de 0.05% en paciente inmunocompetente, de predominio en el sexo masculino y alrededor de la quinta década de la vida 9-12, los datos en población inmunocomprometida son pobremente delimitados, y más aún en el escenario de paciente con LES, donde la histoplasmosis no figura como causa frecuente, mucho menos su presentación gastrointestinal aislada.
El presente caso esboza la presentación atípica de histo plasmosis confinada a colon, en contexto de una paciente joven con LES activo, donde el reto es equilibrar el adecuado control de la patología autoinmune y concomitantemente contrarrestar la infección fúngica. Dado su componente renal agudo, reconocido por ser un factor independiente de mal pronóstico en histoplasmosis, la necesidad imperativa de disminuir la actividad inflamatoria -donde el uso de corticosteroides está contraindicada-, se optó por el manejo con inmunoglobulina IV, el cual cada vez se reconoce su actividad pleiotrópica en términos de mecanismo de acción y seguridad 13, constatando buenos resultados en este caso particular, a la vez que contrasta con la recomendación general de suspender los inmunosupresores al menos por los primeros tres meses de tratamiento antifüngico 2,5, que en este caso no fue posible por el grado de actividad inflamatoria, volviendo todo un reto la toma de decisiones terapéuticas.
Si bien, en la literatura comenta que hasta 30% de los casos de histoplasmosis puede coexistir con radiografía de tórax normal, se exalta en este caso la no documentación o aislamiento de Histoplasma spp. en otras muestras o tejidos distintos a colon. Sin embargo, considerando que la afec tación gastrointestinal es una característica habitual de la histoplasmosis diseminada progresiva subaguda, el manejo de esta condición se basa en anfotericina B (contraindicado relativamente por nefritis lúpica) o itraconazol (el cual se retrasó su inicio dado la limitada disponibilidad de este fármaco en el centro de atención inicial) con una fase de consolidación y mantenimiento que al menos, debe durar un año, con seguimiento de niveles séricos terapéuticos y medición frecuente de antigenuria, que en conjunto con la resolución de sintomatología, son indicadores de adecuada respuesta clínica y microbiológica 1,2,7,9. Como se mencionó líneas arriba, el pronóstico es favorable cuando el manejo se inicia de manera oportuna, no se puede ignorar que existen limitaciones en el servicio de salud en general, particularmente en lo que respecta a disponibilidad de fármacos de primera línea y estudios diagnósticos, que en este caso, afortunadamente, no conllevó consecuencias adversas al resultado clínico.
References
1. Bonifaz A. Histoplasmosis. In: Bonifaz A., ed. Micología Médica Básica. Sexta edic. Mc Graw Hill; 2020:385-403. [ Links ]
2. Tobón A, López L GB. Histoplasmosis. In: González A, Gómez B, Tobón A RA, ed. Fundamentos de Las Micosis Humanas. Primera ed. CIB; 2018:285-298. [ Links ]
3. Arango M, Castañeda E, Agudelo CI, Bedout C De. Histoplasmosis: results of the Colombian National Survey,. Published online 2011. [ Links ]
4. Cuéllar IC, Garzón JR, Velandia ÓM, Ballén DF. Caracterización de los pacientes con diagnóstico de Histoplasmosis en el Hospital Universitario de San Ignacio entre 2012 a 2016. 2019;23(1):22-26. [ Links ]
5. George S, Deepe Jr. Histoplasma capsulatum. En: Bennet JE, Raphael D, Martin BJ, editors. Principles and practice of infectious diseases. 8th ed. Philadelfia: Elsevier Saunders; 2015. p. 2949-62. [ Links ]
6. Tsang-a-sjoe MWP, Bultink IEM. New developments in systemic lupus erythe-matosus. Published online 2021:21-28. doi:10.1093/rheumatology/keab498 [ Links ]
7. Mustieles C, Nellen H, Tejeda B. Caso clínico Histoplasmosis diseminada en un paciente con lupus eritematoso sistémico. Published online 2006:462-464 [ Links ]
8. Flores-bozo LR, Ortiz-brizuela E, Soto-ramírez LE. Histoplasma panniculitis in a patient with systemic lupus erythematosus. 96-98. [ Links ]
9. Zhu L, Wang J, Wang Z, et al. Intestinal histoplasmosis in immunocompetent adults. 2016;22(15):4027-4033. doi:10.3748/wjg.v22.i15.4027 [ Links ]
10. Sharma R, Lipi L, Gajendra S, et al. Gastrointestinal Histoplasmosis: A Case Series. Published online 2017. doi:10.1177/1066896917709945 [ Links ]
11. Bhinder J, Mori A, Cao W, Malieckal A. A Case of Isolated Gastrointestinal Histoplasmosis. 2018;10(7). doi:10.7759/cureus.2951 [ Links ]
12. Nakshabendi R, Berry AC, Torres-miranda D, et al. Case Report Primary Histoplasma capsulatum Enterocolitis Mimicking Peptic and Inflammatory Bowel Disease. 2016;2016. [ Links ]
13. Martínez T, Garcia-robledo JE, Plata I, Urbano M. Autoimmunity Reviews Mechanisms of action and historical facts on the use of intravenous immunoglobulins in systemic lupus erythematosus. Autoimmun Rev. 2019;18(3):279-286. doi:10.1016/j.autrev.2018.10.002 [ Links ]
Recibido: 14 de Septiembre de 2022; Aprobado: 16 de Marzo de 2023











 texto en
texto en