Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.34 no.1 Bogotá Jan./Mar. 2006
Articulo de Original
Técnicas intravenosas para operación cesárea
Mauricio Vasco Ramírez1 , Luz María Lopera2
1 MD, Coordinador Comité Nacional de anestesia obstétrica SCARE
Coordinador del postgrado de anestesiología Universidad Pontificia Bolivariana UPB, Medellín
Grupo de Investigación en Anestesiología y reanimación GUIAR UPB
Anestesiólogo Clínica Universitaria Bolivariana. Email: machuchovasco@yahoo.com
2 MD, Residente de tercer año Universidad Pontificia Bolivariana. Medellín.
RESUMEN
La presente serie de casos prospectiva evaluó seis maternas de la Unidad Materno Infantil de la Clínica Universitaria Bolivariana, con diagnóstico de preeclampsia severa complicada con síndrome HELLP, en quienes se utilizó una técnica intravenosa basada en propofol y remifentanilo, para realización de operación cesárea urgente.
Todas las pacientes recibieron por vía intravenosa bolo de remifentanilo de 1mcg/kg, seguido de infusión de 0.1 a 0.5 mcg/kg/min y un bolo de propofol de 2mg/kg, seguido de una infusión de 100 a 200mcg/kg/min.
Ninguna de las pacientes desarrolló hipotensión o bradicardia durante la inducción y mantenimiento anestésico. Sólo una de las pacientes desarrolló atonía uterina, pero esta paciente tuvo un tiempo incisión uterina nacimiento mayor de 3 minutos. No se presentó recuerdo intraoperatorio ni mortalidad materna.
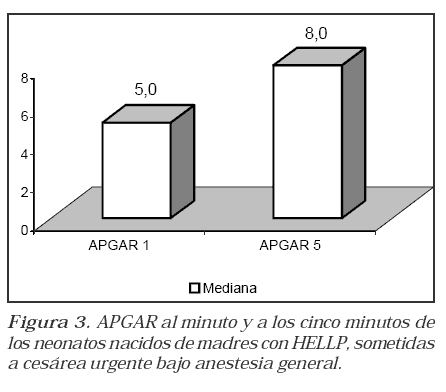
Se presentaron dos muertes neonatales en fetos con peso inferior a los 1200 gramos, por prematurez extrema y enfermedad de membrana hialina. El APGAR, en promedio, fue de 5 al minuto y de 8 a los cinco minutos. Sólo un neonato requirió ventilación mecánica por enfermedad de membrana hialina y únicamente un paciente requirió uso de naloxona, según criterio del neonatólogo.
Esta serie de casos es la primera en nuestro medio que describe la anestesia intravenosa total con propofol y remifentanil en maternas, con diagnóstico de HELLP, programadas para cesárea urgente y se sugiere como alternativa a las técnicas tradicionales de anestesia general en maternas con esta entidad.
Palabras Clave: (Fuente, DeCS, BIREME): Remifentanil, propofol, embarazo.
SUMMARY
The present prospective case series evaluated six pregnant patient with diagnostic of severe preeclampsia complicated with HELLP syndrome undergoing urgent caesarean delivery in the Maternal Child Unit of Clinica Universitaria Bolivariana using an intravenous technique with propofol and remifentanil.
A 1 mcg/kg bolus of remifentanil was given intravenously, followed by a continuous infusion of 0.1 to 0.5 mcg/kg/min and 2 mg/kg bolus of propofol followed by a continuous infusion of 100 200 mcg/kg/min.
None of the patients presented hypotension or bradycardia during anesthetic induction or maintenance. Just one patient developed uterine atony but this patient had a time uterine incision delivery of more than three minutes. No awareness nor maternal mortality were found.
Two neonatal deaths in babies with weight less than 1200 grams for extreme prematurity and hyaline membrane disease were reported. One minute APGAR was 5 in average and five minutes APGAR was 8 in average. Just one neonate required mechanical ventilation for hyaline membrane disease and just one neonate required naloxone, according to neonatologist criteria.
The present case series is the first in our ground that describes total intravenous anesthesia based on propofol and remifentanil in pregnant patients with diagnostic of HELLP and it is suggested as an alternative to traditional techniques of general anesthesia in pregnant patients with this kind of disease.
Key Words: (Source MeSH NLM): Remifentanil, propofol, pregnancy
INTRODUCCIÓN Y OBJETIVOS
La operación cesárea es la cirugía más frecuentemente realizada a nivel mundial(1). La incidencia normal de cesáreas en el mundo debería ser inferior al 15%(2). De 19 países latinoamericanos, siete tienen incidencia inferior al 15%; los doce restantes, incluída Colombia, tienen una incidencia entre el 16.8 y 40%, datos que demuestran lo que se ha definido como la «epidemia latinoamericana de cesáreas». Dentro del grupo de pacientes que requieren operación cesárea, todavía existe un número considerable que va a requerir anestesia general(3).
La anestesia general para operación cesárea cada vez es menos utilizada, pues estudios ya han confirmado que el riesgo de muerte es 6.7 veces mayor, cuando se compara esta técnica con la anestesia conductiva(4).
La anestesia total intravenosa en la paciente obstétrica sometida a cesárea, es actualmente considerada alternativa a las técnicas tradicionales que utilizan barbitúricos, oxígeno, óxido nitroso, relajante neuromuscular y agentes inhalados por debajo de 1 MAC. Las pacientes con Síndrome HELLP (hemólisis, alteración hepática, trombocitopenia) presentan alteraciones de la coagulación y en el metabolismo que hacen atractivas las técnicas anestésicas intravenosas(5,6), ya que las técnicas convencionales se asocian al uso de agentes que requieren de metabolismo hepático y renal pudiendo aumentar el riesgo de complicaciones maternofetales(7,8).
Objetivo General:
Describir los efectos maternos y neonatales en paciente con Síndrome HELLP, a la que se le realiza cesárea urgente bajo anestesia general, con anestesia total intravenosa basada en propofol y remifentanil.
Objetivos específicos:
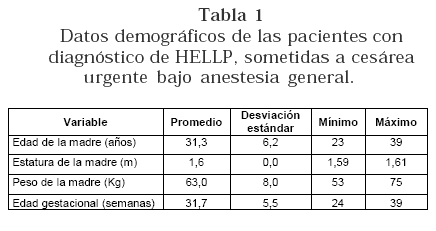
1. Describir los datos demográficos de la población.
2. Definir la presencia de hipotensión y bradicardia.
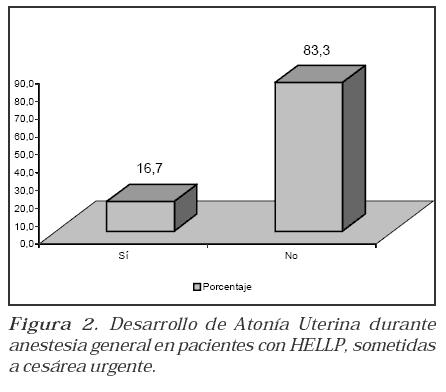
3. Reseñar el desarrollo de atonía uterina.
4. Valorar el recuerdo intraoperatorio por parte de las pacientes.
5. Especificar el APGAR neonatal al minuto y a los 5 minutos del nacimiento.
MATERIALES Y MÉTODOS
Previa aprobación por parte del comité de ética de la institución y consentimiento informado por parte de las pacientes y familiares, se realizó un estudio prospectivo descriptivo que incluyó a todas las pacientes sometidas a operación cesárea urgente, bajo anestesia general, con diagnóstico de preeclampsia severa complicada con Síndrome de HELLP (Deshidrogenada láctica > 600 U/ l, aspartato aminotransferasa >70 U/l y trombocitopenia (100000), durante el 2004 en la Unidad Materno Infantil de la Clínica Universitaria Bolivariana. Los criterios de exclusión fueron: sospecha de anomalías congénitas fetales y alergia conocida a propofol o remifentanil.
Las pacientes contaron con monitoreo básico, consistente en PANI (Presión arterial no invasiva), electrocardiograma continuo, oximetría de pulso, capnografía, capnometría, analizador de oxígeno en el sistema y temperatura con un sistema de monitoria modular (CMS 2002 Philips), estimulador de nervio periférico (Ministim MS-IIIA Lifetech), sonda vesical. Todas las pacientes fueron monitoreadas con línea venosa central catéter trilumen, o introductor de Catéter de arteria pulmonar 8.5 F marca ARROW vía subclavia derecha o vía yugular interna derecha, de acuerdo al criterio del anestesiólogo y línea arterial radial de la mano no dominante con catéter VYGON # 18, para monitoreo continuo de la presión venosa central y de la presión arterial antes de la inducción. Se reservaron componentes sanguíneos: glóbulos rojos empacados 4 unidades, Plasma fresco congelado 4 unidades y plaquetas 10 unidades, pero sólo recibieron transfusiones de plaquetas las pacientes que presentaban conteos menores de plaquetas a 40.000. Como medicamentos preanestésicos, las pacientes recibieron Dexametasona 10mg IV, Metoclopramida 10mg IV, Omeprazol 40mg IV y adicionalmente se utilizó Labetalol 20mg IV, bolos cada 10 minutos hasta alcanzar disminución de la presión arterial sistólica en un 25% de la inicial, cuando ésta superó los 160mmHg. Los líquidos endovenosos fueron manejados de acuerdo con el monitoreo invasivo y la variabilidad de onda de pulso.
Las pacientes fueron posicionadas en supino y se hizo desplazamiento uterino hacia la izquierda, con cuña de 15 grados. Se inició inducción de secuencia rápida con previa desnitrogenización, administrando oxígeno a 10 l/min. por 5 minutos por máscara facial, tiempo durante el cual las pacientes fueron lavadas con jabón quirúrgico yodado y se preparó el equipo quirúrgico para la cesárea. Se realizó presión cricoidea desde antes de la pérdida de conciencia de la paciente. La inducción se efectuó con Propofol, bolo inicial de 2mg/Kg IV e infusión 100 - 200mcg/Kg/min IV; Remifentanil, bolo inicial de 1 mcg/Kg IV, infusión 0.1-0.5 mcg/Kg/ min IV (9); el relajante neuromuscular para intubación fue la succinilcolina 1 mg/kg IV. En caso de bradicardia se usó atropina 0.5 a 1 mg IV. Las pacientes fueron intubadas con tubos orotraqueales 6.5 Fr a los 60 segundos de aplicado el relajante neuromuscular y ventiladas mecánicamente, con los siguientes parámetros: modo ventilatorio CMV (controlled mandatory ventilation), volumen corriente: 7 – 10 cc/kg y frecuencia respiratoria entre 12 -16, manteniendo una ETCO2 entre 32 - 38 mmHg y una presión plateau de la vía aérea inferior a los 30 cm H2O, utilizando FIO2 de 1.0. Inmediatamente, la paciente fue intubada, el obstetra procedió a realizar la cesárea por técnica de Pfannestiel.
Después del nacimiento del feto, todas las pacientes recibieron oxitocina 10 unidades en infusión continua, Cefalotina 2 gramos IV como profilaxis antibiótica y una dosis adicional de relajante muscular no despolarizante, Cisatracurio o Rocuronio, de acuerdo a criterio del anestesiólogo tratante.
Luego del nacimiento un pediatra evaluó a los recién nacidos; el APGAR al minuto y a los cinco minutos, el peso al nacer, la necesidad de ventilación mecánica y el uso de naloxona fueron registrados.
Al final del procedimiento, el propofol y el remifentanil fueron descontinuados y la decisión de antagonizar el relajante neuromoscular fue guiada por la repuesta al estimulador del nervio periférico. Se extubó con la paciente absolutamente despierta y con reflejos protectores de vía aérea, pero en caso de alteraciones hemodinámicas como hipertensión o taquicardia durante el procedimiento se suministraron bolos adicionales de Labetalol 10 mg. IV.
Se manejó la analgesia postoperatoria con Morfina PCA Intravenosa, con el objetivo de tener escalas visuales postoperatorias inferiores a 4/10 y no se emplearon antiinflamatorios no esteroideos, debido a las alteraciones renales y de coagulación en estas pacientes.
Se preguntó al obstetra por el desarrollo de atonía uterina. Las pacientes fueron trasladadas a la Unidad de Cuidados Intensivos de la Institución monitorizadas y con Oxígeno nasal a 3 Lt/min, siendo interrogadas en la UCI para recuerdo intraoperatorio con el protocolo modificado de Brice(10), que incluye las siguientes preguntas 1. ¿Qué es lo último que recuerda antes de quedarse dormida? 2. ¿Qué fue lo primero que recordó cuando se despertó? 3. ¿Soñó durante el procedimiento? 4. ¿Cuál fue la peor cosa durante todo el procedimiento?
En el estudio se cumplieron los requisitos de la declaración de Helsinki y similares. Según la resolución No. 008430 de 1993, del Ministerio de Salud de Colombia, se trata de un estudio de «riesgo mínimo», ya que es un análisis prospectivo que emplea el registro de datos a través de procedimientos comunes, como la entrevista clínica, la recolección de datos de un formulario y la historia clínica.
Los pormenores se digitaron en software Excel y la información fue analizada con al apoyo de los docentes de gerencia de sistemas de información en salud en epidemiología clínica con el programa SPSS versión 11.0. Para las variables cualitativas se emplearon distribuciones de frecuencia y para las cuantitativas se usaron el promedio y la desviación estándar.
RESULTADOS
De las 6 pacientes sólo una era de raza blanca (16.7%), las demás eran de raza mestiza, lo que corresponde a un 83.3%. No tuvimos en la serie pacientes de raza negra.
Una sola una paciente, que corresponde al 16.7%, presentó tiempo de incisión uterina –nacimiento mayor de 3 minutos y tiempo incisión piel– nacimiento mayor de 8 minutos (Tabla 1). (Figura 1).(Figura 2).
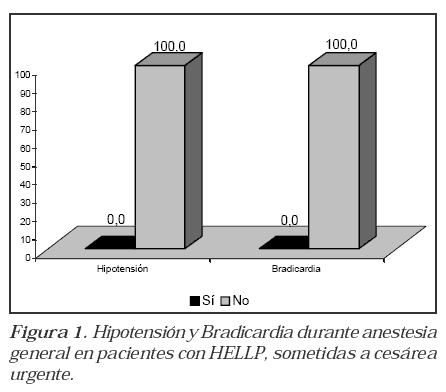
El uso de relajante neuromuscular adicional fue requerido en 4 pacientes, siendo esto el 66.7%, cisatracurio en 3 pacientes y bromuro de rocuronio en 1 paciente. Todas las pacientes que recibieron relajante neuromuscular adicional, requirieron antagonizarlo farmacológicamente. Fueron extubadas de manera exitosa.
Ninguna desarrolló recuerdo intraoperatorio, ni falleció. (Figura 3)
El peso de los neonatos fue en promedio de 1.466 gramos, con mínimo de 615 gramos y un máximo de 2.170 gramos.
Se presentaron dos muertes neonatales, correspondiendo al 33.3% de la muestra y con pesos inferiores a 1.200 gramos. Sólo un neonato requirió ventilación mecánica por enfermedad de membrana hialina y uno sólo requirió uso de naloxona, según criterio de neonatólogo para revertir el efecto residual de los opiáceos.
DISCUSIÓN
La preeclampsia severa y sus complicaciones, en especial el síndrome HELLP, se ubican en el mundo dentro de las primeras causas de morbimortalidad materna y neonatal. Las condiciones hemodinámicas y de coagulación que presentan estas pacientes, en ocasiones contraindican el uso de técnicas regionales.
Aparte de varios reportes de casos y series de ellos(11-16), la presente serie prospectiva es la primera investigación que reporta el uso de anestesia intravenosa total con remifentanilo y propofol, para operación cesárea urgente en pacientes con síndrome HELLP.
No utilizamos TCI (Target controlled Infusión), debido a que en la literatura(9), el uso de esta estrategia se asoció a mayor requerimiento de propofol durante la primera hora, sin afectar la respuesta hemodinámica o recuerdo intraoperatorio, al compararlo con control manual de bombas de infusión convencionales.
Bajo las condiciones de este estudio ninguna de las pacientes presentó inestabilidad hemodinámica, representada por hipotensión o bradicardia.
Las técnicas tradicionales bajo anestesia general, que implican la utilización de agentes halogenados, se pueden asociar al desarrollo de atonía uterina(7,8). En nuestro estudio solamente una paciente presentó atonía uterina y fue la misma que presentó un tiempo de incisión uterina –nacimiento e incisión piel- nacimiento prolongados, factores que en la literatura se han asociado claramente con el desarrollo de esta complicación.
Los estudios han demostrado que el recuerdo intraoperatorio tiene efectos deletéreos para la madre y el feto; con las técnicas tradicionales de anestesia general el desarrollo de recuerdo intraoperatorio se ha reportado hasta del 26%(10). En nuestro informe ninguna de las pacientes presentó recuerdo intraoperatorio.
Los neonatos producto de un parto bajo anestesia general, han presentado índices de APGAR bajos al primer minuto, relacionado con el paso transplacentario de medicamentos; pero este indicador mejora a los 5 minutos con medidas adecuadas de reanimación neonatal(17). En esta serie, los hallazgos reseñados fueron similares a los reportados en series bajo técnicas convencionales de anestesia general(16). En nuestro estudio, un neonato requirió ventilación mecánica debido al desarrollo de síndrome de Membrana Hialina y uno precisó uso de naloxona, según criterio del neonatólogo, medicamento cuyo empleo está muy cuestionado en este contexto, cuando el opiáceo utilizado es el remifentanil, debido a que el paso transplacentario del remifentanilo no produce depresión respiratoria neonatal sostenida, debido a la rápida eliminación de éste por parte del neonato(18).
Se presentaron dos muertes neonatales, que correspondieron a un feto que pesó 615gr, cuyos índices de APGAR fueron 3 al minuto y 3 a los 5 minutos, falleciendo a los 30 minutos de nacimiento. No se realizaron medidas extraordinarias de reanimación neonatal, por estar en un límite de no viabilidad neonatal, para nuestra unidad neonatal. El segundo feto pesó al nacer 1.180gramos, fue trasladado a la Unidad de Cuidados Intensivos Neonatales donde falleció al tercer día de vida por secuelas de encefalopatia hipóxico–isquémica y enfermedad de Membrana Hialina y fue el mismo feto que presentó tiempos incisión uterina–nacimiento prolongado.
Por lo tanto, esta técnica de inducción y mantenimiento con agentes intravenosos con el protocolo utilizado en nuestra institución, se podría sugerir como alternativa a las técnicas convencionales, ya que proporciona buen control hemodinámico de la madre, bajo riesgo de complicaciones maternas y neonatales.
Sugerimos en el futuro desarrollar estudios experimentales que evalúen formalmente la técnica, con un suficiente número de pacientes.
BIBLIOGRAFIA
1. M Van de Velde et al. What is the best way to provide postoperative pain therapy after caesarean section? Current opinion in anesthesiology 2000;13:267-70. [ Links ]
2. JM Belizán et al. Rates and implications of caesarean sections in Latin America: ecological study. BMJ 1999; 319:1397-1402. [ Links ]
3. DN Lucas, SM Yentis et al. Urgency of caesarean section: a new classification. J R Soc Med 2000;93: 346- 350. [ Links ]
4. H King et al. Adequacy of general anesthesia for cesarean section. Anesth Analg. 1993;77(1):84-8. [ Links ]
5. K. Duggal et al. Propofol should be the induction agent of choice for caesarean section under general anaesthesia. International Journal of Obstetric Anesthesia 2003;12:275-279. [ Links ]
6. D Celleno et al. Which induction drug for cesarean section? A comparison of thiopental sodium, propofol, and midazolam. J Clin Anesth. 1993;5(4):284-8. [ Links ]
7. RJ Turner et al. The in-vitro effects of sevoflurane and desflurane on the contractility of pregnant human uterine muscle. International Journal of Obstetric Anesthesia 2002;11:246-251. [ Links ]
8. JY Hong et al. Comparison of general and epidural anesthesia in elective cesarean section for placenta previa totalis: maternal hemodynamics, blood loss and neonatal outcome. International Journal of Obstetric Anesthesia 2003;12:12-16. [ Links ]
9. D.S.Breslin, R.K.Mirakhur, J.E.Reid, A Kyle. Manual versus target-controlled infusions. Anaesthesia, 2004, 59, pages 1059–1063. [ Links ]
10. Sebel. P, The incidence of awareness during anesthesia: A Multicenter United States Study. Anesthesia Analgesia, 2004, 99: 833-9. [ Links ]
11. CP McCarrol et al. Use of remifentanil in a patient with peripartum cardiomyopathy requiring Caesarean section. British Journal of Anaesthesia 2001;86(1): 135-8. [ Links ]
12. LJ Santos Iglesias et al. Anestesia general con remifentanilo en dos casos de cesárea urgente. Rev Esp Anestesiol Reanim 2001;48:244-257. [ Links ]
13. K Kjaer et al. General anesthesia for cesarean delivery in a patient with paroxysmal nocturnal hemoglobinuria and thrombocytopenia. Anesth Analg. 2004;98(5):1471-2. [ Links ]
14. RM Orme, C.S. Grange et al. General anaesthesia using remifentanil for caesarean section in parturients with critical aortic stenosis: a series of four cases. International Journal of Obstetric Anesthesia 2004;13:183-187. [ Links ]
15. E Mertens et al. Target controlled infusion of remifentanil and propofol for cesarean section in a patient with multivalvular disease and severe pulmonary hypertension. Acta Anaesthesiol Belg. 2001;52(2):207-9. [ Links ]
16. M. Van de Velde et al. General anaesthesia with target controlled infusion of propofol for planned caesarean section: maternal and neonatal effects of remifentanilbased technique. International Journal of Obstetric Anesthesia 2004;13:153-158. [ Links ]
17. T Gin et al. Plasma catecholamines and neonatal condition after induction of anaesthesia with propofol or thiopentone at caesarean section. Br J Anaesth 1993; 70: 311-316. [ Links ]
18. RE Kan et al. Intravenous remifentanil: placental transfer, maternal and neonatal effects. Anesthesiology. 1998;88(6):1467-74. [ Links ]
Recibido para publicación octubre 20,2005. Aceptado para publicación febrero 16, 2006.













