Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.34 no.2 Bogotá June 2006
Manejo de la vía aérea en trasplante de tráquea
Elmer Gaviria Rivera, MD.1, Luis Fernando Tintinago, MD.2, Juan Carlos Villa Velásquez, MD.3, Héctor Arroyave Páramo, MD.
1 Profesor de Anestesiología Universidad de Antioquia-Hospital Universitario San Vicente de Paúl. Anestesiólogo Clínica Del Prado. Coordinador Grupo de Vía Aérea Universidad de Antioquia-Hospital Universitario San Vicente de Paúl, Medellín. Miembro de la Society Airway Management.
2 Profesor de Cirugía Universidad de Antioquia-Hospital Universitario San Vicente de Paúl, Medellín. Cirujano especialista en cabeza y cuello. Coordinador del Grupo de Trasplantes en Vía Aérea Universidad de Antioquia-Hospital Universitario San Vicente de Paúl, Medellín.
3 Profesor de Anestesiología Universidad de Antioquia-Hospital Universitario San Vicente de Paúl, Medellín. Intensivista Universidad Pontificia Bolivariana. Clínica SOMA. Miembro del Grupo de Vía Aérea Universidad de Antioquia- Hospital Universitario San Vicente de Paúl, Medellín.
4 Profesor de Anestesiología Universidad de Antioquia-Hospital Universitario San Vicente de Paúl, Medellín. Intensivista Hospital Universitario San Vicente de Paúl, Medellín. Miembro del Grupo de Vía Aérea Universidad de Antioquia- Hospital San Vicente de Paúl, Medellín.
5 Profesor de Anestesiologia. Universidad de Antioquia. Clínica del Prado. Miembro del Grupo de Vía Aérea Universidad de Antioquia- Hospital Universitario San Vicente de Paúl, Medellín. E mail: juandmg123@yahoo.com
RESUMEN
A pesar de los grandes avances en cirugía de resección traqueal y en dispositivos como las endoprótesis, existen pacientes en quienes dichas técnicas no son viables debido al compromiso tan extenso de su estenosis; por lo tanto, su problema no se ha podido resolver alterando la calidad de vida y muchas veces poniendo en riesgo la vida de los pacientes, secundario a una obstrucción de la vía aérea. A continuación, se describe la experiencia del grupo de la Universidad de Antioquia y el Hospital Universitario San Vicente de Paúl, en el manejo de la vía aérea durante el transplante de tráquea realizado a 5 pacientes en la institución, ya que dicho procedimiento se convierte en un reto para el anestesiólogo por compartir el campo quirúrgico con el cirujano. Gracias al entrenamiento previo en cadáveres y en modelos experimentales animales y al trabajo multidisciplinario llevado a cabo, es que se llega a mostrar buenos resultados.
Palabras clave:Trasplantes en vía aérea, estenosis traqueal, tráquea donante, tráquea receptora, ventilación jet.
SUMMARY
In spite of great advances in tracheal resection and endoprosthesis, there are many patients in which stenosis is so vast that they are not eligible for those procedures. They have bad quality of life and risk of airway obstruction and denth. The experience of the airway management group of Universidad de Antioquia/Hospital Universitario San Vicente de Paúl of tracheal transplantation (5 patients) is described. The management of this patients is a challange for the anesthesiologist, as the surgical field is shared with the surgeon. Due to previous training in cadavers and in animal models and multidisciplinary work, it is possible to show good outcomes.
Key words: Transplantations in airway, tracheal stenoses, donnor trachea, receptor tracheal, traceal rupture, jet ventilation.
INTRODUCCIóN
La cirugía de resección traqueal, desde sus inicios a finales del siglo XIX, ha tenido interesantes modificaciones en la técnica quirúrgica, que hanpermitido en la actualidad llevar a cabo procedimientos complejos, como el trasplante de tráquea. Las técnicas quirúrgicas para el manejo de la enfermedad estenótica traqueal, avanzaron progresivamente desde las resecciones de pequeños segmentos traqueales hasta resecciones de porciones extensas de este órgano, incluyendo anastomosis primarias de los segmentos resecados; sin embargo, ante la limitación que ofrecían estas técnicas, surgieron como alternativas los usos de diversos tipos de endoprótesis (sólidas, porosas, etc.), con resultados igualmente diversos entre los diferentes grupos de trabajo. No obstante, a pesar de estos avances, existen pacientes en quienes estas técnicas no son viables o han presentado complicaciones como rechazo, perforación, infección o reestenosis, y requieren tratamiento inminente de la enfermedad traqueal para salvar su vida. Además, a pesar de las múltiples técnicas practicadas en la reconstrucción traqueal, el restablecimiento de su continuidad después de extensos defectos, es decir, más de un tercio de su longitud, es un problema que no está resuelto, ya que hasta ahora no se ha hallado el sustituto ideal.1-7.
Experiencia del Grupo de Vía Aérea de la Universidad de Antioquia y el Hospital Universitario San Vicente de Paúl.
El trasplante o reemplazo traqueal es una de las alternativas terapéuticas que se debe ofrecer a los pacientes, en quienes otros tratamientos no han dado buenos resultados. La experiencia en este procedimiento del Grupo de Trasplantes en Vía Aérea de la Universidad de Antioquia y del Hospital Universitario San Vicente de Paúl (HUSVP), conformado por un grupo interdisciplinario de especialistas (anestesiólogos, cirujanos de cabeza y cuello, cirujanos vasculares, otorrinolaringólogos, cirujanos plásticos, intensivistas, radiólogos, neumólogos e inmunólogos), ha aumentado en los últimos años y se han obtenido buenos resultados.
Nuestra experiencia en el trasplante de tráquea, se inició con ensayos anatómicos en cadáveres y posteriormente con ensayos experimentales en animales vivos (cerdos), en los que observamos que la técnica era viable y eficaz desde el punto de vista clínico, quirúrgico e inmunológico.
El aporte de los anestesiólogos al grupo de trabajo, se basa en ofrecer la posibilidad de permeabilizar la vía aérea en forma electiva o urgente, interfiriendo lo menos posible con la actividad quirúrgica en el paciente seleccionado como receptor del trasplante, desde el momento en que entra al programa de trasplantes.
A continuación se describe el manejo de la vía aérea en los cinco primeros pacientes, a quienes se les realizó trasplante de tráquea en el Hospital Universitario San Vicente de Paúl, en la ciudad de Medellín-Colombia.
CASO 1
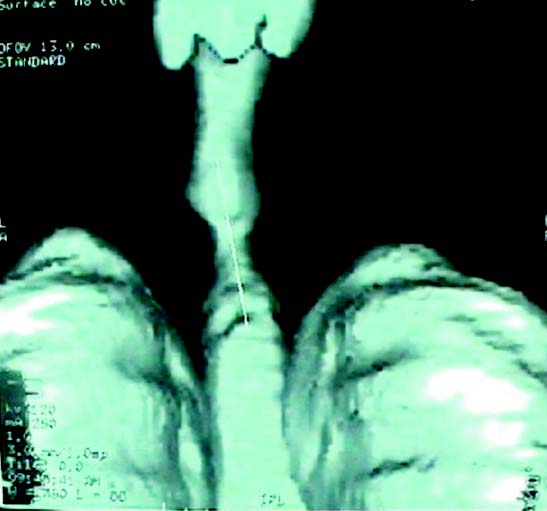
Paciente de sexo masculino, 23 años de edad, con antecedente de hemorragia subaracnoidea espontánea, que requirió intubación endotraqueal prolongada; presentó estenosis laringotraqueal residual, por lo cual fue llevado a cirugía para resección traqueal y anastomosis término-terminal. A los 4 meses ingresa al servicio de urgencias por obstrucción crítica de la vía aérea. Se realizan video laringoscopia y estudios imaginológicos, en los que se evidencia estenosis traqueal compleja recidivante, que compromete desde el primer anillo traqueal hasta 3 cm por encima de la carina, causando una obstrucción del 95% (figura 1); lo anterior descarta cualquier tipo de reintervención para remodelación de la tráquea nativa, por lo cual se ingresa a protocolo para trasplante de tráquea.
CASO 2
Paciente de sexo masculino, 18 años de edad, con historia de trauma encefalocraneano(TEC) severo, por golpe directo con el tronco de un árbol y diagnóstico por tomografía computarizada simple (TC) de cráneo de daño axonal difuso y edema cerebral. Durante la hospitalización, presenta intubación por seis días con múltiples intentos de extubación, los cuales son fallidos; se hace necesario realizar traqueostomía, siendo dado de alta con cánula 8 permanente. Consulta en varias ocasiones por episodios de disnea. Cuatro meses después de la traqueostomía, se le realiza TC de vía aérea con reconstrucción, el cual reporta: estenosis del 66% de la tráquea por encima de la traqueostomía; traqueomalacia por encima y por debajo de la traqueostomía, de aproximadamente 5.2 cm, y una longitud de la tráquea de 10.3 cm. Se plantea la posibilidad de resección y anastomosis terminoterminal de la tráquea sana; sin embargo, la broncoscopia reporta que la estenosis compromete la subglotis y se extiende hasta 5 anillos por encima de la carúncula, lo que hace imposible el reparo primario. Por lo anterior, se ingresa a protocolo para trasplante de tráquea.
CASO 3
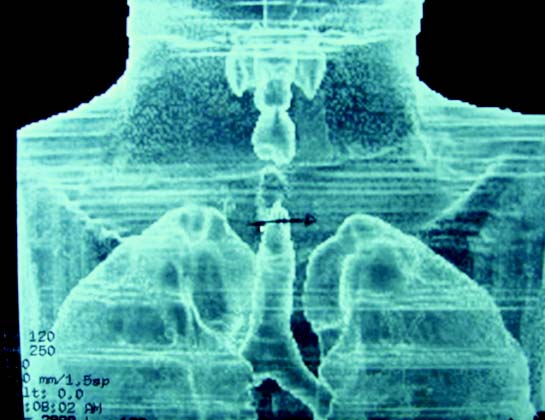
Paciente de sexo masculino, 22 años de edad, con antecedente de heridas por arma de fuego en cráneo hace 7 años, asociadas a TEC severo y hematoma intraparenquimatoso; se realiza intubación, permaneciendo intubado por 16 días y posteriormente no tolera la extubación, por lo cual se da de alta con traqueostomía y cánula 8. Se intenta de-canular en dos ocasiones sin éxito, por presentar disnea y cianosis. Ante la sospecha de estenosis traqueal, se lleva a cirugía para resección y anastomosis termino-terminal de tráquea; sin embargo, los hallazgos intraoperatorios demuestran una estenosis traqueal severa de 8 cm, que se extiende desde el cricoides hasta debajo de la traqueostomía; así, se decide realizar remodelación del estoma traqueal. Se le aplica TC de vía aérea que reporta estenosis completa de la tráquea (figura 2);se complementa el estudio con nasofibrolaringoscopia, la cual reporta estenosis subglótica concéntrica, que comienza 1.5 cm por debajo del borde libre de los pliegues vocales hasta la ostomía, y tráquea distal sana de 7 segmentos, aproximadamente 4 cm. Se discute en reunión académica médicoquirúrgica, considerándose al paciente apto para trasplante de tráquea vascularizado.
CASO 4
Paciente de sexo masculino con historia de intento de suicidio (ingesta de órganofosforados), quien requirió manejo en la unidad de cuidado intensivo con intubación por 33 días; se le realiza traqueostomía y no tolera decanulación. Se evalúa con TC de vía aérea y videoendoscopia anterógrada y retrógrada por traqueostomía, las cuales reportan una estenosis traqueal de aproximadamente 6 cm. Se intenta resección y anastomosis términoterminal sin éxito, ya que los hallazgos intraoperatorios indican una longitud de la estenosis de aproximadamente 10.5 cm. Se remite al HUSVP para ingreso al programa de trasplante de tráquea.
CASO 5
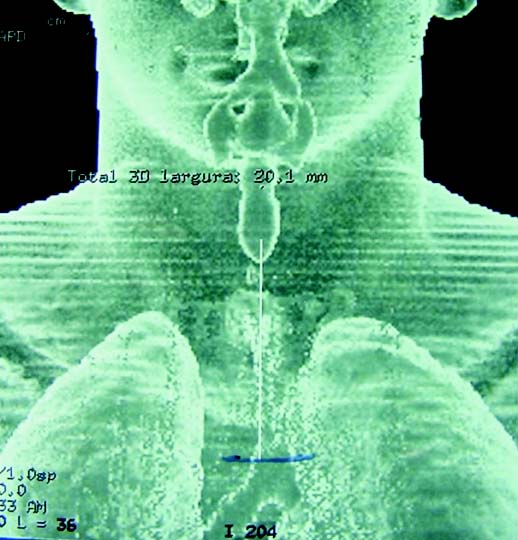
Paciente de sexo masculino, 17 años de edad, con antecedente de TEC por accidente de tránsito; requirió intubación por 10 días y posterior traqueostomía por estenosis subglótica; desde entonces hatenido múltiples hospitalizaciones por obstrucción de la vía aérea. Se realiza TC de vía aérea con reconstrucción tridimensional, que reporta una estenosis traqueal de 8.8 cm que se extiende desde 2 cm por debajo de la glotis hasta 1 cm por encima de la carina; la estenosis es del 100% en los primeros 2.6 cm por encima del tubo y el resto de la estenosis se encuentra alrededor del tubo de traqueostomía (figura 3). Se complementa el estudio con fribrobroncoscopia a través de la traqueostomía, la cual es suspendida por desaturación súbita del paciente al paso del equipo. Se presenta en reunión académica de vía aérea, donde se decide ingresar al paciente al protocolo de trasplante de tráquea.
Procedimiento: manejo de la vía aérea
La guía de manejo de la vía aérea en cada uno de los pacientes es muy similar. A continuación se describe dicha guía y en la discusión se mencionan las posibles variaciones que hubo.
Se dividió el manejo de la vía aérea durante el trasplante en 4 pasos, como sigue:
Primer paso: permeabilización inicial de la vía aérea.
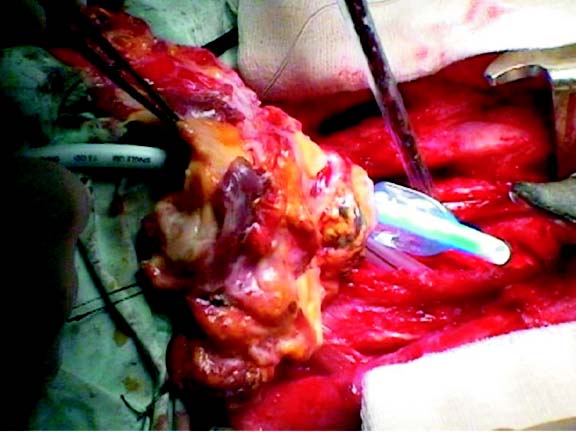
Se ingresa paciente a cirugía, se suministra premedicación con atropina 0.5 mg IM o glicopirrolato 0.2 mg IM; bajo anestesia tópica con lidocaína spray se realiza fibrobroncoscopia en paciente despierto con fibroscopio flexible de 3.5 mm (Olympus® BP P20D), a través del cual se instila anestésico local (lidocaína al 2%) sobre cuerdas vocales y posteriormente en tejido subglótico. Una vez obtenida la anestesia de estas estructuras, se pasa el fibroscopio flexible hasta el área estenótica, donde se avanza una guía metálica atraumática de 0.98 mm, y se pasa la obstrucción traqueal (figura 4); esta guía metálica sirve como conductor para el paso posterior de un intercambiador de tubos (Cook® Airway Exchange Catheter 14.0-83); con el segmento estenótico superado, se avanza un tubo orotraqueal 6.0 guiado por fibroscopia hasta el segmento distal y se confirma su posición por encima de la carina (siempre y cuando sea posible). Se realiza inducción anestésica y se inicia procedimiento quirúrgico (figura 4).

Segundo paso: manejo de la vía aérea durante la resección traqueal.
En el momento de realizar la resección del segmento traqueal estenótico, se retira hasta las cuerdas vocales el tubo orotraqueal colocado inicialmente y se pasa al cirujano un tubo orotraqueal estéril 5.0 con balón y con una longitud de 30 cm (Portex®), para colocarse a través de la tráquea donante y realizar la intubación del segmento de tráquea distal receptora bajo visióndirecta; se realizan las anastomosis vasculares a los troncos arteriales y venosos de cuello y tórax, además de la sutura distal del segmento traqueal (figura 5).
Tercer paso: sutura proximal de la tráquea donante.
En el momento de realizar la sutura del segmento proximal de la tráquea, se avanza distalmente el tubo orotraqueal que estaba en las cuerdas vocales al segmento trasplantado, evaluando nuevamente por fibroscopia flexible su posicionamiento por encima de la carina (figura 6).
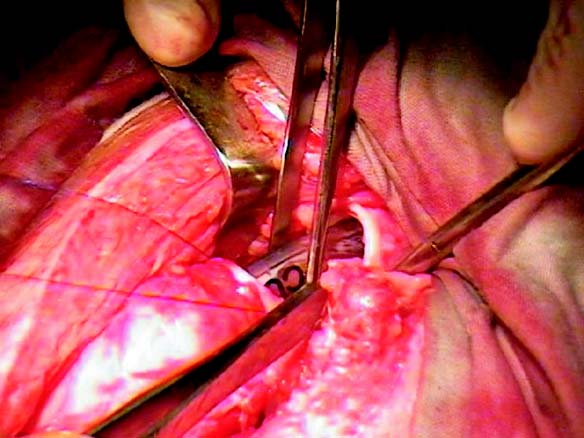
Cuarto paso: extubación.
Se realiza extubación en quirófano con el paciente en respiración espontánea, evaluando parámetros como gases arteriales, edema de los tejidos, volumen corriente, frecuencia respiratoria y presiones en la vía aérea. Se deja un intercambiador de tubos o un guía metálica en la vía aérea, para facilitar su permeabilización en caso de ser necesario en el posoperatorio; este intercambiador se retira en la unidad de cuidados intensivos 24 h después del procedimiento (figuras 7 y 8).
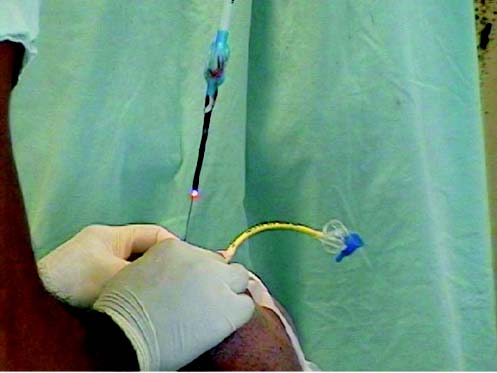
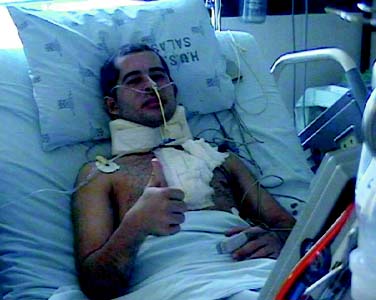
DISCUSIÓN
Las estenosis traqueales pueden ser causadas por daño iatrogénico, trauma externo, malformaciones congénitas o procesos inflamatorios. La incidencia de estenosis inducida por intubación o traqueostomía prolongada aumenta cada día y hay muchos defectos que requieren resección traqueal y reconstrucción; en particular, los casos en los cuales se produce una larga estenosis representan un problema quirúrgico difícil. En el Hospital Universitario San Vicente de Paúl (Medellín, Colombia), por ser un centro de referencia de pacientes, se presentan con mayor frecuencia este tipo de casos. A pesar de las múltiples técnicas practicadas en la reconstrucción traqueal, el restablecimiento de su continuidad después de extensos defectos, es decir, más de un tercio de su longitud, es un problema no resuelto, ya que hasta ahora no se ha encontrado el sustituto ideal.1-7Asociado a ésto, existe el problema del manejo de la vía aérea en estos pacientes.8-20 Con el entrenamiento del Grupo de Vía Aérea en modelos experimentales, cadáveres y animales vivos (cerdos), se logró crear un protocolo para el manejo de los pacientes. Este protocolo se dividió en cuatro pasos fundamentales, como se describió anteriormente, pero también cuenta con alternativas de manejo para situaciones inesperadas e individuales de cada paciente. En el primer paso o permeabilización de la vía aérea, hay que tener en cuenta que siempre se realizó con el paciente despierto, por el gran riesgo de obstrucción total de la vía aérea y, además, porque estos pacientes ingresan a cirugía con diferentes grados de disnea y algunos inclusive no toleran el decúbito. Otro momento crítico en este paso, es cuando el fibrobroncoscopio se avanza a través de la estenosis traqueal, ya que se presenta una obstrucción casi total de la tráquea; esto requiere buena sedación, analgesia y colaboración del paciente; además, son maniobras que se deben realizar rápidamente para lograr avanzar un tubo endotraqueal distal a la estenosis y proximal a la carina.19 Como alternativa, se tenían: la intubación insinuada por encima de la estenosis con ventilación jet de baja frecuencia (Manujet IiI®. VBM. Medizintechnik GmbH), la intubación retrógrada a nivel del cartílago cricotiroideo o inclusive la cricotiroidotomía percutánea por dilatación (Melker Emergency Cricothyrotomy Catheter Set Cook®), en casos de emergencia (figura 9). También en algunos pacientes, como el del caso 2, se inició con intubación a través del estoma que el paciente aún tenía permeable.

En el segundo paso se presentan momentos cruciales de la cirugía. El primero de ellos es el cambio de tubos. En este momento el paciente recibe oxígeno al 100%, anestesia intravenosa total con propofol 4 mg/kg/h y remifentanilo 0,1 µg/kg/ min 17,18, dejándose con respiración espontánea, ya que durante algunos segundos no hay un dispositivo que asegure la vía aérea para la ventilación, mientras el cirujano realiza la sutura posterior entre la tráquea donante y la receptora. En este punto, se puede realizar ventilación jet de baja frecuencia con cánula de Hunsaker (Hunsaker Monjet Ventilation Tube® Medtronic Xomed), para no interferir en el campo quirúrgico (figura 10). Es importante monitorizar la capnografía en estos momentos, pero hay que tener en cuenta que su valor no será real, ya que no hay sello completo de la vía aérea; por tanto, se debe realizar medición de gases arteriales para permitir una ligera hipercapnia (55 mmHg). Otra opción es efectuar ventilación bronquial selectiva con bloqueadores bronquiales (Arndt Endobronchial Blocker. Cook®) y ventiladores de alta frecuencia,21-28 siempre teniendo en cuenta la fase espiratoria de la respiración para no causar un barotrauma. Es importante mantener una comunicación activa con el grupo quirúrgico para prevenir complicaciones. Otra cosa que es muy importante, es que el cirujano fije el tubo o la cánula para que no quede monobronquial o para que el balón del tubo endotraqueal no quede incluido en la sutura.
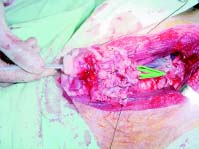
El tercer paso es muy sencillo, siendo fundamental avanzar el tubo proximal (el que se había dejado en las cuerdas vocales previamente), con cuidado de no seccionar la sutura distal; idealmente, se realiza guiado con fibroscopia flexible y, de una vez, se revisa la sutura de la tráquea en su interior.
El último paso es crucial, ya que es esencial intentar que el paciente salga extubado, por el gran riesgo de isquemia de la tráquea trasplantada y, consecuentemente, el riesgo de reestenosis. Para esto se debe cumplir con criterios generales de extubación: 1) estabilidad hemodinámica (sin requerimiento de vasopresores, PAM mayor de 70 mmHg, FC menor de 100 latidos/min); 2) estado de conciencia adecuado para proteger la vía aérea de la broncoaspiración; 3) parámetros ventilatorios satisfactorios y gases arteriales (FR < 20/min, PIP >15 cmH2O, PEEP < 5 cmH2O), y 4) finalmente, debe haber ausencia de edema (lo cual se corrobora mediante evaluación por fibroscopia flexible, en la que se observa si hay fuga alrededor del balón del tubo endotraqueal). Como se mencionó anteriormente, se deja en la vía aérea un intercambiador de tubos por vía nasal, por si se hace necesario hacer nuevas intubaciones o inclusive ventilación a través de éste (por vía oral tiene el riesgo de que sea mordido por el paciente). Estos dispositivos se han dejado en la vía aérea hasta 48hs sin ninguna complicación. Dos de nuestros pacientes no pudieron extubarse en el posoperatorio inmediato y se llevaron a la unidad de cuidados intensivos intubados; allí se extubaron a las 72 h del posoperatorio, sin complicaciones.
Como vemos en esta discusión, es fundamental contar con alternativas disponibles, ya que los pacientes pueden presentar variaciones en su manejo; siempre debemos tener a la mano dispositivos para situaciones de emergencia o inesperadas, puesto que cuando se trata de la vía aérea de un paciente, no se puede esperar mucho tiempo para resolverlas.
CONCLUSIONES
Con la experiencia adquirida en trasplantes de tráquea, el Grupo de Vía Aérea de la Universidad de Antioquia y el Hospital Universitario San Vicente de Paúl, de Medellín, Colombia, sugiere que para el abordaje de este tipo de pacientes es fundamental realizar entrenamiento previo en modelos experimentales in vivo (cerdos), tanto en la parte quirúrgica como en el manejo de la vía aérea. De esta manera, podemos llegar a establecer guías de manejo que incluyan alternativas flexibles, ya que hay variaciones individuales entre los pacientes y se pueden presentar situaciones urgentes que ponen en riesgo sus vidas. Cabe resaltar que debido a la complejidad de este tipo de problemas y de los procedimientos, es imperativo realizar siempre un trabajo multidisciplinario para obtener excelentes resultados.
BIBLIOGRAFíA
1. Grillo HC, Donahue DM, Mathisen DJ et al. Postintubation tracheal stenosis: treatment and results. J Thorac Cardiovasc Surg 1995;109: 486-93. [ Links ]
2. Grillo HC. Tracheal replacement (Editorial). Ann Thorac Surg 1990; 49: 864-5. [ Links ]
3. Grillo HC, Scand. Tracheal surgery. J Thor Cardiovasc Surg 1983;17:67-77. [ Links ]
4. Mulliken JB, Grillo HC. The limits of tracheal resection with primary anastomosis. J Thorac Cardiovasc Surg 1968; 55:418-21. [ Links ]
5. Kimura K, Mukohara N, Tsugawa C et al. Tracheoplasty for congenital stenosis of the entire trachea. J Pediatr Surg 1982; 17: 869-71. [ Links ]
6. Rose KG, Sesterhenn K, Wustrow F. Tracheal allotransplantation in man. Lancet 1979;1:433. [ Links ]
7. Khalil-Marzouk JF. Allograft replacement of the trachea. J Thorac Cardiovasc Surg. 1993; 105:242-246 [ Links ]
8. Joynt G, Chui P, Mainland P, et al. Total intravenous anesthesia and endotracheal oxygen insufflation for repair of tracheoesophageal fistula in an adult. Anesth Analg 1996;82:661–3. [ Links ]
9. Pittoni G, Davia G, Toffoletto F, et al. Spontaneous ventilation and epidural anesthesia in a patient with large tracheoesophageal fistula and esophageal cancer undergoing colon interposition. Anesthesiology 1993; 79: 855–7. [ Links ]
10. Pinsonneault C, Fortier J, Donati F. Tracheal resection and reconstruction. Can J Anaesth 1999; 46:439 –55. [ Links ]
11. Devitt J, Boulanger B. Lower airway injuries and anesthesia. Can J Anaesth 1996;43:148 –59. [ Links ]
12. Magnusson L, Monnier P. Anaesthesia for tracheal resection: report of 17 cases. Can J Anaesth 1997; 44: 1282–5. [ Links ]
13. Roy JS, Girard F, Boudreault D, et al. The anesthetic management of a case of tracheogastric fistula. Anesth Analg 2001; 93:1076 –7. [ Links ]
14. Sandberg W. Anesthesia and airway management for tracheal resection and reconstruction. Int Anesthesiol Clin 2000;38:55–75. [ Links ]
15. Dereeper E, et al. The Anesthetic management of a case of tracheal necrosis. Anesth Analg 2005;100:894-5 [ Links ]
16. Mentzelpoulos S D, Tzoufi M J. Anesthesia for tracheal and endobronchial interventions. Curr Op Anesth 2002; 15:85-94 [ Links ]
17. Haynes SR, Bonner S. Anaesthesia for thoracic surgery in children. Paediatr Anaesth 2000; 10:237-51. [ Links ]
18. Hammer GB. Pediatric thoracic anesthesia. Anesth Analg 2001; 92:1449-64. [ Links ]
19. Brodsky JB, Fitzmaurice B. Modern anesthetic techniques for thoracic operations. World J Surg 2001; 25: 162±166. [ Links ]
20. Ihra G, Gockner G, Kashanipour A, Aloy A. High-frequency jet ventilation in European and North American institutions: developments and clinical practice. Eur J Anaesthesiol 2000; 17:418±430. [ Links ]
21. Hautmann H, Gamarra F, Henke M, et al. High frequency jet ventilation in interventional fiberoptic bronchoscopy. Anesth Analg 2000; 90:1436-40. [ Links ]
22. Newhouse MT, Martin L, Kay M, Miller JD. Laser resection of a pedunculated tracheal adenoma. Chest 2000; 118:262-66. [ Links ]
23. Ihra G, Hieber C, Adel S, et al. Tubeless combined high frequency jet ventilation for laryngotracheal laser surgery in paediatric anaesthesia. Acta Anaesthesiol Scand 2000; 44:475-9. [ Links ]
24. Natalini G, Cavaliere S, Seramondi V, et al. Negative pressure ventilation vs external high-frequency oscillation during rigid bronchoscopy. A controlled randomized trial. Chest 2000; 118:18-23. [ Links ]
25. Biro P, Layer M, Becker HD, et al. Influence of airwayoccluding instruments on airway pressure during jet ventilation for rigid bronchoscopy. Br J Anaesth 2000; 85:462-5. [ Links ]
26. David I, Marel M, Pipkova R, et al. Jet ventilation for fiberoptic bronchoscopy. Anesthesiology 2001; 94:930- 31. [ Links ]
27. Baraka AS, Siddik SS, Taha SK, et al. Low frequency jet ventilation for stent insertion in a patient with tracheal stenosis. Can J Anesth 2001; 48:701-4. [ Links ]
28. Akata T, Noda Y, Takahashi S. Effects of changes in frequency and inspiratory time on arterial oxygenation and CO2 elimination during high frequency jet ventilation in a child with laryngotracheal papillomata. Acta Anaesthesiol Scand 2001; 45:790-2. [ Links ]
29. Okada S, Ishimori S, Sato M, et al. Endoscopic surgery with the use of a laryngeal mask and a fiberoptic flexible bronchoscope. J Thorac Cardiovasc Surg 2001; 121: 1196-7. [ Links ]
Recibido para publicación marzo 10, 2006; aceptado para publicación mayo 15, 2006.













