Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.35 no.1 Bogotá Jan./Mar. 2007
ARTÍCULO DE REVISIÓN
Cambios en el manejo de la vía aérea en eventos no traumáticos durante
la reanimación cardiopulmonar
Mauricio Vasco Ramírez
1 M.D.Especialista en Anestesiología, Cuidado Intensivo y Reanimación, Universidad Pontificia Bolivariana, UPB, Medellín. Profesor de anestesia Universidad de Antioquia y UPB Medellín. Grupo de Investigación en anestesiología y reanimación (GUIAR). COLCIENCIAS. Comité de Reanimación Cardiopulmonar SCARE.
Email: machuchovasco@yahoo.com
RESUMEN
El propósito de la ventilación durante la reanimación cardiopulmonar está dirigido a mantener un adecuado aporte de oxígeno a los tejidos y barrer adecuadamente el dióxido de carbono, durante los primeros minutos del paro; las maniobras deben garantizar, adecuadas compresiones cardiacas interrumpiéndolas lo mínimo posible para ventilar a los pacientes. Cuando se realiza manejo avanzado de la vía aérea la colocación de dispositivos especiales no se puede asociar a retardos en el masaje cardiaco.
Palabras clave: Manejo vía aérea, reanimación cadiopulmonar.
SUMMARY
The purpose of assisted ventilation during cardiopulmonary resuscitation is directed to deliver 02 to the lungs and tissues, continuosly, in a fashion near to the normal volume and ratio, avoiding the hipercarbia.
During the first minutes of cardiac arrest the priority is to guarantee an effective cardiac compression, stopping as less as possible the patient ventilation. In cases of advanced life support the placement of several devices for maintaining the airway, cannot be associated with delays and interruption of cardiac massage.
Key words: Airway management, cadiopulmonary resuscitation.
INTRODUCCIÓN
Los cinco cambios principales de las guías de 2005 son:
- 1. Mayor énfasis y recomendaciones con respecto a cómo mejorar la eficacia de las compresiones torácicas.
2. Establecimiento de una sola relación de compresión-ventilación para todos los reanimadores únicos y para todas las víctimas (excepto los recién nacidos).
3. Recomendación de que cada respiración artificial de rescate, si es que se realiza, dure 1 segundo y logre que el pecho se levante de forma visible.
4. Nueva recomendación: se debe usar una única descarga, seguida inmediatamente de RCP, para intentar revertir un paro cardiaco por FV. Se debe verificar el ritmo cardiaco cada 2 minutos.
5. Se avala la recomendación del ILCOR (International Liaison Committee on Resuscitation) de 2003 sobre la utilización de DEA en niños de 1 a 8 años de edad (y mayores) utilizando un sistema de reducción de la dosis en niños si está disponible.
Solo una de las recomendaciones esta orientada al manejo inicial de la vía aérea de pacientes en paro.
Enunciaré a continuación las recomendaciones tanto del ERC European Resuscitation Council así como las recomendaciones de la AHA (American Hearth Association) asumidas por ILCOR (International Liaison Committee on Resuscitation).
Deben ser los equipos de reanimación de cada institución los que asuman que protocolos adoptar de acuerdo a sus necesidades y entrenamiento.
RIESGOS PARA EL REANIMADOR
La seguridad del reanimador y la víctima son de vital importancia durante un intento de resucitación. Los reanimadores han sufrido en muy pocas ocasiones efectos adversos por practicar una RCP, sólo se ha informado de algunos casos aislados de infecciones como la tuberculosis (TBC)1 y el síndrome de distrés respiratorio agudo (SARS).2 Nunca se ha informado de la transmisión del VIH durante la RCP. No hay estudios en seres humanos que informen sobre la efectividad de los dispositivos de barrera durante la RCP; no obstante, sí hay estudios de laboratorio que muestran que hay ciertos filtros, o dispositivos de barrera con válvulas unidireccionales que impiden la transmisión oral de bacterias de la víctima al reanimador durante la ventilación boca a boca.3,4 Los reanimadores deberán tomar las medidas de seguridad apropiadas siempre que sea factible, especialmente si la víctima padece una grave infección, como TBC o SARS. Durante un brote de una enfermedad infecciosa grave, es esencial que el reanimador tome todas las medidas necesarias de protección.
ABCD PRIMARIO
Apertura de la vía aérea
No se recomienda que los legos practiquen la subluxación mandibular, porque es difícil de aprender y practicar y puede provocar movimiento de la columna cervical.5,6
Por lo tanto, el reanimador debe realizar la apertura de la vía aérea utilizando la maniobra frente-mentón tanto para las víctimas lesionadas como para las no lesionadas.(ver Figura 1).
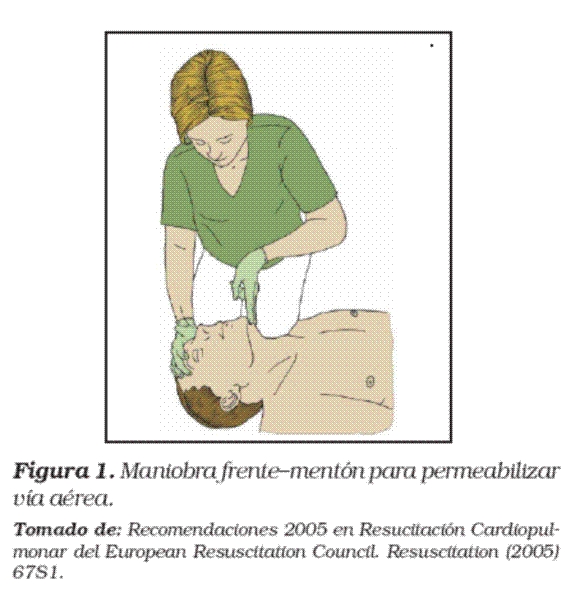
VENTILACIÓN DE RESCATE INICIAL
Durante los primeros minutos posteriores a una parada cardiaca no precedido de asfixia (ahogamiento) la sangre aún contiene un alto porcentaje de oxígeno, y el transporte de oxígeno al miocardio y al cerebro está más restringido por la disminución del gasto cardíaco que por una falta de oxígeno en los pulmones. Por lo tanto, la ventilación es menos importante, en principio, que las compresiones torácicas.7 Es sabido que la simplificación de la secuencia de los protocolos de soporte vital básico contribuyen a la adquisición y retención de las técnicas.8 Por otra parte, los reanimadores no suelen estar dispuestos a hacer inicialmente una ventilación boca a boca, por diferentes motivos, como por ejemplo el miedo a contagiarse de una infección o simplemente porque les repugna este procedimiento.9,10 Se recomienda, por estos motivos y para enfatizar la prioridad del masaje cardíaco, que se comience la RCP en adultos con las compresiones torácicas, más que con ventilación inicial, recomendación del ERC (European resuscitation council).
La recomendación de la AHA (American Hearth Association) asumida por ILCOR (International Liaison Committee on Resuscitation) es que si el paciente está en apnea dar ventilaciones de rescate boca a boca o en el ambiente hospitalario con un dispositivo bolsa-válvula-mascarilla, conectado a una fuente de oxígeno a 12 litros por minuto. Se realizarán dos ventilaciones iniciales de un segundo de duración cada una, observando expansión simétrica del tórax como medida que verifica efectividad en las ventilaciones, realizando presión cricoidea (Maniobra de Sellick), si se dispone de un reanimador adicional para esa maniobra.
VENTILACIÓN
Durante la RCP, el propósito de la ventilación es mantener una oxigenación adecuada. Sin embargo, no se sabe con certeza cuáles son el volumen corriente óptimo, la frecuencia respiratoria y la concentración inspirada de oxígeno necesarios para lograrlo.
Las recomendaciones actuales se basan en las siguientes pruebas:
1. Durante la RCP se reduce significativamente el flujo sanguíneo pulmonar, de manera que puede mantenerse una adecuada relación ventilación/perfusión con volúmenes corrientes y frecuencias respiratorias más bajos de lo normal.11
2. La hiperventilación (demasiadas ventilaciones o un volumen demasiado grande) no sólo es innecesaria sino también deletérea porque aumenta la presión intratorácica, disminuyendo por tanto el retorno venoso al corazón y el gasto cardíaco. En consecuencia, se reducen las posibilidades de supervivencia.12
3. Cuando la vía aérea no está protegida, un volumen corriente de 1 l produce una distensión gástrica significativamente mayor que un volumen corriente de 500 ml.13 4. Una baja ventilación-minuto (un volumen corriente y una frecuencia respiratoria más bajos de lo normal) puede mantener una oxigenación y ventilación efectivas durante la RCP.14,15 Durante la RCP en un adulto, se considera adecuado un volumen corriente de aproximadamente 500-600 ml (6-7 ml por kg).
5. Las interrupciones de las compresiones torácicas (para hacer la ventilación boca a boca) van en detrimento de la supervivencia.16 Realizar las ventilaciones de rescate durante un período de tiempo más corto contribuirá a reducir la duración de las interrupciones.
La recomendación actual es que los reanimadores realicen la insuflación en aproximadamente 1 segundo, con el volumen suficiente para hacer que se eleve el tórax de la víctima, pero evitando insuflaciones rápidas o fuertes. Esta recomendación puede aplicarse a todos los tipos de ventilación que se hagan durante la RCP, incluyendo la boca a boca y la ventilación de bolsa-válvula-mascarilla (BVM) con y sin oxígeno adicional.
La ventilación boca-nariz es una alternativa eficaz a la ventilación boca a boca.17 Se puede practicar en los casos en que la boca de la víctima está gravemente herida o no se puede abrir, cuando el reanimador está socorriendo a una víctima en el agua, o cuando es difícil sellar la boca de la víctima.
No existen pruebas documentadas de que la ventilación de boca a traqueostomía sea eficaz, segura o factible; aun así, puede usarse para una víctima con un tubo de traqueostomía o estoma traqueal que necesite una ventilación de rescate.
Un reanimador sin ayuda puede abrir la vía aérea subluxando la mandíbula al tiempo que sostiene la mascarilla junto al rostro de la víctima. Esta técnica es apropiada para personas entrenamiento médico que trabajen en áreas muy especializadas, como servicios de cuidados intensivos, quirófanos, urgencia o terapeutas respiratorias.
OBSTRUCCIÓN DE LA VÍA AÉREA POR UN CUERPO EXTRAÑO (OVACE) ATRAGANTAMIENTO
La obstrucción de la vía aérea por un cuerpo extraño (OVACE) es una causa de muerte accidental poco común pero potencialmente tratable.18 Cada año, aproximadamente 16.000 adultos y niños en el Reino Unido reciben tratamiento en urgencias por una OVACE. Afortunadamente, menos del 1% de estos incidentes tienen consecuencias fatales.19 La causa más común de atragantamiento en adultos es la obstrucción de la vía aérea producida por alimentos.19 En niños y bebés, la mitad de los casos de atragantamiento notificados tienen lugar mientras el niño está comiendo, y los demás episodios de atragantamiento son provocados por objetos como monedas o juguetes.20
Las muertes por atragantamientos en bebés y niños de corta edad son poco frecuentes; en el Reino Unido, entre 1986 y 1995 se notificó una media de 24 muertes al año, y más de la mitad de esos niños tenían menos de un año.20
Como la mayoría de los casos de atragantamiento están relacionados con la comida, normalmente hay testigos. Por lo tanto, suele haber una oportunidad de intervención temprana mientras la víctima aún puede responder.
RECONOCIMIENTO
Como el reconocimiento de la obstrucción de la vía aérea es la clave del éxito, es importante no confundir esta emergencia con un desmayo, infarto agudo de miocardio u otra dolencia que pueda provocar súbitamente dificultad respiratoria, cianosis o pérdida de conciencia. Los cuerpos extraños pueden causar una obstrucción leve o grave de la vía aérea. Los signos y síntomas que permiten diferenciar una obstrucción de la vía aérea grave de una leve se resumen en la Tabla 1.

Es importante preguntar a la víctima consciente: «¿Te estás atragantando?»
El atragantamiento tiene lugar al comer; la víctima puede agarrarse el cuello.
SECUENCIA DE ACTUACIÓN EN LA OVACE (ATRAGANTAMIENTO) DE UN ADULTO.
Figura 2
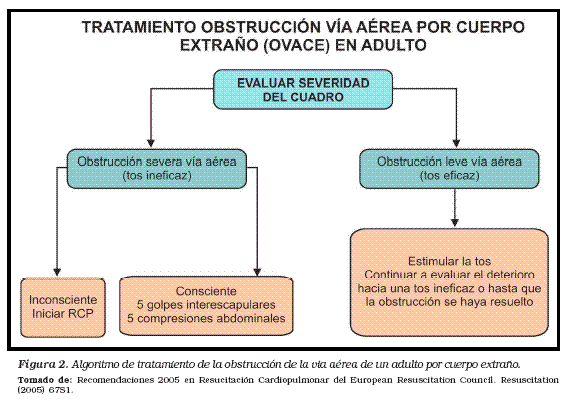
- Dígale que siga tosiendo, pero que no haga nada más
2. Si la víctima muestra signos de obstrucción grave de la vía aérea y está consciente
- Dele hasta cinco golpes en la espalda, siguiendo estos pasos:
. Colóquese a un lado y ligeramente por detrás de la víctima.
. Sosténgale el tórax con una mano e incline bien a la víctima hacia delante, de manera que en el caso de que se consiga movilizar el objeto que obstruye la vía aérea, lo expulse por la boca y no progrese más en la vía aérea.
. Dele hasta cinco golpes interescapulares bruscos con el talón de su otra mano.
- Compruebe si cada golpe en la espalda ha aliviado la obstrucción de la vía aérea.
El objetivo es aliviar la obstrucción con cada golpe, y no necesariamente dar los cinco.
- Si, tras dar los cinco golpes en la espalda, no se ha conseguido aliviar la obstrucción de la vía aérea, dé hasta cinco compresiones abdominales, siguiendo estos pasos:
- . Colóquese tras la víctima y rodéela con los brazos por la parte alta del abdomen.
. Inclínela hacia delante.
. Cierre el puño y colóquelo entre el ombligo y el apéndice xifoides.
. Agarre el puño con su otra mano y tire con fuerza hacia dentro y hacia arriba.
. Repítalo hasta cinco veces
- Si la obstrucción persiste, continúe alternando cinco golpes en la espalda con cinco compresiones abdominales.
3. si la víctima se queda inconsciente en algún momento.- Tienda a la víctima con cuidado en el suelo.
- Active inmediatamente los sistemas médicos de emergencia
- Comience con la RCP
Los profesionales en salud, con experiencia en percibir el pulso carotídeo, deberían iniciar el masaje cardíaco, incluso cuando la víctima de atragantamiento inconsciente tiene pulso.
OVACE QUE PRODUCE UNA LIGERA OBSTRUCCIÓN DE LA VÍA AÉREA
La tos genera presiones altas y sostenidas en la vía aérea, y puede expulsar el cuerpo extraño. Un tratamiento agresivo, con golpes en la espalda, compresiones abdominales y masajes cardíacos puede provocar complicaciones potencialmente serias y empeorar la obstrucción de la vía aérea. Se debe reservar para las víctimas que muestran signos de una obstrucción grave de la vía aérea. Las víctimas con una obstrucción leve de las vías respiratorias deben continuar en observación hasta que mejoren, ya que esa obstrucción puede convertirse en grave.
OVACE QUE PRODUCE UNA OBSTRUCCIÓN GRAVE DE LA VÍA AÉREA
Los datos clínicos sobre el atragantamiento son, en gran medida, retrospectivos y anecdóticos. Para los adultos conscientes y los niños de más de un año con una OVACE completa, los informes demuestran la eficacia de los golpes interescapulares, las compresiones abdominales y torácicas.21 Aproximadamente un 50% de casos de obstrucción de la vía aérea no se recuperan utilizando una sola técnica.22 La probabilidad de éxito aumenta con la combinación de los golpes interescapulares con las compresiones abdominales y torácicas.21 Un estudio aleatorizado en cadáveres23 y dos estudios prospectivos en voluntarios anestesiados24,25 han demostrado que se pueden generar mayores presiones en la vía aérea por medio de compresiones torácicas que con las compresiones abdominales. Puesto que las compresiones torácicas son prácticamente idénticas a las utilizadas en la RCP, se debe enseñar a los reanimadores a comenzar una RCP si la víctima probable o comprobada de OVACE se queda inconsciente. Durante la RCP, cada vez que se abra la vía aérea se debe comprobar si hay algún cuerpo extraño en la boca de la víctima que se haya expulsado parcialmente. La incidencia de un atragantamiento inadvertido como causa de inconsciencia o parada cardiaca es baja; por lo tanto, no es necesario comprobar que no hay cuerpos extraños en la boca de forma rutinaria cada vez que se haga una RCP.27
LIMPIEZA MANUAL DE LA CAVIDAD ORAL
Ningún estudio ha evaluado el uso rutinario del dedo para despejar la vía aérea cuando no hay una obstrucción visible,26-28 y se han documentado reportes de caso en que la víctima26,28 o su reanimador han resultado lesionados.21 En consecuencia, se debe evitar el uso del dedo a ciegas, y extraer manualmente materiales sólidos de la vía aérea sólo si son visibles.
ATENCIÓN POSTERIOR Y REVISIÓN MÉDICA
Tras el tratamiento de una OVACE con éxito, es posible que sigan quedando cuerpos extraños en el tracto respiratorio superior o inferior, provocadores de complicaciones posteriores. Las víctimas que tengan una tos persistente, dificultad para tragar o la sensación de que tienen todavía un objeto alojado en la garganta, deberían consultar a un médico. Las compresiones abdominales pueden generar graves daños internos, y todas las víctimas tratadas con ellos deberían ser examinadas por un médico en busca de posibles lesiones.21
ABCD SECUNDARIO
Vía aérea y ventilación
Durante el tratamiento de un paro cardiaco, cerciórese de que se analicen las causas reversibles (6 H y 6 T) y corríjalas si las identifica, tradicionalmente con el inicio del ABCD secundario se indicaba la colocación de un tubo endotraqueal, durante este periodo alguien diferente al reanimador que esta ventilando debe verificar los equipos, succión, fuente de oxígeno, tubos endotraqueales, equipos alternos para manejo de vía aérea laringoscopio; recuerde mantener presión cricoidea adecuada si se dispone de un reanimador adicional.
La intubación endotraqueal proporciona la vía aérea más segura, pero sólo se debe realizar en caso de que el profesional en salud esté debidamente formado en dicha técnica y tenga experiencia. El tubo endotraqueal fue considerado el dispositivo de elección para manejo de la vía aérea por la posibilidad de succionar la traquea, suministrar medicamentos y proteger contra la broncoaspiracion, actualmente las guías del 2005 en RCP dicen: "el tubo endotraqueal fue una vez considerado el método óptimo para manejar la vía aérea durante el paro cardíaco, sin embargo esta ahora claro que la incidencia de complicaciones es inaceptablemente alta cuando se realiza por personal sin experiencia o cuando no sea posible la monitorización adecuado de la colocación de este dispositivo"27.
El personal experto en el manejo avanzado de la vía aérea debería intentar realizar la laringoscopia sin interrumpir las compresiones torácicas; quizá sea necesario hacer una breve pausa en las compresiones torácicas cuando se pasa el tubo por las cuerdas vocales. Como alternativa, para evitar la interrupción de las compresiones torácicas, se puede retrasar la intubación hasta que se recupere la circulación espontánea. Los intentos de intubación no deberían durar más de 30 segundos: si no se ha realizado la intubación transcurrido ese tiempo, vuelva a comenzar con la ventilación bolsa-mascarilla. Tras la intubación, confirme que la posición del tubo es correcta y fíjelo bien recordar que ya no existe la verificación primaria y secundaria sino verificación, que incluye signos clínicos y utilización de detectores de CO2 exhalado o dispositivos autoinflables. Figura 3

Una vez intubada la tráquea del paciente, continúe con las compresiones torácicas, a un ritmo de 100 minuto, sin pausas durante la ventilación. Ventile al paciente a 10 respiraciones minuto; no, hiperventile. Una pausa en las compresiones torácicas produce un descenso significativo de la presión de perfusión coronaria. Al reanudar las compresiones hay una demora hasta que se restaura la presión de perfusión coronaria original, por lo tanto, las compresiones torácicas que no se interrumpen por la ventilación mantienen una presión de perfusión coronaria media, sustancialmente más alta.
Si no hay personal experto en intubación endotraqueal, otras alternativas aceptables son: el Combitube, la mascara laríngea (Convencional, ProSeal o Fastrach), o el tubo laringeo.Figura 4
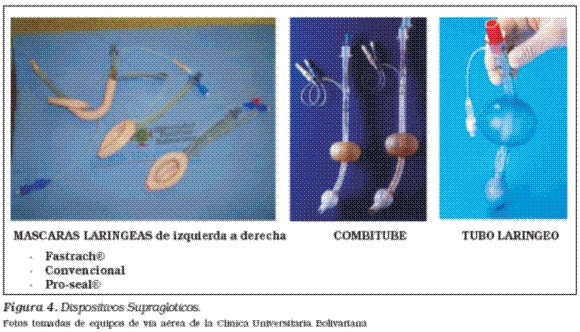
Una vez que se ha insertado uno de estos dispositivos, intente proporcionar compresiones torácicas continuas e ininterrumpidas durante la ventilación. Si hay una fuga excesiva de gas, que provoca la ventilación inadecuada del paciente, habrá que interrumpir las compresiones torácicas para permitir la ventilación (utilizando un ritmo de Compresión Ventilación de 30:2). Durante las compresiones torácicas continuas, ventile al paciente a 10 respiraciones por minuto29.
Si se colocó un dispositivo alterno para manejo de vía aérea Combitube, mascara laringea o el tubo laringeo, se debe recordar que estos no son una vía aérea definitiva y en caso que el paciente requiera manejo en ventilación mecánica luego del regreso a la circulación espontánea, estos dispositivos deben ser cambiados por un tubo endotraqueal por personal experto en el manejo de la vía aérea.
CONCLUSIONES
Durante los primeros minutos del paro, la prioridad es garantizar adecuadas compresiones cardiacas interrumpiéndolas lo mínimo posible para ventilar a los pacientes. Cuando se realiza manejo avanzado, la colocación de dispositivos como el tubo endotraqueal no se puede asociar a retardos en el masaje cardiaco.
Es importante entrenar a los equipos de reanimación básica en la colocación de dispositivos alternos para el manejo de la vía aérea, por ejemplo: Combitube, máscara laríngea o el tubo laríngeo y reservar la intubación endotraqueal para que sea realizada por personal experto en el manejo de la vía aérea debido a la incidencia de complicaciones inaceptablemente alta asociada a este procedimiento cuando se realiza por personal inexperto.
BIBLIOGRAFÍA
1. Heilman KM, Muschenheim C. Primary cutaneous tuberculosis resulting from mouth-tomouth respiration. N Engl J Med 1965;273:1035-6. [ Links ]
2. Christian MD, Loutfy M, McDonald LC, et al. Possible SARS coronavirus transmission during cardiopulmonary resuscitation. Emerg Infect Dis 2004; 10:287-93. [ Links ]
3. Cydulka RK, Connor PJ, Myers TF, Pavza G, Parker M. Prevention of oral bacterial flora transmission by using mouth-to-mask ventilation during CPR. J Emerg Med 1991;9:317-21. [ Links ]
4. Blenkharn JI, Buckingham SE, Zideman DA. Prevention of transmission of infection during mouth-to-mouth resuscitation. Resuscitation 1990; 19:151-7. [ Links ]
5. Aprahamian C, Thompson BM, Finger WA, Darin JC. Experimental cervical spine injury model: evaluation of airway management and splinting techniques. Ann Emerg Med 1984; 13:584-7. [ Links ]
6. Bahr J, Klingler H, Panzer W, Rode H, Kettler D. Skills of lay people in checking the carotid pulse. Resuscitation 1997; 35:23-6. [ Links ]
7. Kern KB, Hilwig RW, Berg RA, Sanders AB, Ewy GA. Importance of continuous chest compressions during cardiopulmonary resuscitation: improved outcome during a simulated single lay-rescuer scenario. Circulation 2002; 105:645-9. [ Links ]
8. Handley JA, Handley AJ. Four-step CPR - improving skill retention. Resuscitation 1998;36:3-8. [ Links ]
9. Ornato JP, Hallagan LF, McMahan SB, Peeples EH, Rostafinski AG. Attitudes of BCLS instructors about mouth-to-mouth resuscitation during the AIDS epidemic. Ann Emerg Med 1990; 19:151-6. [ Links ]
10. Hew P, Brenner B, Kaufman J. Reluctance of paramedics and emergency medical technicians to perform mouth-to mouth resuscitation. J Emerg Med 1997; 15:279-84. [ Links ]
11. Baskett P, Nolan J, Parr M. Tidal volumen which are perceived to be adequate for resuscitation. Resuscitation 1996; 31:231-4. [ Links ]
12. Aufderheide TP, Sigurdsson G, Pirrallo RG, et al. Hyperventilation-induced hypotension during cardiopulmonary resuscitation. Circulation 2004; 109:19605. [ Links ]
13. Wenzel V, Idris AH, Banner MJ, Kubilis PS, Williams JLJ. Influence of tidal volume on the distribution of gas between the lungs and stomach in the nonintubated patient receiving positivepressure ventilation. Crit Care Med 1998; 26:364-8. [ Links ]
14. Idris A, Gabrielli A, Caruso L. Smaller tidal volume is safe and effective for bag-valveventilation, but not for mouthto- mouth ventilation: an animal model for basic life support. Circulation 1999; 100(Suppl. I): I-644. [ Links ]
15. Winkler M, Mauritz W, Hackl W, et al. Effects of half the tidal volume during cardiopulmonary resuscitation on acid base balance and haemodynamics in pigs. Eur J Emerg Med 1998; 5:201-6. [ Links ]
16. Eftestol T, Sunde K, Steen PA. Effects of interrupting precordial compressions on the calculated probability of S22 A.J. Handley et al. defibrillation success during out-of-hospital cardiac arrest. Circulation 2002; 105: 2270-3. [ Links ]
17. Ruben H. The immediate treatment of respiratory failure. Br J Anaesth 1964; 36:542-9. [ Links ]
18. Fingerhut LA, Cox CS, Warner M International comparative analysis of injury mortality. Findings from the ICE on injury statistics. International collaborative effort on injury statistics. Adv Data1998; 12:1-20. [ Links ]
19. Industry DoTa. Choking. In: Home and leisure accident report. London: Department of Trade and Industry; 1998, p. 13-4. [ Links ]
20. Industry DoTa. Choking risks to children. London: Department of Trade and Industry; 1999. [ Links ]
21. International Liaison Committee on Resuscitation. Part 2. Adult basic life support. 2005 international consensus on cardiopulmonary resuscitation and emergency cardiovascular carescience with treatment recommendations. Resuscitation 2005; 67:187-200. [ Links ]
22. Redding JS. The choking controversy: critique of evidence on the Heimlich maneuver. Crit Care Med 1979; 7:475-9. [ Links ]
23. Guildner CW, Williams D, Subitch T. Airway obstructed by foreign material: the Heimlich maneuver. JACEP 1976; 5:675-7. [ Links ]
24. Ruben H, Macnaughton FI. The treatment of food-choking. Practitioner 1978;221:725-9. [ Links ]
25. Hartrey R, Bingham RM. Pharyngeal trauma as a result of blind finger sweeps in the choking child. J Accid Emerg Med 1995;12:52-4. [ Links ]
26. Elam JO, Ruben AM, Greene DG. Resuscitation of drowning victims. JAMA 1960;174:13-6. [ Links ]
27. Ruben HM, Elam JO, Ruben AM, Greene DG. Investigation of upper airway problems in resuscitation. 1. Studies of pharyngeal X-rays and performance by laymen. Anesthesiology 1961; 22:271-9. [ Links ]
28. Kabbani M, Goodwin SR. Traumatic epiglotis following blind finger sweep to remove a pharyngeal foreign body. Clin Pediatr (Phila) 1995; 34:495-7. [ Links ]
29. International Liaison Committee on Resuscitation. 2005 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science with Treatment Recommendations. Circulation. 2005; 112 suppl III. [ Links ]













