Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombian Journal of Anestesiology
versão impressa ISSN 0120-3347
Rev. colomb. anestesiol. v.36 n.2 Bogotá abr./jun. 2008
ARTÍCULO DE REVISIÓN
Ecocardiograma de estrés
Eduardo Contreras MD1, Sandra Ximena Zuluaga MD2, Jairo Sánchez MD3
1.Medicina Interna, fellowship en Cardiología, Universidad del Valle, Fundación Valle del Lili, Cali, Colombia. jasaba@telesat.com.co
2.Médico y cirujano, Angiografía de Occidente, Cali, Colombia.
3.Medicina Interna, Cardiología, Departamento de Cardiología no Invasiva, Fundación Valle del Lili, Cali, Colombia.
Recibido para publicación 13 de junio de 2008, Aceptado para publicación 18 de junio de 2008.
Resumen
Objetivo. El objetivo del presente trabajo se dirige a revisar las indicaciones, protocolos y aplicaciones del ecocardiograma de estrés.
materiales y métodos. Con las palabras clave ecocardiograma de estrés, ecocardiograma de esfuerzo y prueba de estres farmacológico se hizo una búsqueda de información en la bases de datos de Pubmed/ Medline, Cochrane, SciELO, y en referencias de artículos de revistas y textos, principalmente de los últimos cinco años en inglés y en español. El resultado de esta búsqueda arrojó 203 referencias, de las cuales se tomaron las 46 más relevantes, teniendo en cuentra principalmente metanálisis, artículos de revision, actualizaciones, estudios aleatorios doble ciego y guías clínicas.
Resultados. Los datos obtenidos de la función ventricular regional o global en el pico máximo de ejercicio son factores predictores importantes de eventos cardíacos, además de las variables clínicas, en el seguimiento de los pacientes. Un puntaje de motilidad parietal de esfuerzo mayor de 1,4 o una fracción de eyección de esfuerzo menor de 50%, implican un pronóstico significativamente adverso. Por otra parte, los indicadores de viabilidad miocárdica, mediante el estímulo farmacológico del miocardio, predicen la recuperación de la función cardiaca luego de los procedimientos de revascularización.
Conclusión. El ecocardiograma de estrés es una técnica complementaria, útil para el diagnóstico y pronóstico del paciente con enfermedad coronaria. El fundamento de su uso consiste en que, al desencadenar isquemia, se produce una alteración de la motilidad parietal distal a la lesión coronaria obstructiva. Además, puede emplearse para evaluar la gravedad de una valvulopatía y para establecer el diagnóstico de la hipertensión pulmonar oculta.
Palabras clave: ecocardiograma de estrés, ecocardiograma de esfuerzo, prueba de estrés farmacológico.
summary
Objective: the objective of this Project is to review the indications, protocols and applications of the stress echocardiogram.
methods and materials: research on the following words was done in the PUBMED/Medline, Cochrane, SciELO databases, as well as in references in journal articles and texts mainly from texts from the last five years in English and in Spanish: stress echocardiogram, effort echocardiogram and pharmacological stress test. The result of this search returned 203 references, 46 of which were taken as the most relevant, taking into consideration mainly, meth analysis, revision articles, state of the art, random studies, DOBLE CIEGO, and clinical guides.
Results: The data obtained from the regional ventricular function in the maximum peak of exercise, are important predictors of cardiac events; this, in addition to all of the clinical variables during patient follow up. A score of parietal motility, higher than 1.4, or a ejection fraction lower than 50%, imply a significant adverse forecast. On the other hand, the myocardiál an viábility indicators, through the pharmacologic stimulus of the myocardium, predict the recovery of the cardiac function after revascularization procedures.
Conclusion: The stress echocardiogram (ECO) is a complementary technique, useful for the diagnose and forecast fo patients with coronary disease. The principles of its use consist on the basics that upon the creation of ischemia, an alteration in the distal parietal motility will be produced to the obstructive coronary injury. Furthermore, it can be used to evaluate the severity of a vulvopathy and to establish the diagnose of the hidden pulmonary hypertension.
Key words: stress echocardiogram, effort echocardiogram, pharmachologyc stress test.
INTRODUCCIÓN
La ecocardiografía de estrés es un método de diagnóstico ampliamente utilizado para evaluar pacientes con enfermedad coronaria conocida o con sospecha de ella. Su uso está dado por la premisa de que la isquemia inducida por el estrés produce un desequilibrio entre la demanda y la suplencia de oxígeno miocárdico, el cual puede ser detectado por alteraciones segmentarias de la motilidad de las paredes del ventrículo izquierdo, visibles en la ecocardiografía.
La respuesta normal al ejercicio o al estrés farmacológico se caracteriza en ecocardiografía por un aumento del engrosamiento de las paredes y de su desplazamiento durante la sístole ventricular. La comparación entre las imágenes adquiridas durante el reposo y el estrés, en diferentes planos tomográficos, permite detectar las diferencias en la motilidad segmentaria del ventrículo izquierdo1,2.
ECOCARDIOGRAFÍA CON ESTRÉS
La ecocardiografía con estrés para la evaluación de la isquemia se empezó a utilizar a partir de 1970. Los primeros trabajos con ecocardiografía modo M evaluaban los cambios de la contractilidad durante el ejercicio. Krautzdemostró que la respuesta normal al ejercicio era un aumento en la amplitud y la velocidad de la contracción miocárdica, y Crawford mencionó que otra respuesta normal era una disminución del volumen sistólico ventricular izquierdo.
Posteriormente, Mason demostró una disminución significativa en el engrosamiento miocárdico en pacientes con enfermedad coronaria documentada, que hacían ejercicio en bicicleta supina. Con la dificultad que imponía el modo M para evaluar varios segmentos ventriculares y con el desarrollo del ecocardiograma bidimensional, se empezaron a utilizar las imágenes bidimensionales con ejercicio y, en 1979, Wann et al.reportaron los primeros trabajos. Varios estudios posteriores describieron la respuesta ventricular normal al ejercicio y los cambios de la función ventricular global y regional observados en pacientes con enfermedad coronaria2,3.
Durante los años 80 se usó poco el ecocardiograma durante el ejercicio o inmediatamente después de éste por las limitaciones de interpretación directamente del video. Además, para esa misma época la ventriculografía de esfuerzo con radionucleótidos se consideraba que tenía mejor sensibilidad y especificidad para la detección de enfermedad coronaria. Sin embargo, para mediados y fnales de esta década el uso del ecocardiograma de esfuerzo se propagó en los Estados Unidos y en otras partes del mundo, debido a la mejoría en la calidad de las imágenes por avances importantes en la tecnología del ultrasonido, la versatilidad de las modalidades del ejercicio, como la caminata en banda sin fn, y el desarrollo de la tecnología digital y las técnicas de archivo para ecocardiografía1,3,4,5.
En 1980, Rahimtoola describió lo que se conoce como miocardio hibernante, el cual se defne como una alteración reversible del miocardio y de su función de bomba como resultado de una reducción del fujo coronario. La revascularización mediante una cirugía de derivación (bypass) aorto-coronaria o de angioplastia coronaria percutánea, puede llevar a una mejoría de la función miocárdica alterada. Por esta razón, la identifcación del miocardio viable juega un papel importante a la hora de tomar decisiones que permitan defnir los riesgos y los benefcios de los procedimientos de revascularización3,4.
La detección temprana de la isquemia miocárdica, en este caso mediante ecocardiograma de estrés, se basa en la cascada de manifestaciones de isquemia del miocardio, en las cuales las anormalidades de perfusión se relacionan estrechamente con las anormalidades diastólicas y sistólicas de las respectivas regiones vasculares comprometidas, seguidas por alteraciones electrocardiográfcas y, por último, de la aparición de síntomas5,6.
Indicaciones
Las indicaciones de la ecocardiografía de estrés son similares a las indicaciones de la prueba de esfuerzo en general, pero con una especificidad y sensibilidad mucho mayores que ésta (tabla 1).

Las indicaciones incluyen el diagnóstico de enfermedad coronaria, la detección de músculo viable, la estratifcación del riesgo quirúrgico, la evaluación posterior a la revascularización quirúrgica o a la angioplastia, temprana o tardía. El ecocardiograma de estrés es, también, útil para evaluar pacientes con alto riesgo de eventos coronarios en cirugías no cardiacas.
El uso del ecocardiograma de estrés con ejercicio está dado como una modalidad inicial, en situaciones en las que la prueba de esfuerzo tiene un valor limitado, tales como el bloqueo de rama izquierda, el ritmo de marcapaso, las alteraciones del segmento ST-T no diagnósticos, o la presencia del efecto digitálico en mujeres, en las cuales el resultado de la prueba convencional puede resultar en un falso positivo5,7-9.
El ecocardiograma de estrés es, también, útil en la evaluación de valvulopatías, por ejemplo, en la medición del gradiente transvalvular de la aorta con función sistólica deprimida, en la evaluación del gradiente medio y de la presión sistólica en la arteria pulmonar, en pacientes con estenosis mitral y síntomas que no se correlacionan con los hallazgos ecocardiográfcos de gravedad, encontrados en reposo6,8.
Métodos
La ecocardiografía de estrés está basada en la comparación de las imágenes en reposo con las de estrés. En la práctica, la medición es cualitativa o semicuantitativa, aunque es posible realizar una evaluación cuantitativa por medio del módulo de estrés integrado en el ecocardiógrafo, que asigna puntuación a los distintos segmentos ventriculares (figura 1)3,10,11.
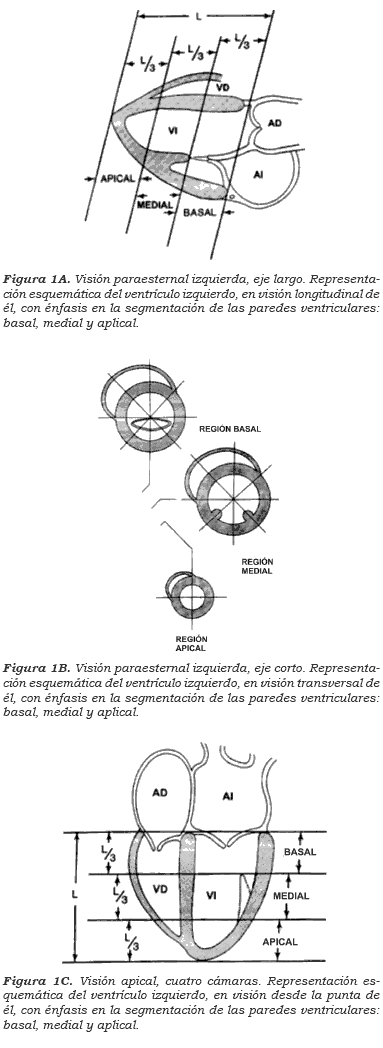
Obtención de imágenes
Las imágenes se registran, al menos, en cuatro visiones ecocardiográfcas o ventanas: paraesternal largo, paraesternal corto, apical cuatro cámaras y apical dos cámaras (figura 2). En general, se registran estas cuatro ventanas en reposo, dosis mínimas de fármaco, dosis máximas de fármaco (cuando se obtiene, al menos, 85% de la frecuencia teórica máxima para la edad del paciente), y en recuperación; o en reposo, ejercicio máximo y recuperación cuando se trata de ecocardiograma de ejercicio. Existen visiones adicionales, tales como: eje largo apical, apical cinco cámaras, subcostal cuatro cámaras, y paraesternal eje corto, etc.11,12.
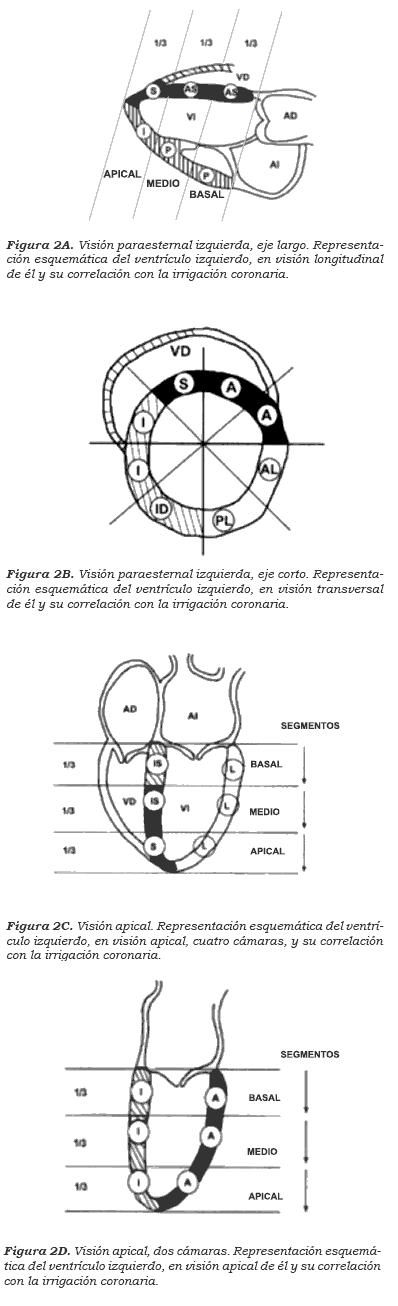
La obtención de imágenes, idealmente, debe ser inmediata, en tiempo real; sin embargo, con el ecocardiograma de ejercicio esto es más difícil que con el farmacológico, ya que de alguna forma el paciente debe suspender el ejercicio para la adquisición de imágenes. Esto es más acentuado con el uso de la banda sin fn (treadmill) (demora de 1 a 2 minutos en la obtención) que con la bicicleta inclinada, aunque son generalmente aceptadas. Las imágenes se guardan en un solo ciclo cardíaco como asas (loops) digitalizadas (un mismo ciclo se puede repetir en forma indefnida para evaluar la visión de las distintas paredes y segmentos) y se coloca cada imagen en la misma ventana al lado de las otras para su comparación o en la misma dosis cuando el método utilizado es el farmacológico, en diferentes ventanas ecocardiográfcas. Por ejemplo, se pueden colocar para su comparación todas las imágenes obtenidas en los diferentes planos (eje largo, eje corto, cuatro cámaras y dos cámaras), en reposo. También, se pueden colocar todas las imágenes obtenidas en dosis máximas o ejercicio máximo, para comparar los diferentes segmentos ventriculares9,11,13,14.
Análisis de imágenes
El análisis de la motilidad de las paredes del ventrículo izquierdo se hace usando los 16 segmentos recomendados por la American Society of Echocardiography (figura 1). La motilidad de cada segmento se compara en las distintas proyecciones obtenidas, clasifcándola mediante un puntaje que permite cuantifcar la contractilidad regional o segmentaria (tabla 2)13,15.
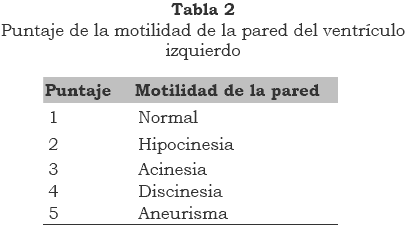
El índice del puntaje puede derivarse de la suma del puntaje de cada segmento individual (índice de contractilidad regional).
El índice normal para un segmento es 1. A medida que aumenta el puntaje para ese segmento, peor es la función del segmento. El uso de puntajes estandariza el método, especialmente para publicar los resultados y facilitar la comparación de los estudios secuenciales. Un estudio normal es aquél en el cual la motilidad del ventrículo izquierdo aumenta y no hay defectos segmentarios. La isquemia está identifcada como un segmento o pared del ventrículo izquierdo que en reposo es normal y en ejercicio máximo o durante estrés farmacológico, se vuelve hipocinético, o de menor motilidad, normalizándose en la fase de recuperación; o aquella pared que teniendo una alteración de su motilidad en el reposo, empeora durante máximo ejercicio o estrés farmacológico11,16,17.
Una anormalidad fja de contractilidad puede representar una necrosis o una hibernación miocárdica (isquemia crónica); para distinguir las dos entidades, se realiza la prueba de viabilidad que se describe más adelante. La progresión de la acinesia a discinesia (movimiento paradójico de un segmento o pared necrosados) o aneurisma, tiene la misma interpretación clínica; se trata de un tejido que no es viable ni recuperable por ninguna técnica de revascularización3,6,7.
La información adicional puede ayudar a confirmar la isquemia miocárdica, por ejemplo, el aumento de la gravedad de una insufciencia mitral presente o la dilatación del ventrículo izquierdo durante la sístole. Las alteraciones del llenado ventricular en frecuencias cardiacas muy altas, son de difícil interpretación y, por lo tanto, las alteraciones de la función diastólica no son de gran utilidad en este examen16,18.
Relación de los segmentos ecocardiográfcos con la circulación coronaria
La división del ventrículo izquierdo en segmentos se ha realizado con base en la circulación coronaria, que se observa en la figura 2 (eje corto y largo, apical de cuatro cámaras y apical de dos cámaras y la distribución coronaria). Este análisis es el resultado de los hallazgos angiográfcos y la correlación con la anatomía, al principio, basándose en los infartos del miocardio y, posteriormente, en los estudios de perfusión miocárdica con contraste. Si bien existe una variabilidad, en general, se cumple que determinada arteria irriga determinada área del ventrículo. En los pacientes que han sido revascularizados quirúrgicamente, esto puede variar, y es fundamental conocer la nueva anatomía de revascularización para poder evaluar los segmentos arteriales que pueden estar comprometidos9,18.
Técnicas de estrés
La ecocardiografía de estrés se puede realizar con ejercicio (bicicleta o banda sin fn), con fármacos (inotrópicos o vasodilatadores) o algunos factores misceláneos (frío, hand grip isométrico, estrés mental y control con marcapasos). Usualmente, el examen se realiza mediante ecocardiograma transtorácico pero, en algunas situaciones, tales como una pobre ventana acústica desde el tórax, se puede realizar el examen por ecocardiografía transesofágica19,20.
ECOCARDIOGRAFÍA DE ESTRÉS CON EJERCICIO
En la mayoría de los laboratorios el ejercicio se realiza con banda sin fn, y en una minoría con
bicicleta, y menos frecuentemente aún, la bicicleta inclinada, que es la que más se acerca al óptimo del tiempo de obtención de imágenes. Las ventajas de la banda sin fn incluyen su amplia disponibilidad y la facilidad de caminar de la mayoría de los pacientes. Los protocolos usados son los estándares, con control de presión arterial en cada etapa y monitoreo electrocardiográfco. Dado que las alteraciones de la motilidad pueden ser de vida corta, es indispensable la obtención de las imágenes lo más rápidamente posible (inicio a los 20 s y fn a los 2 min). Esto se le debe enfatizar al paciente e, incluso, incentivarlo a una carrera corta hacia la camilla del ecocardiógrafo para acortar los tiempos de la obtención de las imágenes. Por otro lado, la banda sin fn se puede detener en forma inmediata, si es necesario1,16,19,20.
La bicicleta puede estar en posición horizontal o inclinada. Su costo es comparable a una banda sin fn. Existen pequeñas diferencias fsiológicas: la banda sin fn tiende a Ilevar a frecuencias cardíacas un poco mayores que la bicicleta, lo cual genera presiones sistólicas y diastólicas mayores. El doble producto alcanzado (presión arterial por frecuencia cardiaca es comparable, pero el retorno venoso adicional con la bicicleta horizontal puede provocar un aumento de la precarga y un aumento en el consumo de oxígeno19,21,22.
La mayor ventaja de la bicicleta sobre la banda sin fn es que permite obtener imágenes durante el ejercicio. Los pacientes en quienes el examen no es concluyente, por ejemplo: electrocardiograma (ECG) con mucho artefacto técnico, por ejercicio extremadamente largo sin alcanzar la frecuencia cardiaca máxima, fatiga por falta de entrenamiento, etc., pueden ser buenos candidatos para realizarles un ecocardiograma de estrés farmacológico. Hasta el momento, no existen evidencias de que una técnica sea superior a la otra23,24.
ECOCARDIOGRAfÍA CON ESTRÉS FARMACOLÓGICO
Los estudios con estrés producido por agentes farmacológicos en combinación con la obtención simultánea de imágenes ecocardiográfcas, han surgido como una modalidad de estrés en aquellos pacientes que requieren una evaluación para enfermedad coronaria y que no pueden hacer ejercicio. Además, si se quiere detectar isquemia utilizando el ejercicio con obtención concomitante de imágenes ecocardiográfcas, es esencial que los pacientes alcancen niveles de esfuerzo adecuado (>85% de la frecuencia cardiaca máxima esperada para la edad). La tolerancia al ejercicio, sin embargo, puede estar limitada por varias condiciones como enfermedad vascular periférica, enfermedad pulmonar obstructiva crónica o anormalidades músculo-esqueléticas15,23,25,26.
Fármacos utilizados
En cuanto a los agentes que se utilizan, se han estudiado dos tipos: fármacos simpático-miméticos, como la dobutamina, y agentes vasodilatadores, como el dipiridamol, la adenosina y el trifosfato de adenosina. Los primeros producen vasodilatación coronaria secundaria como resultado de un aumento de la demanda miocárdica de oxígeno, y los segundos producen vasodilatación primaria. Se cree que la inducción de la isquemia con agentes vasodilatadores se debe principalmente a robo coronario27,28.
En la selección de un agente para estudios con estrés farmacológico, es pertinente hacer algunas consideraciones, tales como, en qué situaciones una catecolamina o un vasodilatador es la mejor elección. Aunque todos los agentes mencionados producen similar exactitud diagnóstica en la enfermedad coronaria, los vasodilatores tienen mayor captación cardiaca que las catecolaminas. Con respecto a las comparaciones fsiológicas, el ejercicio y la dobuta-mina duplican la perfusión coronaria comparada con el fujo de base, mientras que los vasodilatores lo aumentan de 3 a 4 veces3,9,10. También hay que tener presente que la adenosina produce la hiperemia de más corta duración, mientras que el dipiridamol tiene la duración más prolongada. En cuanto a consideraciones electrofsiológicas, el ejercicio y las catecolaminas aceleran la conducción sino-auricular y aurículo-ventricular y típicamente no se asocian con bloqueos cardíacos; por el contrario, la adenosina puede causar bloqueo aurículo-ventricular transitorio, lo cual también puede ocurrir, más raramente, con el dipiridamol. Además, se deben considerar factores clínicos, por ejemplo, en pacientes asmáticos asintomáticos, sin roncus, se puede usar el dipiridamol, pero en aquéllos con historia de insufciencia respiratoria reciente o con broncoespasmo antes del examen, debe usarse dobutamina. En pacientes con bloqueo de rama izquierda, se preferen los vasodilatadores sobre las catecolaminas sintéticas o el ejercicio dinámico1,29-31.
Con cualquiera de los fármacos usados debe realizarse un ECG de base, monitoreo continuo con tres derivaciones durante todo el examen y un ECG completo de 12 derivaciones cada minuto. Además, debe tomarse la presión arterial antes de empezar y cada tres minutos durante el examen. Todos los estudios se inician después de un ecocardiograma en reposo, a partir del cual se toman las imágenes que se comparan con las de los diferentes estadios del estrés12,32,33.
Las razones para suspender el procedimiento son: nueva alteración extensa o seria en la motilidad, infradesnivel del segmento ST horizontal o hacia abajo mayor de 2 mV a un intervalo de 80 ms después de punto J comparado con la línea de base, elevación del segmento ST mayor de 1 mV en pacientes sin infarto previo, intensa angina de pecho, reducción sintomática de la presión arterial sistólica mayor de 40 mm Hg con respecto a la de base, hipertensión importante o taquiarritmias signifcativas4,6.
Técnica ecocardiográfca y de recolección de datos
Las imágenes se pueden grabar en video y luego digitalizarlas, o digitalizarlas directamente con un formato que utiliza una pantalla de cuatro cuadros, de los cuales, se utilizan dos para las imágenes de reposo y las otras para los diferentes estadios del estrés. La calidad de las imágenes debe ser la mejor, con visualización de todos los segmentos. Otro aspecto muy importante es que los planos tomográfcos que se utilicen durante el estrés, deben ser comparables con los de reposo22,34,35.
Cuando las imágenes ecocardiográfcas sean de mala calidad, se puede utilizar un medio de contraste para mejorar la defnición de los bordes endocárdicos.
Definiciones o interpretación de los cambios en el engrosamiento de la pared
1. Respuesta isquémica: desarrollo de una nueva área de alteración en el engrosamiento de la pared o empeoramiento de uno ya existente.
2. Alteración fija de la motilidad de pared: alteración en el estudio de reposo que no empeora con la intervención.
3. Respuesta normal: contractilidad de base normal que se mantiene normal o se aumenta con la intervención o el ejercicio.
Ecocardiografía con dobutamina
Propiedades de la dobutamina
La dobutamina es una catecolamina sintética que se ha usado tradicionalmente en forma endovenosa en el manejo de la insufciencia cardiaca congestiva, en el choque cardiogénico y en el choque séptico. Actúa en los receptores a-1, b-1 y b-2. A dosis bajas, su efecto predominante es aumentar la contractilidad cardiaca. Este efecto es mediado por los receptores miocárdicos b-1 y a-1. Con dosis más altas aparecen las propiedades cronotrópicas de fármaco. El efecto combinado de inotropismo y cronotropismo de la dobutamina a altas dosis, es la razón por la cual se utiliza para la inducción de isquemia en pacientes con enfermedad coronaria.
La vida media plasmática es de 2 a 3 minutos y, por lo tanto, el máximo efecto ocurre en 10 minutos. Las indicaciones son las mismas que para todas las otras formas de estrés farmacológico, con la ventaja de que es una excelente opción para los pacientes con broncoespasmo, con insufciencia cardíaca congestiva y en aquéllos en los que está contraindicada la adenosina o el dipiridamol. Las contraindicaciones relativas son: fbrilación auricular no controlada, arritmias ventriculares o supraventriculares signifcativas, miocardiopatía hipertrófca obstructiva e hipertensión36-38.
Protocolo para la ecocardiografía con dobuta-mina y atropina
Después de obtener las imágenes ecocardiográficas de reposo, se administra la dobutamina por vía intravenosa con bomba de infusión. La dosis de inicio es de 5 mg/kg por minuto, aumentando 10 mg/kg por minuto cada tres minutos hasta un máximo de 40 mg/kg por minuto. En pacientes que no alcanzan más del 85% de la frecuencia cardiaca máxima téorica –lo que ocurre frecuentemente porque la dobutamina tiene menos efectos cronotrópicos que otros agentes simpaticomiméticos– y que no tienen aún signos ni síntomas de isquemia del miocardio, se administra atropina endovenosa, además de la dosis máxima de dobutamina, a dosis de 0,25 mg hasta alcanzar 2 mg en 4 minutos1,17,29,39.
Las razones para suspender el procedimiento son: nueva alteración extensa o seria en la motilidad de las paredes del ventrículo izquierdo, infra-desnivel del segmento ST horizontal o hacia abajo mayor de 2 mV a un intervalo de 80 ms después del punto J comparado con la línea de base, elevación del segmento ST mayor de 1 mV en pacientes sin infarto previo, intensa angina de pecho, reducción sintomática de la presión arterial sistólica mayor de 40 mm Hg con respecto a la de base, hipertensión (presión mayor de 230/120 mm Hg), o taquiarritmias signifcativas40,41.
Aplicaciones de la ecocardiografía con dobutamina
En la detección de isquemia
En términos de exactitud, se compara favorablemente con otras modalidades de exámenes de esfuerzo con imágenes, en cuanto a detección de isquemia y en el diagnóstico de la enfermedad coronaria. Se ha demostrado que en los pacientes con angina estable el resultado de esta prueba se relaciona con la gravedad de las lesiones38,42.
La sensibilidad del ecocardiograma de estrés con dobutamina, sin atropina, para la detección de isquemia va de 75% a 100% para vasos múltiples, y de 50% a 95% para vaso único. La especificidad se ha encontrado entre 60% y 100%.
La mayoría de los falsos positivos se han encontrado en mujeres y en la cara postero-inferior basal, esto como resultado de la pobre visualiza-ción, la heterogeneidad normal en la contracción que se exagera con el fármaco y las difcultades en la interpretación por la gran reducción del volumen ventricular que produce el medicamento43.
En la estratifcación del riesgo
La utilidad más ambiciosa e importante del ecocardiograma con dobutamina está en la estratifcación del riesgo. Se ha demostrado que los pacientes con dolor torácico y un estudio negativo, tienen un excelente pronóstico. Sin embargo, los pacientes que tienen alta probabilidad de tener enfermedad coronaria, con angina típica inducida por el esfuerzo o con alteraciones electrocardiográfcas en esfuerzo, aún así podrían tener un estudio negativo en presencia de enfermedad coronaria signifcativa, especialmente si el estudio es inferior al máximo19,21.
Después del infarto de miocardio, se demostró que los pacientes con isquemia inducida por dobutamina y que no son revascularizados, tienen mayor incidencia de muerte en un seguimiento a dos años, comparados con aquellos pacientes que son revascularizados44.
Se utiliza, también, en la evaluación preoperatoria de pacientes con enfermedad cardiaca conocida o sin ella, y en los que van a ser sometidos a una cirugía vascular mayor. La inducción de isquemia en un estudio con dobutamina es un factor de riesgo mayor para el desarrollo de complicaciones cardiacas en este grupo de pacientes32,33.
En la evaluación de la viabilidad miocárdica
Los investigadores han descubierto que las regiones cardiacas que no se contraen, no necesariamente son el equivalente a una cicatriz miocárdica y, por lo tanto, de daño irreversible, sino que hay áreas potencialmente viables con contractilidad disminuida por hibernación y que pueden mejorar después de la revascularización. Se pueden utilizar varios métodos para buscar la viabilidad. En términos generales, estos métodos dependen de la demostración de perfusión miocárdica, metabolismo miocárdico o de la respuesta inotrópica a un estímulo18,45.
El uso de la ecocardiografía con dobutamina en busca de viabilidad miocárdica se reconoció hace alrededor de 10 años. En esta indicación, el estudio se utiliza para determinar la reserva miocárdica contráctil después del infarto de miocardio, antes de la revascularización miocárdica y en el preoperatorio de pacientes con cardiopatías y mala función ventricular. Los experimentos con animales demostraron que el miocardio viable pero hipoperfundido exhibe una reserva contráctil durante la estimulación inotrópica con dobutamina. En la práctica, la reserva contráctil durante la estimulación con dobutamina se ha usado para predecir la recuperación de la función miocárdica regional en los pacientes con enfermedad coronaria crónica1,9,17,46.
Interpretación
La respuesta normal del miocardio a la dobutamina es un aumento en la contractilidad, el engrosamiento y el movimiento del endocardio. La isquemia se manifesta como hipocinesia, acinesia o discinesia. Estos cambios se aprecian mejor cuando se compara la contracción miocárdica a dosis bajas con aquélla a dosis altas. En la mayoría de los pacientes con enfermedad coronaria crónica en quienes se detecta viabilidad, se observa, en primer lugar, un aumento en la contractilidad de los segmentos comprometidos, a bajas dosis y empeoramiento a dosis altas; ésta es la llamada respuesta bifásica14,17.
La prueba con dobutamina es segura y confable en la detección de miocardio viable. La ventaja es su bajo costo y su amplia disponibilidad.
ECOCARDIOgRAfÍA CON ADENOSINA
La adenosina es un vasodilatador endógeno que fue identifcado en el miocardio en 1929. Juega un papel importante en la regulación del fujo coronario. Su producción endógena es intracelular y extracelular. La adenosina actúa a través de los receptores -1 del músculo liso y -2 de las células endoteliales. Por medio de los receptores del músculo vascular liso, la adenosina aumenta el monofosfato cíclico de guanosina intracelular, lo que resulta en relajación del músculo liso. Además, activa la guanilato ciclasa, con lo cual aumenta el monofosfato cíclico de guanosina intracelular que resulta en vasodilatación. La principal ventaja que tiene es su corta vida media (menos de 10 s), lo que permite un examen corto, un corto período de monitorización después de terminar la infusión y la poca necesidad de utilizar antídotos como la aminoflina, porque los efectos colaterales desaparecen entre 1 y 3 minutos después de terminada la infusión. La razón para usar los vasodilatadores en presencia de enfermedad coronaria signifcativa es que pueden causar mala distribución del fujo con una disminución del fujo subendocárdico de las áreas perfundidas por las arterias estenóticas y una disminución de la presión de perfusión de las colaterales1,43-45.
La sensibilidad de este estudio para la detección de enfermedad coronaria es de 50% a 80%, más alta en pacientes con enfermedad de múltiples vasos; la especificidad es alta, entre 90% y 100%. La sensibilidad mejora si se hace que el paciente haga ejercicio isométrico con la mano.
Protocolo
Se administra por una vena antecubital con un goteo por bomba de infusión comenzando a 80 mg/ kg por minuto con aumentos de 30 mg/kg por minuto cada minuto hasta una dosis máxima de 170 mg/kg por minuto. Entre los efectos colaterales más frecuentes se encuentran: el rubor se observa en alrededor del 48% de los pacientes, dolor de pecho en 28%, disnea en 17%, cefalea en 15%, náuseas en 9% y palpitaciones en 4%. En total, 87% presentó uno o más efectos colaterales. De los protocolos deben excluirse los pacientes con historia de enfermedad broncoconstrictora, hipertensión arterial sistólica mayor de 200 mm Hg y diastólica mayor de 110 mm Hg, presión arterial sistólica menor de 90 mm Hg e insufciencia cardíaca congestiva con califcación de la New York Heart Association de III 0 IV y bloqueos aurículo-ventriculares de segundo o tercer grado. Lo ideal es suspender los medicamentos que contienen xantinas y las bebidas que contienen cafeína, por 12 horas antes del examen43,44,46.
ECOCARDIOGRAFÍA CON DIPIRIDAMOL
El dipiridamol es un derivado lipofílico de la pirimidina. Inicialmente, se desarrolló para usarlo como vasodilatador coronario en el tratamiento de la angina de pecho. Su sitio de acción son las arteriolas pequeñas de resistencia. El mecanismo de acción es predominantemente por un aumento de la adenosina local al inhibir la captación de la adenosina por las células endoteliales y sanguíneas. También, inhibe la enzima adenosina deaminasa.
La duración del efecto en la circulación coronaria es de 30 minutos, aproximadamente.
El dipiridamol fue introducido por Gould en combinación con imágenes con talio-201 para la detección de enfermedad coronaria. La base para la prueba es que el dipiridamol induce heterogeneidad en el fujo de reserva coronario entre las arterias coronarias normales y las que presentan estenosis, lo cual es detectado por el talio. Mientras las arterias coronarias normales se dilatan al máximo, aquéllas con estenosis coronarias epicárdicas tienen reserva reducida y, por esta razón, ocurre la mala distribución del fujo. La administración de vasodilatadores coronarios, como el dipiridamol, puede causar isquemia que se manifesta como una anormalidad metabólica, anormalidades de motilidad de pared, dolor torácico o infradesnivel del segmento ST37,39,40.
El dipiridamol causa una pequeña reducción en la presión sistólica y diastólica, con un aumento reflejo en la frecuencia cardiaca y el gasto cardíaco. El fujo en las arterias con serias estenosis se mantiene en reposo por la vasodilatación. La reducción de la perfusión coronaria subendocárdica, conocida como robo coronario, se ha demostrado en la enfermedad arterial coronaria de vaso único y múltiples vasos con colaterales y sin ellas. Las indicaciones de la ecocardiografía con dipiridamol son las mismas que para las otras formas de estudios con estrés. La sensibilidad y la especificidad de este estudio son, en promedio, cercanas al 70% y 90%, respectivamente. La sensibilidad para un único vaso ha sido particularmente baja, menor de 50%22,28,42.
Protocolo
Actualmente, la dosis total recomendada de dipiridamol oscila entre 0,56 mg/kg y 1 mg/kg, inyectado directamente con una jeringa. No requiere bomba de infusión. Las contraindicaciones son: enfermedad broncoconstrictiva signifcativa, bloqueo aurículo-ventricular de segundo o tercer grado, o hipotensión1,6.
USO DEL ECOCARDIOGRAMA DE ESTRÉS EN LA ESTRATIFICACIÓN DEL RIESGO
Pacientes con enfermedad coronaria conocida o sospechada. Los datos obtenidos de la función ventricular regional o global en el pico máximo de ejercicio son factores predictores importantes de eventos cardíacos en el seguimiento y se suman a las variables clínicas. Un índice de motilidad parietal de esfuerzo mayor de 1,4 o una fracción de eyección de esfuerzo menor del 50%, conllevan un pronóstico signifcativamente adverso. Este índice de motilidad parietal presenta la misma importancia pronóstica que un tamaño de defecto mayor del 15%, establecido por las técnicas que utilizan radioisótopos. Los pacientes con un ecocardiograma de esfuerzo normal y buena tolerancia al esfuerzo, tienen un porcentaje de eventos cardiacos menores del 1% .9,10,34
Pronóstico luego de infarto agudo de miocardio. Si bien, en principio, el pronóstico en este grupo de pacientes se establece por las variables clínicas de riesgo (angina posterior al infarto, insufciencia cardiaca, edad, etc.), la ausencia de las mismas no necesariamente predice un bajo riesgo posterior. Las variables obtenidas con este estudio incluyen la isquemia residual, la función del ventrículo izquierdo con el estrés y la ausencia de viabilidad12,19.
Registro del riesgo preoperatorio. Debido a las características clínicas, en este grupo de pacientes se prefere el estrés farmacológico. El factor predictor más potente de eventos cardíacos con la prueba de la dobutamina es un bajo umbral de isquemia, definido como la isquemia inducida con una frecuencia cardiaca inferior al 70% de la máxima establecida para la edad del paciente3,9.
IMPORTANCIA DEL ECOCARDIOGRAMA DE ESTRÉS EN EL REGISTRO DE LA VIAbILIDAD MIOCÁRDICA
Los indicadores de viabilidad miocárdica abarcan la reserva contráctil con la estimulación inotrópica y el engrosamiento contráctil conservado. El desencadenamiento de alteraciones en la motilidad con el incremento de la dosis predice la recuperación luego de la revascularización, tanto desde el punto de vista de la mejoría de la función como del pronóstico.
Se reconocen cuatro tipos de respuestas contráctiles a la dobutamina:
1) curva bifásica, es decir, aumento a bajas dosis seguido de deterioro a altas dosis;
2) mejoría sostenida, se evidencia a bajas dosis y se mantiene o continúa su mejoría al incrementar la dosis;
3) deterioro de la función sin evidencia de reserva contráctil, y
4) ningún cambio en la función.
La respuesta bifásica presenta el mayor poder pronóstico para la recuperación de la función luego de la revascularización. Al comparar el método con las técnicas con radioisótopos, se ha encontrado mayor sensibilidad y menor especificidad para los métodos que los usan. El engrosamiento parietal es otro indicador importante de viabilidad; el miocardio con 6 mm o menos de espesor tiene muy pocas probabilidades de recuperación con la revascularización. El miocardio con disfunción pero viable y no revascularizado es un factor predictor de mayores eventos isquémicos y de mayor mortalidad total 29,33,37
CONCLUSIÓN
¿Cuándo solicitar ecocardiograma de estrés con ejercicio?
1. Cuando la capacidad de realizar ejercicio es buena.
2. Cuando la calidad de la ventana ecocardiográfica es óptima.
3. Para diagnosticar y determinar el pronóstico de la enfermedad coronaria.
4. Cuando se necesite conocer la capacidad funcional del paciente.
5. Cuando se requiera valorar el comportamiento de la presión pulmonar durante el esfuerzo en pacientes con valvulopatías.
¿Cuándo solicitar ecocardiograma de estrés con dobutamina?
1. Cuando el ejercicio submáximo no es factible o está contraindicado, por ejemplo, edad avanzada, enfermedad neuromuscular, claudicación de miembros inferiores, obesidad extrema o enfermedades respiratorias.
2. Para determinar el pronóstico de la enfermedad coronaria.
3. Para evaluar la viabilidad miocárdica.
4. Para el diagnóstico de gravedad de la valvulopatía aórtica en pacientes con calcificación valvular y disfunción ventricular izquierda.
5. Para evaluar el riesgo perioperatorio en cirugía mayor no cardiaca.
6. Es preferible utilizar dobutamina si el paciente presenta bradiarritmias, es asmático y requiere xantinas, en EPOC descompensada, o si tiene enfermedad vascular carotídea o cerebral importante.
¿Cuándo solicitar ecocardiograma de estrés con dipiridamol?
1. Cuando el paciente no puede realizar un ejercicio submáximo, por ejemplo, edad avanzada, enfermedad neuromuscular, claudicación de miembros inferiores o enfermedades respiratorias.
2. Para determinar el pronóstico de la enfermedad coronaria.
3. Para evaluar el riesgo perioperatorio en cirugía mayor no cardiaca.
4. Cuando se requiera valorar en forma simultánea la reserva coronaria.
5. Es preferible utilizar dipiridamol cuando el paciente es muy hipertenso, tiene marcapaso VVI, arritmias cardíacas o bloqueo completo de rama izquierda o cuando tiene antecedentes de espasmo coronario.
REFERENCIAS
1. Douglas PS, Khandheria B, Stainback RF, Weissman NJ, Peterson ED, et al. ACCF/ASE/ACEP/AHA/ASNC/SCAI/ SCCT/SCMR 2008 appropriateness criteria for stress echo-cardiography. Circulation. 2008;18;117:1478-97. [ Links ]
2. Heijenbrok-Kal MH, Fleischmann KE, Hunink MG. Stress echocardiography, stress single-photon-emission computed tomography and electron beam computed tomography for the assessment of coronary artery disease: a meta-analysis of diagnostic performance. Am Heart J. 2007;154:415-23. [ Links ]
3. Amstrong WF, Ryan T. Stress echocardiography from 1979 to present. J Am Soc Echocardiogr. 2008;21:22-8. [ Links ]
4. Pratali L, Molinaro S. Prognostic value of pharmacologic stress echocardiography in patients with idiopathic dilated cardiomyopathy: a prospective, head-to-head comparison between dipyridamole and dobutamine test. J Card Fail. 2007;13:836-42. [ Links ]
5. Jeetley P, Burden L. Clinical and economic impact of stress echocardiography compared with exercise electrocardiography in patients with suspected acute coronary syndrome but negative troponin: a prospective randomized controlled study. Eur Heart J. 2007;28:204-11. [ Links ]
6. Garrido IP. Prognostic value of exercise echocardiography in patients with diabetes mellitus and known or suspected coronary artery disease. Am J Cardiol. 2005;96:9-12. [ Links ]
7. Metz LD, Hom R. The prognostic value of normal exercise myocardial perfusion imaging and exercise echocardiogra-phy: a meta-analysis. J Am Coll Cardiol. 2007;49:227-37. [ Links ]
8. Minardi G, Manzara C, Pino PG. Feasibility, safety and tole-rability of accelerated dobutamine stress echocardiography. Cardiovasc Ultrasound. 2007;5:40. [ Links ]
9. Picano E. Stress echocardiography. Expert Rev Cardiovasc Ther. 2004;2:77-88. [ Links ]
10. Mucifora G, Badano LP. Comparison of early dobutamine stress echocardiography and exercise electrocardiogra-phic testing for management of patients presenting to the emergency department with chest pain. Am J Cardiol. 2007;100:1068-73. [ Links ]
11. Anthony D. Diagnosis and screening of coronary artery disease. Prim Care. 2005;32:931-46. [ Links ]
12. McKeogh JR. The diagnostic role of stress echocardiography in women with coronary artery disease: evidence based re-view. Curr Opin Cardiol. 2007;22:429-33. [ Links ]
13. Gottdiener JS. Overview of stress echocardiography: uses, advantages, and limitations. Curr Probl Cardiol. 2003;28:485-516. [ Links ]
14. Bax JJ. Prognostic role of dobutamine stress echocar-diography in myocardial viability. Curr Opin Cardiol. 2006;21:443-9. [ Links ]
15. Sawada SG, Safadi A. Stress-induced wall motion abnor-malities with low-dose dobutamine infusion indicate the presence of severe disease and vulnerable myocardium. Echocardiography. 2007;24:739-44. [ Links ]
16. Bax JJ, Ferrari R. Hibernating myocardium: diagnosis and patient outcomes. Curr Probl Cardiol. 2007;32:375-410. [ Links ]
17. Varga A, Garcia MA. Safety of stress echocardiography (from the International Stress Echo Complication Registry). Am J Cardiol. 2006;98:541-3. [ Links ]
18. Jeetly P. Stress echocardiography is superior to exercise ECG in the risk stratifcation of patients presenting with acute chest pain with negative Troponin. Eur J Echocardiogr. 2006;7:155-64. [ Links ]
19. Mitrovic P, Petrazinovic Z. Comparison of exercise, dobuta-mine-atropine and dipyridamole-atropine stress echocar-diography in detecting coronary artery disease. Cardiovasc Ultrasound. 2006;4:22. [ Links ]
20. Cortigiani L, Sicari R, Bigi R. Dobutamine stress echocar-diography and the effect of revascularization on outcome in diabetic and non-diabetic patients with chronic ischaemic left ventricular dysfunction. Eur J Heart Fail. 2007;9:1038-43. [ Links ]
21. Artis NJ. Two-dimensional strain imaging: a new echocar-diographic advance with research and clinical applications. Int J Cardiol. 2008;123:240-8. [ Links ]
22. Amstron WF. Stress echocardiography: current methodology and clinical applications. J Am Coll Cardiol. 2005;45:1739-47. [ Links ]
23. Feringa HH, Bax JJ. The long prognostic value of wall mo-tion abnormalities during the recovery phase of dobutamine stress echocardiography after receiving acute beta-blockade. Coron Artery Dis. 2007;18:187-92. [ Links ]
24. Picano E. Stress echocardiography. Curr Pharm Des. 2005;11:2137-49. [ Links ]
25. Weyman AF. The year in echocardiography. J Am Coll Car-diol. 2007;49:1212-9. [ Links ]
26. Pare JC, Gallego P. Update on cardiac imaging techniques. Echocardiography, cardiac magnetic resonance imaging, and multidetector computed tomography. Rev Esp Cardiol. 2007;60(Suppl.1):41-57. [ Links ]
27. Baroncini LA. Short-term risk stratifcation with accelerated high-dose dipyridamole stress echocardiography: follow-up into 301 consecutive outpatients. J Am Soc Echocardiogr. 2007;20:253-6. [ Links ]
28. Nemes A, Galema TW. Dobutamine stress echocardiography for the detection of coronary artery disease in women. Am J Cardiol. 2007;99:714-7. [ Links ]
29. Biagini D, Bax JJ. The use of stress echocardiography for prognostication in coronary artery disease: an overview. Curr Opin Cardiol. 2005;20:386-94. [ Links ]
30. Christous MA, Siontis GC. Meta-analysis of fractional fow reserve versus quantitative coronary angiography and no-ninvasive imaging for evaluation of myocardial ischemia. Am J Cardiol. 2007;99:450-6. [ Links ]
31. Markman J. Stratifying the risk in unstable angina with dobutamine stress echocardiography. Arq Bras Cardiol. 2006;87:294-9. [ Links ]
32. McBride C, Huber T. Clinical inquiries. What is the prog-nostic value of stress echocardiography for patients with atypical chest pain? J Fam Pract. 2006;55:902-4. [ Links ]
33. Pillary T. Detection of myocardial viability by dobutamine stress echocardiography: incremental value of diastolic wall thickness measurement. Heart. 2005;91:613-7. [ Links ]
34. Shaw LJ, Berman DS. Incremental cost-effectiveness of exer-cise echocardiography vs. SPECT imaging for the evaluation of stable chest pain. Eur Heart J. 2006;27:2448-58. [ Links ]
35. Badera JC. Consensus on the interpretation of exer-cise echocardiography: still awaited. Rev Esp Cardiol. 2006;59:9-11. [ Links ]
36. Senior R. Diagnostic and imaging considerations: role of viability. Heart Fail Rev. 2006;11:125-34. [ Links ]
37. Stanescu C. Exercise echocardiography in coronary artery disease. Rom J Intern Med. 2004;42:473-89. [ Links ]
38. Kuo D, White CS. Emergency cardiac imaging: state of the art. Cardiol Clin. 2006;24:53-65. [ Links ]
39. Paul B. Dobutamine stress echocardiography--methodology, clinical applications and current perspectives. J Assoc Physicians India. 2004;52:653-7. [ Links ]
40. Noguchi Y. A meta-analytic comparison of echocardiogra-phic stressors. Int J Cardiovasc Imaging. 2005;21:189-207. [ Links ]
41. Senior R. Stress echocardiography for the diagnosis and risk stratifcation of patients with suspected or known coronary artery disease: a critical appraisal. Supported by the British Society of Echocardiography. Heart. 2005;91:427-36. [ Links ]
42. Meimoun P, Sayah S. Transthoracic coronary fow velocity reserve assessment: comparison between adenosine and dobutamine. J Am Soc Echocardiogr. 2006;19:1220-8. [ Links ]
43. Pellikka PA. Stress echocardiography for the diagnosis of coronary artery disease: progress towards quantifcation. Curr Opin Cardiol. 2005;20:395-8. [ Links ]
44. Picano E. Stress echocardiography. Minerva Cardioangiol. 2005;53:195-210. [ Links ]
45. Arrighi JA. Assessment of myocardial viability by radionuclide and echocardiographic techniques: is it simply a sensitivity and specifcity issue? Curr Opin Cardiol. 2006;21:450-6. [ Links ]
46. Zaglavara T, Pillay TM. Dobutamine stress echocardiogra-phy is highly accurate for the prediction of contractile reserve in the early postoperative period, but may underestimate late recovery in contractile reserve after revascularization of the hibernating myocardium. J Am Soc Echocardiogr. 2006;19:300-6. [ Links ]













