Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.36 no.3 Bogotá July/Sep. 2008
ARTÍCULO DE INVESTIGACIÓN CLÍNICA
Irrigación de anestésicos locales y dolor postoperatorio en pacientes sometidas a
mamoplastia de aumento
Rosemary Jiménez Haad, MD1, Alexandra Chaves Vega, MD2
1 Residente III. Departamento de Anestesia, Fundación Santa Fe. Bogotá, D.C., Colombia. Email: drrosehaag@hotmail.com
2 Especialista de Anestesia. Fundación Santa Fe. Bogotá, Colombia. Email: famvargaschaves@yahoo.com.mx
Recibido para publicación agosto 16 de 2008, Aceptado para publicación septiembre 22 de 2008
RESUMEN
Objetivo. Determinar si la irrigación de anestésicos locales en la cavidad mamaria, en pacientes sometidas a mamoplastia de aumento, disminuye la necesidad de analgesia de rescate y la intensidad del dolor postoperatorio, medido con la escala visual análoga.
Metodología. Estudio clínico cuasiexperimental controlado con placebo. En el grupo de intervención se irrigó la cavidad mamaria con una solución de lidocaína al 1% con epinefrina (7 mg/kg), bupivacaína al 0,5% (3 mg/kg) y solución salina. En el grupo control se irrigó la cavidad mamaria con solución salina. La técnica anestésica y la analgesia de transición fueron estandarizadas. Se registró el analgésico opiáceo (morfina, hidromorfona o meperidina) y la dosis total requerida como analgesia de rescate durante la estancia en la unidad de cuidados postanestésicos (UCPA). Se registró la intensidad del dolor postoperatorio al recuperar la conciencia, a los treinta minutos, a la primera hora, a las dos, a las cinco y a las veinticuatro horas del postoperatorio.
Resultados. Se encontró diferencia en el número de pacientes que requirieron analgesia de rescate con morfina en la UCPA (p<0,01), 10% en él grupo de intervención versus 50% en el grupo control. También se encontró diferencia en la intensidad del dolor (p<0,01).
Conclusiones. La irrigación de anestésicos locales en la cavidad mamaria en pacientes sometidas a mamoplastia de aumento disminuye la necesidad de analgesia de rescate con opiáceos y la intensidad del dolor postoperatorio.
Palabras clave: mamoplastia de aumento, analgesia, escala visual análoga, lidocaína, bupivacaína.
SUMMARY
Objective: To determine if the irrigation of the breast cavity with local anesthetics in patients who undergo breast augmentation surgery reduces rescue analgesic requirements and postoperatory pain intensity level, measured with the analogue visual scale.
Methods: Placebo controlled non randomized clinicál triál. In the intervention group the breast cavity was irrigated with 1% lidocaine with epinephrine (7 mg/kg), 0,5% bupivacaine (3 mg/kg) and normal satine solution. In the second group the breast cavity was irrigated with satine solution. Anesthetic and transition analgesia techniques were standardized. Type (morphine, hydromorphone and meperidine) and total required dose of opioid rescue analgesic medication in the Post Anesthetic Core Unit were also registered. Postoperative pain intensity level was also registered at the moment of consciousness recovery, at thirty minutes, at the first hour, at two, five and twenty four hours of postoperative period.
Results: There was a difference in the number of patients requiring opioid rescue analgesia with morphine at the Post Anesthetic Care Unit (p<0.01), 10% in the intervention group versus 50% in the control group. Likewise, there was difference in pain intensity level (p<0.01).
Conclusions: Local anesthetic irrigation in patients who underwent breast augmentation surgery reduces opioid rescue analgesia requirements and postoperative pain intensity level.
Key words: Breast augmentation surgery, analgesia, Visual Analogue Scale, lidocaine, bupivacaine.
INTRODUCCIÓN
El número de procedimientos de cirugía plástica realizados en el mundo ha aumentado progresivamente durante las dos últimas décadas1, así como el número de centros hospitalarios y de cirugía ambulatoria donde se realizan estos procedimientos.
La optimización de la analgesia en este grupo de pacientes está asociada directamente con un alta precoz al domicilio y con el retorno temprano de los pacientes a las actividades laborales y cotidianas.1-5
La literatura científica referente a estrategias para la prevención y el control del dolor agudo postoperatorio en pacientes sometidas a mamoplastia de aumento es limitada.4
Se han descrito técnicas variadas para controlar el dolor postoperatorio en este grupo de pacientes: infusiones continuas de anestésicos locales a través de catéteres6,18, irrigación de anestésicos locales, como la bupivacaína,7-9 o de antiinfamatorios no esteroideos, como el ketorolaco,10,11 en la cavidad mamaria, analgesia por vía oral12, analgesia de incisión12, inflitración simple o continua de anestésicos locales, como la bupivacaína y la ropivacaína,13,14, administración de corticosteroi-des en el intraoperatorio15,19, bloqueo paravertebral intraoperatorio16 y analgesia peridural simple o continua.17
Las técnicas que incluyen el uso por infiltración o en irrigación de los anestésicos locales, principalmente de lidocaína, bupivacaína o ropivacaína, se están utilizando ampliamente como parte de la analgesia multimodal en diferentes tipos de cirugías, con una efectividad notable y sin reportes de efectos adversos relacionados con los anestésicos locales.6,11,13,14
El uso de anestésicos locales irrigados por el cirujano en la cavidad mamaria antes de la introducción de la prótesis es conocido y mencionado en reportes de casos y cartas editoriales, aunque su efectividad tan sólo ha sido evaluada en un número limitado de estudios controlados.
Se ha reportado la técnica de irrigación de anestésicos locales en cirugía mamaria, utilizando lidocaína y bupivacaína en el bolsillo creado para la introducción de la prótesis con revisión previa de la hemostasia, con altos niveles de satisfacción de las pacientes con respecto a la analgesia.7-9
Las pacientes sometidas a esta técnica analgésica son dadas de alta a su domicilio con una analgesia óptima y este efecto permanece hasta el día siguiente en que se inicia el tratamiento con analgésicos por vía oral, y se ha obtenido un rápido retorno de las pacientes a sus actividades cotidianas.
El objetivo principal del estudio fue evaluar la efectividad de la técnica consistente en la irrigación de la cavidad mamaria con una solución constituida por lidocaína y bupivacaína, antes de la introducción de la prótesis en pacientes clasificadas como ASA I y II sometidas a mamoplastia de aumento en la Fundación Santa Fe de Bogotá.
Se pretendía determinar si la intervención mencionada disminuía la necesidad de analgesia de rescate con opiáceos en la Unidad de Cuidados Postanestésicos y el nivel de dolor postoperatorio medido con la escala visual análoga durante el postoperatorio inmediato.
MATERIALES y MÉTODOS
Se realizó un estudio clínico cuasiexperimental, controlado con placebo, con cegamiento para quien analizaba los datos y para el paciente.
Se incluyeron pacientes entre los 18 y 50 años de edad, clasificadas en la valoración preanestésica como ASA I y II, programadas para mamoplastia de aumento bajo anestesia general en el Hospital Universitario Fundación Santa Fe de Bogotá, en el período comprendido entre agosto de 2006 y febrero de 2008.
Población de referencia y muestra
En el estudio se incluyeron pacientes entre los 18 y 50 años de edad, clasificadas en la valoración preanestésica como ASA I y II, programadas para mamoplastia de aumento bajo anestesia general en el Hospital Universitario Fundación Santa Fe de Bogotá, en el período comprendido entre agosto de 2006 y febrero de 2008.
Cálculo del tamaño muestral
El tamaño apropiado de la muestra para el estudio se calculó con base en datos históricos, en los que cerca de 60% de los pacientes requiriron el uso de analgésicos de rescate en la unidad de cuidados postanestésicos.
Se consideró como una reducción significativa si el uso de analgésicos disminuía a 25%. Con una significación de 0,05 a dos colas y un poder de 80%, la muestra mínima necesaria para demostrar diferencia era de 36 participantes en cada grupo.
Criterios de inclusión
Pacientes clasificadas como ASA I y II en la valoración preanestésica.
Pacientes con edad igual o mayor a 18 años y menores de 50 años.
Pacientes programadas para mamoplastia primaria de aumento con técnica retropectoral, en procedimiento simple o combinado.
Criterios de exclusión
Pacientes con antecedentes personales de intolerancia o reacciones alérgicas a los anestésicos locales, a los opiáceos o a los antiinfamatorios no esteroideos.
Pacientes que no acepten participar en el estudio.
Se obtuvo el consentimiento informado de la paciente durante la valoración preanestésica. La asignación de las pacientes a uno de los dos grupos de estudio (intervención y control) fue realizada por los investigadores, antes del inicio del procedimiento quirúrgico, según el equipo quirúrgico que realizaría el procedimiento (diseño cuasiexperimental). En el grupo de intervención se irrigó la cavidad mamaria con unas soluciones de lidocaína al 1% con epinefrina (7mg/kg) más bupivacaina al 0,5% (3mg/kg) y solución salina. En el grupo control se irrigo la cavidad mamaria con solución salina.
Se recolectaron los datos necesarios mediante cuestionarios diligenciados por el anestesiólogo encargado del caso, o, por el interno o residente a cargo durante el procedimiento quirúrgico en salas de cirugía y, posteriormente, en la unidad de cuidados postanestésicos para la valoración de la intensidad del dolor según la escala visual análoga al momento de recuperar la conciencia, a los treinta minutos, a la primera hora, a las dos, a las cinco y a las veinticuatro horas del postoperatorio inmediato.
La técnica anestésica se estandarizó. Todas las pacientes fueron monitorizadas convencionalmente, recibieron premedicación en la sala de cirugía con midazolam a dosis de 30 µg/kg, se les realizó inducción endovenosa con propofol a 2 mg/kg y rocuronio a dosis de 0,6 mg/kg. Todas las pacientes recibieron infusión de remifentanilo a dosis titulada según la necesidad anestésica, entre 0,1 a 0,3 µg/ kg por minuto, y proflaxis antiemética con 10 mg de dexametasona. El mantenimiento anestésico se realizó con remifentanil en infusión titulable y sevofurano a la concentración alveolar máxima necesaria (CAM).
Las pacientes recibieron analgesia de transición con 75 mg de diclofenaco, cuando no había contraindicación, y opiáceo según elección del anestesiólogo: morfina a dosis de 0,07 a 0,1 mg/kg o hidromorfona a dosis de 0,01 a 0,02 mg/kg.
La evaluación de la intensidad del dolor se hizo con la escala visual análoga en el momento en que las pacientes recuperaban la conciencia y podían responder adecuadamente a la pregunta, y posteriormente, a los treinta minutos, a la primera hora, a las dos, a las cinco y a las veinticuatro horas del postoperatorio inmediato. La evaluación se realizó en la unidad de cuidados postanestésicos hasta el momento del alta de la paciente al domicilio. La evaluación posterior al alta se realizó mediante entrevista telefónica; el número telefónico se solicitó a las pacientes en el formato de recolección de datos.
Además, en el formulario se registró si la paciente necesitó la administración de otro medicamento analgésico por vía endovenosa para el control del dolor en la unidad de cuidados postanestésicos (UCPA), el nombre del mismo y la dosis total requerida.
Plan de análisis
Las comparaciones entre los grupos se realizaron con la hipótesis nula de no diferencia. Las variables cuantitativas se compararon con la prueba T de Student (medias) o la prueba de Mann-Whitney U (medianas) según fuera apropiado. Las variables cualitativas se compararon con la prueba de Chicuadrado.
Todos los análisis se realizaron con la ayuda de un programa estadístico (Stata®, versión 9.1; Stata Corporation, 4905 Lakeway Drive, College Station, Texas 77845 USA). Un valor P<0,05 se consideró estadísticamente significativo para el rechazo de la hipótesis nula.
RESULTADOS
Ochenta pacientes cumplieron los criterios de inclusión y participaron en el estudio; de ellas, 40 se asignaron al grupo de intervención, que recibió irrigación de la cavidad mamaria con la solución de anestésicos locales, y 40 se asignaron al grupo control, que recibió irrigación de la cavidad mamaria con solución salina normal.
Ninguna paciente fue excluida del estudio y todos los formatos se diligenciaron correctamente.
Al analizar las características de base evaluadas, solamente se encontró diferencia estadísticamente significativa en el volumen de las prótesis mamarias implantadas (p<0,01; 280 ml en el grupo 0 (rango intercuartílico de 25) y 300 ml en el grupo 1 (rango intercuartílico de 40), sin considerarse de importancia clínica. Las demás características: edad, peso, clasificación de ASA, duración del procedimiento y tipo de procedimiento (simple o combinado), fueron homogéneas entre los dos grupos (tabla 1).
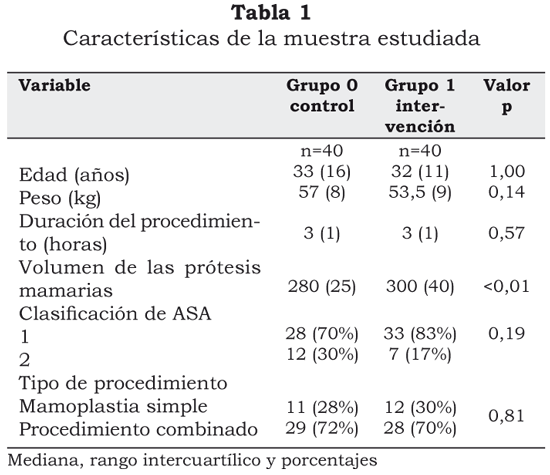
En el desenlace primario se encontró diferencia en el número de pacientes que requirieron analgesia de rescate con morfina en la unidad de cuidados postanestésicos (tabla 2). En el grupo 1, el 10% (4/40) de las pacientes requirió analgesia de rescate en el postoperatorio inmediato con morfina, comparado con el 50% (20/40) de aquéllas en el grupo 0 (p<0,01).
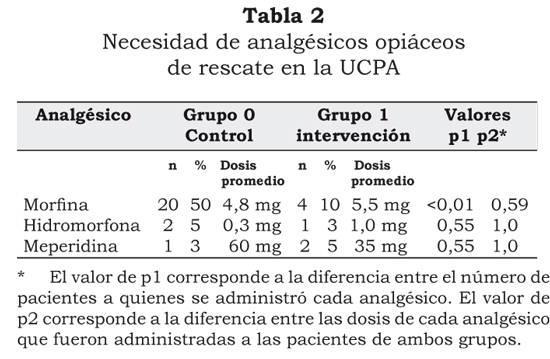
No se encontró diferencia estadísticamente significativa entre el número de pacientes que requirieron analgesia de rescate en la unidad de cuidados postanestésicos con otros opiáceos (hidromorfona y meperidina), con 5% de pacientes que requirieron analgesia de rescate con hidromorfona en el grupo 0 versus 3% en el grupo 1 (p=0,55) y, para meperidina, 3% de pacientes en el grupo 0 versus 5% en el grupo 1 (p=0,55).
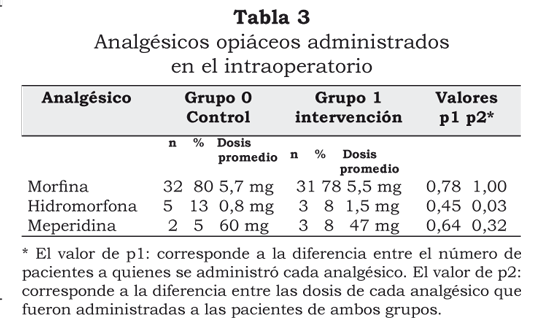
No se encontró diferencia estadísticamente significativa entre las dosis totales de morfina, hidromorfona y meperidina administradas como analgésicos de rescate en la unidad de cuidados postanestésicos (tabla 3), lo cual es atribuible a la estandarización de rutina de las dosis de opiáceos para titulación en la unidad de cuidados postanestésicos (UCPA).
La administración de analgésicos de transición en el intraoperatorio se estandarizó de acuerdo con el protocolo establecido. Sin embargo, al comparar los grupos, se encontró diferencia estadísticamente significativa entre la dosis total de hidromorfona administrada, con dosis promedio de 0,8 mg en el grupo 0 y de 1,5 mg en el grupo 1 (p=0,03) (tabla 3).
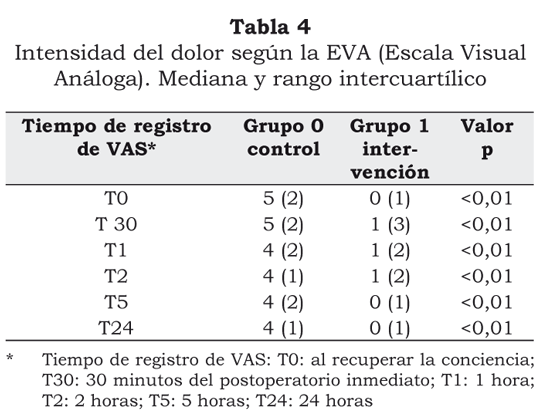
La intensidad del dolor postoperatorio medido con la escala visual análoga (EVA) en todos los tiempos indicados (al recuperar la conciencia, a los 30 minutos, a la primera hora, a las 2, a las 5 y a las 24 horas) fue significativamente menor en el grupo 1 (tabla 4). La mediana y el rango intercuartílico de los puntajes de la intensidad de dolor fueron: al recuperar la conciencia (T0), 0 (1) en el grupo 1 y 5 (2) en el grupo 0 (p<0,01), a los 30 minutos (T30), 1 (3) en el grupo 1 y 5 (2) en el grupo 0 (p<0,01), a la primera hora (T1), 1 (2) en el grupo 1 y 4 (2) en el grupo 0 (p<0,01), a las 2 horas (T2), 1 (2) en el grupo 1 y 4 (1) en el grupo 0 (p<0,01), a las 5 horas (T5), 0 (1) en el grupo 1, y 4 (2) en el grupo 0 (p<0,01), y a las 24 horas (T24), 0 (1) en el grupo 1 y 4 (1) en el grupo 0 (p<0,01).
DISCUSIÓN
La técnica de irrigación de anestésicos locales en la cavidad mamaria antes de la introducción de las prótesis y después de comprobar la adecuada hemostasia, en pacientes sometidas a mamoplastia de aumento, reconstrucciones y cirugías de reducción mamaria, es conocida y ampliamente practicada, pero su efectividad solamente se ha demostrado en un número escaso de estudios que evalúan diferentes composiciones de mezclas con anestésicos locales, como la bupivacaína, y antiinfamatorios no esteroideos, como el ketorolaco.
Además, en la literatura existen reportes de casos y comunicaciones que sugieren la efectividad de estas técnicas y su contribución a mejorar la satisfacción de las pacientes, a optimizar la analgesia y, con esto, a favorecer el retorno temprano a las actividades laborales.
En el Hospital Universitario Fundación Santa Fe de Bogotá se han realizado observaciones subjetivas aisladas por parte de miembros de los departamentos de Anestesia y Cirugía Plástica y Reconstructiva, que sugieren la efectividad de la técnica de irrigación de la cavidad mamaria con una solución de anestésicos locales a dosis terapéuticas para proveer una adecuada analgesia durante el postoperatorio inmediato.
El tipo de estudio escogido para este proyecto, el cuasiexperimento clínico controlado con placebo, es el indicado para realizar una aproximación inicial a la evaluación de una técnica analgésica por irrigación, utilizando una mezcla de anestésicos locales no estudiada antes y que aún no es aceptada por algunos especialistas en cirugía plástica.
Los resultados obtenidos en este estudio sugieren la efectividad de esta técnica para disminuir la necesidad de analgésicos opiáceos de rescate en el postoperatorio inmediato y la intensidad del dolor medido con la escala visual análoga en las pacientes sometidas a mamoplastia de aumento. Es importante resaltar que ninguna paciente incluida en este estudio presentó reacciones relacionadas con toxicidad o alergia a los anestésicos locales en el procedimiento quirúrgico o en el postoperatorio.
Aunque la técnica anestésica y analgésica fue estandarizada, se encontró diferencia entre los grupos de estudio al comparar la dosis de hidromorfona administrada como analgésico de transición, lo cual se explica por la preferencia individual de algunos anestesiólogos del departamento por la utilización de dosis mayores a las recomendadas en las instrucciones.
La morfina es el analgésico opiáceo más utilizado en el departamento para el manejo del dolor agudo postoperatorio de intensidad moderada a seria, por lo cual el resultado obtenido que mostró una diferencia estadísticamente significativa en el número de pacientes que requirieron analgesia de rescate con morfina tiene una significancia clínica importante en nuestro contexto.
Se pretende, además, que los resultados obtenidos en este estudio sean utilizados como base para la planeación y desarrollo de experimentos clínicos controlados y aleatorios, que aporten evidencia conclusiva que demuestre la efectividad de estas técnicas y permita hacer recomendaciones al respecto para instaurar su práctica rutinaria. En futuros estudios, tendría utilidad, además, realizar mediciones de las concentraciones plasmáticas de los anestésicos locales para respaldar la seguridad de la técnica.
CONCLUSIONES
Los resultados de este estudio sugieren que la irrigación de una solución de anestésicos locales como la lidocaína y la bupivacaína en la cavidad mamaria, a dosis terapéuticas, en pacientes sometidas a mamoplastia de aumento, puede ser una técnica efectiva para disminuir la necesidad de analgésicos opiáceos de rescate en la unidad de cuidados postanestésicos.
Además, la técnica puede ser efectiva para disminuir la intensidad del dolor postoperatorio experimentado por las pacientes, medido con la escala visual análoga durante el postoperatorio inmediato.
BIBLIOGRAFÍA
1. Sarwer DB, Nordmann JE, Herbert JD. Cosmetic breast augmentation surgery: A critical overview. J. Womens Health Gend Based Med. 2000;9:843-56. [ Links ]
2. Wallace MS, Wallace AM, Lee J, Dobke MK. Pain after breast surgery: A survey of 282 women. Pain. 1996;66:195-205. [ Links ]
3. Frysek JP, Signorello LB, Hakelius L, Feltelius N, Ringberg A, Blot WJ, et al. Self-reported symptoms among women after cosmetic breast implant and breast reduction surgery. Plast Reconstr Surg. 2001;108:2165-8. [ Links ]
4. Gryskiewicz JM. Avoiding pain and suffering after breast augmentation. Plast Reconstr Surg. 2002;110:1812-3. [ Links ]
5. Brar MI, Tebbetts JB. Early return to normal activities after breast augmentation. Plast Reconstr Surg. 2002;110:1193-4. [ Links ]
6. Pacik PT, Wemer C. Pain control in augmentation mammaplasty: The use of indwelling catheters in 200 consecutive patients. Plas Reconstr Surg. 2005;115:575-7. [ Links ]
7. Weiss A. A tumescent twist to breast augmentation. Plast Reconstr Surg. 2002;110:1810. [ Links ]
8. Rosenblatt WB. A splash twist to a painless breast augmentation. Plast Reconstr Surg. 2003;112:715. [ Links ]
9. Culliford AT 4th, Spector JA, Flores RL, Lovie LO, Choi M. Intraoperative sensorcaine signifcantly improved postoperative pain management in outpatient reduction mammaplasty. Plast Reconstr Surg. 2007;120:840-4. [ Links ]
10. Mahabir RC, Peterson BD, Williamson JS, Valnicek SM, Williamsom DG. Locally administered ketorolac and bupivacaine for control of postoperative pain in breast augmentation patients: Part II. 10 day follow-up. Plast Reconstr Surg. 2008;121:638-43. [ Links ]
11. Mahabir RC, Peterson BD, Williamson JS, Valnicek SM, Williamsom DG. Locally administered ketorolac and bupivacaine for control of postoperative pain in breast augmentation patients. Plast Reconstr Surg. 2004;114:1910-6. [ Links ]
12. Ramal N, Gupta A, Holding M, Grell K, Allvin R. Pain relief following breast augmentation surgery: A comparison between incisional patient controlled regional analgesia and traditional oral analgesia. Eur J Anaesthesiol. 2006;23:1010-7. [ Links ]
13. Fayman M, Beeton A, Potgieter E, Becker PJ. Comparative analysis of bupivacaine and ropivacaine for infltration analgesia for bilateral breast surgery. Aesthetic Plast Surg. 2003;27:100-3. [ Links ]
14. Lu L, Fine NA. The effcacy of continuous local anesthetic infltration in breast surgery. Reconstruction mammaplasty and reconstruction. Plast Reconstr Surg 2005;115:1927. [ Links ]
15. Roumundstald L, Breivik H, Roald H, Skolleborg K, Roumundstald PR, Stubhaug A. Chronic pain and sensory changes after augmentation mammoplasty: Long term effects of preincisional administration of methylprednisolone. Pain. 2006;124:92-9. [ Links ]
16. Klein SM, Bergh A, Steele SM, Georgiade GS, Greengrass RA. Thoracic paravertebral block for breast surgery. Anesth Analg 2000;90:1402-5. [ Links ]
17. Lai CS, Yip WH, Lin SD, Chou CK, Tseng CK. Continuous thoracic epidural anesthesia for breast augmentation. Ann Plast Surg. 1996;36:113-6. [ Links ]
18. Kazmier FR, Henry SL, Christiansen D, Puckett CL. A prospective, randomized, double blind controlled trial of continuous local anesthetic infusion in cosmetic breast augmentation. Plast Reconstr Surg. 2008;121:711-5. [ Links ]
19. Roumundstald L, Breivik H, Roald H, Skolleborg K, Haugen T, Narum J, et al. Methylprednisolone reduces pain, emesis, and fatigue after breast augmentation surgery: A single dose, randomized, parallel group study with methylprednisolone 125 mg, parecoxib 40 mg and placebo. Anesth Analg. 2006;102:418-25. [ Links ]













