Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.37 no.3 Bogotá July/Sept. 2009
Morbimortalidad en cirugía mayor de cadera: ensayo clínico controlado de la eficacia de la anestesia raquídea selectiva comparada con la anestesia general balanceada
Morbimortality in major hip surgery: A study of the efficacy of selective subarachnoideal spinal anaesthesia compared to balanced general anaesthesia. A controlled clinical trial
Héctor Julio Meléndez*, Arturo Medo**, Julian Higuera Cobos***
Tercer puesto - Concurso Rafael Peña - XXVIII Congreso Colombiano de Anestesiología, marzo 2009, Bogotá.
* MD. Anestesiólogo Intensivista Epidemiólogo Profesor Asociado UIS. Email: hjmelendez@yahoo.com
** MD. Anestesiólogo UIS
*** MD. Anestesiólogo UIS - HUS
Recibido: febrero 18/2009 - Aceptado: julio 24/2009
RESUMEN
Objetivos. Determinar si la mortalidad temprana y a seis meses en pacientes ancianos, sometidos a cirugías de cadera, está relacionada con el tipo de anestesia utilizada.
Métodos. Se diseñó un estudio clínico controlado de 89 pacientes distribuidos en dos grupos. Los pacientes fueron asignados aleatoriamente, las dos técnicas se estandarizaron y todos tuvieron catéter epidural durante 48 horas después de la cirugía. Se definió la morbilidad según la codificación CIE X y la mortalidad, según el certificado de defunción. Se hizo seguimiento posquirúrgico inmediato en recuperación y en salas de hospitalización, hasta que fueron dados de alta. El seguimiento se continuó telefónicamente al mes, a los tres meses y a los seis meses.
Resultados. La mortalidad fue de 14,61% y el riesgo absoluto y el riesgo relativo fueron mayores en el grupo de anestesia general (20%) en comparación con la anestesia regional selectiva (9,1%), pero sin diferencias significativas entre ellos. Las causas de muerte fueron de origen cardiovascular (10,1%) e infeccioso (4,5%), sin diferencias entre los grupos. Se presentó una morbilidad general de 31,6%, con mayor riesgo absoluto y riesgo relativo en el grupo intervenido que en el control, pero sin diferencias significativas.
Conclusiones. La mortalidad temprana y a seis meses con anestesia general, comparadas con la anestesia regional selectiva, presentan mayor riesgo absoluto y riesgo relativo (20% Vs.11,6%; RR=2,2), diferencias significativas entre los dos grupos. Se requiere mayor poder para demostrar significancia.
Palabras clave: artroplastia de reemplazo de cadera, anestesia espinal, anestesia general, ensayo clínico controlado aleatorio (fuente: DeCS, Bireme).
SUMMARY
Objectives: Determining whether early mortality and at six months in elderly patients undergoing hip surgery was related to the type of anaesthesia used.
Methods: A controlled clinical trial was designed using 89 patients distributed into two groups. Patients were randomly assigned. Both techniques were standardised and all had an epidural catheter for 48 hrs POP. Morbidity was defined according to CIE X codification and mortality according to death certificate. Immediate post-operative follow-up was carried out in recovery and intrahospital periods until patients were discharged. Telephonic follow-up was continued after one month, the third month and after six months.
Results: Mortality was 14.61%, absolute and relative risks being greater in the general anaesthesia group of (20%) cf 9.09% having selective regional anaesthesia, but with no significant differences between them. Causes of death were cardiovascular (10.12%) and infectious aetiology (4.49%), having no differences between groups. 31.57% general morbidity was presented, having greater absolute and relative risks in the group intervened than in the control group, but without significant differences.
Conclusions: Early mortality and at six months with general anaesthesia compared to selective regional anaesthesia presented greater absolute and relative risks (20% cf 11.61% RR=2.2), having significant differences between both groups. Greater power is needed for demonstrating significance.
Key words: arthroplasty, replacement, hip, anesthesia, spinal, general, randomized controlled trial (source: MeSH, NLM).
INTRODUCCIÓN
La fractura de cadera constituye un importante problema de salud: 80 por 100.000 habitantes en Estados Unidos y, en 1990, se estimó en 1,7 millones en todo el mundo. Además, se predice que para el año 2050 puede llegar hasta 6,3 millones en el mundo (1). Este problema repercute negativamente en la calidad de vida del adulto mayor y el anciano, y en la asistencia en las entidades prestadoras de salud.
La mayoría de las fracturas de cadera se manejan quirúrgicamente, lo cual hace a esta población usuaria frecuente de los servicios de anestesia (2). Dada la alta incidencia de enfermedades concomitantes, cardiovasculares y otras, que presenta esta población, hace que tenga riesgo aumentado de morbimortalidad. El conocimiento y la experiencia actual no permiten establecer diferencias claras en la morbimortalidad respecto al tipo de anestesia administrado en estos pacientes (3-8).
Hace 14 años, y como línea de investigación en anestesia en nuestra institución, se desarrolló la técnica denominada anestesia raquídea subaracnoidea selectiva para cirugía de miembros inferiores en pacientes de bajo riesgo. Esta técnica demostró no necesitar la administración de líquidos intravenosos para hidratación previa, una excelente estabilidad hemodinámica, necesidad de mínimas dosis de anestésico local, tiempo de recuperación corto y que sí es posible lograr selectividad pura. Esto nos ha permitido extrapolar la técnica a pacientes de alto riesgo y revisar una serie de casos en los cuales encontramos menor mortalidad temprana; la mejor forma de evaluar la eficacia de esta técnica es realizando un estudio clínico controlado.
MATERIALES Y MÉTODOS
Se realizó un estudio clínico controlado, en el cual se incluyeron pacientes con ASA 1, 2 o 3, con cirugía electiva, que requerían cirugía urgente y sin contraindicaciones para el acto quirúrgico anestésico. Se excluyeron pacientes a quienes se les realizaba simultáneamente otro acto quirúrgico, o quienes hubieran sido intervenidos en los 30 días previos, y pacientes con fracturas patológicas.
El tamaño de la muestra se calculó con base en los datos del metanálisis, que muestran una mortalidad promedio de 9,44% con anestesia general; buscando disminuirla en 25% con el uso de la anestesia regional selectiva con un α=0,05 (significancia 95%) y un β=0,2 (poder 80%) y según la fórmula de Fleiss (9), se requerían 74 pacientes. Las variables resultantes fueron la morbilidad y la mortalidad a 30 días y a 6 meses.
Los pacientes elegibles y que cumplían con los criterios de inclusión se distribuyeron aleatoriamente en dos grupos: un grupo control (anestesia general) y un grupo de intervención anestesia raquídea subaracnoidea selectiva. Se hizo una distribución aleatoria por bloques, con el fin de garantizar homogeneidad en el tamaño de los grupos. Se generó una tabla de números aleatorios y sólo se dio a conocer a cuál grupo correspondía el paciente seleccionado, inmediatamente antes de entrar a salas de cirugía. Se usó la monitorización estándar, más sonda vesical, en todos los pacientes, y la monitorización invasiva se dejó a criterio del anestesiólogo a cargo del manejo del paciente. Los pacientes no recibieron líquidos intravenosos previos o de carga, y éstos se administraron según la necesidad, por pérdidas basales, por sangrado, por ayuno y por el acto operatorio.
En el grupo intervenido se bloqueó previamente el nervio femoral cutáneo lateral, para que toleraran el procedimiento. Posteriormente, se hizo la punción lumbar en decúbito lateral sobre lado afectado, en el espacio L3/L4 o L2/L3. Una vez se observó salida de líquido cefalorraquídeo, se rotó la aguja 135º en dirección caudal y se aplicaron 7,5 mg de bupicaína al 0,5% sin epinefrina, seguidos de 20 µg de fentanilo, durante un lapso de tres minutos. En seguida, se colocaba el catéter peridural un espacio intervertebral más arriba del de la punción y se dejaba reposar al paciente durante 10 minutos, con el objetivo de lograr la fijación del anestésico y la selectividad de la técnica.
En el grupo control, antes de la inducción anestésica o después de tener el paciente anestesiado, se colocó un catéter peridural para el manejo del dolor posquirúrgico, por 48 horas. La técnica general balanceada quedó a criterio del anestesiólogo tratante, pero los fármacos empleados fueron registrados en el instrumento diseñado para tal fin.
Todos los pacientes sometidos a anestesia raquídea subaracnoidea selectiva recibieron oxígeno suplementario por cánula nasal a 3 litros por minuto. En todos los pacientes, se administraron antiinflamatorios no esteroideos para analgesia preventiva. El grupo de Clínica del Dolor manejó el dolor posquirúrgico. Se hizo seguimiento posquirúrgico inmediato, en recuperación y en salas de hospitalización a todos los pacientes, hasta que fueron dados de alta u ocurrió su defunción; se continuó el seguimiento telefónico al mes, a los tres meses y a los seis meses.
Los datos consignados en el instrumento, fueron digitalizados por duplicado en una base de datos elaborada en Epiinfo 6.0, y su validación se hizo en el programa validate de Epiinfo. Se compararon los dos grupos y las diferencias encontradas se revisaron hasta dejar uno solo.
Las características clínicas de las pacientes se describen usando medias y proporciones y su respectivo intervalo de confianza al 95%. Después de verificar la distribución normal, se analizaron los datos mediante el test exacto de Fischer y la prueba t, con su significancia al 0,05 para evaluar las diferencias entre las variables dicotómicas y continúas, respectivamente.
El riesgo de mortalidad y morbilidad fue estimado para cada grupo de tratamiento (10). El riesgo relativo (RR) y su intervalo de confianza del 95% (IC 95%) fueron usados para medir la eficacia de la intervención, comparada con el grupo control.
Se hizo el análisis univariado, el bivariado y el de varianza, para comparar más de dos grupos, y se hizo la regresión logística, esta última con el fin de evaluar los efectos independientes de los posibles factores de riesgo clínicos para la presencia de mortalidad y morbilidad; se consideró significativo un valor de p<0,05 (11). Luego, se hizo el análisis de supervivencia y regresión logística mediante Cox. Por último, se calculó la bondad de ajuste del modelo final. Todo el análisis estadístico se realizó utilizando el paquete estadístico Stata 9.0.
RESULTADOS
La presente investigación fue aprobada por el comité de ética de la institución y el consentimiento informado fue firmado por todos los pacientes. Se reclutaron 89 pacientes, los cuales quedaron asignados aleatoriamente así: 45 en el grupo control y 44 en el grupo intervenido (anestesia raquídea subaracnoidea selectiva).
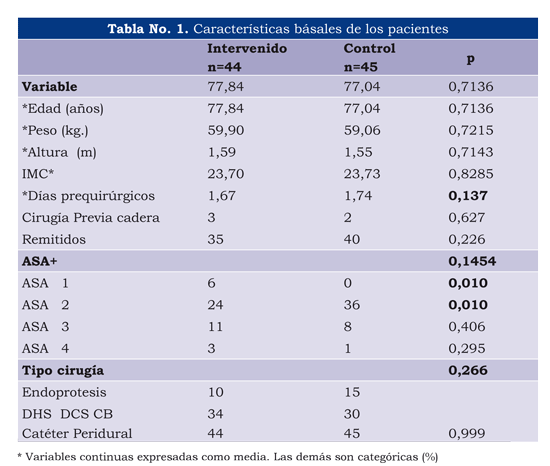
No hubo diferencias significativas en las características basales con excepción del ASA. En 24,9% se usó endoprótesis (n=25), la edad promedio fue de 77,4 años y el promedio del índice de masa corporal (IMC) fue de 23,7 (tabla 1).
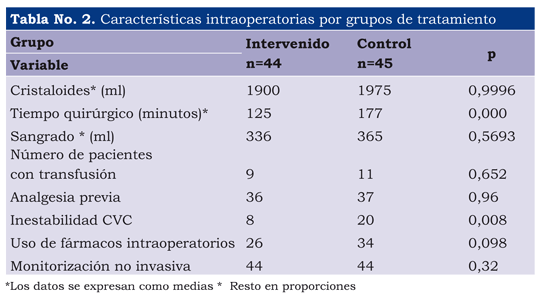
No se presentaron diferencias significativas respecto a las variables intraoperatorias, con excepción del tiempo quirúrgico y la presencia de inestabilidad cardiovascular dada por hipotensión y bradicardia sintomática (tabla 2).
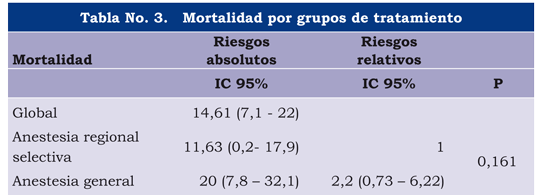
La mortalidad fue la principal variable resultante de nuestro estudio. El tiempo de seguimiento mínimo fue de 36 y el máximo de 468 días, con promedio, mediana y una desviación estándar de 176, 184 y 83 días, respectivamente. No se presentaron pérdidas por seguimiento. La incidencia global de mortalidad fue de un 14,6%, y los riesgos absoluto y relativo fueron mayores en el grupo de anestesia general 20% Vs. 9,09% con regional selectiva, pero sin diferencia significativas entre ellos (tabla 3). Las causas de muerte fueron de origen cardiovascular (10,1%) e infeccioso (4,5%), sin diferencias entre los grupos.
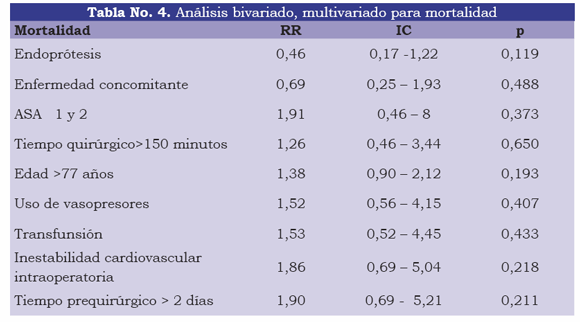
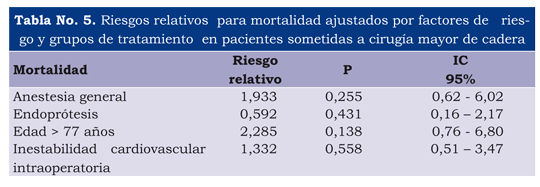
Se estableció si existía relación entre la presencia de mortalidad (variable dependiente) y cada una de las variables independientes, incluyendo aquéllas que tienen sentido biológico. Esta relación se evaluó en términos de riesgo relativo y del intervalo de confianza de esa medida puntual. El uso de medicamentos vasopresores, un tiempo quirúrgico mayor de 150 minutos, la transfusión, la inestabilidad cardiovascular durante la cirugía y una espera prequirúrgica mayor de dos días, se comportaron como factores de riesgo, pero sin ser significativos. Los demás factores fueron protectores, a pesar de presentar mayor riesgo quirúrgico, pero sin diferencia significativas. Estos hallazgos que serán motivo de discusión (tabla 4).
Una vez se determinó cuáles variables independientes estaban asociadas a la presencia de mortalidad, se construyó un modelo de regresión logística binomial, ingresando la variable explicativa "principal" (tipo de anestesia) y todas la demás que hubieran resultado asociadas a la mortalidad, con significación estadística menor de 0,20 o explicación biológica. Este modelo final mostró que sólo el tipo de cirugía (endoprótesis) se comportaba como factor protector, a pesar de presentar mayores riesgos relativos para mortalidad; el haber recibido anestesia general, tener más de 77 años, una estancia prequirúrgica mayor de 2 días y haber presentado inestabilidad cardiovascular durante la cirugía, ninguna de las variables explicativas ni independientes o de confusión se comportaron como factores independientes o asociados significativos para mortalidad, ya fuese como factores de riesgo o protectores, su significancia estadística no los admitió dentro del modelo final. Hallazgo que también será motivo de discusión (tabla 5).
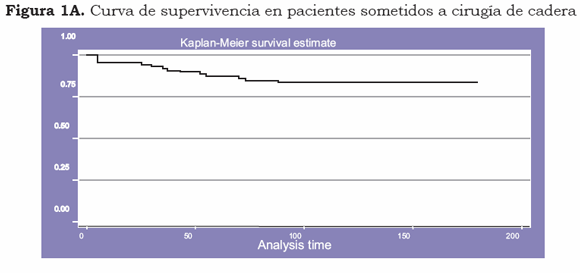
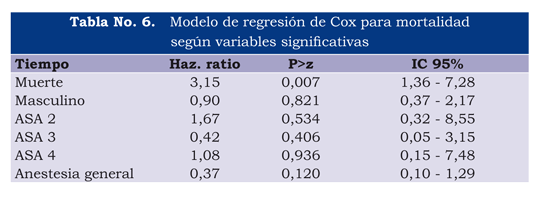
Para el análisis de supervivencia a 180 días, se construyeron tablas de vida, se evaluó la tasa de supervivencia, la tasa de riesgo según Kaplan-Meier, se usó el modelo de riesgos proporcionales de Cox con el fin de obtener un comportamiento de la mortalidad en relación con el tiempo y las variables explicativas y las de confusión, y evaluar el efecto de cada una de las variables sobre la mortalidad.
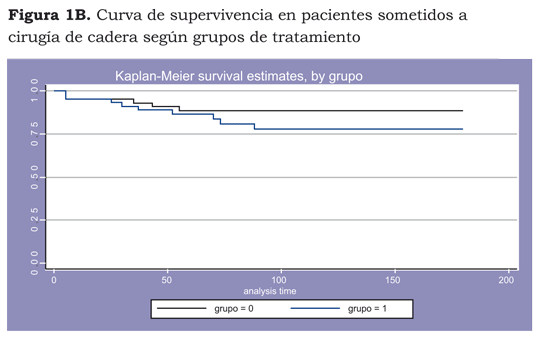
En el análisis de la curva de supervivencia podemos observar que todas las muertes ocurrieron en los primeros 73 días de seguimiento, y 50% de ellas, en los primeros 35 días. La supervivencia global a los 180 días fue de 88,5% (IC95% 74,59-95%) para el grupo intervenido y de 77,7% (IC95% 61,17-87,88) para el grupo control (figura 1 A y B). Según el análisis de la curva de supervivencia, toda la mortalidad se presentó en los primeros tres meses; nos propusimos evaluar este periodo y obtuvimos los siguientes resultados: total de pacientes en el periodo, 32; riesgo acumulativo de muerte, 43,8%; número de muertes por cada 1.000 casos/día de observación, (7,9).
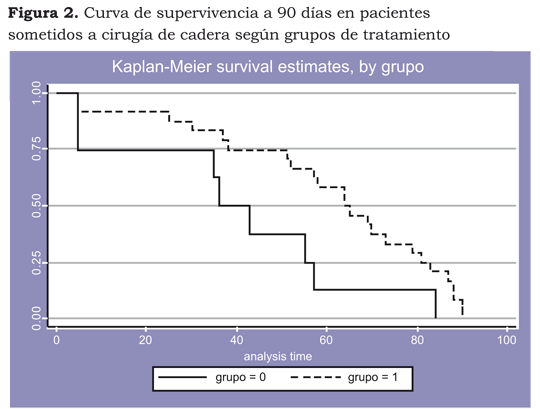
En el análisis de la curva de supervivencia observamos que el tiempo medio de supervivencia se encuentra en el día 57 y el análisis por grupos de intervención demostró un descenso más temprana de la mortalidad en el grupo intervenido, con una media de supervivencia de 36 días, comparada con la del grupo control, de 64 días (figura 2).
Al evaluar las demás variables sobre el efecto de la mortalidad siguiendo el modelo de regresión de Cox, observamos que ninguna de las variables explicativas, independientes o de confusión son factores de riesgo durante el periodo evaluado, y el riesgo de mortalidad es igual a 3,15 por cada día de seguimiento (tabla 6).
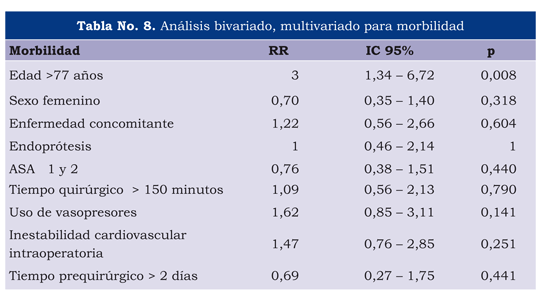
Para el análisis de la morbilidad, se excluyeron todos los pacientes fallecidos (n=13). Se presentó una morbilidad general de 31,6%, con mayor riesgo absoluto y relativo en el grupo intervenido que en el control, pero sin diferencias significativas. Las causas de morbilidad agrupadas como infecciosas y cardiovasculares mostraron predominio de ambas en el grupo intervenido (10% y 20%) (tabla 7).
En el análisis univariado y multivariado, la única variable que mostró significancia para morbilidad, fue tener más de 77 años, con un RR de 3 (IC 95% 1,34-6,72) (p=0,008) (tabla 8).
DISCUSIÓN
Es importante aclarar y recalcar que, para nuestra discusión, 99% de los artículos de referencia de la literatura evalúan la anestesia general con la anestesia regional clásica, la anestesia combinada peridural-general y no hay un solo ensayo clínico controlado en la cual se compare la técnica regional selectiva con la general respecto a mortalidad.
No encontramos diferencias significativas respecto a la mortalidad temprana y a 180 días, entre las dos técnicas anestésicas. Estos resultados pudieran ser similares en términos de riesgos absolutos a los hallazgos de Urwin et al. (3,12) quienes en su metanálisis reportaron una ventaja marginal a favor de la anestesia regional con menor mortalidad temprana (un mes). Los hallazgos sobre mortalidad, son similares a los de la mayoría de los metanálisis y, en especial, al de O´Hara et al. (5) quienes evaluaron la morbilidad y la mortalidad a 30 días en población mayor de 60 años y no encontraron asociación entre tipo de anestesia y morbimortalidad. En el estudio CORTRA (13), la anestesia regional se comporta como factor protector para mortalidad (2,1% Vs. 3,1%). Otros estudios de tipo estudio clínico controlado, de cohorte y descriptivos, fallaron en demostrar diferencias entre los dos tipos de anestesia respecto a la mortalidad (14-16).
Nosotros no encontramos diferencias significativas respecto a sangrado durante la cirugía, transfusiones sanguíneas y necesidad de líquidos intravenosos, entre los dos grupos, los cuales sí demostraron diferencias a favor del grupo regional en el metanálisis de J. Mauermann et al. (17). Igualmente, Parker et al. (2) reportaron una mayor pérdida de sangre y más complicaciones tromboembólicas con la anestesia general. El tiempo quirúrgico demostró diferencias significativas a favor del grupo de anestesia raquídea subaracnoidea selectiva, hallazgos muy similares a los del metanálisis de J. Mauermann et al.
La analgesia posquirúrgica ha sido una de las principales ventajas de la anestesia regional y de las técnicas combinadas. En nuestro estudio, esta diferencia nunca existió pues a todos los pacientes se les dio igual manejo con catéter epidural.
Respecto a la morbilidad posquirúrgica, no encontramos diferencias significativas entre los dos grupos, a diferencia del metanálisis de J. Mauermann et al. (17), el cual concluye que la anestesia regional ofrece mejores resultados que la anestesia general en cuanto a trombosis venosa profunda, tromboembolismo pulmonar e infarto agudo del miocardio, aunque en el estudio los pacientes que recibieron anestesia regional (epidural o subaracnoidea) se reunieron en un solo grupo.
En el análisis de los resultados individuales no encontramos diferencias respecto a la disfunción cognitiva posquirúrgica, como tampoco lo hizo el estudio de Casatii et al. (18), en el cual compararon la anestesia raquídea subaracnoidea selectiva con la anestesia general con sePOP vorano. La mayoría de estudios no son concluyentes sobre DCP y su relación con la técnica anestésica (8-11) y lo más relacionado son los eventos durante la cirugía, como hipotensión e hipoxemia (1-5).
Respecto a los resultados a largo plazo, nuestros hallazgos son muy similares a los reportados en la literatura mundial, en los cuales, aunque son muy escasos, no se encuentran diferencias (1).
Es muy llamativo el análisis de la supervivencia, en el cual la mortalidad ocurre en los primeros 75 días después de la cirugía y el 50% de esta mortalidad en los primeros 30 días, cuando otros estudios reportan hallazgos a 30 y 180 días.
El debate sobre la eficacia y seguridad de una de las tres técnicas anestésicas continuará, no sólo en la fractura de cadera sino en todos los procedimientos quirúrgicos. La elección de la técnica anestésica no parece afectar la mortalidad en pacientes que requieren cirugía para fractura de cadera, a pesar de persistir y encontrar una mejor percepción a favor de la anestesia regional; esto aún no se ha demostrado con evidencia de tipo IA.
Aunque nuestra hipótesis de trabajo no ha coincidido, posiblemente debido a falta de poder (tamaño de muestra), sólo esperamos realizarla y evaluarla en una segunda ocasión con mayor número de pacientes.
REFERENCES
1. Zuckerman, JD. Hip fracture. N Engl J Med 1996; 334:1519-1525. [ Links ]
2. Parker, J Pryor G. Hip fracture management. Oxford: Blackwell scientific publication 2000. [ Links ]
3. Urwin S.C, Parker M.J, Griffitiths SR. General vs regional anesthesia for hip fracture surgery: a meta analysis of randomized trials. Br J anesth 2000.92. 947:957. [ Links ]
4. Breen, P., Kyung P. General anesthesia versus regional anesthesia. International Anesthesiology Clinics. 2002; 40(1): 61-71. [ Links ]
5. O´hara D.A Duff A , Berlin JÁ, Poses RM ,Lawrence VA Huber BEC Noveck H Strom BL Carson JL. The effect of anesthesic technique on postoperative outcomes in hip fracture repair, Anesthesiology 2000; 92:947-957. [ Links ]
6. Parker MJ, Handoll HG, Griffiths R. Anestesia para la cirugía de fractura de hip en adultos (translated from the Cochrane Review). In: the Biblioteca Cochrane Plus, número 2, 2005. Oxford, Update Software Ltd. Available at: http://www.update-software.com [ Links ]
7. Mckenzie P, Wishart Y, Smith G. Long-term outcome after repair of fracture neck of femur. Comparison of subarachnoid and general anesthesia. Br. Journal Anesth. 1984; 56(6): 581-5. [ Links ]
8. Dolk T. Hip fractures - Treatment and early complications. Ups J Med. Sci 1989; 94(2): 195-207. [ Links ]
9. Fleiss JL. Statistical methods for rates and proportions (2nd ed.) New York: Wiley-Interscience, 1981. [ Links ]
10. Rothman K, Rothman K, Greenland S., Lash T. Precision and Validity of studies. In Modern Epidemiology. Second edition 1998. Ed. Lippincott Williams & Wilkinscap. Buenos Aires Argentina. Ch.8, pp.119-133. [ Links ]
11. Greenland S. Introduction to Regression Modeling en Modern Epidemiology. Second edition 1998. Ed. Lippincott Williams & Wilkinscap. Buenos Aires Argentina. Ch.21, pp. 401-432. [ Links ]
12. Rodgers A, Walker N, Schug S, McKee A, Kehlet H, van Zundert A, et al. Reduction of postoperative mortality and morbidity anaesthesia: results from overview of randomised trials. Br Med J2000; 321:1493-1510. [ Links ]
13. The CORTRA study. A collaborative overview of randomized trials of regional anaesthesia. In: European Society of Regional Anaesthesia (ESRA) Annual Congress. Van Zundert A (editor) Publicity Permanyer, Barcelona, Spain. 1999. pp. 170-177. [ Links ]
14. Sorenson RM, Pace NL. Anesthetic technique during surgical repair of femoral neck fractures: a meta-analysis. Anesthesiology 1992; 77:1095-1104. [ Links ]
15. Koval KJ, Aharonoff GB, Rosenberg AD, Schmigelski C, Bernstein RL. Hip fracture in the elderly: the effect of anesthetic technique. Orthopedics 1999; 22:31-34. [ Links ]
16. Gilbert TB, Hawkes WG, Hebal JR, Hudson JI. Spinal anesthesia versus general anesthesia for hip fracture repair: a longitudinal observation of 741 elderly patients during 2-year follow up. Am J Orthoped 2000; 19:25-35. [ Links ]
17. Mauermann W, Shilling A., Zuo Zhiyi. A comparison of neuraxial block versus general anesthesia for elective total hip replacement: a meta-analysis (Anesth Analg 2006;103:1018 -25). [ Links ]
18. Casati, G Alldegheri, F Vinciguerra and et al. Randomized comparison between sevoflurane anaesthesia and unilateral spinal anaesthesia in elderly patients undegoing orthopaedic surgery. European Journal of Anaesthesiology 2003; 20; 640-646. [ Links ]
Conflicto de intereses: ninguno declarado.











 text in
text in