Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.38 no.2 Bogotá Apr./June 2010
Reporte de Casos
Hernia diafragmática congénita
Fanuel Ballén*, Maribel Arrieta**
* Estudiante de postgrado de Anestesiología y Reanimación, Universidad Militar Nueva Granada, Bogotá, D.C., Colombia. fanudoc7@hotmail.com.
** Profesora asociada de Anestesiología y Reanimación, Universidad Militar Nueva Granada, Hospital Militar Central, Bogotá, D.C., Colombia.
Recibido: enero 28 de 2010. Enviado para modificaciones: febrero 25 de 2010. Aceptado: marzo 15 de 2010.
RESUMEN
Introducción. La hernia diafragmática congénita es un defecto estructural anatómico que permite el paso de estructuras abdominales hacia el tórax, con una consecuente morbilidad producida por serias complicaciones cardiopulmonares y una alta mortalidad perioperatoria. En las últimas décadas se han desarrollado nuevas estrategias de manejo que han reducido esta alta mortalidad.
Objetivos. Revisar y analizar un caso clínico de hernia diafragmática congénita y su evolución perioperatoria, exponer el manejo anestésico y respiratorio, y revisar la literatura reciente sobre el tema.
Metodología. Presentación de caso clínico.
Conclusiones. El manejo del paciente con hernia diafragmática congénita es multidisciplinario; se debe intentar establecer un diagnóstico temprano, desde el periodo prenatal, con el fin de optimizar el manejo y ofrecer las mejores herramientas terapéuticas actuales. A pesar de ello, la mortalidad continúa siendo alta.
Se presenta el caso de una paciente de 35 horas de nacida, con hernia diafragmática congénita, la cual es manejada desde el nacimiento en la unidad de cuidados intensivos neonatales, con intubación orotraqueal, asistencia respiratoria mecánica y soporte inotrópico y vasopresor. Posteriormente, fue llevada a salas de cirugía para la corrección del defecto diafragmático. Se expone el manejo anestésico y respiratorio, y se hace una breve revisión de la literatura sobre el tema.
Palabras clave: Hernia diafragmática, anomalías congénitas, cirugía, anestesia (Fuente: DeCS, BIREME)
INTRODUCCIÓN
La hernia diafragmática congénita es un defecto anatómico que permite el paso de las estructuras abdominales a la cavidad torácica, con la consiguiente limitación del desarrollo pulmonar y cardiaco normales. Tiene una elevada morbimortalidad y se presenta en 1 de cada 2 000 a 4 000 recién nacidos, con una alta asociación a otros defectos del desarrollo (1). Estos pacientes, generalmente, presentan serias complicaciones respiratorias por hipoplasia e hipertensión pulmonar. En los últimos 10 años, se ha ampliado el conocimiento en cuanto a diagnóstico, estrategias de manejo y cuidado prenatal y postnatal, a pesar de lo cual se sigue presentando una elevada tasa de morbimortalidad.
Presentación del caso
Se trata de una paciente de dos días de nacida con diagnóstico in útero de hernia diafragmática congénita con hipoplasia pulmonar, comunicación interventricular y polihidramnios. Fue producto del primer embarazo de una madre de 21 años. Nació prematura por parto vaginal, con 34 semanas de gestación y sin antecedentes de infecciones. Se hizo terapia para maduración pulmonar, y presentó un puntaje de Apgar de 7 al minuto, de 8 a los 5 minutos y de 10 a los 10 minutos, con un peso al nacer de 2,155 g y una talla 43 cm.
Nació en regulares condiciones generales. Fue manejada por pediatría con intubación orotraqueal con tubo Nº 3 y se trasladó a la unidad de cuidado intensivo neonatal. Al ingresar a esta unidad, el examen físico mostró: frecuencia cardiaca de 136 por minuto, temperatura de 36 ºC, saturación de O2 de 96 % con FiO2 de 100 %, acoplado a asistencia respiratoria mecánica modo SIMV con PIP de 26, PEEP de 6, frecuencia respiratoria de 50 por minuto y tiempo inspiratorio de 0,38 seg.
La paciente presentaba rasgos dismórficos con implantación baja de los pabellones auriculares, hipertelorismo y clinodactilia, cara triangular y cuello corto. La auscultación cardiopulmonar reveló hipoventilación pulmonar izquierda. No se detectaron soplos cardiacos ni cianosis. Portaba una sonda orogástrica. El abdomen estaba excavado, especialmente del lado izquierdo y el hígado se palpaba 3 cm por debajo de reborde costal derecho. Los gases arteriales tomados en el cordón umbilical evidenciaron acidosis metabólica e hipoxemia graves.
El diagnóstico de ingreso fue de recién nacido prematuro, con peso adecuado para las 34 semanas de gestación, con hernia diafragmática izquierda completa e hipoplasia pulmonar izquierda, con cardiopatía congénita tipo comunicación interventricular, alto riesgo de hipertensión pulmonar y riesgo múltiple por prematuridad.
Se inició el manejo con asistencia respiratoria mecánica dinámica, 7 ml por hora de dextrosa en agua destilada al 10 %, 5 μg/kg por minuto de dopamina, 0,5 μg/kg por minuto de milrinone, 3 μg/kg por hora de fentanilo y nutrición parenteral.
Los exámenes paraclínicos mostraron: glucemia de 106 mg/dl, calcio sérico de 6,6 mg/dl y proteína C reactiva (PCR) de 0,06 mg/L. Los gases arteriales de sangre umbilical mostraron: pH de 7,10, pCO2 de 56,2 mmHg PO2 de 6,6 mmHg, HCO3 de 17,2 mEq/litro saturación de O2 de 61 % y base exceso de -12,7. En el control posterior a la intubación, se encontró: pH de 7,26, pCO2 de 40,2 mmHg PO2 de 30,1 mmHg HCO3 de 17,7 mEq/litro, saturación de O2 de 69,2 % y base exceso de -8,8.
El hemograma reveló: leucocitos de 8 000 por mm3; 36,6 % de neutrófilos, 52,5 % de linfocitos, hematocrito de 38,7 %, hemoglobina de 13,5 g/dl y 218 000 plaquetas.
En la química sanguínea se encontró bilirrubina total de 9,87 mg/dl, con directa de 0,39 mg/dl e indirecta de 9,48 mg/dl.
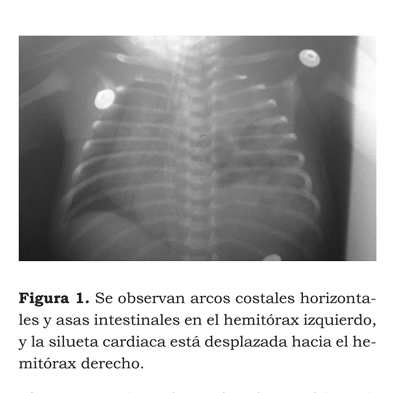
En la radiografía de tórax se observaron asas intestinales en el campo pulmonar izquierdo, hasta su parte superior, con desviación del mediastino hacia la derecha (figura 1).
En el ecocardiograma se encontró un corazón estructuralmente normal, hipertensión pulmonar importante con presión sistólica en arteria pulmonar (PSAP) de 53 mmHg, ductus arterioso persistente (DAP) grande, de 2,7 mm, con cortocircuito bidireccional y con predominio de izquierda a derecha. La función ventricular izquierda estaba conservada. Había un foramen oval amplio. En la ecografía renal se encontró ectasia bilateral de los cálices y la ecografía transfontanelar portátil estuvo dentro de límites normales. Según el estudio de genética, se debía considerar un síndrome de Frins o un síndrome de Killian-Teschler Nicola.
Se valoró a la paciente por cirugía de tórax y se decidió someterla a cirugía para la corrección de la hernia diafragmática. Ingresó a salas de cirugía el día 18 de enero de 2009, con tubo orotraqueal fijo a 8,5 cm de la comisura bucal, catéter epicutáneo en el pie derecho y yelco Nº 24 en el miembro superior derecho. El último registro de peso fue de 2,9 kg. Recibía infusión por goteo de 0,2 mg por hora de morfina, 10 μg/kg por minuto de dopamina, 0,3 μg/kg por hora de milrinone y nutrición parenteral. Se colocó protección ocular, térmica, eléctrica y en las zonas de presión. Al ingreso a salas de cirugía se encontró: frecuencia cardiaca de 157 por minuto, tensión arterial de 56/30 mmHg, frecuencia respiratoria de 36 por minuto y 92 % de saturación de O2.
En la valoración anestésica se le asignó un puntaje ASA de IV-E por diagnóstico de hernia diafragmática congénita con hipoplasia pulmonar, más hipertensión pulmonar, más síndrome dismórfico, más hipoxemia y acidosis metabólica graves. En el balance hídrico se calculó un mantenimiento de 35 ml por hora, dados por el cálculo de 12 ml (4 ml/kg de peso) de líquidos de base y 21 ml (7 ml/kg) de pérdidas en la exposición quirúrgica. La monitorización incluyó control no invasivo de tensión arterial, trazado electrocardiográfico continuo, temperatura, oximetría y capnografía.
Se administró anestesia general intravenosa mediante inducción con 4 mg de propofol más 1 mg de rocuronio, Fentanyl 20 μg/kg/h durante 5 minutos y sevorano al 0,5 %. El mantenimiento anestésico se hizo con 10 μg/kg por hora de fentanilo y sevorano al 0,5 %. Se continuó con vasopresores: 10 μg/kg por minuto de dopamina y 0,3 μg/kg por minuto de milrinone.
Se utilizó asistencia respiratoria mecánica controlada limitada por presión: con frecuencia respiratoria de 35 por minuto, presión inspiratoria máxima (PIM) de 30 cm H2O, presión positiva al final de la espiración (PEEP) de 6 cm H2O y volumen corriente (VC) de 8 ml. Al final del procedimiento, requirió asistencia respiratoria mecánica manual por presentar un episodio de hipoxemia.
El procedimiento quirúrgico consistió en una herniorrafia diafragmática con malla, mediante abordaje abdominal. El hallazgo intraoperatorio fue una hernia diafragmática postero-lateral izquierda de 6 por 3 cm, que contenía intestino delgado, colon, bazo y estómago. Se evidenció también hipoplasia pulmonar izquierda del 90 %. La duración del procedimiento fue de 1,35 horas.
La paciente presentó dos crisis de hipoxemia, una a la llegada a salas de cirugía antes de la inducción y otra al terminar el procedimiento quirúrgico, que cedieron con la asistencia respiratoria manual y con 3 mg de efedrina como vasoconstrictor de rescate. Se inició el procedimiento con una presión parcial de CO2 final espirada de 55 mmHg y se finalizó con presión espirada de CO2 de 45 mmHg. Requirió tres dosis adicionales de 3 mg de efedrina por hipotensión. El sangrado intraoperatorio fue de 30 ml y la diuresis intraoperatoria fue de 20 ml. Se hizo reposición de líquidos con 57 ml de lactato de Ringer y 25 ml de gelofusin. Se solicitaron glóbulos rojos empaquetados para transfusión intraoperatoria, los cuales llegaron al final de la cirugía.
Al término del procedimiento la paciente presentaba tensión arterial 60/30 mm Hg, frecuencia cardiaca de 160 por minuto, 90 % de saturación de O2, presión espirada de CO2 de 45 mmHg y temperatura de 36,4 ºC. Se trasladó a la unidad de cuidado intensivo pediátrico, sin eventos.
Después de la cirugía recibió una transfusión de 30 ml de glóbulos rojos empaquetados. Continuó con asistencia respiratoria mecánica y tendencia a la inestabilidad hemodinámica, por lo cual se adicionó 10 μg/kg por minuto de dobutamina al manejo inotrópico. Persistió el deterioro clínico con hipoxemia e hipotensión, y falleció 35 horas después de la cirugía.
Hernia dia fragmática congénita
Con una incidencia de 1 por 2 000 a 4 000 nacido vivos, esta hernia representa, aproximadamente, el 8 % de las anormalidades vistas en los recién nacidos, y se asocia en 10 % a 50 % de los casos con otros defectos, que incluyen anomalías cardiacas, del tubo neural, cromosómicas, renales y genitales (1,2). La asociación con otras anomalías le confiere dos veces más riesgo de muerte en comparación con la hernia diafragmática aislada (3). La mortalidad neonatal global asociada es de 50 %, aproximadamente (2).
Fisiopatología
Esta complicación se presenta en el desarrollo fetal entre la tercera y octava semanas de gestación. Un 90 % de los casos se presenta del lado izquierdo, ya que el canal pericardio-peritoneal es mayor en dicho lado y se cierra más tardíamente que en el lado derecho. En el lado derecho, el hígado actúa como un mecanismo de barrera protectora (4). Dependiendo del tamaño del defecto, el intestino ocupa la cavidad torácica implicada y puede producir hipoplasia pulmonar bilateral; en la hernia diafragmática congénita izquierda, se puede encontrar entre 10 % y 20 % de tejido normal en el pulmón izquierdo y entre 60 % y 70 %, en el derecho (5).
El diafragma es el músculo principal de la inspiración y se encuentra formado hacia el final del tercer mes del embarazo. En los neonatos con hernia diafragmática congénita, el defecto diafragmático permite la entrada de contenido abdominal a la cavidad torácica, con la consecuente restricción del desarrollo pulmonar normal. La hipoplasia pulmonar puede comprometer no sólo el pulmón del lado del defecto, sino también el del lado opuesto cuando el intestino herniado produce un desplazamiento del mediastino que comprime las estructuras del lado no afectado (6).
Manifestaciones clínicas
Clínicamente se observa un abdomen excavado por el desplazamiento del contenido intestinal a través del defecto diafragmático, con grados variables de dificultad respiratoria y disminución de los ruidos pulmonares en el hemitórax afectado (2). En la hernia diafragmática congénita del lado izquierdo, el latido cardiaco puede estar presente a la derecha, debido al desplazamiento del mediastino. La gravedad de la dificultad respiratoria y la respuesta del recién nacido al tratamiento son la mejor medida de la hipoplasia pulmonar (7).
Generalmente, la hipoplasia pulmonar junto con las presiones arteriales pulmonares aumentadas y el cortocircuito de derecha a izquierda determinan la aparición de hipoxia y acidosis.
Su etiología es desconocida. Sin embargo, se considera que es de origen multifactorial y que los factores genéticos pueden jugar un papel importante. El defecto diafragmático se debe principalmente a defectos de fusión o de la formación muscular (6).
Hay dos tipos de hernias diafragmáticas, la de Bochdalek, que es un defecto anatómico en la parte posterolateral del diafragma y da cuenta de la mayor parte de ellas, y la de Morgagni, que es un defecto en la parte frontal del diafragma. Las vísceras herniadas pueden no tener un desarrollo adecuado debido a una disminución de su irrigación sanguínea (7).
El desarrollo pulmonar está limitado, con anormalidades estructurales que se manifiestan por menor formación de tabiques, engrosamiento del intersticio y menor cantidad de capilares. También se presentan alteraciones en la cantidad y calidad del surfactante pulmonar, con una reducida respuesta antioxidante. Esta inmadurez pulmonar se traduce en dificultad respiratoria al nacer y predispone a lesiones inducidas por la asistencia respiratoria (3).
La fisiopatología comprende: hipoplasia pulmonar, hipertensión pulmonar, inmadurez pulmonar y potenciales deficiencias en el surfactante y las enzimas antioxidantes. La restricción al desarrollo de la vía aérea desencadenada por la ocupación torácica del contenido abdominal se traduce en alteraciones estructurales; se en cuentran tan sólo 12 a 14 divisiones en la vía aérea del pulmón del lado comprometido y hasta 16 a 18 en el lado opuesto, teniendo en cuenta que, en un pulmón con desarrollo normal, las divisiones en la vía aérea se encuentran entre 23 y 35 generaciones (8).
El pobre desarrollo del árbol traqueo-bronquial se acompaña de alteraciones en el desarrollo del sistema arterial, con disminución de las ramas arteriales, hipertrofia muscular y una mayor sensibilidad a los estímulos vasoconstrictores. Todos estos cambios conducen a hipertensión pulmonar y a un patrón de circulación fetal después del nacimiento, lo cual aumenta el cortocircuito de derecha a izquierda en las aurículas y el conducto arterioso que, a su vez, puede desencadenar sobrecarga y falla cardiaca derecha, con el característico cuadro de hipoxemia, hipercapnia, hipertensión pulmonar y acidosis en el periodo neonatal (1,8).
Además de la hipertensión pulmonar, el parénquima pulmonar remanente posee una menor cantidad de alvéolos y alteraciones funcionales que sumadas agravan aún más el cuadro de insuficiencia respiratoria. Con la respiración, el intestino herniado puede llenarse de aire, lo que aumenta la compresión de las estructuras torácicas, predispone a la formación de atelectasias y empeora la hipoxemia, la hipercapnia y el cortocircuito de derecha a izquierda.
Las anomalías cardiacas comprenden alrededor de dos terceras partes de las anomalías asociadas, principalmente, síndrome de corazón izquierdo hipoplásico, defecto del tabique auricular, defecto del tabique ventricular, coartación de la aorta y anomalía de Ebstein. El ventrículo izquierdo se ve comprometido por bajo flujo intrauterino y, en menos casos, por compresión debido a la hernia, por lo cual presenta un tamaño disminuido. Por otro lado, el corazón derecho tiene una carga aumentada, lo que aumenta su tamaño (4,9).
DIAGNÓSTICO
En caso de no haber sido detectado en el periodo prenatal, debe sospecharse en recién nacidos a término con dificultad respiratoria y ausencia de ruidos respiratorios en el lado de la herniación. Se confirma con una radiografía de tórax.
El ultrasonido es diagnóstico en el periodo antenatal alrededor de la semana 24 de gestación. Generalmente, muestra polihidramnios, ausencia de la burbuja gástrica abdominal o su presencia a nivel torácico, desviación mediastinal y cardiaca en el lado de la hernia, y asas intestinales en el tórax que pueden entrar y salir por el defecto herniario (9). El hígado herniado aparece como una masa homogénea en el tórax, que se continúa con el hígado intraabdominal. Cuando existe compresión esofágica, suele manifestarse como polihidramnios y, en caso de desviación mediastinal y compresión de grandes vasos, como hydrops fetalis (hidropesía fetal) (7).
Una baja concentración sérica de alfa fetoproteína materna debe hacer sospechar el diagnóstico de hernia diafragmática congénita y debe practicarse la ultrasonografía (1).
Una vez hecho el diagnóstico, deben descartarse anomalías cromosómicas asociadas, las cuales están presentes hasta en 10 % a 20 % de los casos. Las identificadas más frecuentemente son la trisomía 13, 18 y 21, la microdeleción 3p y la tetrasomía 12p (10).
El diagnóstico posnatal se confirma con una radiografía de tórax al nacer, la cual puede demostrar asas intestinales intratorácicas, desviación del mediastino, ausencia o disminución de gas intestinal y la punta de una sonda nasogástrica en el tórax. Al lado derecho se debe hacer el diagnóstico diferencial con eventración diafragmática y consolidación lobar.
Valoración preanestésica
En la evaluación preanestésica debe considerarse el compromiso cardiopulmonar analizando el estado ácido-base, hipoxemia e hipercapnia, teniendo en cuenta que el grado de hipoplasia pulmonar guarda relación directa con la acidosis metabólica, la respiratoria o ambas. Se debe evaluar la función ventricular, el grado de hipertensión pulmonar y el cortocircuito de derecha a izquierda. Todo recién nacido con diagnóstico de hernia diafragmática congénita debe contar con estudios radiológico, ecográfico y ecocardiográfico completos (3). La ecocardiografía evalúa alteraciones cardiacas asociadas, la hipertensión pulmonar y el cortocircuito. La presencia de hipertensión pulmonar, con cortocircuito de derecha a izquierda y disfunción ventricular izquierda es indicación para el manejo con inotrópicos, vasodilatadores pulmonares selectivos o ambos.
Monitorización
Debe incluir monitorización cardiaca continua, medición del gasto urinario, medición de las presiones sistémicas, pulsoximetría continua, cateterización de arteria umbilical y línea arterial radial derecha para gasometría post y preductales respectivamente.
Tratamiento
Hasta los años ochenta, fue tratada como una urgencia quirúrgica. Actualmente, se busca la optimización de la insuficiencia respiratoria y la hipertensión pulmonar aguda previa al reparo quirúrgico, tratando de estabilizar la oxigenación, la presión sanguínea y el estado ácido base (11,12). Esto implica la participación de un equipo multidisciplinario que incluya perinatología, neonatología, cirugía pediátrica y anestesiología. El tratamiento al nacer se realiza con intubación traqueal temprana y asistencia respiratoria con volúmenes pequeños, evitando la hiperinsuflación pulmonar y el neumotórax. También, es importante corregir la acidosis para disminuir la resistencia vascular pulmonar. Los casos más graves pueden requerir ser colocados en oxigenación con membrana extracorpórea (13). Las tasas de supervivencia han mejorado en las últimas dos décadas hasta 60 % a 80 %, focalizando el manejo inicial en la optimización y estabilización de la función respiratoria antes del procedimiento quirúrgico.
Luego de la estabilización pulmonar, se debe evaluar y planear el procedimiento quirúrgico. El tiempo óptimo para el reparo quirúrgico depende de la seriedad del cuadro clínico. Los pacientes con síntomas leves, sin hipertensión pulmonar o labilidad vascular, pueden ser sometidos a cirugía a las 48 a 72 horas de nacidos, Los pacientes con hipoplasia pulmonar leve e hipertensión pulmonar reversible, son llevados a cirugía luego de la resolución de la hipertensión pulmonar y mejoría de la distensibilidad pulmonar, lo cual se logra de 5 a 10 días. Los pacientes con hipoplasia pulmonar e hipertensión pulmonar grave no responderán a ningún tipo de terapia, incluida la oxigenación por membrana extracorpórea. El defecto puede ser tan grave que resulte incompatible con la vida (7).
La cirugía consiste en la reducción de las vísceras abdominales herniadas y el cierre del diafragma con suturas o, dependiendo del tamaño, la colocación de un parche o un colgajo de pared abdominal. La supervivencia en pacientes manejados con estabilización prequirúrgica y uso adecuado de oxigenación por membrana extracorpórea oscila entre 79 % y 92 % (12).
Hay estrategias intrauterinas encaminadas a mejorar el desarrollo pulmonar previo al parto, como la oclusión pulmonar fetoscópica, la cual estimula la proliferación de la vía aérea distal y mejora el pronóstico de estos pacientes, sopesando el riesgo de ruptura prematura de membranas y parto pretérmino (14,15).
En el periodo posnatal, debe evitarse la hiperventilación agresiva. La recomendación actual es la “ventilación suave”, descrita por Wung et al. desde 1995, buscando la menor presión en la vía aérea, con presiones inspiratorias pico menores de 25 cm de H2O, mejorando el retorno venoso y disminuyendo el riesgo de barotrauma (14,15).
El recién nacido debe ser intubado inmediatamente al nacer, evitando durante la preoxigenación la presión positiva con máscara facial que produce distensión gástrica y empeora la compresión pulmonar. El estómago debe descomprimirse con una sonda nasogástrica con succión continua. Es importante la canalización de la arteria umbilical para toma de muestras para gases arteriales y medición de la presión sanguínea continua, al igual que el cateterismo de la vena umbilical para la administración de fluidos y medicamentos.
La presión arterial media debe mantenerse en niveles superiores a 50 mm Hg para disminuir el cortocircuito de derecha a izquierda. Esto se logra con un aporte juicioso de líquidos isotónicos y, en caso necesario, con el uso de agentes inotrópicos, como la dopamina y la dobutamina.
Ventilación. El objetivo es mantener una saturación de oxígeno preductal por encima de 80% o una presión parcial de oxígeno mayor de 60 mmHg (7).
Se aconseja la asistencia respiratoria convencional limitada por presión, con frecuencia respiratoria entre 30 y 100 respiraciones por minuto, presión inspiratoria pico entre 20 y 25 cm de H2O y PEEP fisiológico. La hipercapnia permisiva ha mostrado incrementar la supervivencia (12,16). Los parámetros de asistencia respiratoria se ajustan según el reporte de los gases arteriales y el destete de oxígeno debe hacerse cautelosamente para evitar la aparición de hipertensión pulmonar. Se deben usar las menores presiones en la vía aérea que logren una saturación de O2 mayor de 90 % con valores de PIP menores de 30 cm de H2O (17).
La asistencia respiratoria de alta frecuencia se reserva para aquellos pacientes que no responden a la convencional y persisten con hipoxia e hipercapnia. Existen reportes de mejoría de la supervivencia en estos pacientes con este modo de asistencia respiratoria (18). Es usada como de primera línea en algunos centros y en pacientes con necesidades de PIP mayores de 30 cm de H2O (19).
El uso de oxigenación por membrana extracorpórea se indica cuando el paciente no mejora con otras estrategias de tratamiento, la cual muestra utilidad en la disminución del riesgo de barotrauma y en pacientes con hipertensión pulmonar grave. En ésta última condición, también ha sido útil el manejo con prostaglandinas, milrinone y óxido nítrico.
Las indicaciones de oxigenación por membrana extracorpórea comprenden: incapacidad para mantener saturaciones preductales por encima de 85 % o PaO2 postductal mayor de 30 %, PIP mayor de 28 cm de H2O o presión media de la vía aérea mayor de 15 cm de H2O, hipotensión que no responde a la terapia con líquidos y soporte inotrópico, acidosis metabólica persistente, peso al nacer por encima de 2 kg, edad de gestación mayor de 34 semanas, ausencia de hemorragia intracraneal mayor (grado I) y ausencia de otras anomalías congénitas o cromosómicas (20).
En pacientes con pobre pronóstico, el uso de surfactante pulmonar en una dosis de 50 a 100 mg/kg con la primera respiración ha mostrado mejorar la oxigenación (21). El uso de óxido nítrico en casos de hipertensión pulmonar persistente disminuye el desequilibrio ventilación/ perfusión y revierte el cortocircuito observado en estos pacientes, aunque en aquellos con hernia diafragmática congénita e hipertensión pulmonar su utilidad ha sido limitada.
Consideraciones especiales sobre la oxigenación por membrana extracorpórea (ECMO ) en hernia diafragmática congénita
La Extracorporeal Life Support Organization (ELSO), fundada en 1989, ha documentado más de 24 000 pacientes tratados (18 000 neonatos, 4 000 pacientes pediátricos y 1 000 adultos) (22).
Las guías de la ELSO definen el uso del soporte vital extracorpóreo (ECLS por sus siglas en inglés) como el uso de dispositivos mecánicos para apoyar la función cardiopulmonar (parcial o totalmente) temporalmente (días a meses) durante la falla cardiopulmonar, dando tiempo a la recuperación o reemplazo de órganos. El Extracorporeal Life Support Registry Report 2004 (23) mostró una estadística de supervivencia de 53 % de los recién nacidos con hernia diafragmática congénita tratados con oxigenación por membrana extracorpórea en este reporte: 2 367 supervivientes de 4 491 pacientes con hernia diafragmática congénita tratados con oxigenación por membrana extracorpórea.
Hay dos tipos de oxigenación por membrana extracorpórea: veno arterial (VA), donde las funciones del corazón y el pulmón son reemplazadas parcial o totalmente, y veno-venoso (VV), donde el gasto cardiaco depende completamente de la función del corazón nativo.
Está indicada en falla cardiaca o respiratoria grave con riesgo alto de mortalidad, a pesar del empleo de terapia convencional óptima (considerada en mortalidad mayor del 50 %; indicada: mayor de 80 %). La oxigenación por membrana extracorpórea es mejor cuando se inicia en los primeros siete días de asistencia respiratoria mecánica. Ha mostrado utilidad en cirugía reparativa del árbol traqueobronquial, masas mediastinales, embolismo pulmonar, síndrome de dificultad respiratoria del adulto, sobrecarga de líquidos, sepsis, hernia diafragmática congénita, síndrome de broncoaspiración de meconio e hipertensión pulmonar persistente en el neonato.
Entre sus contraindicaciones se encuentran: alteraciones cromosómicas letales, condiciones incompatibles con la vida normal si el paciente se recupera, condiciones preexistentes que afectan la calidad de vida (estado del sistema nervioso central, estado de malignidad terminal, riesgo de sangrado sistémico con anticoagulación), edad y tamaño del paciente, y los pacientes que están demasiado enfermos, han estado en la terapia convencional demasiado tiempo o tienen un diagnóstico fatal. También, están la hemorragia intracraneal o los estados posquirúrgicos que aumenten el riesgo de sangrado (neurocirugía o procedimiento intracraneal, cirugía o trauma).
Circuito extracorpóreo
Flujo sanguíneo para soporte cardiaco. Es necesario un acceso venoarterial con un circuito que soporte un flujo sanguíneo de 3 L/m2 por minuto (neonatos, 100 ml/kg por minuto; niños, 80 ml/ kg por minuto; adultos, 60 ml/kg por minuto), para lograr una perfusión sistémica adecuada con saturación venosa de oxígeno mayor de 70 %.
Flujo sanguíneo e intercambio gaseoso para falla respiratoria. La membrana pulmonar y el flujo sanguíneo deben cubrir las necesidades metabólicas normales. Se recomienda una entrega de oxígeno de 6 ml/kg por minuto para neonatos, de 4 a 5 ml/kg por minuto para niños y de 3 ml/ kg por minuto para adultos, lo cual se equipara a flujos sanguíneos venovenosos de 120 ml/kg por minuto para neonatos y de 60 a 80 ml/kg por minuto para adultos. Si el circuito es parcial y programado sólo para remoción de CO2, el acceso puede ser venovenoso, venoarterial o arteriovenoso. El flujo sanguíneo es aproximadamente el 25 % del gasto cardiaco, lo cual es suficiente para remover el CO2 producido por el metabolismo. En neonatos con falla respiratoria, el acceso vascular se hace en el cuello por canalización de la vena yugular interna y la arteria carótida común.
El circuito incluye una bomba sanguínea, una membrana pulmonar, tubos y conductos. Dentro de la bomba, la presión de succión no debe ser menor de 300 mmHg y la presión de salida no debe exceder los 400 mmHg. La hemoglobina plasmá tica debe ser menor de 10 mg/dl. La membrana pulmonar es una membrana porosa de silicona o polimetil-penteno y su capacidad de intercambio gaseoso está determinada por la tasa de flujo y la entrega máxima de oxígeno. La tasa de flujo hace referencia a la sangre venosa que será completamente saturada al salir de la membrana pulmonar y la entrega máxima de oxígeno es la cantidad de oxígeno liberada por minuto, calculada como la diferencia entre el contenido de oxígeno de entrada y de salida de la membrana. Estas variables determinan el tipo de membrana. Es importante mantener una mayor presión al lado arterial que al lado venoso, para evitar la aparición de embolismo gaseoso al igual que mantener la bomba por debajo del nivel del paciente.
Se agregan cristaloides al circuito. También, se puede adicionar 12,5 g de albúmina para cubrir las superficies, glóbulos rojos para llevar el hematocrito a valores de 30 % a 40 %, una unidad de heparina por cada ml de cristaloide y calcio para reemplazar el calcio unido al citrato de la sangre almacenada. Al momento de la canalización, se administra un bolo de heparina de 50 a 100 μ/kg. Es necesario un intercambiador de calor.
Se monitorizan el flujo sanguíneo, las presiones sanguíneas, la saturación de O2 antes y después de la membrana y los gases sanguíneos.
Durante el manejo de la oxigenación por membrana extracorpórea, se debe prestar especial atención al flujo sanguíneo (presiones en el circuito, aire, coágulos), la oxigenación, la eliminación de CO2, los valores del tiempo de coagulación activado horario para ajustarlo a 1,5 del normal durante la infusión de heparina, el número de plaquetas y los niveles de fibrinógeno.
El respirador debe ser manejado para permitir el reposo pulmonar, con bajas frecuencias y tiempos inspiratorios prolongados, presión inspiratoria de meseta baja (menos de 25 cm H2O), FiO2 baja (menor de 30 %) y PEEP entre 5 y 15 cm de H2O. El respirador puede ser manejado en modo de Ventilación de Liberación de Presiones en vía aérea (APRV) con presión positiva continua y liberación ocasional de presión.
El destete es llevado a cabo utilizando el flujo más bajo, para proveer un adecuado soporte con parámetros respiratorios bajos y pequeñas dosis de vasopresores. Se realiza a medida que la función orgánica mejora, luego de lograr un soporte menor de 30 %.
Existe una variación entre las instituciones con respecto al tiempo ideal para el reparo de la hernia diafragmática congénita en pacientes en oxigenación por membrana extracorpórea, procedimiento que debe ser desarrollado por cirujanos con experiencia en ello y con consideración especial de la hemostasia cuando se usa anticoagulación.
El registro internacional reporta una supervivencia de 85 % con el soporte vital extracorpóreo y de 75 % al dar de alta a los neonatos en oxigenación por membrana extracorpórea por falla respiratoria. Se recomienda hacer seguimiento para identificar problemas en el desarrollo neurológico.
Pronóstico
El nacimiento y la atención en centros de cuidado terciario experimentados parecen mejorar las posibilidades de supervivencia (12). La vía del parto de elección en casos de hernia diafragmática congénita es desconocida. En un estudio con 548 pacientes, las tasas de supervivencia fueron de 71 % con cesárea programada, de 70 % con parto vaginal inducido y de 67 % con parto vaginal espontáneo, sin diferencias significativas. No obstante, este estudio no fue de asignación aleatoria (24).
Existen algunas condiciones que han mostrado empeoramiento de la supervivencia en casos de hernia diafragmática congénita. Entre ellas se encuentran la localización intratorácica del hígado y la relación de las áreas transversales del pulmón y del tórax (P/T) ésta última se gradúa como leve (relación mayor de 0,13 con una tasa de mortalidad de 0 %), moderada (relación entre 0,08 y 0,13, con una tasa de mortalidad del 30 %) o grave (relación menor de 0,08, con una mortalidad del 100 % cuando se asocia a herniación hepática).
Desde el punto de vista clínico, la dificultad respiratoria en las primeras seis horas del nacimiento refleja un compromiso pulmonar mayor y se asocia con tasas de mortalidad más altas. En el tratamiento postoperatorio inmediato, se continúa la asistencia respiratoria mecánica, el tratamiento de la hipertensión pulmonar y el empleo de inotrópicos para mantener la estabilidad hemodinámica. Es muy importante mantener un adecuado nivel de analgesia y sedación, y un control lo más estricto posible del estado ácido-básico.
CONCLUSIONES
La hernia diafragmática congénita es una entidad infrecuente, cuya presentación clínica varía desde síntomas leves hasta incompatibles con la vida, dependiendo del grado de hipoplasia pulmonar y, las enfermedades concomitantes. Es muy importante el diagnóstico prenatal en la creación de un plan de manejo adecuado, que comprenda la atención en un centro especializado por un equipo de trabajo multidisciplinario. Debe hacerse una evaluación completa, buscando identificar alteraciones cardiopulmonares, hidroelectrolíticas y ácido-básicas que puedan complicar aún más la deficiente función pulmonar.
Uno de los principales problemas relacionados con el manejo anestésico de estos pacientes es su ventilación. Según la gravedad del cuadro, se usa desde asistencia respiratoria controlada por presión hasta asistencia respiratoria oscilatoria de alta frecuencia y oxigenación por membrana extracorpórea.
En el caso de esta paciente, cuyo pronóstico era ominoso dado el compromiso pulmonar bilateral, habría sido útil la valoración interdisciplinaria que involucrara al grupo de anestesiología de la entidad, desde la fase antenatal, para el planeamiento de su manejo quirúrgico posnatal. Se realizó una monitorización básica encaminada a la prevención de crisis hipóxicas, las cuales se presentaron en dos ocasiones relacionadas con el traslado de la paciente, que fueron detectadas oportunamente y manejadas de la misma forma. En el manejo respiratorio, que fue de gran dificultad, utilizamos asistencia respiratoria controlada por presión buscando las presiones más bajas posibles en la vía aérea, asociada al empleo de inotrópicos e indodilatadores (ej. milrinone, dobutamina) tratando de mantener la estabilidad hemodinámica. La evolución postoperatoria correspondió con el pronóstico.
REFERENCIAS
1. Hartnett KS. Congenital diaphragmatic hernia: advanced physiology and care concepts. Adv Neonat Care. 2008;8(2):107-15. [ Links ]
2. Coté Ch J. Anestesia pediátrica: Anestesia para cirugía pediátrica y neonatal. En: Miller R. Anestesia de Miller. 5a ed. Madrid: Elsevier; 2005. p. 2396-97. [ Links ]
3. Steinhorn RH. Congenital diaphragmatic hernia Internet. Omaha: E-medicine; 2009. citado 2008 Ene 20 Disponible en: http://emedicine.medscape.com/article/978118-overviewe. [ Links ]
4. Holder AM, Klaassens M, Tibboel D, de Klein A, Lee B, Scott DA. Genetic factors in congenital diaphragmatic hernia. Am J Hum Genet. 2007;80(5):825-45. [ Links ]
5. De Lorimier AA, Tierney DF, Parker HR. Hypoplastic lungs in fetal lambs in surgically produced congenital diaphragmatic hernia. Surgery. 1967;62:12-7. [ Links ]
6. Narayan H, De Chazal R, Barrow M, McKeever P, Neale E. Familial congenital diaphragmatic hernia: prenatal diagnosis, management, and outcome. Prenat Diagn. 1993;13(10):893-901. [ Links ]
7. Hedrick HL, Adzick NS. Congenital diaphragmatic hernia: Prenatal diagnosis and management. In: Rose BD (editor), UpToDate in medicine. Wellesley: UpToDate; 2009. [ Links ]
8. Lewis N, Glick PL. Diaphragmatic hernias Internet. Omaha: E-medicine; 2008. citado 2008 Jun 2. Disponible en: http://emedicine.medscape.com/article/934824-overview. [ Links ]
9. Hansen TN, Corbet A, Ballard RA. Disorders of the chest wall, pleural cavity, and diaphragm. In: Taeusch HW, Ballard RA, Gleason CA (editors). Avery´s Diseases of the Newborn. 8th Ed. Philadelphia: WB Saunders; 2005. p. 759-78. [ Links ]
10. Graham G, Devine PC. Antenatal diagnosis of congenital diaphragmatic hernia. Semin Perinatol. 2005;29(2):69-76. [ Links ]
11. Wung JT, Sahni R, Moffitt ST, Lipsitz E, Stolar CJ. Congenital diaphragmatic hernia: survival treated with very delayed surgery, spontaneous respiration, and no chest tube. J Pediatr Surg. 1995;30(3):406-9. [ Links ]
12. Logan JW, Rice HE, Goldberg RN, Cotten CM. Congenital diaphragmatic hernia: a systematic review and summary of best-evidence practice strategies. J Perinatol. 2007;27(9):535-49. [ Links ]
13. Lally KP, Paranka MS, Roden J, Georgeson K E, Wilson J M, Lillehei C W, et al. Congenital diaphragmatic hernia. Stabilization and repair on ECMO. Ann Surg. 1992;216(5):569-73. [ Links ]
14. Gaxiola A, Varon J, Valladolid G. Congenital diaphragmatic hernia: an overview of the etiology and current management. Acta Paediatr. 2009;98(4):621-7. [ Links ]
15. Saura L, Castanon M, Prat J, Albert A, Caceres F, Moreno J, et al. Impact of fetal intervention on postnatal management of congenital diaphragmatic hernia. Eur J Pediatr Surg. 2007;17(6):404-7. [ Links ]
16. Chiu PP, Sauer C, Mihailovic A, Adatia I, Bohn D, Coates AL, et al. The price of success in the management of congenital diaphragmatic hernia: is improved survival accompanied by an increase in longterm morbidity? J Pediatr Surg. 2006;41(5):888-92. [ Links ]
17. Chess PR. The effect of gentle ventilation on survival in congenital diaphragmatic hernia. Pediatrics. 2004;113(4):917. [ Links ]
18. Datin-Dorriere V, Walter-Nicolet E, Rousseau V, Taupin P, Benachi A, Parat S, et al. Experience in the management of eighty-two newborns with congenital diaphragmatic hernia treated with high-frequency oscillatory ventilation and delayed surgery without the use of extracorporeal membrane oxygenation. J Intensive Care Med. 2008;23(2):128-35. [ Links ]
19. Ng GY, Derry C, Marston L, Choudhury M, Holmes K, Calvert SA. Reduction in ventilator-induced lung injury improves outcome in congenital diaphragmatic hernia? Pediatr Surg Int. 2008;24(2):145-50. [ Links ]
20. Lally KP. Extracorporeal membrane oxygenation in patients with congenital diaphragmatic hernia. Semin Pediatr Surg. 1996;5(4):249-55. [ Links ]
21. Glick PL, Leach CL, Besner GE, Egan EA, Morin FC, Malanowska-Kantoch A, et al. Pathophysiology of congenital diaphragmatic hernia. III: Exogenous surfactant therapy for the high-risk neonate with CDH. J Pediatr Surg. 1992;27(7):866-9. [ Links ]
22. Extracorporeal Life Support Organization (ELSO). Patient Specific Supplements to the ELSO General Guidelines April 2009 Internet. Ann Arbor: Extracorporeal Life Support Organization; 2009. citado 2010 Ene 28. Disponible en: http://www. elso.med. umich.edu/Guidelines.html [ Links ]
23. Conrad SA, Rycus PT, Dalton H. Extracorporeal Life Support Registry Report 2004. ASAIO J. 2005;51(1):4- 10. [ Links ]
24. Frenckner BP, Lally PA, Hintz SR, Lally KP; Congenital Diaphragmatic Hernia Study Group. Prenatal diagnosis of congenital diaphragmatic hernia: how should the babies be delivered? J Pediatr Surg. 2007;42(9):1533-8. [ Links ]











 text in
text in