Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.38 no.4 Bogotá Oct./Dec. 2010
Investigación Científica y Tecnológica
Anestesia espinal con levobupivacaína hiperbárica al 0,75 % para artroscopia ambulatoria de rodilla: estudio aleatorio doble ciego que compara tres dosis diferentes
Fredy Ariza Cadena*, Luis Fernando González Arboleda*, Jaime Humberto Jordán*, Jorge Humberto Mejía Mantilla*, Carmen Sofía Cárdenas*, Rafael Ordóñez*, Paulo José Llinás**
* Depto de Anestesiología, Reanimación y Clínica del Dolor. fredyariza@hotmail.com
** Departamento de Ortopedia. Fundación Valle de Lili. Depto de Anestesiología, centro de ortopedia y fracturas, Cali, Colombia. Correspondencia a Fredy Ariza Cadena. fredyariza@hotmail.com
Recibido: agosto 2 de 2010. Enviado para modificaciones: agosto 18 de 2010. Aceptado: agosto 31 de 2010
Resumen
Objetivo. Evaluar la probabilidad de bloqueo motor a través del tiempo, al comparar tres dosis de levobupivacaína hiperbárica (LBPH) al 0,75 %, utilizando una técnica espinal unilateral.
Métodos. 180 pacientes ASA III entre 18 y 60 años programados para artroscopia unilateral de rodilla fueron aleatorizados prospectivamente a recibir 7,5 mg (n = 59), 9,37 mg (n = 61) y 11,25 mg (n = 60) de LBPH al 0,75 %, a través de una aguja Whitacre 27gauge, y fueron dejados en decúbito lateral por cinco minutos. Un observador independiente evaluó el nivel de bloqueo motor y sensitivo luego del retorno a la posición supina, al final de la cirugía y cada diez minutos en UCPA hasta el alta.
Resultados. No hubo diferencias demográficas o en las tasas de falla de bloqueo al comparar los grupos. El tiempo de resolución completa del bloqueo motor fue menor cuando se utilizó 7,5 mg (145 ± 49 frente a 156 ± 65 frente a 170 ± 70,5 min., respectivamente. P = 0,006), así como los tiempos de permanencia en UCPA (155 ± 45 frente a 178 ± 70 frente a 184 ± 72 min., respectivamente, P = 0,004), sin diferencias en los tiempos de resolución del bloqueo sensitivo. La probabilidad de resolución del bloqueo motor a los 200 min. fue significativamente mayor en el grupo de 7,5 mg [0,95 (95 % CI 0,84 0,98) frente a 0,80 (0,67 0,88) frente a 0,73 (0,59 0,82, respectivamente. OR: 1,84 (95 % CI 1,28 2,64].
Conclusión. 7,5 mg de LBPH al 0,75 % por vía espinal es una dosis eficaz y segura en pacientes sometidos a procedimientos artroscópicos unilaterales de rodilla, lo que disminuye significativamente su estancia en recuperación y la duración del bloqueo motor.
Palabras clave: Anestesia raquidea, anestésicos locales, procedimientos quirúrgicos ambulatorios, artroscopia, rodilla (Fuente: DeCS, BIREME).
Summary
Objetive. To assess the probability of motor block through time by means of a comparison between three doses of 0.75 % hyperbaric levobupivacaine (HLBP) using a unilateral spinal technique.
Methodos. 180 ASA III patients between 18 and 60 years of age scheduled for unilateral knee arthroscopy were randomized prospectively to receive 7.5 mg (n = 59), 9.37 mg (n = 61) and 11.25 mg (n = 60) of 0.75 % HLBP through a 27gauge Whitacre needle, and were left in a lateral decubitus position for five minutes. An independent observer assessed the level of motor and sensory block after returning to the supine position, at the end of surgery, and every ten minutes in the PACU until discharge.
Results. There were no diferences in demographics or failure rates among the groups among the groups. The time for complete resolution of the respecmotor block was shorter when 7.5 mg were used (145 ± 49 vs. 156 ± 65 vs. 170 ± 70.5 min, respectively. P = 0,006). Length of stay in the PACU was also shorter (155 ± 45 vs. 178 ± 70 and 184 ± 72 min, respectively, P = 0,004), with no difference in the time periods for the resolution of the sensory block. The probability of block resolution after 200 minutes was significantly higher in the group receiving 7.5 mg [0.95 (95 % CI 0.84 0.98) vs. 0.80 (0.67 0.88) vs. 0.73 (0.59 0.82), respectively. OR: 1.84 (95 % CI 1.28 2.64].
Conclusions. The spinal administration of 7.5 mg of 0.75 % HLBP is effective and safe in patients undergoing unilateral arthroscopic procedures of the knee. This reduces length of stay in the recovery room and the duration of the motor block.
Keywords: Spinal anesthesia, levobupivacaine, ambulatory surgical procedures, arthroscopy, knee (Source: MeSH, NLM).
Introducción
La anestesia espinal para procedimientos ambulatorios de miembros inferiores podría considerarse una técnica con varias ventajas sobre la anestesia general, cuando se evalúa la utilización de recursos, la satisfacción del paciente y la analgesia tanto intraoperatoria como en el postoperatorio inmediato (1). Publicaciones recientes han mostrado que dosis bajas de anestésico local asociadas con lateralización del bloqueo agilizan la aparición de condiciones óptimas al momento del alta y un menor consumo de opioides postoperatorios (2,3). La bupivacaína racémica espinal en dosis bajas para procedimientos artroscópicos de rodilla muestra un perfil clínico adecuado, pero poco se sabe acerca del comportamiento de su isómero levógiro considerado como una alternativa con menores efectos cardiovasculares, similar potencia y un comportamiento clínico equiparable (46).
La levobupivacaína (LBP) es un enantiómero simple del hidroclorhidrato de bupivacaína, descrita químicamente como (S)1butil2piperidulformo2’, 6’xylidide hidrocloridrato. Su perfil farmacodinámico por vía subaracnoidea permite un mayor bloqueo sensitivo que motor, respecto a la bupivacaína racémica cuando se utilizan soluciones isobáricas (7). Paradójicamente, los datos obtenidos de estudios donde se comparan soluciones hiperbáricas sugieren un mayor tiempo de resolución del bloqueo espinal cuando se usan dosis equipotentes en concentraciones iguales (0,5 %, 8 mg) (8).
Poco se han estudiado los efectos comparativos de dosis decrecientes de LBP en cuanto a la duración del bloqueo motor y la calidad de analgesia intraoperatoria, y no es claro si existe una diferencia clínica real en cuanto a las ventajas que promueven el uso de este senantiómero en dosis bajas por vía espinal. El objetivo de este estudio clínico aleatorizado fue evaluar la probabilidad de bloqueo motor a través del tiempo y el perfil clínico, al comparar tres diferentes dosis de LBP hiperbárica (LBPH) al 0,75 % (7,5, 9,37 y 11,25 mg), utilizando una técnica espinal unilateral corta (cinco minutos) y recrear la situación de muchas salas de cirugía donde el bloqueo se realiza en el quirófano mismo y donde el manejo eficaz de los tiempos de inducción es fundamental para la realización de jornadas arduas de cirugía artroscópica ambulatoria unilateral de rodilla.
Métodos
Con aprobación del CIEM se diseñó un estudio prospectivo aleatorizado doble ciego de grupos paralelos, con una relación 1:1:1, en el que se incluyeron, previo consentimiento informado, pacientes con estado físico ASA III, entre 18 y 60 años, programados para artroscopia ambulatoria unilateral de rodilla en un hospital universitario de nivel IV y en una clínica privada de cirugía ortopédica. Fueron excluidos aquellos sujetos con patologías cardiacas o pulmonares no compensadas, quienes hubiesen consumido antiplaquetarios o anticoagulantes durante la última semana previa al procedimiento y pacientes programados para procedimientos adicionales no artroscópicos, bilaterales o reconstrucciones ligamentarias complejas.
Previa monitorización estándar no invasiva, todos los pacientes recibieron un bolo de lactato de Ringer de 5 ml/kg, posterior a lo cual fueron colocados en posición decúbito lateral con el miembro por intervenir en posición dependiente, tratando de mantener el nivel de la mesa quirúrgica lo más neutral posible. Luego de un bolo de midazolam IV (0,05 mg/kg) se realizó la punción lumbar por abordaje medial en los interespacios L2L3 o L3L4, utilizando una aguja espinal Whitacre 27gauge, momento en el cual fueron asignados aleatoriamente a recibir 7,5 mg (grupo Levo7,5, n = 59), 9,37 mg (grupo Levo9,37, n = 61) y 11,25 mg (grupo Levo11,25, n = 60) de LBPH al 0,75 %. La aleatorización se realizó con base en una asignación en bloques balanceados dinámicos y mediante un sistema de sobres cerrados.
Luego de obtener líquido cefalorraquídeo de manera libre, el orificio lateral de la aguja fue dirigido hacia el miembro dependiente. La dosis generada por el sobre de aleatorización fue envasada en una jeringa de 3 ml y aplicada a través de la aguja espinal, a una velocidad de 0,1 ml/seg., sin posteriores maniobras de aspiración al final de la inyección. Cada asignación y aplicación del medicamento fue realizada por uno de los anestesiólogos participantes de este estudio que estuviera disponible, siempre y cuando no formara parte directa del manejo intraoperatorio durante cirugía. Todos los pacientes se dejaron en la misma posición por un periodo de cinco minutos, luego de lo cual retornaron a la posición supina, para dar inicio al procedimiento artroscópico.
Un observador independiente cegado a la dosis asignada evaluó el bloqueo motor y sensitivo solamente del lado quirúrgico, inmediatamente después del retorno a la posición supina y luego de colocar los vendajes sobre el sitio quirúrgico al final de la cirugía. El bloqueo motor fue evaluado utilizando la escala modificada de Bromage (1 = incapaz de mover los pies o las rodillas; 2 = capaz de mover sólo los pies; 3 = empieza a mover las rodillas; 4 = debilidad detectable de la cadera en supino [flexión completa de rodillas]; 5 = no se detecta debilidad de la cadera en supino; 6 = capaz de doblar parcialmente las rodillas, estando de pie).
El bloqueo sensitivo fue evaluado según la tolerancia a la estimulación eléctrica transcutánea (EET) determinada en cuatro sitios quirúrgicos comunes: cara lateral de tobillo (S1), cara medial de la rodilla (L3), región inguinal (T12) y ombligo (T10), mediante un estimulador de nervio perilumbar férico (ENP Ministim® model MSIV, Organon, Dublín, Irlanda), debidamente calibrado, usando tétanos de 50Hz por cinco segundos inicialmente a 10 mA, hasta un máximo de 60 mA. Este límite máximo fue escogido con base en estudios previos que mostraron que EET a 60 mA eran equivalentes a la intensidad de la estimulación causada por una incisión quirúrgica (9,10).
Al momento de inicio del procedimiento, el anestesiólogo encargado del caso, quien había sido previamente instruido sobre la metodología, evaluó y registró la calidad de la analgesia intraoperatoria como suficiente, parcialmente suficiente o insuficiente. En el caso de hallar parcialmente insuficiente el bloqueo, se consideró la administración de un bolo de 50 mcg de fentanyl y 12 mg de midazolam, seguido de un lapso de cinco minutos para continuar. Si llevado a cabo este tiempo las condiciones de analgesia eran inadecuadas para continuar con el procedimiento, se procedía a realizar inducción y mantenimiento bajo anestesia general. Todos los pacientes recibieron al final del procedimiento una infiltración intraarticular de 20 ml de bupivacaína al 0,25 %. No se utilizó torniquete en ningún caso.
La hipotensión relevante (disminución > 30 % de la presión sistólica de base) fue tratada mediante bolos de 1 mg de etilefrina (Effortil; Boehringer Ingelheim, Colombia) por vía endovenosa hasta obtener presiones adecuadas; la presencia de bradicardia (< 50 latidos/min.) fue tratada con bolos de 0,5 mg de atropina por vía endovenosa. Si se evidenciaban saturaciones de pulso inferiores a 92 %, se administró oxígeno por cánula nasal a 3 Lt/min. Cualquier evento adverso durante el intraoperatorio fue registrado en el formato único de recolección de datos intraoperatorio. Al finalizar el procedimiento, todos los pacientes recibieron una dosis de dipirona (metamizol) 2,5 g y/o diclofenaco sódico 75 mg por vía endovenosa.
Independiente del curso del intraoperatorio, todos los pacientes continuaron su seguimiento por una enfermera cegada al grupo de aleatorización y previamente entrenada sobre la metodología de evaluación, desde su llegada inmediata a la UCPA y cada diez minutos, hasta el momento en que se consideró que tanto el bloqueo motor como el sensitivo hubiesen sido resueltos por completo. Durante este periodo se registró la presencia de eventos adversos y la necesidad de fármacos para analgesia diferentes a los estipulados en el protocolo. Se consideraron criterios para el alta, la presencia de signos vitales estables, la capacidad para tolerar líquidos por vía oral y la ausencia de dolor o náusea. Todos los pacientes fueron instruidos en consultar a urgencias si se presentaba cefalea importante, dolor de espalda, alteraciones neurológicas en los miembros inferiores, o cualquier otro síntoma atípico.
Durante toda la investigación se realizaron calibraciones periódicas del ENP para garantizar la correcta evaluación del bloqueo sensitivo. Se planeó un análisis interino para definir la viabilidad y la seguridad del estudio a la mitad del reclutamiento. De igual forma, durante ese periodo se realizó una prueba de concordancia interobservador (índice Kappa) con dos observadores cegados que evaluaron simultáneamente a 13 (8 %) del total de sujetos.
El cálculo de la muestra requerida para el presente estudio se basó en la media y la desviación estándar para la resolución del bloqueo motor reportadas previamente (2,3). Se calculó que se necesitarían 165 pacientes para detectar una diferencia en el OR de bloqueo motor de 0,5 a los 200 minutos, utilizando un error α de 0,05 y un poder de 0,8. Sin embargo, presuponiendo alrededor de un 10 % de faltantes de información y/o pérdidas, se aproximó la muestra total a 180 pacientes (60 por grupo) utilizando la fórmula de Schoenfeld para análisis de tiempo de falla, al presumir que todos los pacientes eventualmente presentarían el evento.
El análisis fue realizado por un estadístico independiente utilizando el programa Stata 11.0 (StataCorp, LP). Se realizaron estadísticas descriptivas de las variables continuas; se estimó la distribución de los datos así como sus medidas de tendencia central y de dispersión. Ya que se presumía que la distribución del bloqueo motor y tiempo de descarga producirían una desviación de los datos hacia la derecha, lo cual no cumpliría con los criterios de normalidad y homogeneidad implícitos en el análisis de varianza, se decidió realizar de manera alterna una transformación logarítmica para intentar normalizar las distribuciones.
Dado lo anterior, para la comparación entre grupos se utilizaron los métodos de Bonferroni y Wilcoxon en el caso de variables continuas (si no se cumplían los criterios de normalidad). Las variables categóricas fueron analizadas mediante la prueba de χ2, estimado por el log de la verosimilitud (log likelihood). Se construyeron curvas de probabilidad de tiempo para la resolución del bloqueo motor, al utilizar curvas de sobrevida globales y luego estratificar por grupo de tratamiento. Una vez calculados los IC 95 %, se estimó la significancia estadística mediante la prueba de logrank test. Si las curvas de sobrevida (Kaplan Meier) no reportaban diferencias significativas entre los grupos, se planteó la posibilidad de realizar un ajuste de las razones de tasas por las covariadas incluidas mediante modelos multivariados de riesgos proporcionales (modelo de Cox). No se planeó realizar análisis de subgrupos.
Resultados
Entre junio de 2006 y diciembre de 2009 se aleatorizaron, hasta completar el tamaño de muestra, a 183 pacientes sucesivos, de los cuales 3 tuvieron que ser retirados del análisis debido a que no recibieron el tratamiento asignado (n = 2) y por datos incompletos en recuperación (n = 1) (figura 1). A partir de la aleatorización número 102 se adicionó previa verificación de condiciones por el CIEM y el Instituto de Investigaciones Clínicas (IIC) de la Fundación Valle del Lili, un nuevo centro que participó reclutando pacientes de manera simultánea hasta el final del estudio.
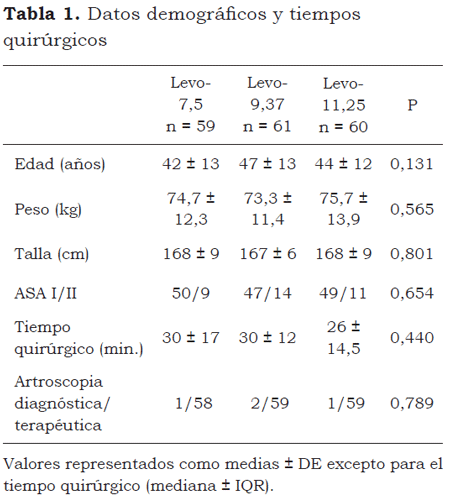
Se analizaron los 180 pacientes restantes (grupo Levo7,5, n = 59; grupo Levo9,37; n = 61 y grupo Levo11,25, n = 60), sin encontrar diferencias en las variables demográficas al analizar los tres grupos entre sí (tabla 1). En ninguno de los grupos se presentaron episodios de inestabilidad hemodinámica que requirieran maniobras adicionales de expansión de volumen o vasopresores. Las evaluaciones realizadas de manera dual mostraron un grado significativo de concordancia interobservador (Κ de Cohen = 0,775; p < 0,001) para las valoraciones sucesivas de bloqueo motor y sensitivo.
Al analizar el número de pacientes con bloqueo ineficaz para realizar el procedimiento quirúrgico no se evidenciaron diferencias significativas (2/59 frente a 3/61 frente a 2/60 para los grupos Levo7,5, 8,25 y 11,25, respectivamente; p = 0,303). Treinta y tres pacientes (56 %) en el grupo Levo7,5, 27 (44 %) del grupo Levo9,37 y 21 (35 %) del grupo Levo11,25 fueron capaces de pasarse por sí solos a la camilla al final de cirugía (p = 0,022) (tabla 2).
Los tiempos en que se alcanzó la resolución completa del bloqueo motor fueron significativamente diferentes al comparar los grupos (145 ± 49 min. grupo Levo7,5, 156 ± 65 min. grupo Levo9,37 y 170 ± 70,5 min. grupo Levo11,25; p = 0,006), sin diferencias en los tiempos de resolución del bloqueo sensitivo (tabla 2). El tiempo de permanencia en UCPA también fue significativamente menor para el grupo Levo7,5 (155 ± 45 frente a 178 ± 70 y 184 ± 72; p = 0,004). La posibilidad de presentar bloqueo motor a los 200 minutos luego de la inyección intratecal fue significativamente mayor para el grupo Levo7,5 [0,95 (IC 95 % 0,840,98) frente a 0,80 (0,67 0,88), frente a 0,73 (0,59 0,82)], al analizar las tablas de resolución a través del tiempo (Figura 2 y Tabla 3. OR: 1,84 [IC 95 % 1,282,64], logrank test; p = 0,001).
Ninguno de los pacientes presentó eventos adversos en UCPA o requirió estrategias adicionales fuera de lo establecido en el protocolo para manejo del dolor postoperatorio. No se presentaron casos de cefalea pospunción u otras complicaciones que requirieran consultar a urgencias o manejo adicional.
Discusión
Este estudio prospectivo, aleatorizado doble ciego compara tres dosis diferentes de LBPH hiperbárica al 0,75 % en pacientes llevados a procedimientos artroscópicos unilaterales de rodilla, lo que demuestra que dosis tan bajas como 7,5 mg ofrecen los mejores resultados en cuanto a estancia en recuperación y duración del bloqueo motor, sin afectar las tasas de falla del bloqueo para este tipo de procedimientos.
Una revisión sistemática reciente realizada por Nair y colaboradores, que analizó 17 estudios clínicos aleatorios, concluyó que dosis de BPV hiperbárica al 0,5 % tan bajas como 45 mg eran suficientes para proveer condiciones intraoperatorias adecuadas en artroscopia ambulatoria de rodilla (11). Con tan sólo unos pocos estudios que comparaban LBPH al 0,5 % con la mezcla racémica y con ropivacaína, hasta el momento no se había evaluado de manera aleatoria la eficacia intraoperatoria y la resolución del bloqueo motor con tres dosis decrecientes de LBPH al 0,75 %.
Al realizar el análisis a priori de los desenlaces principales mediante un método sin ajuste por covariadas, como el descrito por Kaplan y Meier, se encontró en primera instancia una diferencia significativa al comparar el grupo de menor dosis frente a los demás (logrank test), por lo que no fue necesario realizar ajustes subsecuentes o implementación de otras metodologías de análisis estadístico para este estudio.
A diferencia de múltiples reportes en pacientes para cirugía de miembros inferiores, nuestro estudio mostró unas tasas de falla del bloqueo correspondientes al 3 % 4 % independiente de la masa total de agente inyectada, a diferencia de Casati y colaboradores, quienes reportaron unas tasas de efectividad del 100 % cuando compararon BPV hiperbárica (0,5 %; 8 mg), LBPH (0,5 %; 8 mg) y ropivacaína hiperbárica (0,5 %; 12 mg) (12). Esto puede deberse a que, a pesar de la estandarización en la técnica de inyección, existen diferencias sustanciales en la habilidad y capacidad para vencer factores tan importantes como las dificultades técnicas durante la fase de inyección del anestésico local.
Al respecto, un estudio realizado por BrunBuisson y colaboradores en pacientes de cirugía ortopédica de un hospital universitario reportó unas tasas de falla de los bloqueos espinales con BPV hasta del 9,6 %, con una disminución significativa cuando se utilizaron técnicas espinales continuas (4,8 %) (13), lo cual concordaba con un estudio previo realizado por el mismo autor, en el que se logró disminuir hasta un máximo de 3 % (14). Lo anterior nos hace sugerir que las tasas de falla de nuestro estudio clínico se encuentran dentro del rango esperable para la práctica clínica usual, y resaltar el hecho de que éstas no fueron significativamente diferentes al comparar los grupos.
Sobre los tiempos de estancia en recuperación y de resolución completa del bloqueo motor encontramos una disminución significativa con dosis menores de LBPH que podría ser importante en aquellos servicios donde las prolongaciones de estancias en recuperación son un asunto trascendental para la dinámica de los pacientes ambulatorios. La lidocaína por vía espinal fue por muchos años el medicamento de elección para procedimientos ambulatorios cortos, por la rapidez en la resolución del bloqueo, pero infortunadamente los reportes contundentes de síntomas neurológicos persistentes pusieron en alerta su utilización por esta vía (15,16).
Cappelleri y colaboradores compararon 7,5 y 5 mg de LBPH al 0,5 %, con 7,5 mg de ropivacaína hiperbárica al 0,75 %; encontraron que LBPH 5 mg era tan eficaz y equiparable en términos de la resolución del bloqueo motor como la ropivacaína 7,5 mg, pero con una mayor potencia (razón de equipotencia 1 a 1,5). Sin embargo, los autores tuvieron que realizar manualmente las diluciones para obtener las mezclas hiperbáricas (17). Las presentaciones comerciales de LBPH al 0,75 % están disponibles en muchos países y por ello utilizamos dichas concentraciones en nuestro estudio. Estas últimas observaciones harían pensar que es posible disminuir aún más la dosis de LBPH, ya que, en últimas, es más importante la masa total del anestésico local que su concentración, cuando tratamos de predecir la intensidad del bloqueo por vía espinal.
Luego de múltiples discusiones metodológicas, se decidió no utilizar de manera uniforme opioides en este estudio, ya que se podrían enmascarar eventos directamente dependientes de la dosis utilizada de LBPH, como el dolor postoperatorio y la sensibilidad a la EET, al tiempo que incrementarían la incidencia de eventos adversos, como el prurito y la náusea y vómito postoperatorios. La revisión sistemática realizada por Neil y colaboradores mostró que la utilización concomitante de fentanilo con anestésicos locales hiperbáricos en bajas dosis por vía espinal incidía menos en los tiempos de descarga, a la vez que incrementaba la incidencia de náusea y prurito de manera significativa.
Aunque no encontramos diferencias significativas en la incidencia de eventos adversos como incremento en el consumo de analgésicos, NVPOP, prurito o inestabilidad hemodinámica, nuestro estudio falló en no medir la incidencia de otros eventos tan importantes como la retención urinaria postoperatoria. Voelckel y colaboradores reportaron recientemente que la incidencia de este fenómeno no variaba de manera significativa con el bloqueo unilateral, a pesar de utilizar bajas dosis de BPV hiperbárica al 0,5 %, lo cual presumimos no debe ser muy diferente para el caso de LBPH (18). La retención urinaria aguda es un evento muy frecuente, pero subvalorado en los pacientes sometidos a anestesia espinal; por ello, creemos que faltan estudios clínicos con suficiente poder para analizar de manera puntual este tema que consideramos una causa común de retraso en el alta de pacientes ambulatorios sometidos a anestesia espinal.
En conclusión, nuestro estudio muestra que 7,5 mg de LBPH al 0,75 % es una dosis eficaz para asegurar condiciones adecuadas de bloqueo espinal para procedimientos artroscópicos ambulatorios unilaterales de rodilla cuando se utiliza una técnica espinal unilateral corta. Adicionalmente, estas dosis bajas de LBPH se asocian con mayor probabilidad de resolución temprana del bloqueo motor y estancias más cortas, sin detrimento de la analgesia postoperatoria o aparición de eventos adversos.
AGRADECIMIENTOS
A Marisol Badiel y Jhon H. Loaiza del IIC de la Fundación Valle del Lili, por sus constantes aportes y críticas positivas a esta investigación. Igualmente, a los doctores Eddy Ríos y Óscar Ramírez, por su paciencia y dedicación.
REFERENCIAS
1. Jankowski CJ, Hebl JR, Stuart MJ, Rock MG, Pagnano MW, Beighley CM, et al. A comparison of psoas compartment block and spinal and general anesthesia for outpatient knee arthroscopy. Anesth Analg. 2003;97(4):10039. [ Links ]
2. Fanelli G, Borghi B, Casati A, Bertini L, Montebugnoli M, Torri G. Unilateral bupivacaine spinal anesthesia for outpatient knee arthroscopy. Italian Study Group on Unilateral Spinal Anesthesia. Can J Anaesth. 2000;47(8):74651. [ Links ]
3. Borghi B, Stagni F, Bugamelli S, Paini MB, Nepoti ML, Montebugnoli M, et al. Unilateral spinal block for outpatient knee arthroscopy: a dosefinding study. J Clin Anesth. 2003;15(5):3516. [ Links ]
4. Kokki H, Ylönen P, Heikkinen M, Reinikainen M. Levobupivacaine for pediatric spinal anesthesia. Anesth Analg. 2004;98(1):647. [ Links ]
5. Lee YY, Muchhal K, Chan CK. Levobupivacaine versus racemic bupivacaine in spinal anaesthesia for urological surgery. Anaesth Intensive Care. 2003;31(6):63741. [ Links ]
6. Alley EA, Kopacz DJ, McDonald SB, Liu SS. Hyperbaric spinal levobupivacaine: a comparison to racemic bupivacaine in volunteers. Anesth Analg. 2002;94(1):18893. [ Links ]
7. Lovo C, Montagna A, D´Angelo L, Volpetti S, Redivo M, Crupi D, et al. La levobupivacaina ipobarica nell´anestesia subaracnoidea in regime di daysurgery: confronto con la bupivacaina. Minerva Anestesiol. 2004;70(6):540-1. [ Links ]
8. Moizo E, Marchetti C, Bergonzi PC, Putzu M, Iemi K, De Luca M, et al. Unilateral spinal anestesia for inguinal hernia repair: a prospective, randomized, doubleblind comparison of bupivacaine, levobupivacaine, or ropivacaine. Minerva Anestesiol. 2004;70(6):5423. [ Links ]
9. Zbinden AM, Maggiorii M, PetersenFelix, Lauber R, Thomson DA, Minder CE. Anesthetic depth defined using multiple noxious stimuli during isoflurane/oxygen anesthesia: I. Motor reactions. Anesthesiology. 1994;80(2):25360. [ Links ]
10. McDonald SB, Liu SS, Kopacz DJ, Stephenson CA. Hyperbaric spinal ropivacaine. A comparison to bupivacaine in volunteers. Anesthesiology. 1999;90(4):9717. [ Links ]
11. Nair GS, Abrishami A, Lermitte J, Chung F. Systematic review of spinal anaesthesia using bupivacaine for ambulatory knee arthroscopy. Br J Anaesth. 2009;102(3):30715. [ Links ]
12. Casati A, Moizo E, Marchetti C, Vinciguerra F. A prospective, randomized, doubleblind comparison of unilateral spinal anesthesia with hyperbaric bupivacaine, ropivacaine, or levobupivacaine for inguinal herniorrhaphy. Anesth Analg. 2004;99(5):138792. [ Links ]
13. BrunBuisson V, Bonnet F, Liu N, Delaunay L, Saada M, Porte F, et al. Analysis of failures of spinal anesthesia as a function of practice development in a university hospital. Ann Fr Anesth Reanim. 1991;10(6):53942. [ Links ]
14. BrunBuisson V, Bonnet F, Boico O, Saada M. Failure of spinal anesthesia. Evaluation of the practice at a university hospital. Ann Fr Anesth Reanim. 1988;7(5):3836. [ Links ]
15. Schneider MC, Hampl KF, Kaufmann M. Transient neurologic toxicity after subarachnoid anesthesia with hyperbaric 5% lidocaine. Anesth Analg. 1994;79(3):610. [ Links ]
16. Ackerman WE 3rd. Transient neurologic toxicity after subarachnoid anesthesia with hyperbaric 5% lidocaine. Anesth Analg. 1993;77(6):1306. [ Links ]
17. Cappelleri G, Aldegheri G, Danelli G, Marchetti C, Nuzzi M, Iannandrea G, et al. Spinal anesthesia with hyperbaric levobupivacaine and ropivacaine for outpatient knee arthroscopy: a prospective, randomized, doubleblind study. Anesth Analg. 2005;101(1):7782. [ Links ]
18. Voelckel WG, Kirchmair L, Rehder P, Garoscio I, Krappinger D, Luger TJ. Unilateral anesthesia does not affect the incidence of urinary retention after lowdose spinal anesthesia for knee surgery. Anesth Analg. 2009;109(3):9867. [ Links ]











 text in
text in