Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.38 no.4 Bogotá Oct./Dec. 2010
Investigación Científica y Tecnológica
Uso de sedación profunda asistida por un anestesiólogo en resonancia magnética para población pediátrica
Jorge Andrés Delgado*, Pedro Abad**, Gabriel Jaime Angel***, Juan Fernando Llano****, Francisco Javier Gómez*****, Víctor Daniel Calvo******
* MD, especialista en radiología. Director científico e investigador de la Fundación Instituto de Alta Tecnología Médica de Antioquia. Medellín, Colombia. jorge.delgadojandres@gmail.com, investigacion@iatm.com.co.
** MD, especialista en radiología. Investigador de la Fundación Instituto de Alta Tecnología Médica de Antioquia. Medellín, Colombia.
*** Especialista en enfermería cardiovascular. Jefe de Enfermería e investigador de la Fundación Instituto de Alta Tecnología Médica de Antioquia. Medellín, Colombia.
**** MD, especialista en radiología. Investigador de la Fundación Instituto de Alta Tecnología Médica de Antioquia. Medellín, Colombia.
***** Profesor titular y jefe del Servicio de Anestesiología y Reanimación de la Universidad de Antioquia e investigador de la Fundación Instituto de Alta Tecnología Médica de Antioquia. Medellín, Colombia.
****** Profesor de Bioestadística de la Facultad de Medicina de la Corporación Universitaria Remington e investigador de la Fundación Instituto de Alta Tecnología Médica de Antioquia. Medellín, Colombia.
Recibido: mayo 10 de 2010. Enviado para modificaciones: mayo 20 de 2010. Aceptado: junio 30 de 2010.
Resumen
Introducción. Para la obtención de imágenes con calidad diagnóstica en la población pediátrica por medio de la resonancia magnética es necesario usar la sedación profunda asistida por un anestesiólogo, dado que ésta garantiza la inmovilidad completa del paciente para el adecuado desarrollo del examen.
Objetivo. Describir el uso de sedación profunda asistida por un anestesiólogo en los estudios de resonancia magnética para población pediátrica.
Métodos. Estudio observacional de serie de casos; se eligieron aleatoriamente 113 exámenes de resonancia magnética asistida por anestesiólogo en pacientes menores de 15 años de edad, atendidos en la Fundación Instituto de Alta Tecnología Médica de Antioquia en el 2009; y para la concordancia entre observadores se evaluaron 84 exámenes con sus respectivas series de imágenes.
Resultados. Los tiempos promedio de sedación de las resonancias magnéticas más comunes fueron: cráneo simple, 45,2 ± 12,4 minutos; cráneo contrastado, 46,3 ± 16,7 minutos; cardiaca, 96 ± 24,1 minutos; angio de cráneo, 60 ± 16,8 minutos, y cráneocolumna total, 76,3 ± 32 minutos. Al ajustar por sexo no se hallaron diferencias significativas (p > 0,05). Los medicamentos sedantes empleados para estos exámenes fueron: midazolam, ketamina, propofol, hidrato de cloral y fentanyl. Respecto a la fiabilidad de las series de imágenes de los pacientes con sedación profunda, se halló una excelente concordancia entre observadores (Kappa > 0,9).
Conclusión. Se considera la sedación asistida por un anestesiólogo un procedimiento con baja tasa de complicaciones, el cual puede ser usado con mayor frecuencia en la población pediátrica para la obtención de imágenes con calidad diagnóstica en pacientes con comorbilidades y en procedimientos de resonancia magnética complejos.
Palabras clave: Sedación profunda, imagen por resonancia magnética, psicotrópicos, pediatría (Fuente: DeCS, BIREME)
Summary
Objetive. Obtaining diagnostic quality images in the pediatric population using magnetic resonance imaging, requires the use of deep sedation assisted by the anesthesiologist to ensure the total immobility of the patient for an adequate examination.
Objective. To describe the use of deep sedation assisted by an anesthesiologist in magnetic resonance studies for the pediatric population.
Methodos. Observational study of a series of cases. 113 randomly selected MRI scans, with assisted sedation by an anesthesiologist in pediatric patients aged less than 15, treated at the Fundación Instituto de Alta Tecnología Médica de neAntioquia in 2009. The interobserver consistency was evaluated in 84 examinations with their corresponding series of images.
Results. Average sedation time for the most common MRIs were are follows: cerebral MRI, 45.2 ± 12.4 minutes; cerebral with contrast, 46.3 ± 16.7 minutes; cardiac, 96 ± 24.1 minutes; cerebral angiography, 60 ± 16.8 minutes and cerebraltotal spine, 76.3 ± 32 minutes. No significant genderadjusted differences were found (p > 0.05). The sedatives used for these examinations were: midazolam, ketamine, propofol, chloral hydrate and fentanyl. Excellent interobserver consistency was found in terms of the reliability of the series of images of deep sedation patients (Kappa > 0.9).
Conclusions. Sedation assisted by an anesthesiologist is considered a procedure with a low rate of complications that can be used more often in the pediatric population for obtaining diagnostic quality images in patients with comorbidities and in complex MRI procedures.
Keywords: Deep sedation, magnetic resonance imaging, psychotropic drugs, pediatrics (Source: MeSH, NLM)
Introducción
La imagen por resonancia magnética (IRM) tiene un lugar importante en el diagnóstico de patologías en el sistema nervioso central, el sistema cardiovascular y el sistema músculoesquelético. Con el advenimiento de equipos más potentes y nuevas secuencias de imágenes se han desarrollado en los últimos 15 años técnicas para evaluar de manera no invasiva dichos sistemas, especialmente en población pediátrica (13).
Para obtener una alta calidad con la resonancia magnética (RM), se requiere completa quietud durante el examen; esto es difícil de lograr en la población pediátrica, ya sea por las características propias de su edad o por su estado clínico. Otros aspectos relevantes son: el tipo de RM según indicación clínica, el ambiente claustrofóbico por las dimensiones del equipo o el ruido generado por las ondas de radiofrecuencia necesarias para la obtención de las imágenes, lo que hace indispensable la sedación profunda asistida por un anestesiólogo para obtener exámenes de calidad diagnóstica según grupo de edad pediátrico y confianza para los familiares del paciente (48).
Hasta 1985 no existían guías para el uso de sedación y anestesia (4), pero debido al incremento en el número de reportes de complicaciones, la Academia Americana de Pediatría (AAP) desarrolló las primeras guías de sedación electiva; luego la Sociedad Americana de Anestesiología (ASA) también estableció sus propias guías, las cuales fueron adoptadas por la AAP (4).
En la actualidad, las imágenes obtenidas por RM han demostrado su utilidad diagnóstica, lo que ha generado un mayor requerimiento de éstas por los especialistas clínicos y un trabajo interdisciplinario con el servicio de anestesiología; particularmente con la población pediátrica (9). Sin embargo, para el anestesiólogo es indispensable un adecuado conocimiento del ambiente donde se realiza la RM, para garantizar la seguridad del paciente, la de sus asistentes y la de sí mismo; así como una adecuada sedación y recuperación luego del procedimiento (1).
Los objetivos de la sedación profunda para la realización de RM son: la necesidad de evitar el movimiento, bien sea voluntario o involuntario, la intolerancia al procedimiento, la adecuada inmovilización, la disminución del riesgo de paro cardiorrespiratorio por las condiciones basales del paciente, la necesidad de monitoreo constante debido a inestabilidad hemodinámica o el riesgo de obstrucción de la vía aérea y apnea (10,11). No realizar un procedimiento de RM por no contar con una adecuada sedación profunda, no sólo es contraproducente para el propio paciente, sino que retrasa la instauración de tratamientos apropiados y genera aumento en los costos de la atención (12).
Materiales y métodos
Se realizó un estudio observacional descriptivo de serie de casos en pacientes pediátricos menores de 15 años sedados por un anestesiólogo para resonancia magnética, atendidos en el 2009 en la Fundación Instituto de Alta Tecnología Médica de Antioquia (IATM), ubicado en Medellín, Colombia. Se eligieron 113 exámenes de RM mediante muestreo aleatorio simple con un nivel de confianza del 95 % y una probabilidad de error debido al azar de 0,05; y para la concordancia entre observadores, se seleccionaron 84 exámenes con sus respectivas series de imágenes por medio del factor de corrección de muestra aleatoria de población finita.
Previa revisión, aprobación y autorización por parte del Comité de Ética de la Fundación IATM se accedió a la información de los registros clínicos de los pacientes atendidos; los cuales fueron recopilados del Radiology Information System (RIS) y del Picture Archiving and Communication Systems (PACS). De acuerdo con la Declaración Internacional de Helsinki, el Informe Belmont y la resolución colombiana 8430 de 1993 esta investigación se clasificó sin riesgos.
Protocolización de la sedación profunda en la institución
Cuando el paciente ingresa al servicio de RM, el personal de enfermería hace el diligenciamiento del registro clínico asistencial. Se toman los signos vitales y el médico determina el tipo de sedación que usará durante la resonancia.
Si son pacientes menores de edad y con un peso menor de 30 kg, se administra hidrato de cloral por vía oral, en una dosis de 50 a 75 % del peso corporal, 15 a 20 minutos antes de la RM; se canaliza acceso venoso, se le brinda al paciente los medios de comodidad para inducir el sueño, se monitoriza la oximetría de pulso y se administra oxígeno a bajas dosis (1 o 2 litros por minuto), verificando que el porcentaje de saturación de éste no disminuya de 90 %. Posteriormente, al dormirse el paciente, se pasa a la sala, donde es acostado en la mesa de resonancia, se monitoriza la frecuencia cardiaca, la presión arterial y la oximetría de pulso. Se administra oxígeno por cánula nasal de 1 a 3 litros por minuto; si es necesario, se administra sedación profunda por vía venosa en bajas dosis de midazolam (de 0,05 a 0,1 mg/kg), mezclado con ketamina en bajas dosis (de 0,5 a 1 mg/kg); esto, sin fentanyl para pacientes menores de 2 años. Para pacientes mayores de 2 años o con un peso corporal mayor de 30 kg, se administra midazolam y ketamina en dosis iguales a las anteriormente mencionadas, y fentanyl (de 0,5 a 1 μg/kg de peso corporal). Para ambos grupos de edad se administra conjuntamente propofol más lidocaína al 2 % SE (de 0,5 a 1 mg/kg). Por último, se realiza la resonancia magnética bajo supervisión del anestesiólogo.
Plan de análisis
Para evaluar la calidad del examen de RM se eligieron de forma aleatoria dos médicos radiólogos especialistas en RM, que cumplieron el papel de observadores anónimos para hacer la clasificación mediante un indicador porcentual de series con artificios de movimiento. Por medio de los registros clínicos asistenciales se verificaron la edad, el peso, la indicación del examen y el tipo de RM realizada. El tiempo de sedación se comprobó por medio del registro de sedación de la Fundación IATM, el cual reporta el tiempo en minutos desde el momento en que se inicia el procedimiento de sedación hasta concluirlo. Para la verificación de los medicamentos y la dosis suministrada, se utilizó este mismo formato, en el cual el médico anestesiólogo transcribe los momentos en los que se suministra el medicamento, la dosis y las frecuencias de administración al paciente.
Análisis estadístico
Para el análisis descriptivo se utilizaron distribuciones absolutas, porcentuales y medidas de resumen. Se estableció el criterio de normalidad de las variables: edad, tiempo de sedación y dosis de medicamento suministrado, mediante la prueba KolmogorovSmirnov; para explorar la relación del tiempo de sedación con el tipo de RM y con el medicamento administrado, se aplicó la prueba tstudent; en cuanto a la diferencia entre la dosis del medicamento según el grupo de edad, se utilizó la prueba U de Mann Whitney o la prueba KruskalWallis; para la concordancia entre observadores se utilizó el índice de Kappa de Cohen. Se consideraron significativos los valores de p < 0,05. El análisis de los datos se sedarealizó en el programa estadístico Aabel 20/20 data vision 3.
Resultados
Aspectos demográficos y clínicos
En el presente estudio se revisaron 113 registros clínicos de pacientes pediátricos, de los cuales 53 fueron mayores o iguales a 2 años de edad, con un promedio de 5,1 ± 2,9 años; 55 pacientes lactantes con una edad promedio de 7,9 ± 5,4 meses, y 5 pacientes neonatos con una edad de 16,0 ± 8,7 días. El 61,1 % de los pacientes fueron de género masculino (n = 69).
Respecto a la indicación para sedación profunda, el 46,9 % (n = 53) fue por alteración neurológica debido a retardo en el desarrollo y síndromes asociados; el 13,3 % (n=15), por convulsiones; el 9,7 % (n = 11), por patologías asociadas con vía aérea difícil y patologías cardiopulmonares; el 7,1 % (n = 8) por edad extrema (menores o iguales a un mes); el 6,2 % (n = 7), por RM prolongada mayor a 90 minutos. El resto estuvo constituido por movimientos involuntarios (n = 6), dolor (n = 4), sedación previa inadecuada (n = 2) y por otras indicaciones el 6,2 % (n = 7), como dificultad para el decúbito, acidosis metabólica y riesgo de brancoaspiración.
En relación con el tipo de RM, se encontró que el 53,1 % (n = 60) fueron de cráneo simple; 14,2 % (n=16), de cráneo contrastado; 8,9 % (n = 10), cardiaca; 6,2 % (n = 7) angio de cráneo; 3,5 % (n = 4), angio de abdomen; 3,5 % (n = 4), cráneo y columna total, y 10,6 % (n = 12), otras resonancias: abdomen contrastado (n = 3), columna total (n = 3), colangio (n = 3), cuello contrastado (n = 1), renal (n = 1) y columna lumbar (n = 1).
Caracterización del tiempo de sedación profunda, tipo de RM, medicamentos y dosis suministrada
Los tiempos promedio de sedación profunda más comunes de los procedimientos por RM fueron: cráneo simple, 45,2 ± 12,4 minutos; cráneo contrastado, 46,3 ± 16,7 minutos; cardiaca 96 ± 24,1 minutos; angio de cráneo, 60 ± 16,8 minutos, y cráneo y columna total 76,3 ± 32 minutos; ajustando por sexo no se hallaron diferencias significativas entre el tiempo de sedación según tipo de RM (p > 0,05). En cuanto al uso de medicamentos sedantes, en RM pediátrica los más frecuentes fueron: midazolam (n = 81), 71,7 %; ketamina (n = 76), 67,3 %; propofol (n = 59), 52,2 %; fentanylo (n = 47), 41,6 %; hidrato de cloral (n = 39), 34,5 %; mezcla de midazolam, ketamina y fentanylo (n = 43), 38,1 %; mezcla de midazolam y ketamina (n = 32), 28,3 %.
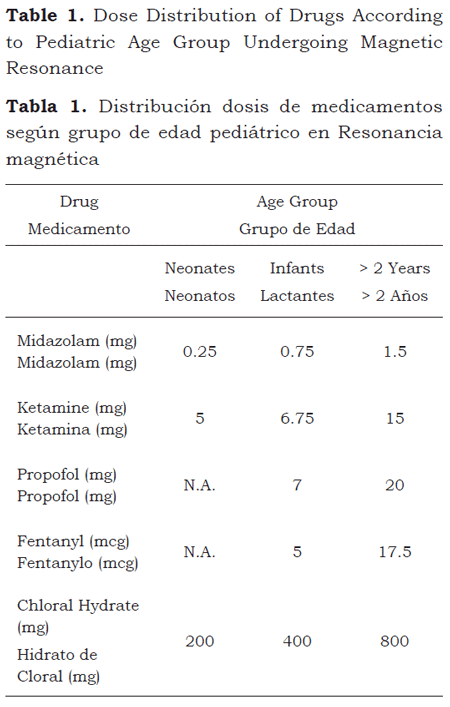
Al ajustar por grupo de edad, el 50 % de los neonatos presentó un peso de 2.900 g o menos; los lactantes, 7.000 g, y los pacientes mayores de 2 años, 16.000 g; con base en estos pesos se reportaron las medianas de las dosis de medicamentos utilizados en RM (tabla 1).
Al comparar los tiempos de sedación entre el hidrato de cloral y los otros medicamentos, se presentaron diferencias significativas con midazolam, ketamina, propofol, fentanylo y la mezcla de midazolam, ketamina y fentanylo (p < 0,0001, respectivamente); no se hallaron diferencias significativas entre el hidrato de cloral y la mezcla de midazolam y ketamina (p = 0,2093) (tabla 2).
Complicaciones
Se presentaron cinco casos de complicaciones: dos por aumento de secreciones; la tercera por broncoespasmo; otra por reacción alérgica a medicamentos, y la última por vía aérea difícil que requirió intubación. Los medicamentos administrados a estos pacientes fueron: midazolam, fentanilo y ketamina (n = 3) y propofol (n = 5); cuatro de los pacientes eran mayores de 2 años y el otro era un lactante. El tipo de RM y el tiempo de sedación que requirieron estos pacientes fue: cráneo contrastado, 3 pacientes (ninguno de ellos con diferencias en los tiempos de sedación de las no complicadas); cráneo simple, 1 paciente (con diferencia en el tiempo de sedación con las no complicadas), y RM cardiaca, 1 paciente (sin diferencia de tiempo de sedación con el promedio de las RM cardiacas no complicadas). No se presentaron muertes en estas complicaciones.
Calidad de imágenes
De los 84 exámenes de RM, con sus respectivas series de imágenes (elegidas por factor de corrección aleatoriamente y con base en las series de artificios con movimiento), el índice de Kappa de Cohen presentó un valor de 0,661 entre dos observadores con años de experiencia diferentes (14 y 4 años); pero al evaluar de nuevo el índice con un nuevo observador con iguales años de experiencia (14 años), el resultado del índice de Kappa de Cohen fue de 1,0, lo cual nos muestra una excelente concordancia entre observadores en condiciones de experiencia similares, respecto a la fiabilidad de las series de imágenes diagnósticas.
Discusión
El objetivo primordial para realizar IRM bajo sedación profunda asistida por un anestesiólogo es obtener imágenes que permitan hacer un diagnóstico acertado de la patología, básicamente con imágenes sin artificios por movimiento (4). En los pacientes pediátricos es mucho más frecuente el uso de la sedación para obtener IRM en relación con la población adulta; ya que en la población pediátrica existen condiciones especiales, como comorbilidades asociadas, claustrofobia, intolerancia al decúbito o a la posición y las indicaciones por la falta de colaboración propias de la edad (3,10,11).
Por supuesto, con la sedación profunda asistida por un anestesiólogo no se pretende aumentar los riegos de un examen considerado inocuo, aunque con riesgos potenciales asociados principalmente al ambiente interno del equipo, por la energía electromagnética (3,13); del mismo modo, la Sociedad Americana de Anestesiología emitió un informe en el 2009 acerca de los cuidados anestésicos en RM para la obtención de imágenes diagnósticas (14). Los eventos adversos que se presentaron en nuestro estudio fueron cinco (4,4 %), los cuales fueron manejados en forma inmediata y sin secuelas para el paciente, ya que al ser dado alta, el paciente se encontraba en iguales condiciones a las del ingreso. No se presentó ninguna complicación mortal ni morbilidad significativa; tampoco se presentó la necesidad de suspender la obtención de las imágenes por la aparición de alguna sintomatología (2,6,11).
Los anestesiólogos cuentan con diferentes alternativas de elección de medicamentos con base en el tiempo programado, la duración de cada procedimiento y el grado de profundidad necesaria para garantizar la ausencia de movimiento y evitar al máximo las complicaciones, principalmente las asociadas a la vía aérea (1521). Estos tiempos son muy útiles para tratar de establecer protocolos más dirigidos y conocer previamente los tiempos de examen, lo que es de gran ayuda para el anestesiólogo, así como para el resto del personal involucrado en la realización de la resonancia magnética (14). En nuestro estudio no se realizaron exclusiones por patología de base o por edades extremas (prematurez); así mismo, no se presentaron diferencias significativas con el sexo, en relación con los tiempos de sedación según el tipo de RM, los medicamentos utilizados y la tasa de complicaciones.
La evaluación de los exámenes en el subgrupo aleatorio por factor de corrección mostró una alta calidad de las imágenes; no se halló ningún estudio de RM no interpretable por la presencia de artificios de movimientos, y esto muestra los beneficios de la sedación profunda en la interpretación de los exámenes. El índice Kappa de Cohen utilizado para comparar la valoración diagnóstica entre observadores demostró una excelente concordancia; es importante resaltar que ambos radiólogos se encontraban “ciegos” a las características clínicas de los pacientes.
Es importante resaltar que es nuestra primera experiencia en protocolización de la sedación profunda en población pediátrica asistida por anestesiólogo. Esta investigación permitirá contar en el futuro con mejores elementos de juicio a la hora de tomar decisiones sobre la realización de este tipo de procedimientos, su duración, las medicaciones que deben usarse y las posibles complicaciones.
Conclusión
La sedación profunda asistida por un anestesiólogo en resonancia magnética se convierte en una herramienta importante para garantizar la seguridad y la obtención de imágenes de calidad diagnóstica en la población pediátrica, sin importar su edad, las comorbilidades asociadas ni el tiempo que deban permanecer en quietud dentro del equipo.
REFERENCIAS
1. Odegard K, DiNardo J, TsaiGoodman B, Powell A, Geva T. Laussen P. Anaesthesia considerations for cardiac MRI in infants and small children. Paediatr Anaesth. 2004;14(6):4716. [ Links ]
2. Kannikeswaran N, Mahajan PV, Sethuraman U. Sedation medication received and adverse events related to sedation for brain MRI in children with and without developmental disabilities. Paediatr Anaesth. 2009;19(3):2506. [ Links ]
3. Bryson EO, Frost EA. Anesthesia in remote locations: radiology and beyond, international anesthesiology clinics: CT and MRI. Int Anesthesiol Clin. 2009;47(2):119. [ Links ]
4. Serafini G, Ongaro L, Mori A, Rossi C, Cavalloro F, Tagliaferri C, et al. Anesthesia for MRI in the paediatric patient. Minerva Anestesiol. 2005;71(6):3616. [ Links ]
5. Mallory MD, Baxter AL, Kost SI and the Pediatric Sedation Research Consortium. Propofol vs pentobarbital for sedation of children undergoing magnetic resonance imaging: results from the Pediatric Sedation Research Consortium. Paediatr Anaesth. 2005;19(6):60111. [ Links ]
6. Malviya S, VoepelLewis T, Eldevik OP, Rockwell D. Sedation and general anaesthesia in children undergoing MRI and CT: adverse events and outcomes. Br J Anaesth. 2000;84(6):7438. [ Links ]
7. De Sanctis Briggs V. Magnetic resonance imaging under sedation in newborns and infants: a study of 640 cases using sevoflurane. Paediatr Anaesth. 2005;15(1):915. [ Links ]
8. Beauve B, Dearlove O. Sedation of children under 4 weeks of age for MRI examination. Paediatr Anaesth. 2008;18(9):8923. [ Links ]
9. Melloni, C. Anesthesia and sedation outside the operating room: how to prevent risk and maintain good quality. Curr Opin in Anaesthesiol. 2007;20(6): 5139. [ Links ]
10. Lawson GR, Controversy: Sedation of children for magnetic resonance imaging. Arch Dis Child. 2000;82(2):1503. [ Links ]
11. Fogel M, Weinberg P, Parave E, Harris C, Montenegro L, Harris M, et al. Deep sedation for cardiac magnetic resonance imaging: a comparison with cardiac anesthesia. J Pediatr. 2008;152(4):5349. [ Links ]
12. McBrien ME, Winder J, Smyth L. Anaesthesia for magnetic resonance imaging: a survey of current practice in the UK and Ireland. Anaesthesia. 2000;55(8):73743. [ Links ]
13. Litt L, Cauldwell CB. Being extra safe when providing anesthesia for MRI examinations. Anesth Saf Newsletter. 2002;66:6. [ Links ]
14. American Society of Anesthesiologists. Practice advisory on anesthetic care for magnetic resonance imaging. Anesthesiol. 2009;110(3):459479. [ Links ]
15. American Academy of Pediatrics, Committee on Drugs. Guidelines for the elective use of conscious sedation, deep sedation and general anesthesia in pediatric patients. Pediatrics. 1985;76(2):31721. [ Links ]
16. Ramírez M, Martínez O, Flores R , Pineda L. Ketamina oral para evitar en los niños el dolor por procedimientos de diagnóstico o de tratamiento. Rev Mex Pediat. 2001;68(2):4851. [ Links ]
17. Rao CC, Krishna G. Anaesthetic considerations for magnetic resonance imaging. Ann Acad Med Singapore. 1994;23(4):5315. [ Links ]
18. Gozal D, Drengrer B, Levin PD, Kadari A, Gozal Y. A pediatric sedation/anesthesia program with dedicated care by anesthesiologists and nurses for procedures outside the operating room. J Pediatr. 2004;145(1):4752. [ Links ]
19. Fernández I, Galán C, Torre C. Comparación de ketaminamidazolam con propofolmidazolam para sedación y analgesia en pediatría. Bol Pediatr. 2000;40(171):1923. [ Links ]
20. Usher A, Kearney R, Tsui B. Propofol total intravenous anesthesia for MRI in children. Paediatr Anaesth. 2005;15(1):238. [ Links ]
21. Rashed AH, Shayevitz JR. Deep sedation wih propofol for children undergoing ambulatory magnetic resonance imaging of the brain: Experiencie from a pediatric intensive. Pediatric Critical Care Medicine. 2003;4(4):4548. [ Links ]











 text in
text in