Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.39 no.2 Bogotá Apr./July 2011
https://doi.org/10.5554/rca.v39i2.96
http://dx.doi.org/10.5554/rca.v39i2.96
Investigación Científica y Tecnológica
Cuidado crítico materno: desenlaces y características de los pacientes de una unidad obstétrica combinada de alta dependencia en Medellín, Colombia
Germán A. Monsalve*, Catalina M. Martínez**, Tatiana Gallo**, María Virginia González**, Gonzalo Arango**, Alejandro Upegui**, Juan Manuel Castillo**, Juan Guillermo González**, Jorge Rubio***, Leonardo Mojica****, Mauricio de Jesús Vasco*****
* Médico Anestesiólogo, Coordinador Unidad de Alta Dependencia Obstétrica, Clínica del Prado, Medellín, Colombia. Correspondencia: Carrera 50A No.64-42, Medellín, Colombia. Correo electrónico: gerafomejia@yahoo.com
** Anestesiólogos Unidad de Alta Dependencia Obstétrica, Clínica del Prado. Medellín, Colombia
*** Anestesiólogo cardiovascular Unidad de Alta Dependencia Obstétrica, Clínica del Prado. Medellín, Colombia.
**** Anestesiólogo intensivista Unidad de Alta Dependencia Obstétrica, Clínica del Prado, Medellín, Colombia.
***** Anestesiólogo Coordinador Comité Anestesia Obstétrica SCARE. Anestesiólogo Clínica Reina Sofía, Organización Sanitas Internacional, Bogotá, Colombia. Correo electrónico: machuchovasco@yahoo.com
Recibido: septiembre 5 de 2010. Enviado para modificaciones: octubre 4 de 2010. Aceptado: abril 1 de 2011.
RESUMEN
La paciente obstétrica críticamente enferma representa un reto clínico muy complejo, que requiere un manejo multidisciplinario. El objetivo del presente estudio fue establecer las tasas de utilización, los diagnósticos de ingreso y los desenlaces materno-fetales de pacientes obstétricas críticamente enfermas admitidas a una unidad de cuidado intensivo/de alta dependencia en Colombia. Se hizo una revisión retrospectiva de tres años de los registros hospitalarios. Durante un periodo de tres años fueron admitidas 819 pacientes, que representaron el 3,3 % de todos los nacimientos, y entre las cuales el 64 % fueron preparto. Las complicaciones obstétricas representaron el 82 % de las admisiones: la pree-clampsia-eclampsia y sus complicaciones fueron los diagnósticos más comunes (50,5 %), y la hemorragia obstétrica fue la principal causa de morbilidad severa y mortalidad. Hubo siete muertes (0,85 %). La estancia promedio en la unidad fue de 2,41 días (de 1 a 15). Nueve pacientes fueron transferidas a unidades de cuidado intensivo médico-quirúrgicas durante el periodo estudiado. El uso de una unidad de alta dependencia exclusiva de obstetricia -incluyendo la disponibilidad de manejo obstétrico, perinatal y de cuidado crítico, en conjunto con unos umbrales bajos de admisión, ya sea prenatal o postnatal- permiten un manejo eficiente y oportuno de las pacientes obstétricas complejas.
Palabras clave: Mortalidad materna, preeclampsia, eclampsia, hemorragia. (Fuente: DeCS, BIREME).
INTRODUCCIÓN
La paciente obstétrica clínicamente enferma ofrece un reto que usualmente requiere una aproximación multidisciplinaria. Alrededor de 7/1.000 mujeres embarazadas requieren admisión a unidad de cuidado intensivo (UCI) (1), con una mortalidad que oscila entre el 2,2 % y el 36 %. (2,3).
La mayoría de los estudios publicados sobre este grupo de pacientes son descriptivos, y en ellos se reportan los diagnósticos de admisión, mortalidad y morbilidad (4). Existen diferencias significativas entre los diagnósticos de ingresos y los desenlaces, al comparar países desarrollados (S) y países en vías de desarrollo (6). Complicaciones como la preeclampsia severa, la hemorragia y la sepsis severa son las causas obstétricas más comunes para la admisión a UCI alrededor del mundo (7).
El concepto de la unidad de alta dependencia obstétrica (UADO) se ha introducido solo recientemente en la literatura, a partir de la iniciativa de algunos hospitales británicos (B), al sugerir que la disponibilidad de dichas unidades puede reducir potencialmente el traslado a UCI y la mortalidad asociada a estas enfermedades.
El objetivo de esta investigación fue establecer las tasas de utilización, los diagnósticos de admisión y los desenlaces materno-fetales de pacientes obstétricas críticamente enfermas admitidas a una unidad UADO/UCI empleando el concepto de tener umbrales bajos y admisión temprana.
MÉTODOS
La Clínica del Prado es un centro obstétrico donde se registran, aproximadamente, 8.000 nacimientos anuales, con una tasa de cesáreas del 32 % y una proporción de pacientes de alto riesgo obstétrico del 20 %. Es el principal centro obstétrico de Medellín, Colombia.
Se incluyó en el presente estudio a las pacientes admitidas a la UADO de la Clínica del Prado entre noviembre de 2005 y noviembre de 2008. La UADO tiene seis camas equipadas con monitorización hemodinámica invasiva y no invasiva para la madre, y monitorización fetal continua. Una cama tiene la capacidad de ofrecer ventilación mecánica con monitorización del gasto cardíaco con catéteres de arteria pulmonar (PAC) o monitorización mínimamente invasiva. Hay, además, terapia de reemplazo renal por nefrología, si se requiere.
La unidad está localizada adyacente a la unidad de cuidado postanestésico, salas de cirugía, y salas de parto. Está manejada por anestesió-logos con disponibilidad 24 horas al día, y por especialistas en medicina materno-fetal, cirugía y terapia respiratoria; además, cuenta con los servicios de banco de sangre y una relación enfermera-paciente de 1:2. Durante la hospitalización, en caso de que sea pertinente, el recién nacido permanece al lado de la madre, de acuerdo con la disponibilidad de incubadoras abiertas. Hay disponibilidad completa de analgesia peridural o sistémica para el trabajo de parto y nacimiento en las madres que no pueden ser transferidas a salas de parto, debido a la severidad de su enfermedad o por el uso de monitori-zación hemodinámica invasiva.
RECOLECCIÓN DE DATOS
Después de la aprobación por parte de los comités institucionales el equipo a cargo de esta investigación revisó los registros de todas las pacientes embarazadas y de las pacientes admitidas durante los primeros 40 días posparto a la UADO. La información fue obtenida prospectivamente, como parte del protocolo estándar de la UADO, incluyendo los siguientes datos: edad, edad ges-tacional, embarazos, asistencia a control prenatal, paridad y diagnóstico principal de admisión; se diferenció entre patologías obstétricas y la presencia o no de condiciones de comorbilidad, intervenciones terapéuticas (por ejemplo, ventilación mecánica, monitorización hemodinámica invasiva, terapia de reemplazo renal y uso de medicaciones vasoactivas), el intervalo entre la aparición de síntomas y la admisión, morbilidad obstétrica mayor (falla orgánica, necesidad de transfusiones e intervenciones terapéuticas), complicaciones postoperatorias, estancia en la unidad, traslados a la UCI, traslado de los neonatos a unidades de cuidado intensivo neonatal (UCIN), y mortalidad fetal y materna. La escala de severidad utilizada fue el APACHE II (9). El estado de choque fue el definido por el consenso y la conferencia internacional de 2006 (10). El SDRA se definió por el consenso y la Conferencia Americano-Europea (11). La sepsis severa, el choque séptico y el síndrome de disfunción multiorgánica (SDMO) se conceptualizaron de acuerdo con la definición del Colegio Americano de Médicos de Tórax (ACCP) y la Sociedad de Medicina de Cuidado Crítico (SCCM) (12). La coagulación intravascular diseminada (CID) se definió de acuerdo con la escala de trombosis y hemostasia (13). La mortalidad perinatal y materna se definió de acuerdo con la clasificación internacional de las enfermedades (14) como toda muerte que ocurre durante el embarazo hasta las primeras seis semanas posparto.
RESULTADOS
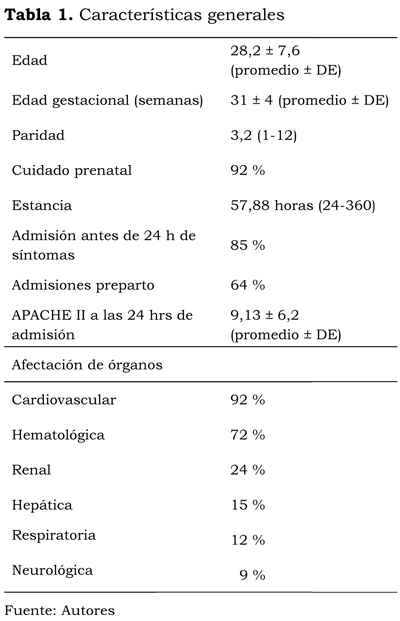
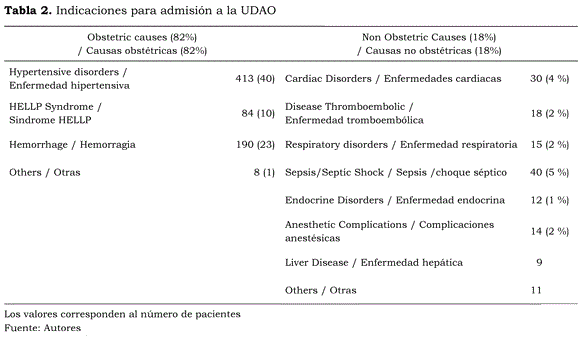
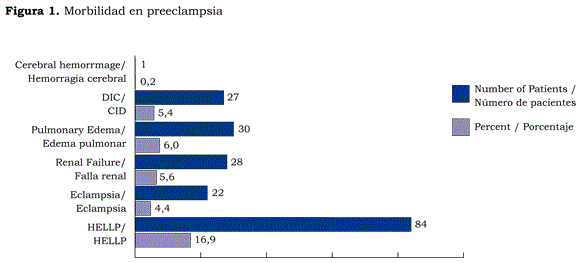
Durante el periodo estudiado (3 años) se admitió a 819 pacientes a la UADO, lo que representó el 3,3 % de los 24.749 nacimientos en la institución objeto de estudio. Estos detalles demográficos se ilustran en la tabla 1. La escala de APACHE II a las 24 horas fue de 9,13 ± 6,2 (promedio ± DE), con un 11,62 % de mortalidad esperada. El promedio de estancia en la unidad fue de 2,41 días (1-15). Las causas obstétricas para la admisión fueron del 82 % (tabla 2), con una tasa de admisión prepar -to del 64 %. La preeclampsia severa -incluyendo el síndrome HELLP- y la hemorragia obstétrica mayor fueron los principales diagnósticos de ingreso. La morbilidad asociada a preeclampsia severa se puede observar en la figura 1. Las principales causas de admisión debido a la hemorragia obstétrica fueron la atonía uterina y la placenta accreta. Todas las pacientes a quienes se les practicó histerectomía de emergencia pe-riparto (HEP) fueron admitidas a la UADO. La incidencia de HEP fue de 2,1 por cada 1.000 nacimientos durante el periodo estudiado. Otras causas de admisión obstétrica fueron el hígado graso agudo del embarazo (HGAE), el embolismo de líquido amniótico (ELA), la cardiomiopatía periparto (CP), la sepsis secundaria al aborto y la necesidad de monitorización fetal continua en pacientes con alto riesgo de muerte fetal intra-parto. Las causas no obstétricas para la admisión abarcaron sepsis severa y choque séptico; este último, principalmente, de origen urinario, pulmonar e intraabdominal. La segunda causa para admisión médica fue la enfermedad cardíaca, incluyendo enfermedad valvular reumática, alteraciones del ritmo y terapia de anticoagulación en pacientes con válvulas prostéticas mecánicas. Dentro de las causas respiratorias el tromboembolismo no fatal fue la principal causa de admisión; otros diagnósticos fueron la neumonía severa y el SDRA. Las causas endocrinas, por su parte, fueron complicaciones de la diabetes mellitus; principalmente, cetoacidosis diabética y diabetes gestacional. La enfermedad de células falciformes, la púrpura idiopática trom-bocitopénica, la enfermedad de von Willebrand, la neutropenia cíclica y la trombocitopenia severa asociada a malaria y dengue hemorrágico fueron las principales causas de admisiones hematológicas.
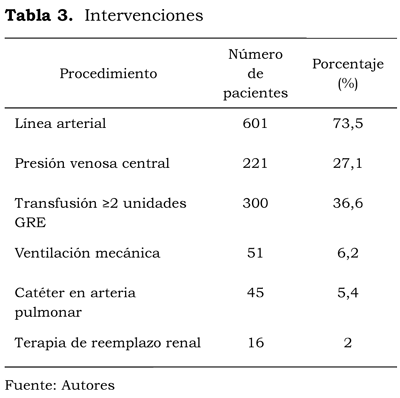
Dentro de las complicaciones anestésicas, la anestesia total espinal y las complicaciones del manejo de la vía aérea difícil fueron las principales causas de admisión. Las intervenciones y procedimientos en la UADO se ilustran en la tabla 3.
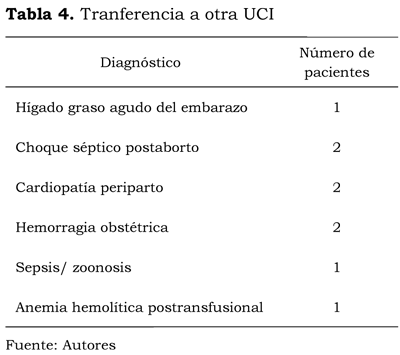
El traslado a otras UCI se requirió, principalmente, para pacientes que requerían evaluación por subespecialistas no disponibles en la institución objeto de estudio (tabla 4). Por ejemplo, una paciente con HGAE y falla hepática requirió evaluación por un grupo de trasplante hepático, y hubo dos casos de cardiomiopatía puerperal, los cuales fueron evaluados por un grupo de trasplante cardíaco.
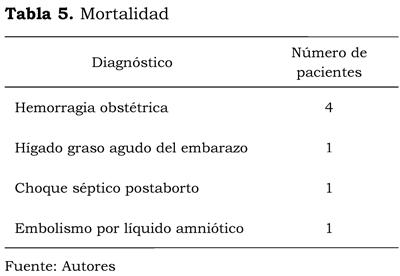
Durante el periodo estudiado, de 3 años, 7 madres fallecieron, lo cual corresponde al 0,85 % de todas las admisiones. La escala de APACHE II en este grupo de pacientes fue de 29,5 ± 2,4 (promedio ± DE), con una mortalidad esperada del 67,2 %. Las causas de muerte están reportadas en la tabla 5. La principal causa de muerte fue SDMO asociado al choque hemorrágico, en 4 de las pacientes (57,1 %). Las muertes perinatales fueron 42, correspondientes, pues, al 8 % del total de las pacientes preparto admitidas.
DISCUSIÓN
Se ha reportado que el uso de los servicios de cuidado crítico para las pacientes obstétricas oscila entre el 0,1 % y el 1 % de todos los nacimientos (15,16), y muy a menudo se recurre a dichos servicios en UCI médico-quirúrgicas. El uso de las unidades de alta dependencia (UDA) obstétricas se ha descrito en rangos que van del 1,1 al 2,67 % (8,17). La tasa de admisión del presente estudio fue del 3,3 %, un registro similar al de otros reportes de caso (18); ello, probablemente, porque la institución estudiada tiene una gran proporción de pacientes referidos de otros centros, por un servicio creciente de alto riesgo obstétrico y por un bajo umbral de admisión.
Zeeman et al. (17) reportaron sus admisiones utilizando el concepto de unidades integradas de cuidado intensivo e intermedio para el cuidado de la paciente embarazada críticamente enferma. Tal concepto consiste en una unidad de cuidado especial que busca impactar en la disminución de la morbilidad y la mortalidad de pacientes con disfunción orgánica aguda (que compromete máximo 2 órganos), quienes requieren mayor monitorización y vigilancia que la ofrecida en un pabellón general, y cuyo caso, si no se lo maneja apropiadamente, puede resultar en la muerte ("near misses") (19).
Las UCI médicas y quirúrgicas en Medellín tienen una muy alta tasa de ocupación, y referir de manera temprana a las pacientes obstétricas a estas unidades unidades es difícil, situación que indujo al grupo a cargo de esta investigación a crear la UADO en la institución estudiada. A partir de la creación de la unidad, la complejidad de la patología de las pacientes ha aumentado, y, por tanto, ha exigido para algunas de ellas un nivel más alto de cuidado; algunas de ellas, incluso, han cumplido criterios clásicos para admisión a UCI, tales como ventilación mecánica, uso de CAP, soporte vasopresor e inotrópico y terapia de reemplazo renal; todas ellas, intervenciones que la institución bien puede proveer de manera oportuna.
Karnad et al. (20) describen una UCI con una admisión preparto del 45,4 %. En la unidad analizada en esta investigación dicha cifra fue del 64 %. En ella la admisión precoz permite iniciar el tratamiento de las pacientes cuando están "aún embarazadas". Comúnmente, el personal de las UCI médicas y quirúrgicas no está familiarizado con aspectos de la patología obstétrica como la monitorización fetal continua, o con procedimientos como los partos de pacientes en quienes el riesgo de trasladarlas a la sala de partos es significativo, debido a la severidad de la enfermedad que padezcan, o por la necesidad de la monitorización hemodinámica estricta durante todo el periodo periparto.
Debido a que la institución objeto de estudio es un centro de referencia urbano, la mayoría de las admisiones corresponde a pacientes que viven en la ciudad o en zonas rurales aledañas, con una alta proporción de cuidado prenatal (92 %), opuesta a otros reportes, donde la mortalidad está directamente relacionada con un pobre cuidado prenatal. Según reportaron Munnur et al. (21), las pacientes obstétricas admitidas a la UCI que no recibieron atención prenatal tenían escalas de APACHE II más altas que las pacientes que tuvieron control prenatal normal.
Las principales causas para el ingreso a la unidad estudiada fueron las complicaciones de la preeclampsia, la eclampsia y eventos hemorrágicos, tal y como ha sido descrito en otros reportes de caso (22). El presente reporte documenta una alta necesidad de monitorización hemodinámica invasiva arterial, de acuerdo con los principales diagnósticos de ingreso. Como parte del protocolo acostumbrado en la institución, se utiliza una línea arterial para hacer un control estricto de la presión y disminuir las complicaciones hemorrágicas del sistema nervioso central en estas pacientes (23). Durante el periodo estudiado se reportó un solo caso de hemorragia cerebral intraparenquimatosa secundaria a hipertensión severa, en una paciente remitida de otra institución, en quien ya estaba reportada esta complicación, si bien en su caso no se requirió manejo quirúrgico, y fue dada de alta sin discapacidad neurológica. La incidencia del edema pulmonar fue del 6 %; es decir, más alta que el 3 % descrito por Sibai et al. (24). Cuando se requirió un PAC para el diagnóstico y el tratamiento del edema pulmonar se encontró una disfunción ventricular del 1G% de los casos, cifra similar a la de los reportes previos en preeclampsia severa utilizando monitorización invasiva y no invasiva (25). La incidencia de la falla renal aguda en las pacientes preeclámpticas fue del 5,8 %; todas ellas, asociadas a la presencia del síndrome HELLP; además, la mayoría se presentó en pacientes referidas de otras instituciones, donde el diagnóstico fue retardado. Sin embargo, la terapia de reemplazo renal se requirió en solo el 1 % de los casos. Esta incidencia es más baja que la reportada por Drakeley et al. (26), en quienes la necesidad de diálisis en las pacientes preeclámpticas admitidas a una UCI médica fue del 10 %.
La segunda causa de admisión a la UADO fue hemorragia obstetrica mayor, secundaria principalmente a atonía uterina y placenta acreta, a pesar de tener protocolos de profilaxis y tratamiento farmacológico de la atonía uterina (oxitocina, misoprostol, metergina y carbetocina), y protocolos para diagnosticar placenta accreta en pacientes de alto riesgo (placenta previa y cicatrices uterinas). Cuando el tratamiento médico falla las siguientes medidas para controlar la hemorragia en la institución estudiada son el uso de suturas hemostáticas y la histerectomía, con una elevada morbilidad, dada por la alta tasa de transfusiones y relaparotomías (27). Tal como se mencionó previamente, la institución tiene una alta incidencia de HEP (2,1/1.000 nacimientos), comparada con reportes previos (28), como una medida definitiva para controlar la hemorragia, pues no se cuenta con una temprana disponibilidad de medidas ampliamente reconocidas para manejar la atonía uterina, tales como el taponamiento uterino con balones uterinos, la ligadura de las arterias hipogástricas y la radiología intervencionista.
Se admitió a 6 pacientes con un diagnóstico confirmado de embolismo pulmonar. Ninguna de ellas presentó en algún momento colapso cardiovascular, disfunción ventricular derecha ni otros hallazgos sugestivos de embolismo masivo. La mayoría de las pacientes eran del periodo posparto, pero 2 de ellas eran de 18 y 29 semanas de gestación, respectivamente, y en ambas se confirmó trombofilia. El grupo a cargo de esta investigación ha incluido, de manera sistemática, la tomografía helicoidal computarizada dentro de su algoritmo de diagnóstico en todas las pacientes con sospecha de embolismo pulmonar (EP), ya que los riesgos potenciales asociados a esta prueba son mínimos, comparados con las consecuencias del diagnóstico inapropiado (29). Las pacientes con EP recibieron inicialmente terapia anticoagulante con heparinas de bajo peso molecular (HBPM), y después siguieron recibiendo warfarina por un mínimo de 6 meses.
En la institución todas las pacientes embarazadas con diagnóstico de sepsis severa y choque séptico por cualquier causa son idealmente admitidas a la UADO durante las primeras 6 horas, con el fin de iniciar los protocolos de terapia temprana guiados por metas (EGDT) en sepsis severa (30). Aunque las pacientes obstétricas fueron excluidas en el protocolo original de Rivers et al., dentro de la presente investigación, por el contrario, se las incorporó, como una estrategia de manejo en este grupo de pacientes. Se ha tenido a 40 pacientes admitidas con este diagnóstico, y en ellas se ha aplicado este protocolo, con una alta tasa de intervenciones y bajos niveles de complicaciones y mortalidad (31).
Durante el periodo de estudio del presente estudio cuatro de las pacientes fallecieron en la unidad, por hemorragia obstétrica: dos eran pacientes posteriores a atonía uterina; una, secundaria a abruptio de placenta; y otra, debido a ruptura uterina. En tres de estas pacientes se requirió la histerectomía periparto, y en una se realizó una cesárea perimortem, por la ruptura uterina descrita. El SDOM fue la causa final de la muerte en este grupo de pacientes con coagulopatía persistente después de 24 horas de la histerectomía y una alta tasa de consumo de productos sanguíneos. La hemorragia obstétrica es la segunda causa de mortalidad materna en Latinoamérica, después de los trastornos hi-pertensivos (32). Sossa et al. (33) reportaron que la placenta retenida, los embarazos múltiples, la macrosomía (definida como un peso al nacer superior a 4.000 g), la episiotomía y la sutura son todos factores de riesgo de morbilidad severa secundaria a hemorragia en la población Latinoamericana. Por otro lado, factores de riesgo como la edad materna, la multiparidad, la inducción con oxitocina durante la primera o la segunda fase de trabajo de parto, y el nacimiento pretérmino no fueron asociados a un riesgo aumentado de hemorragia severa posparto. En el presente reporte la mortalidad secundaria a hemorragia fue asociada a multiparidad, admisión tardía y transfusión retrasada de productos sanguíneos en las pacientes admitidas de otros centros.
Tres de las pacientes murieron por otras causas: la primera paciente fue una embarazada de 32 semanas que desarrolló un HGAE, con falla hepática asociada y una encefalopatía grado 3, y a quien se practicó una cesárea bajo anestesia general, que requirió soporte con vasopresores e inotrópicos y terapia de reemplazo renal en la unidad estudiada. Fue remitida a un centro, con la posibilidad de trasplante hepático, donde falleció por una hemorragia cerebral. La segunda paciente fue una mujer de 17 años de edad y 4G semanas de embarazo, quien 3 minutos después del parto por cesárea, bajo anestesia peridural, desarrolló un compromiso neurológico, seguido por un colapso cardiovascular y una coagulo-patía severa. En esta paciente se sospechó un embolismo de líquido amniótico, y 8 horas más tarde se produjo su deceso, a pesar de los inotrópicos y vasopresores y el uso de productos sanguíneos. El tercer caso fue el de una paciente de 21 años, con 2G semanas de embarazo, quien desarrolló un choque séptico secundario a un aborto séptico. La mortalidad materna en HGAE se reporta con valores tan bajos como el 18 %. Las complicaciones infecciosas y hemorrágicas son las de mayor amenaza a la vida. El trasplante hepático tiene un rol muy limitado, debido al gran potencial de recuperación con el nacimiento, pero debe ser considerado en pacientes cuyo curso clínico siga deteriorándose con una falla hepática progresiva fulminante después del primer o el segundo día posparto, sin signos de regeneración hepática (34). El síndrome de embolismo de líquido amniótico es responsable del 1G % de todas las muertes maternas en Estados Unidos, y puede conducir a déficits neurológicos permanentes hasta en el 85 % de las sobrevivientes (35). Para efectos del presente estudio, no se tienen datos acerca de la incidencia del ELA en Colombia, y el diagnóstico preciso de esta entidad no siempre es posible, debido a la carencia de autopsias sistemáticas en casos de mortalidad materna. No se han tenido en la institución decesos de pacientes con condiciones médicas preexistentes, a pesar de afecciones orgánicas severas; especialmente, en pacientes admitidas con enfermedades infecciosas tropicales, como la malaria, el dengue hemorrágico o el choque séptico asociado a zoonosis.
Con el fin de evaluar la severidad de la enfer -medad de las pacientes durante las primeras 24 horas de admisión se utilizó, aunque tal medida es muy discutida para este grupo de pacientes, la escala de APACHE II. La mortalidad materna observada en el grupo objeto de estudio fue muy inferior a la predicha. Este hallazgo ya había sido reportado previamente: se ha comprobado que la escala de APACHE II es un modelo con una buena discriminación, pero sobreestima la mortalidad, y es posible recalibrar el APACHE II para las admisiones obstétricas, o, más aun, desarrollar un nuevo modelo específico (36).
Pollock et al. (37) hicieron una revisión sistemática de todas las publicaciones de admisiones obstétricas a cuidado intensivo, incluyendo un total de 40 estudios elegibles que reportaban los desenlaces de 7.887 mujeres, y concluyeron que el perfil de admisión a UCI de las mujeres fue similar en países desarrollados y en países en vías de desarrollo; sin embargo, las tasas de mortalidad permanecen más altas en las UCI de países en desarrollo, y eso confirma la necesidad de mejoras continuas en la prestación de servicios.
El presente estudio muestra a un grupo de pacientes con clásicos criterios de admisión a una UCI/UADO, combinados con bajas tasas de mortalidad, asociadas, probablemente, al bajo umbral de admisiones, a la elevada tasa de cuidado prenatal y a la baja proporción de pacientes con un corto intervalo entre la aparición de las enfermedades y la admisión a la UADO. Todos estos aspectos han sido descritos como directamente relacionados con la mortalidad (20,21).
Hasta donde tiene conocimiento el equipo a cargo de la presente investigación, este es el primer reporte en Latinoamérica que se hace empleando el concepto de UADO como una estrategia utilizada en los centros obstétricos de gran volumen, y, especialmente, en países en vías de desarrollo, donde la remisión de pacientes obstétricas a la UCI es muy difícil, y se requiere proporcionar un mejor cuidado a la paciente embarazada de alto riesgo y mejorar la transición entre la sala de cirugía y la sala de partos y la UCI. Incluso, es muy útil para manejar a pacientes admitidas con condiciones especiales, quienes no deben ser tratadas en pabellones generales.
En resumen, la creación de la UADO en la institución estudiada, que es también el mayor centro obstétrico de su ciudad, ha permitido manejar a pacientes obstétricas que presentan tanto condiciones médicas extraordinarias como las complicaciones usuales de la patología obstétrica común.
Los criterios de admisión inicialmente propuestos al crear la unidad han sido ampliados a enfermedades más complejas, ya que inicialmente la unidad estudiada era una de cuidado intermedio y un puente a la UCI. Ahora, sin embar -go, puede manejar a pacientes con algunos de los criterios clásicos de la UCI en un ambiente apropiado, que incluye la posibilidad de manejarlas mientras están embarazadas y durante el trabajo de parto.
Las decisiones acerca del cuidado de la paciente embarazada en la UADO deben ser tomadas de manera conjunta con el anestesiólogo, el especialista de medicina materno-fetal, las enfermeras y el neonatólogo.
Aplicando el concepto de un bajo umbral y admisión preparto temprana en centros obstétricos de alto volumen podría disminuir la mortalidad asociada a este grupo de pacientes.
REFERENCIAS
1. Hazelgrove JF, Price C, Pappachan VJ, et al. Multicenter study of obstetric admissions to 14 intensive care units in southern England. Crit Care Med. 2001;29:770-5. [ Links ]
2. Bouvier-Colle MH, Salanave B, Ancel PY, et al. Obstetric patients treated in intensive care units and mortality. Eur J Obstet Gynecol Reprod Biol. 1996;65:121-5. [ Links ]
3. Dias de Souza JP, Duarte G, Basile-Filho A. Near-miss maternal mortality in developing countries. Eur J Obstet Gynecol Reprod Biol. 2002;104:80. [ Links ]
4. Kilpatrick SJ, Matthay MA. Obstetric patients requiring critical care. A five year review. Chest. 1992;101:1407-12. [ Links ]
5. Vásquez DN, Estenssoro E, Canales HS, et al. Clinical characteristics and outcomes of obstetric patients requiring ICU admission. Chest. 2007;131: 718-24. [ Links ]
6. Collop NA, Sahn SA. Critical illness in pregnancy. An analysis of 20 patients admitted to a medical intensive care unit. Chest. 1993;103:1548-52. [ Links ]
7. Panchal S, Arria A, Harris P, et al. Intensive care utilization during hospital admission for delivery. Anesthesiology. 2000;92:1537-44. [ Links ]
8. Ryan M, Hamilton V, Bowen M, et al. The role of a high-dependency unit in a regional obstetric hospital. Anaesthesia 2000;55:1155-58. [ Links ]
9. Knaus WA, Draper EA, Wagner DP, et al. APACHE II: a severity of disease classification system. Crit Care Med. 1985;13:818-29. [ Links ]
10. Antonelli M, Levy M, Andrews PJ, et al. Hemodynamic monitoring in shock and implications for management. International Consensus Conference. Intensive Care Med. 2007;33:575-90. [ Links ]
11. Bernard GR, Artigas A, Brigham KL, et al. The American-European Consensus Conference on ARDS. Definitions, mechanisms, relevant outcomes, and clinical trial coordination. Am J Respir Crit Care Med. 1994;149:818-24. [ Links ]
12. Marshall JC, Cook DJ, Christou NV, et al. Multiple organ dysfunction score: a reliable descriptor of a complex clinical outcome. Crit Care Med. 1995;23: 1638-52. [ Links ]
13. Taylor FB Jr, Toh CH, Hoots WK, et al. Towards definition, clinical and laboratory criteria, and a scoring system for disseminated intravascular coagulation. Thromb Haemost. 2001;86:1327-30. [ Links ]
14. World Health Organization (WHO). International statistical classification of diseases and related health problems, 10th revision. Geneva: WHO; 1992. [ Links ]
15. Lapinsky SE, Kruczyinski K, Slutsky AS. Critical care in the pregnant patient. Am J Respir Crit Care Med. 1995;152:427-55. [ Links ]
16. Lapinsky SE, Kruczynski K, Seaward GR, et al. Critical care management of the obstetric patient. Can J Anaesth. 1997;44:325-29. [ Links ]
17. Zeeman GG, Wendel GD Jr, Cunningham FG. A blueprint for obstetric critical care. Am J Obstet Gynecol. 2003;188:532-6. [ Links ]
18. Saravanakumar K, Davies L, Lewis M, et al. High dependency care in an obstetric setting in the UK. Anaesthesia. 2008;63:1081-6. [ Links ]
19. Baskett TF, Sternadel J. Maternal intensive care and near-miss mortality in obstetrics. Br J Obstet Gy-naecol. 1998;105:981-4. [ Links ]
20. Karnad DR, Lapsia V, Krishnan A, et al. Prognostic factors in obstetric patients admitted to an Indian intensive care unit. Crit Care Med. 2004;32:1294-9. [ Links ]
21. Munnur U, Karnad DR, Bandi VD, et al. Critically ill obstetric patients in an American and an Indian public hospital: comparison of case-mix, organ dysfunction, intensive care requirements, and outcomes. Intensive Care Med. 2005;31:1087-94. [ Links ]
22. Mahutte NG, Murphy-Kaulbeck L, Le Q, et al. Obstetric admissions to the intensive care unit. Obstet Gynecol. 1999;94:263-6. [ Links ]
23. Martin JN Jr, Thigpen BD, Moore RC, et al. Stroke and severe preeclampsia and eclampsia: a paradigm shift focusing on systolic blood pressure. Obstet Gynecol. 2005;105:246-54. [ Links ]
24. Sibai BM, Mabie BC, Harvey CJ, et al. Pulmonary edema in severe preeclampsia-eclampsia: analysis of thirty-seven consecutive cases. Am J Obstet Gynecol. 1987;156:1174-9. [ Links ]
25. Gilbert WM, Towner DR, Field NT, et al. The safety and utility of pulmonary artery catheterization in severe preeclampsia and eclampsia. Am J Obstet Gynecol. 2000;182:1397-403. [ Links ]
26. Drakeley AJ, Le Roux PA, Anthony J, et al. Acute renal failure complicating severe preeclampsia requiring admission to an obstetric intensive care unit. Am J Obstet Gynecol. 2002;186:253-6. [ Links ]
27. Cardona A; Monsalve G; Vasco M, et al. Obstetric hemorrhage: morbidity and mortality in a high dependency unit in Medellin, Colombia South America. Poster presentations. Journal of Perinatal Medicine. 2007;35(s2):S101-S301. [ Links ]
28. Flood KM, Said S, Geary M, et al. Changing trends in peripartum hysterectomy over the last 4 decades. Am J Obstet Gynecol. 2009;200:632.e1-6. [ Links ]
29. Marik PE, Plante LA. Venous thromboembolic disease and pregnancy. N Engl J Med. 2008;359: 2025-33. [ Links ]
30. Rivers E, Nguyen B, Havstad S, et al. Early goal-directed therapy in the treatment of severe sepsis and septic shock. N Engl J Med. 2001;345:1368-77. [ Links ]
31. Monsalve G, Arango G, Osorio A, Arango J, Mojica L, et al. Early Goal Directed Therapy (EGDT) for severe sepsis and sep- tic shock in the pregnant patient. outcome in 34 consecutive patients. Anesth Analg. 2008; 106:A-202. [ Links ]
32. Khan KS, Wojdyla D, Say L, et al. WHO analysis of causes of maternal death: a systematic review. Lancet. 2006;367:1066-74. [ Links ]
33. Sosa CG, Althabe F, Belizán JM, et al. Risk factors for postpartum hemorrhage in vaginal deliveries in a Latin-American population. Obstet Gynecol. 2009;113:1313-9. [ Links ]
34. Hay JE. Liver disease in pregnancy. Hepatology. 2008;47:1067-76. [ Links ]
35. Moore J, Baldisseri MR. Amniotic fluid embolism. Crit Care Med. 2005;33:S279-85. [ Links ]
36. Harrison DA, Penny JA, Yentis SM, Fayek S. Case mix, outcome and activity for obstetric admissions to adult, general critical care units: a secondary analysis of the ICNARC Mix Programme Database. Critical Care. 2005;9:S25-37. [ Links ]
37. Pollock W, Rose L, Dennis CL. Pregnant and postpar-tum admissions to the intensive care unit: a systematic review. Intensive Care Med. 2010;36:1465-74. [ Links ]
Conflicto de intereses: Ninguno declarado.
Financiación: Recursos propios de los autores.











 text in
text in 

