Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.41 no.1 Bogotá Jan./Mar. 2013
https://doi.org/10.1016/j.rca.2012.07.005
Secuencia rápida de intubación en cuidados intensivos
Rapid sequence intubation in the intensive care unit
Ricardo Poveda Jaramilloa, Carmelo Dueñas Castellb, Guillermo Ortiz Ruizc
a Médico Residente en Anestesiología y Reanimación, Universidad de Cartagena, Campus Zaragocilla, Oficina de Postgrados, Cartagena de Indias, Bolívar, Colombia
b Médico Internista, Neumólogo, Intensivista, Jefe de la UCI, Nuevo Hospital Bocagrande, Cartagena de Indias, Bolívar, Colombia
c Médico Neumólogo Intensivista, Profesor de la Universidad del Bosque, Jefe de la UCI, Hospital Santa Clara, Jefe de Posgrado de Medicina Interna, Universidad del Bosque, Bogotá, Colombia
INFORMACIÓN DEL ARTÍCULO
Historia del artículo:Recibido el 21 de marzo de 2012 - Aceptado el 5 de julio de 2012
On-line el 23 de septiembre de 2012
Resumen
Introducción: El médico que trabaja en cuidados intensivos debe tener la habilidad para enfrentarse con éxito a los pacientes que necesitan aislamiento de la vía aérea debido a su pobre condición ventilatoria. El objetivo del presente artículo es revisar el estado actual del conocimiento en torno a la intubación de secuencia rápida en pacientes de la unidad de cuidados intensivos (UCI) y resumir lo que se debe hacer para reducir al máximo los riesgos durante la intubación de un paciente crítico.Métodos Revisión temática: Se realizó una búsqueda electrónica en las bases de datos PubMed, ScienceDirect, EBSCOhost, OvidSP y Scielo, sin limitar la búsqueda por fecha en inglés y español. Se incluyeron ensayos clínicos, metaanálisis, guías para la práctica, ensayos controlados aleatorizados, revisiones, reportes de casos, artículos clásicos, estudios comparativos, conferencias de consenso y clases magistrales. Se incluyeron artículos publicados sobre intubación, intubación de secuencia rápida e intubación en UCI cuyo tema central fuese el abordaje de la vía aérea con tubo orotraqueal del paciente crítico, y las estrategias para optimizar la maniobra.
Resultados: La búsqueda arrojó 1.144 estudios. Se revisaron los resúmenes y se seleccionaron los que trataban sobre los criterios centrales de la revisión: protocolos de intubación para los pacientes de la UCI. Cincuenta monografías cumplieron los criterios de selección. Se hace una presentación resumida de los resultados y se propone una versión de intubación de secuencia rápida modificada a partir de la revisión hecha.
Palabras clave:Intubación. Intubación intratraqueal. Unidad de cuidados intensivos. Anestesia.
© 2012 Sociedad Colombiana de Anestesiología y Reanimación. Publicado por Elsevier España, S.L. Todos los derechos reservados
Abstract
Introduction: The Intensive Care Unit (ICU) physician should have the skill to successfully manage patients requiring airway insulation on account of their poor ventilatory condition. The purpose of this article is to review the current knowledge regarding rapid sequence intubation in the ICU patients and to summarize the procedure to maximally reduce the risks of intubating a critical patient.
Methods: Theme review. An e-search of databases was performed, including PubMed, ScienceDirect, EBSCOhost, OvidSP and Scielo, without limiting the search by date, in English and Spanish. Clinical trials, meta-analysis, practicing guidelines, randomized controlled trials, reviews, case reports, classical articles, comparative studies, consensus conferences, and keynote speeches. Published articles on intubation, rapid sequence intubation and ICU intubation were included, all focusing on orotracheal intubation of the critical patient and strategies for optimization of the maneuver.
Results: The search yielded 1,144 studies. The abstracts were reviewed and those referring to the key review criteria were chosen: intubation protocols for ICU patients. Fifty monographs met the selection criteria. A summarized presentation of the results is made and an approach to a modified rapid sequence intubation is suggested, based on the review accomplished.
Keywords: Intubation, Intratracheal intubation,Intensive care unit, Anesthesia.
© 2013 Sociedad Colombiana de Anestesiología y Reanimación. Published by Elsevier España, S.L. All rights reserved.
Introducción
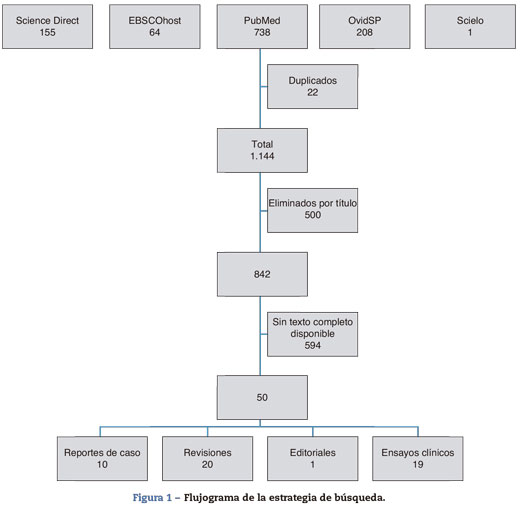
Los primeros registros de abordaje de la vía aérea se hallan en tabletas egipcias que datan del 3600 a.C. donde aparece bosquejado lo que parece ser una traqueotomía. Más de 3 milenios después, Alejandro Magno salvaría a uno de sus soldados de la asfixia realizando una pequeña incisión con la punta de su espada en la tráquea del hombre. En 1858, Eugene Bouchut, un pediatra francés, desarrolló la técnica de intubación orotraqueal no quirúrgica a ciegas: creó un tubo de metal para permitir la respiración evitando la obstrucción que las seudomembranas de la difteria producían en la laringe. Su técnica fue presentada el 18 de septiembre de 1858 en la conferencia de la Academia Francesa de Ciencias. Bouchut hubo de soportar la fuerte oposición del cirujano francés Armand Trousseau, quien promovía la traqueotomía en casos de obstrucción de la vía aérea. Trousseau fue el primer cirujano que realizó traqueotomías en París y que escribió un tratado promoviendo su uso1. El objetivo del presente artículo es revisar el estado actual del conocimiento en torno a la intubación de secuencia rápida en pacientes de la unidad de cuidados intensivos (UCI) y resumir lo que se debe hacer para reducir al máximo los riesgos durante la intubación de un paciente crítico. Se realizó una revisión temática en las bases de datos PubMed, ScienceDirect, EBSCOhost, OvidSP y Scielo, sin limitar la búsqueda por fecha en inglés y español. Se incluyeron ensayos clínicos, metaanálisis, guías para la práctica, ensayos controlados aleatorizados, revisiones, reportes de casos, artículos clásicos, estudios comparativos, conferencias de consenso y clases magistrales. Se incluyeron artículos publicados sobre intubación, intubación de secuencia rápida e intubación en UCI cuyo tema central fuese el abordaje de la vía aérea con tubo orotraqueal del paciente crítico, y las estrategias para optimizar la maniobra. La búsqueda arrojó 1.144 estudios (Figura 1). Se revisaron los resúmenes y se seleccionaron los que trataban sobre los criterios centrales de la revisión: protocolos de intubación para los pacientes de la UCI. Cincuenta monografías cumplieron los criterios de selección (Tabla 1). Se hace una presentación resumida de los resultados y se propone una versión de intubación de secuencia rápida modificada a partir de la revisión hecha.
Antes del advenimiento de los laringoscopios modernos, la única forma de visualizar la laringe era a través de técnicas indirectas: el instructor de canto español Manuel García (1805-1868) usaba espejos para observar su glotis y la de sus alumnos durante la vocalización2. Hacia 1877, Friedrich von Esmarch popularizó la maniobra de subluxación del maxilar inferior para permeabilizar la vía aérea tal y como hoy la conocemos3. En 1895 Alfred Kirstein sugirió que la laringe podría ser visualizada mediante instrumentos similares al esofagoscopio4; 3 años más tarde Gustav Killian desarrolló un laringoscopio muy similar a los laringoscopios de la actualidad5, cuyo uso se expandió enormemente ante la necesidad de asegurar la permeabilidad para la entrada de aire a los pulmones por el uso creciente de relajantes musculares.
La secuencia rápida de intubación (SRI) es una técnica desarrollada para asegurar la vía aérea rápidamente, disminuyendo al máximo el intervalo de tiempo entre la pérdida de los reflejos protectores de la vía aérea y la intubación oro/nasotraqueal. Su importancia radica en que permite la intubación segura de los pacientes con alto riesgo de broncoaspiración.
En 2010 Jaber et al.6 publicaron un estudio en el que, a través de un modelo «antes-después», compararon los resultados de la implementación de un protocolo de intubación para los pacientes de la unidad de cuidados intensivos (UCI). Las principales complicaciones de la intubación -colapso cardiovascular e hipoxemia-se redujeron a la mitad en el grupo de intervención. De la investigación se concluye que los protocolos, vistos como un conjunto ordenado y secuencial de acciones, así como lo hacen en reanimación cardiovascular, también mejoran la morbimortalidad del paciente crítico que requiere ser intubado. Su protocolo es un conjunto de 10 pasos (Tabla 2).
A continuación revisaremos los niveles de evidencia para cada una de estas recomendaciones.
Presencia de 2 operarios
En la UCI el tiempo reducido y el escenario crítico hacen difícil la adecuada evaluación de la vía aérea. La presencia de un médico de mayor rango al lado de quien realiza la intubación ha demostrado disminuir las complicaciones asociadas al procedimiento: intubación esofágica (0,9 vs 3,4%), intubación traumática (1,7 vs 6,8%), broncoaspiración (0,9 vs 5,8%), daño de dientes (0 vs 1,0%) e intubación selectiva (2,6 vs 7,2%). La tasa global de complicaciones también disminuyó significativamente (6,1 vs 21,7%; p<0,0001)7.
Expansión de volumen
La administración de un bolo de líquidos previo a la intubación no tiene evidencia a la fecha; sin embargo, resulta lógico pensar que podría beneficiar al paciente crítico pre-intubación -excepto en pacientes con edema pulmonar cardiogénico-por las siguientes razones: a)por lo general el paciente se encuentra hipovolémico; b)las drogas anestésicas bloquean la respuesta simpática que mantiene las variables hemodinámicas ante estímulos hipotensores, y c)la ventilación mecánica disminuye el gasto cardiaco al comprometer la precarga8.
Pre-oxigenación
Durante la pre-oxigenación el nitrógeno contenido en los alvéolos pulmonares es intercambiado por oxígeno, con lo cual se le brinda al paciente una reserva adicional de oxígeno; ello permite que maniobras como la laringoscopia y la intubación se efectúen sin caer en desoxigenación. A través de máscara facial se suministra oxígeno al 100%: si el estado de conciencia del paciente lo permite, se le solicita que respire profundamente durante 90s o, de otro modo, se le suministra pasivamente durante 3min9.
Clásicamente, se ha dicho que durante la SRI se debe evitar la ventilación de presión positiva (VPP) toda vez que la insuflación gástrica favorecería la broncoaspiración10. Sin embargo, después del 19 de agosto de 1961, cuando Sellick publicó en Lancet su famosa maniobra de presión cricoidea para evitar la regurgitación del contenido gástrico durante la inducción de la anestesia, las recomendaciones han sido menos rigurosas en cuanto a la VPP; por ejemplo, las guías de vía aérea difícil del Reino Unido dicen en un pie de página que la VPP puede ser realizada por practicantes experimentados si la presión inspiratoria no supera los 20cmH2O11, 12. Y hay situaciones en las cuales la VPP antes de la intubación, en el contexto de la SRI, es fuertemente recomendada: paciente obeso, embarazadas, paciente pediátrico y pacientes críticamente enfermos13. Un reciente estudio clínico, desarrollado en 53 pacientes, demostró que la ventilación no invasiva soportada por presión, como método de pre-oxigenación, era más efectiva que la ventilación con máscara de no reinhalación y bolsa de reserva14.
Inducción e intubación de secuencia rápida
Fueron Stept y Safar quienes en julio de 1970 publicaron su icónico protocolo de inducción-intubación para prevenir la aspiración gástrica15. El principal objetivo de la técnica de intubación de secuencia rápida es disminuir el intervalo de tiempo entre la pérdida de los reflejos protectores de la vía aérea y la intubación con un tubo oro/nasotraqueal con manguito neumotaponador16. La técnica se proyectó para pacientes con alto riesgo de aspiración.
El algoritmo original contempla la administración de una dosis intravenosa predeterminada de tiopental sódico (150μg), seguida por la inmediata administración de succinilcolina (100mg), obteniéndose condiciones de intubación en menos de 1min15. El tiopental sódico actúa como hipnótico, en tanto que la succinilcolina relaja los músculos laríngeos aductores.
Ha habido considerable controversia con respecto a cuál es el mejor hipnótico en la SRI. En este sentido se deben tener en consideración 2 aspectos: a)condiciones de intubación, y b)variabilidad hemodinámica. Dobson et al.16 compararon tiopental y rocuronio vs propofol y rocuronio, encontrando mejores condiciones de intubación con propofol, lo cual, al parecer, se debe a la mayor efectividad del propofol para inhibir los reflejos faríngeos y laríngeos.
Ante un paciente en la UCI debe tenerse presente que el hipnótico ideal es aquel que induce mínimos cambios en las constantes hemodinámicas, y tanto el tiopental como el propofol, contrariamente a lo que buscamos, producen acentuada hipotensión. El etomidato y la ketamina son efectivos hipnóticos en pacientes comprometidos hemodinámicamente17, 18, y por ello resultan de elección en pacientes en la UCI. Téngase en cuenta, no obstante, que el etomidato puede inducir insuficiencia suprarrenal, por lo que su uso está contraindicado en pacientes sépticos19. La ketamina, del mismo modo, no debe usarse en pacientes con presión intraocular aumentada ni en pacientes con lesiones intracraneales ocupantes de espacio por su conocido efecto de elevación de la presión en el interior del cráneo20.
¿Debe administrarse una dosis fija predeterminada del hipnótico (como lo sugirieron Stept y Safar en su trabajo original) o, por el contrario, debe titularse hasta obtener la pérdida de la conciencia? Bajo la primera aproximación se corre el riesgo de infra o sobredosificar al paciente, permitiendo que el paciente esté consciente, o induciendo drásticos cambios hemodinámicos si se da la segunda13. En ambas técnicas el relajante muscular se administra una vez se alcanza la pérdida de la conciencia. Los detractores de la técnica de titulación afirman que la inducción es más prolongada comparada con la técnica clásica; sin embargo, autores como Barr y Tornley21 han probado que si bien el tiempo de inducción total se prolonga, el intervalo de tiempo entre la pérdida de la conciencia y la intubación es igual.
En el rompecabezas de la SRI la succinilcolina es pieza clave: ¿por qué? ¿Qué hace que la succinilcolina sea tan especial? Los estudios muestran que cuando la succinilcolina es usada en los protocolos de la SRI se obtienen idénticas condiciones de intubación, independientemente del hipnótico elegido22. Una reciente revisión sistemática por Cochrane deja en evidencia que la succinilcolina es superior al rocuronio en crear excelentes condiciones de intubación, y debe ser el agente paralizante de primera opción en la intubación de secuencia rápida en el paciente normal 23. Si bien la propuesta de Stept y Safar incluía una dosis estándar de 100mg para un individuo promedio de 70kg, los trabajos posteriores establecieron que la dosis debe ser de 1mg/kg.
Hasta ahora se ha explicado en detalle por qué la succinilcolina es el relajante muscular de elección para la intubación de secuencia rápida en el paciente estándar. Sin embargo, los pacientes de la UCI no son candidatos a recibir succinilcolina, por los periodos prolongados de inmovilidad a los que se ven expuestos: tan tempranamente como 6 a 12h en el curso de la inmovilización, los pacientes incrementan (up-regulation) los receptores de acetilcolina nicotínicos dentro y fuera de la placa neuromuscular, e inician la expresión de la isoforma α7AChR24, 25. Ante la despolarización por succinilcolina, los receptores normales y las nuevas isoformas inician la liberación del potasio intracelular26, con el agravante de que la isoforma α7AChR se despolariza fuerte y persistentemente no solo por la succinilcolina y la acetilcolina endógena, sino también por su metabolito colina; ello, junto con el aumento absoluto del número de receptores, conduce a un eflujo exagerado de potasio23. Después de la administración de 1mg/kg de succinilcolina, la elevación del potasio sérico en una persona normal por lo general no es superior a 0,5mmol/l, mientras que en una persona inmóvil puede alcanzar 3mmol/l27, 28.
Leiman et al. demostraron que además de la elevación de potasio, después de una inyección de succinilcolina se incrementa la automaticidad de las células cardiacas y disminuye el umbral para fibrilación ventricular producto de la elevación de las catecolaminas. La succinilcolina eleva brevemente los niveles de noradrenalina y adrenalina debido a su efecto sobre los receptores nicotínicos presinápticos de las terminales simpáticas posganglionare29.
Entonces, ¿qué opción tenemos para relajar a los pacientes de la UCI? El rocuronio es el relajante muscular no despolarizante con el más rápido inicio de acción. A dosis de 0,8-1,2mg/kg provee excelentes condiciones de intubación en 60s26. Tres ensayos clínicos mostraron que en condiciones de emergencia el rocuronio fue equivalente a la succinilcolina en ofrecer condiciones aceptables de intubación30, 31, 32. Por la evidencia disponible y ante los riesgos injustificados de suministrar relajantes musculares despolarizantes, nos apartamos del protocolo de Jaber para recomendar el uso de rocuronio sobre succinilcolina en pacientes de la UCI.
¿Deben usarse opiáceos en secuencia rápida de intubación?Los opiáceos no fueron incluidos inicialmente en la SRI por su lento inicio de acción y prolongado efecto13. Con la introducción de los opiáceos modernos (fentanilo, alfentanilo y remifentanilo) diversos estudios han mostrado el adecuado perfil en la atenuación casi completa de la respuesta cardiovascular33, 34, 35, y mejoramiento de las condiciones de intubación. Aun cuando Jaber no consideró el uso de opiáceos en su protocolo, dada la evidencia disponible, nosotros proponemos que se incluya uno de los opiáceos de acción rápida en los protocolos de la SRI para pacientes de la UCI. Cualquiera que sea la elección, debe administrarse antes del hipnótico. El fentanilo es utilizado ampliamente a dosis de 1-2μg/kg porque es más liposoluble que la morfina, libera menos histamina y provee estabilidad hemodinámica36.
Maniobra de Sellick
Realizando presión en el cartílago cricoides contra las vértebras cervicales de un cadáver, Sellick se percató de que podía prevenir la regurgitación de contenido gástrico en la faringe. Posteriormente aplicó la técnica en 26 pacientes con alto riesgo de aspiración durante la inducción anestésica, y ninguno de ellos experimentó regurgitación o vómito. Desde entonces, la maniobra de Sellick es un paso obligado en la intubación de los pacientes con alto riesgo de aspiración. La recomendación actual es realizar una presión de 10newtons (N) (1kg) en el paciente despierto, y 30N (3kg)37 en el paciente inconsciente. Sin embargo, ha habido varios reportes de aspiración y regurgitación fatales a pesar de la aplicación de la maniobra de Sellick38, 39. Otros estudios reportan empeoramiento de las condiciones de intubación40. La aplicación en el momento inapropiado, la fuerza excesiva o la compresión del cartílago tiroides y no del cricoides serían las razones para los problemas asociados a la maniobra de Sellick10. Sin embargo, si la maniobra es realizada adecuadamente, contribuye -como lo mostró Sellick-a evitar el paso del material gástrico hacia la vía aérea.
Confirmación inmediata de la colocación del tubo por capnografía
Dos estudios mostraron que la capnografía tiene una sensibilidad y una especificidad del 100% para confirmar la correcta posición del tubo a nivel de la tráquea en pacientes en paro cardiorrespiratorio41, 42. La Asociación Americana del Corazón, el Consejo Europeo de Resucitación y el Comité de enlace Internacional en Resucitación (ILCOR) recomiendan que, además de la auscultación y el examen visual directo, se use la capnografía para la confirmación de una intubación exitosa43, 44.
Noradrenalina si la presión arterial diastólica permanece <35mmHg
En la más reciente revisión de Cochrane sobre vasopresores para shock hipotensivo45 se analizaron 23 ensayos clínicos controlados aleatorizados que incluían 3.212 pacientes con shock hipotensivo. Los autores concluyen que no hay diferencia entre los 6 vasopresores (noradrenalina, dopamina, adrenalina, vasopresina, terlipresina, dobutamina) analizados en términos de mortalidad, y que probablemente la elección del vasopresor no influya sobre el resultado final. No obstante, en uno de los más grandes estudios que han comparado la noradrenalina y la dopamina46, el análisis por subgrupos de acuerdo al tipo de shock mostró un efecto benéfico sobre la mortalidad a 28 días en pacientes con shock cardiogénico tratados con noradrenalina; el inconveniente fue que la aleatorización no fue estratificada, y por lo tanto las diferencias pudieron ser producto del azar. Hasta tanto no se disponga de información adicional, no se puede establecer qué vasoconstrictor es el de elección para el manejo de la hipotensión persistente.
Ventilación protectora
¿Qué significa ventilación protectora? Según Cochrane47, ventilación protectora es la estrategia ventilatoria que usa volúmenes tidales menores o iguales a 7ml/kg y presiones plateau menores a 31mmH2O. Amato et al.48, entre otros autores, demostraron los beneficios de utilizar bajos volúmenes tidales: los pacientes bajo ventilación protectora se mueren menos (38 vs 71%), es más fácil y rápido retirarles la ventilación mecánica (66 vs 29%) y el barotrauma es menor (7 vs 42%). En un estudio independiente, Ranieri et al. demostraron que la ventilación protectora disminuye la respuesta inflamatoria celular49. El mismo grupo Cochrane encontró que los pacientes presentaban menor mortalidad en el día 28, comparativamente con los pacientes que se ventilaban con altos volúmenes tidales (9,4-9,9ml/kg) y presión plateau superior (31-37mmH2O). De otro lado, y contrario a las recomendaciones de Jaber, el estudio ALVEOLI50no evidenció discrepancias en la mortalidad de los pacientes ante variaciones en el PEEP: no hace diferencia si el PEEP es alto o bajo; lo que realmente trasciende es conservar un bajo volumen tidal.
Recomendación
Basados en el escrutinio responsable de la literatura médica disponible actualmente sobre la SRI en la UCI, nos atrevemos a proponer una secuencia modificada (Tabla 3), convencidos que solo el seguimiento riguroso de nuestra casuística nos indicará el beneficio de la técnica.
Elaboración propia basándose en Jaber et al. 6 y en la revisión de la literatura.Conclusión
La adopción de protocolos es una estrategia que ha demostrado reducir la morbimortalidad en medicina, entre otras razones porque nuestro raciocinio puede nublarse en situaciones altamente estresantes. Los protocolos nos devuelven el control de la situación y nos regalan tiempo valioso para el análisis de las circunstancias que rodean el evento. Este protocolo modificado de Jaber para inducción-intubación de secuencia rápida en la UCI pretende ser una herramienta terapéutica conveniente para los pacientes críticos; esperamos que, al igual que el protocolo original, el algoritmo modificado nos ayude a reducir la morbimortalidad en nuestros pacientes.
Financiación
Ninguna.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
REFERENCIAS
1. Trousseau A. Du tubage de la glotte et de la trachéotomie, par M Bouchut. Bull Acad Med. 1858;24:99. [ Links ]
2. Garcia M. Observations on the human voice. Proc R Soc Lond. 1854;7:399-410. [ Links ]
3. von Esmarch F. Handbuch der Kriegschirurgischen Technik. Hannover, Germany: Carl Rumpler; 1877. [ Links ]
4. Kirstein A. Autoskopie des Larynx und der Trachea. Berl Klin Wochenschr. 1895;32:476-8. [ Links ]
5. Killian G. Ueber directe Brochoskopie. Munch Med Wochenschr. 1898;45:844-7. [ Links ]
6. Jaber S, Jung B, Corne P, Sebbane M, Muller L, Chanques G, et al. An intervention to decrease complications related to endotracheal intubation in the intensive care unit: a prospective, multiple-center study. Intensive Care Med. 2010;36:248-55. [ Links ]
7. Schmidt UH, Kumwilaisak K, Bittner E, George E, Hess D. Effects of supervision by attending anesthesiologists on complications of emergency tracheal intubation. Anesthesiology. 2008;109:973-7. [ Links ]
8. Vincent JL. Yearbook of Intensive Care and Emergency Medicine. Annual, Volume 2009. Germany: Springer; 2009. [ Links ]
9. Miller R. Miller's Anesthesia. 7th ed. United States of America: Elsevier; 2010. [ Links ]
10. Weiler N, Heinrichs W, Dick W. Assessment of pulmonary mechanics and gastric inflation pressure during mask ventilation. Prehosp Disaster Med. 1995;10:101-5. PubMed PMID: 10155411. [ Links ]
11. Clements P, Washington SJ, McCluskey A. Should patients be manually ventilated during rapid sequence induction of anaesthesia? Br J Hosp Med (Lond). 2009;70:424. [ Links ]
12. Henderson JJ, Popat MT, Latto IP, Pearce AC. Difficult Airway Society guidelines for management of the unanticipated difficult intubation. Anaesthesia. 2004;59:675-94. [ Links ]
13. El-Orbany M, Connolly LA. Rapid sequence induction and intubation: current controversy. Anesth Analg. 2010;110:1318-25. Review. PubMed PMID: 20237045. [ Links ]
14. Baillard C, Fosse JP, Sebbane M, Chanques G, Vincent F, Courouble P, et al. Noninvasive ventilation improves preoxygenation before intubation of hypoxic patients. Am J Respir Crit Care Med. 2006;174:171-7. PubMed PMID: 16627862. [ Links ]
15. Stept WJ, Safar P. Rapid induction-intubation for prevention of gastric-content aspiration. Anesth Analg. 1970;49:633-6. PubMed PMID: 5534675. [ Links ]
16. Dobson AP, McCluskey A, Meakin G, Baker RD. Effective time to satisfactory intubation conditions after administration of rocuronium in adults. Comparison of propofol and thiopentone for rapid sequence induction of anaesthesia. Anaesthesia. 1999;54:172-6. PubMed PMID: 10215713. [ Links ]
17. White PF. Comparative evaluation of intravenous agents for rapid sequence induction-thiopental, ketamine, and midazolam. Anesthesiology. 1982;57:279-84. PubMed PMID: 7125264. [ Links ]
18. Yeung JK, Zed PJ. A review of etomidate for rapid sequence intubation in the emergency department. CJEM. 2002;4:194-8. [ Links ] PubMed PMID: 17609005.
19. Dean P. Should etomidate be used for rapid-sequence intubation induction in critically ill septic patients? Probably not. Am J Emerg Med. 2008;26:728-9, author reply 729-730. [ Links ]
20. Werther JR. Ketamine anesthesia. Anesth Prog. 1985;32:185-8. [ Links ]
21. Barr AM, Thornley BA. Thiopentone and suxamethonium crash induction. An assessment of the potential hazards. Anaesthesia. 1976;31:23-9. [ Links ]
22. El-Orbany MI, Joseph NJ, Salem MR, Klowden AJ. The neuromuscular effects and tracheal intubation conditions after small doses of succinylcholine. Anesth Analg. 2004;98:1680-5. PubMed PMID: 15155328. [ Links ]
23. Seupaul RA, Jones JH. Evidence-based emergency medicine. Does succinylcholine maximize intubating conditions better than rocuronium for rapid sequence intubation? Ann Emerg Med. 2011;57:301-2. PubMed PMID: 20869137. [ Links ]
24. Martyn JA, Richtsfeld M. Succinylcholine-induced hyperkalemia in acquired pathologic states: etiologic factors and molecular mechanisms. Anesthesiology. 2006;104:158-69. Review. [ Links ]
25. Dodson BA, Kelly BJ, Braswell LM, Cohen NH. Changes in acetylcholine receptor number in muscle from critically ill patients receiving muscle relaxants: An investigation of the molecular mechanism of prolonged paralysis. Crit Care Med. 1995;23:815-21. [ Links ]
26. Walz JM, Zayaruzny M, Heard SO. Airway management in critical illness. Chest. 2007;131:608-20. Review. PubMed PMID: 17296669. [ Links ]
27. Jones RM, Healy TE. Anaesthesia and demyelinating disease. Anaesthesia. 1980;35:879-84. Review. PubMed PMID: 7004260. [ Links ]
28. Cooperman LH. Succinylcholine-induced hyperkalemia in neuromuscular disease. JAMA. 1970;213:1867-71. PubMed PMID: 5468914. [ Links ]
29. Leiman BC, Katz J, Butler BD. Mechanisms of succinylcholine-induced arrhythmias in hypoxic or hypoxic: hypercarbic dogs. Anesth Analg. 1987;66:1292-7. [ Links ]
30. Sluga M, UmmenhoferW, StuderW, Siegemund M, Marsch SC. Rocuronium versus succinylcholine for rapid sequence induction of anesthesia and endotracheal intubation: a prospective, randomized trial in mergent cases. Anesth Analg. 2005;101:1356-61. PubMed PMID: 16243994. [ Links ]
31. Andrews JI, Kumar N, van den Brom RH, Olkkola KT, Roest GJ, Wright PM. A large simple randomized trial of rocuronium versus succinylcholine in rapid-sequence induction of anaesthesia along with propofol. Acta Anaesthesiol Scand. 1999;43:4-8. PubMed PMID: 9926179. [ Links ]
32. Patanwala AE, Stahle SA, Sakles JC, Erstad BL. Comparison of succinylcholine and rocuronium for first-attempt intubation success in the emergency department. Acad Emerg Med. 2011;18:10-4. [ Links ]
33. Harris CE, Murray AM, Anderson JM, Grounds RM, Morgan M. Effects of thiopentone, etomidate and propofol on the hemodynamic response to tracheal intubation. Anaesthesia. 1988;43 Suppl:32-6. PubMed PMID: 3259093. [ Links ]
34. Miller DR, Martineau RJ, O'Brien H, Hull KA, Oliveras L, Hindmarsh T, et al. Effects of alfentanil on the hemodynamic and catecholamine response to tracheal intubation. Anesth Analg. 1993;76:1040-6. PubMed PMID: 8484505. [ Links ]
35. O'Hare R, McAtamney D, Mirakhur RK, Hughes D, Carabine U. Bolus dose remifentanil for control of haemodynamic response to tracheal intubation during rapid sequence induction of anaesthesia. Br J Anaesth. 1999;82:283-5. PubMed PMID: 10365011. [ Links ]
36. Palencia-Herrejón E, Borrallo-Pérez JM, Pardo-Rey C. Grupo de Trabajo de Analgesia y Sedación de la SEMICYUC. [Intubation of the critical patient]. Med Intensiva. 2008;32(Especial n.◦ 1):3-11. [ Links ]
37. Vanner RG, Asai T. Safe use of cricoid pressure. Anaesthesia. 1999;54:1-3. PubMed PMID: 10209362. [ Links ]
38. Robinson JS, Thompson JM. Fatal aspiration (Mendelson's) syndrome despite antacids and cricoid pressure. Lancet. 1979;2:228-30. PubMed PMID: 89335. [ Links ]
39. Williamson R. Cricoid pressure. Can J Anaesth. 1989;36:601. PubMed PMID: 2791184. [ Links ]
40. Haslam N, Parker L, Duggan JE. Effect of cricoid pressure on the view at laryngoscopy. Anaesthesia. 2005;60:41-7. PubMed PMID: 15601271. [ Links ]
41. Grmec S. Comparison of three different methods to confirm tracheal tube placement in emergency intubation. Intensive Care Med. 2002;28:701-4. PubMed PMID: 12107674. [ Links ]
42. Silvestri S, Ralls GA, Krauss B, Thundiyil J, Rothrock SG, Senn A, et al. The effectiveness of out-of-hospital use of continuous end-tidal carbon dioxide monitoring on the rate of unrecognized misplaced intubation within a regional emergency medical services system. Ann Emerg Med. 2005;45:497-503. PubMed PMID: 15855946. [ Links ]
43. Neumar RW, Otto CW, Link MS, Kronick SL, Shuster M, Callaway CW, et al. Part 8: adult advanced cardiovascular life support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010;122 18 Suppl 3:S729-67. Review. Erratum in: Circulation. 2011 Feb 15; 123(6):e236. PubMed PMID: 20956224. [ Links ]
44. Nolan JP, Hazinski MF, Billi JE, Boettiger BW, Bossaert L, De Caen AR, et al. Part 1: executive summary: 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science with Treatment Recommendations. Resuscitation. 2010;81:e1-25. [ Links ]
45. Havel C, Arrich J, Losert H, Gamper G, Müllner M, Herkner H. Vasopressors for hypotensive shock. Cochrane Database Syst Rev. 2011;5:CD003709. Review. PubMed PMID: 21563137. [ Links ]
46. De Backer D, Biston P, Devriendt J, Madl C, Chochrad D, Aldecoa C, et al., SOAP II Investigators. Comparison of dopamine and norepinephrine in the treatment of shock. N Engl J Med. 2010;362:779-89. [ Links ]
47. Petrucci N, Iacovelli W. Lung protective ventilation strategy for the acute respiratory distress syndrome. Cochrane Database Syst Rev. 2007:CD003844. Review. [ Links ]
48. Amato MB, Barbas CS, Medeiros DM, Magaldi RB, Schettino GP, Lorenzi-Filho G, et al. Effect of a protective-ventilation strategy on mortality in the acute respiratory distress syndrome. N Engl J Med. 1998;338:347-54. PubMed PMID: 9449727. [ Links ]
49. Ranieri VM, Suter PM, Tortorella C, De Tullio R, Dayer JM, Brienza A, et al. Effect of mechanical ventilation on inflammatory mediators in patients with acute respiratory distress syndrome: a randomized controlled trial. JAMA. 1999;282:54-61. [ Links ]
50. Brower RG, Shanholtz CB, Fessler HE, Shade DM, White Jr. P, Wiener CM, et al. Prospective, randomized controlled clinical trial comparing traditional versus reduced tidal volume ventilation in acute respiratory distress syndrome patients. Critical Care Medicine. 1999;27:1492-8. [ Links ]











 text in
text in