Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.44 no.3 Bogotá July/Sep. 2016
http://dx.doi.org/10.10167j.rca.2016.04.005
Investigación científica y tecnológica
Impacto de la hipotermia durante la intervención quirúrgica de craneosinostosis
Impact of hypothermia during craniosynostosis repair surgery
Víctor Hugo González-Cárdenasa,*, María Victoria Vanegas-Martínezb,f, María Elvira Rojas-Ruedac,f, Claudia Cecilia Burbano-Paredesd,f y Nadya Tatiana Pulido-Barbosae
a Médico, anestesiólogo, epidemiólogo clínico, líder y coordinador del Grupo de Investigación Deorum Opus-Fundación Universitaria de las Ciencias de la Salud (FUCS), Fundación Hospital Infantil Universitario de San José, Profesor Clínico Principal. Universidad de la Sabana, Bogotá D. C., Colombia
b Médico, anestesiólogo cardiotorácico, subdirectora médica y de educación, Fundación Hospital Infantil Universitario de San José, Bogotá D. C., Colombia
c Médico, anestesiólogo, coordinadora Unidad Quirúrgica y jefe del Servicio de Anestesiología, Fundación Hospital Infantil Universitario de San José, Bogotá D. C., Colombia
d Médico - anestesiólogo, Fundación Hospital Infantil Universitario de San José, Bogotá D. C., Colombia
e Médico - residente, Maestría en Anestesiología, Fundación Universitaria de las Ciencias de la Salud, Bogotá D. C., Colombia
f Fundación Universitaria de las Ciencias de la Salud (FUCS), Bogotá D. C., Colombia
* Autor para correspondencia. Fundación Hospital Infantil Universitario de San José, Oficina de Anestesiologa, Carrera 52 # 67 A 71, Cuarto Piso. Bogotá D. C., Colombia.
Correo electrónico: vhgonzalez@fucsalud.edu.co (V.H. González-Cárdenas).
Historia del artículo: Recibido el 9 de julio de 2015 Aceptado el 6 de abril de 2016 On-line el 2 de junio de 2016
Resumen
Introducción: La hipotermia es un reconocido factor de riesgo de complicaciones perioperatorias en pacientes pediátricos. Para el estudio de sus impactos, las cirujas de alto riesgo quirúrgico se comportan como un modelo de exposición a dicho factor de riesgo. En este punto, la corrección quirúrgica de craneosinostosis se comporta como un modelo para la medición de los impactos de la hipotermia.
Objetivo: Evaluar morbimortalidad relacionada con hipotermia en pacientes pediátricos llevados a corrección de craneosinostosis.
Metodología: Estudio de cohorte histórico en pacientes pediátricos llevados a corrección de craneosinostosis expuestos a hipotermia.
Resultados: Previa aprobación del Comité de Ética Institucional, incluimos 54 registros en el análisis. No encontramos diferencias estadísticamente significativas entre hipotermia e impactos en términos de morbimortalidad (mortalidad, hemorragia severa, hemorragia masiva, transfusión masiva, coagulación intravascular diseminada, necesidad de soporte vasopresor y tiempos de ventilación mecánica, y hospitalización, incluso en cuidado intensivo). Hallamos un aumento clínicamente significativo en la hemorragia (severa y masiva) e hipotermia severa (28,6 vs. 40% y 14,3 vs. 40%, respectivamente).
Conclusiones: La hipotermia severa (y moderada a severa) no demostró en nuestros pacientes diferencias estadísticas para morbimortalidad.
Palabras clave: Hipotermia, Mortalidad, Morbilidad, Craneosinostosis, Transfusión sanguínea.
Abstract
Introduction: Hypothermia is recognized as a risk factor for perioperative complications in paediatric patients. High surgical risk procedures serve as a model of exposure to that risk factor. In particular, surgical correction of craniosynostosis serves as a model for measuring the impact of hypothermia.
Objective: To assess hypothermia-related morbidity and mortality in paediatric patients taken to craniosynostosis correction.
Methodology: Historical cohort study of patients taken to craniosynostosis correction and exposed to hypothermia.
Results: With prior approval of the Ethics Committee of the institution, 54 records were included in the analysis. No statistically significant differences were found between hypothermia and its impact in terms of morbidity and mortality (death, major bleeding, massive haemorrhage massive transfusion, disseminated intravascular coagulation, need for vaso-pressor support, mechanical ventilation time and length of stay, including admission to the intensive care unit). A clinically significant increase in bleeding (severe and massive) and severe hypothermia was found (28.6 vs. 40% and 14.3 vs. 40%, respectively).
Conclusions: No statistical differences were found in terms of morbidity and mortality with severe hypothermia (and moderate/severe hypothermia).
Keywords: Hypothermia, Mortality, Morbidity, Craniosynostoses, Blood transfusion.
Introducción
La hipotermia, como factor de riesgo de complicaciones perioperatorias, ha sido reconocida por incrementar la morbimortalidad de los pacientes pediátricos. En el contexto terapéutico, la hipotermia leve, ha sido avalada por los efectos neuroprotectores y menores complicaciones versus otros niveles más severos de hipotermia1-3.
La cirugía para reparación de craneosinostosis en población pediátrica, se ha caracterizado por ser un procedimiento sub-especializado, con altas tasas de hemorragia, transfusiones y complicaciones, estas últimas principalmente de carácter hematológico.
Al analizar bases de datos previas de nuestra institución, hallamos que algunas complicaciones (morbilidades) parecieran modificar su incidencia bajo el efecto directo de la hipotermia. En el estudio colombiano de Gonzalez et al.4 la prevalencia de coagulacion intravascular diseminada (CID) en el postoperatorio para corrección de craneosinostosis fue del 35%, sugiriendo a la hipotermia como probable factor causal en los análisis post hoc internos a la investigación.
Conociendo la relevancia de este tema, realizamos en los motores de búsqueda PUBMED y LILACS una revisión sistemática de la información sin límites de tiempo, idioma o tipo de publicación. Primero, utilizamos los términos de búsqueda: hypothermy AND craneosynostoses,ehipotermia AND craneosinostosis, respectivamente. Bajo las citadas estrategias no obtuvimos artículos. Luego, empleando los términos hypothermy, surgical procedures operative AND pediatric, hallando cuatro pulicaciones, siendo estos artículos de revisión con información similar a la citada previamente. Mientras que para los descriptores hipotermia, cirugía, AND pediatría encontramos seis citas, siendo estos artículos de revisión o reportes de casos (cuatro de ellos), y dos más, enfocados a sus efectos en pacientes bajo circulación extracorpórea sometidos a procedimientos cardiovasculares. Con esta última información, tampoco fue posible considerar una hipótesis que diera respuesta a nuestas dudas. Por lo anterior, reflexionamos que existe un importante vacío en la información referente al impacto de la hipotermia intraoperatoria en pediatría, siendo más notorio para procedimientos no cardiacos de alta complejidad y riesgo quirúrgico5-7.
Basados en la escasa evidencia actual, y desconociendo el impacto de su exposición, desarrollamos el presente estudio, para evaluar el impacto de la hipotermia moderada/severa y severa en la morbimortalidad relacionada con corrección quirúrgica de craneosinostosis.
Materiales y métodos
Previa aprobación por el Comité de Investigaciones y el Comité de Ética para Investigación en Seres Humanos de la Fundación Hospital Infantil Universitario de San José, y la división de investigaciones y la oficina de posgrados de la Fundación Universitaria de Ciencias de la Salud, realizamos un estudio observacional analítico con diseño de cohorte histórica en pacientes pediátricos sometidos a reparación de craneosinostosis en nuestro hospital, entre los años 2008 y 2015. Se tomaron como criterios de inclusión: pacientes intervenidos con registro completo de temperatura en el intraoperatorio, y se excluyeron: aquellos registros que no cumplieran con datos adecuados de la temperatura y/o estos no aparecieran anotados en el record de anestesia. En un primer análisis la exposición se definió como la presencia de hipotermia moderada o severa y la ausencia de exposición como hipotermia leve o eutermia, en un segundo análisis la exposición se definió como la presencia de hipotermia severa (únicamente). Para discriminar dichos diagnósticos acogimos el artículo de Castillo et al.8 en el cual se define hipotermia leve (temperaturas (T°) menores de 36°C y mayores de 34,9 °C), hipotermia moderada (T° menores de 35 °C y mayores de 33,9°C) e hipotermia severa (T° menores de 34°Cy mayoresde32°C).
Nuestro objetivo principal consistió en medir el impacto de la hipotermia sobre la incidencia de complicaciones en dicha cohorte. Partiendo del supuesto de que la hipotermia moderada a severa o severa se relaciona(n) con una incidencia de coagulacion intravascular diseminada hasta de un 35%4, y que normotermia o hipotermia leve podrían disminuir dicha incidencia hasta un 5%, a dos colas, con una precisión del 95%, una potencia del 80% y una relación de 1:1 entre expuestos y no expuestos, calculamos un tamaño total de 54 pacientes necesarios a evaluar (27 por cada brazo).
Los estadísticos cuantitativos se presentaron según su naturaleza, usando medidas de tendencia central (medias o medianas) y de dispersión (rangos y desviaciones estándar) dependiendo de su distribución; las variables cualitativas se presentaron en frecuencias absolutas y porcentajes. Los contrastes de hipótesis se realizaron según el requerimiento estadístico, siendo utilizada la prueba de Ji2 para comparación de variables cualitativas y los test de t student o U Mann Whitney para variables cuantitativas. Si lo precisaba la medición, se calcularon impactos en RR y se añadieron sus intervalos de confianza al 95%. Las significancias estadísticas se tomaron con una p<0,05. El paquete estadístico empleado fue STATA 12.0 para el procesamiento de los datos. Para la descripción de eventos adversos, el tiempo de seguimiento se estandarizó en los primeros cinco días de hospitalización, por lo que se incluirán solamente adversos perioperatorios inmediatos o mediatos.
Resultados
Se recolectó un total de 81 registros en el tiempo dispuesto de medición, de estos solamente 54 cumplieron criterios de selección; las características demográficas y quirúgicas las presentamos a continuación (tabla 1). Los grupos no presentarón diferencias estadísticamente significativas en sus características prequirúrgicas. El 100% de los pacientes carecieron de hipotermia al incio del procedimiento. Los desenlaces de poder intraoperatorio aparecen contrastados en la tabla 2. La única diferencia relevante fue la menor temperatura media presentada durante la cirugía.
Al evaluar desenlaces de interés como hemorragia y transfusiones intraoperatorias, comparando los grupos expuestos a los dos niveles de hipotermia protocolizados, no hallamos diferencias estadísticamente significativas (tabla 2), siendo la temperatura la única variable con diferencias clínicas y estadísticas importantes.
Con respecto a los desenlaces referidos como morbilidad, tampoco se hallaron diferencias estadísticamente significativas entre los grupos (tabla 3).
Al realizar los mismos análisis anteriormente citados, evaluando el efecto de la hipotermia severa sobre la hipotermia leve o eutermia, hallamos que solo cinco pacientes (9,25%) de esta cohorte integraron este subgrupo.
La temperatura media del grupo de hipotermia severa (33,38°C, DE = 0,39°C) versus (35,4°C, DE = 0,37°C) del grupo no expuesto, fue significativamente menor (p< 0,0001).
Observamos que los registros con hipotermia severa tenían una edad mediana de 11 meses (rango 20) y un peso mediano de 8 kg (rango 6), a diferencia de aquellos con hipotermia leve o eutermia (edad = 20 [rango 185] y peso = 11,5 [rango 40]), no presentando diferencias estadísticamente significativas (p = 0,093 y p = 0,051, respectivamente). Es discutible lo limítrofes de dichos valores, y su verdadera capacidad de cancelar la hipótesis nula.
La naturaleza sindromática (p = 0,53), comorbilidades (p =0,277), medicamentos (p =0,716), y Hb de ingreso (0,122) no fueron diferentes entre los grupos mencionados. Al medir desenlaces quirúrgicos hallamos que: la Hb de egreso (p = 0,123), la transfusión intraoperatoria (p = 0,696), transfusión en UCI (0,496) y cristaloides (p = 0,482), tampoco evidenciaron diferencias estadísticamente significativas entre los grupos. Tan solo la hemorragia quirúrgica fue significativamente superior (p = 0,007) en pacientes expuestos a hipotermia severa (54,24cc/kg DE=47,04) vs. (25,03cc/kg DE=13,38).
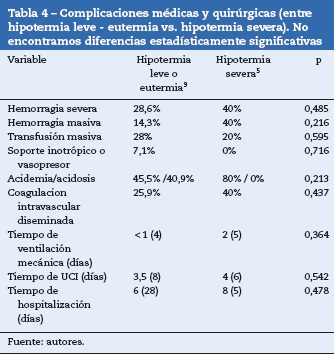
Al evaluar las complicaciones protocolizadas encontramos lo que se presenta en la tabla 4:
Es importante aclarar que no hallamos diferencias estadísticamente significativas entre los grupos de exposición para dichos desenlaces salvo para el volumen de hemorragia intra-operatoria.
Discusión
Nuestros resultados, no hallaron diferencias estadísticamente significativas al cotejar los ítems evaluados (hemorragia severa, hemorragia masiva, transfusión masiva, CID, necesidad de soporte vasopresor y tiempos de ventilación mecánica, UCI y hospitalización y mortalidad) con respecto a los diversos tipos de hipotermia, a pesar de esto, es importante resaltar la presencia de un incremento en la hemorragia severa y masiva en pacientes con hipotermia severa, lo cual si bien no fue soportado en un valor estadístico relevante, nos muestra una posible diferencia de relevancia clínica a corroborar con una muestra más amplia de pacientes expuestos a dicho factor.
A pesar de nuestros hallazgos, es difícil inferir o concluir que la hipotermia en los estratos evaluados no impacte la morbimortalidad de los pacientes pediátricos llevados a reparación de craneosinostosis, aún son muchas las limitantes en la medición y los múltiples factores de riesgo que contraindican llegar a una conclusión definitiva11-16; sin embargo, podemos reflexionar que basados en estos datos es posible que a estos niveles de hipotermia (moderada y severa) no se empeoren los desenlaces quirúrgicos, ni se aumenten las incidencias de morbimortalidad, contrario a lo que hemos aprendido tradicionalmente.
No fue fácil definir con claridad un axioma de hipotermia, de hecho existen publicadas diversas clasificaciones diagnósticas7,16. En nuestro caso, tomamos la ya reportada por Castillo et al. en la Revista Colombiana de Anestesiología8.Si bien, es factible encontrar clasificaciones un poco más severas en la disminución de la temperatura, consideramos que en salas de cirugía, en pacientes sometidos a este procedimiento la probabilidad de tener descensos mayores de 32 "C es bastante atípico; incluso en la fase protocolaria y en lectura crítica de nuestro estudio anterior, comprobamos que ninguno de los pacientes intervenidos en este programa presentaron cifras menores de la ya nominada.
Llama la atención el porcentaje de pacientes que presentan hipotermia a cualquier nivel durante el procedimiento quirúrgico a pesar de las habituales técnicas de preservación de la temperatura existentes en nuestro hospital (en el 81% de los casos), siendo superior a lo reportado por Crisóstomo et al. (43,8%) y muy lejano al reporte de 0,4% de Lee et al.11. Nuestros protocolos se asemejan con los dos anteriores autores, en que a la par de estas instituciones también utilizamos sábanas térmicas de flujo cálido, el cual ha sido hasta el momento, referido como un método bastante efectivo para contrarrestar el descenso en la temperatura central17,18.
Nuestra población fue similar a los diversos reportes mundiales, respecto a peso, edad, género, comorbilidades y síndromes asociados, siendo la única diferencia la presencia de diversos grados de hipotermia. Esto último nos permite calcular y analizar diversos datos basados en la confirmación de que esta cohorte presentaba similares condiciones preoperatorias y se diferenciaron únicamente en su exposición, careciendo del desenlace al inicio de la cirugía15,17,19,20.
En el análisis de este trabajo es de vital importancia mencionar que sospechábamos con alta probabilidad hallar una asociación entre hipotermia severa y morbilidades, ya que desde hace muchas décadas se ha asociado a esta con incrementos en la morbimortalidad, específicamente a las coagulopatías5-7,16,20-22; sin embargo no encontramos una asociación directa y estadística entre los pacientes expuestos a una temperatura menor y el sangrado. Esto último no justificó el cálculo de RR para dichos desenlaces.
Para Stricker23, el incremento del sangrado en poblaciones análogas se hace evidente con temperaturas menores de 34 grados, sin embargo, esta hipótesis tampoco se sustentó en los resultados de este estudio, seguramente derivado de la poca muestra incluida en los extremos bajos y la nula participación de registros con menos de 32 °C.
Tanto para nosotros como para Kho y Gries24 en su estudio, hoy por hoy, si bien no hallamos diferencias tanto en el volumen de GRE transfundido como del porcentaje de transfusión masiva, debe ser claro que no es racional evitar la pérdida sanguínea en este tipo de procedimientos, es una tarea imposible a pesar de los adelantos técnicos y médicos, y por ende la transfusión de hemoderivados en la mayoría de estos pacientes es inevitable, a pesar de los protocolos estudiados que modifican el volumen a utilizar (GRE)11,17,19,24,25.
A pesar de ser conscientes del valor de una transfusión temprana y restrictiva en este tipo de procedimiento y paciente (con sistemas hemostáticos aún inmaduros)22, continuamos la lucha en la promulgación de estrategias que limiten y en un futuro puedan remplazar esta estrategia (en la mayoría de los casos: masiva), la cual se ha correlacionado a múltiples riesgos y probables complicaciones11,14,17,24,25.
Previamente habíamos calculado que nuestros procedimientos tienen una duración media de 303.1min (DE = 92) y dicho tiempo poco varía entre cirugías, lo cual es secundario a lo protocolizado de nuestros manejos y al fortalecimiento del equipo quirúrgico día tras día (Gonzalez et al.4). Aun así, es de elección poder definir cuál fue el tiempo máximo de hipotermia hasta lograr su control y cuáles terapias se emplearon. Es obligatorio aclarar que no siendo una intervención (aspectos éticos) no es permitido observar hipotermia sin que se realice una terapia control primero, el enfoque del presente estudio fue incluir pacientes expuestos a hipotermia por más de 30 min seguidos, siendo habitual el uso de termómetros transesofágicos para su medición en tiempo real; este criterio resumió en términos de factibilidad la inclusión de una muestra considerable, sin que permitiera la adición de cualquier toma de temperatura, pero no asumió (por su naturaleza) el asociar tiempos exactos de hipotermia, su variación y su efecto en los desenlaces primarios y secundarios mediante coeficientes de correlación o modelos de regresión lineal o logística.
Siendo un procedimiento de grandes pérdidas sanguíneas19,21,25, nuestros datos son semejantes a los de otros investigadores a nivel mundial; Fearon et al.26 calcularon una Hb previa a procedimiento de 13, la cual es parecida a la presente en este estudio, pero su comportamiento y nivel postoperatorio fue muy diferente (+/-9 versus+ /-12 de nuestro estudio), esto analizado como secundario a una menor tasa de transfusión (15 vs. 68% del nuestro). Mientras que para Meyer et al.27, la tasa reportada de transfusión alcanzó el 66% durante el perioperatorio, similar a lo descrito en este artículo.
La hemorragia intraoperatoria cuando el paciente fue expuesto a hipotermia severa mostró diferencias clínicas y estadísticamente significativas (p = 0,007) al ser comparados estos volúmenes con los obtenidos con hipotermia leve o eutermia (54,24cc/kg DE = 47,04) vs. (25,03cc/kg DE = 13,38). A pesar de que estos datos son concordantes con lo que fisio-patológicamente se sabe puede facilitar la hipotermia severa, dicho valor aislado no fue acompañado de otros desenlaces de importancia médica o quirúrgica, de hecho la incidencia de hemorragia severa o masiva y la terapia de transfusión masiva fue similar en los dos grupos. Tal vez las tasas de sangrado a pesar de ser diferentes en ninguno de los casos fueron tan relevantes.
Si bien el número de transfusiones en nuestros pacientes fue alto, no observamos un aumento de la mortalidad, siendo únicos los incrementos en la frecuencia de CID y los compromisos del estado ácido base hacia acidosis o acidemia. Hallazgos concordantes a lo publicado y soportado por Choi et al.12 yMeyer27.
A pesar de su importancia clínica, en nuestros casos, nos concentramos en el manejo primario de otros desenlaces (por ejemplo: hemorragia), siendo el estado ácido base una variable dependiente y producto de otros compromisos, para nosotros requirentes de una intervención más oportuna. Esto último puede explicar el alto porcentaje de acidosis/academia metabólica encontrada en nuestro estudio (cercano al 50%) en contraste con lo descrito por Stricker et al.23(19%).
Es de resaltar la confiabilidad de los datos referidos a la hemorragia quirúrgica y en UCI, como producto del protocolo médico ejecutado y que son base de la decisión de transfundir hemoderivados tempranamente, mientras que diversos reportes reconocen lo frágil de sus estimaciones.
La CID es mencionada como una de las principales complicaciones de este procedimiento, de hecho en nuestro reporte previo se encontró en un 35% y en este en un 32,1%, siendo clínicamente más frecuente en pacientes con hipotermia severa y moderada/severa que en pacientes con hipotermia leve/eutermia. Dada la estabilidad de la cifra y los probables desenlaces de este tipo de coagulopatía, es primordial el empleo de medidas diagnósticas oportunas (ej: tromboelastográficas) para guiar la terapia según metas racionales y objetivas.
A pesar de no ser objetivo de nuestra investigación, incluimos otros tipos de complicaciones como Croup, insuficiencia renal aguda, insuficiencia suprarrenal, neumonía, y broncoespasmo, los cuales presentaron una incidencia similar a la reportada en estudios previos, como el de Allareddy et al.10 cercana al 10%. En este porcentaje dicho autor incluyó complicaciones de origen cardiaco (0,7%), las cuales en nuestro estudio no se evidenciaron, además en ninguno de los dos se incluyó al embolismo aéreo como causal de complicaciones neurológicas28.
Como ocurrió en los estudios de Lee y de Hutson11, hallamos en nuestra población un incrementado volumen de síndromes de Apert y Crouzon, sin embargo no hay una relación clínica en cuanto al paciente con craneosinostosis sindromática, hipotermia y variación de la morbimortalidad, consonante a Barnett, Vega y Debeer9,19.
En nuestros análisis no incluimos las medidas de tensión arterialcomo variables de impactoa pesardecontarconmediciones arteriales invasivas en todos los pacientes, lo cual decidimos ante los diversos estudios que confirman que la presencia de hipotensión en pediatría no siempre está relacionada con hipovolemia o trastorno de la oxigenación tisular y la baja elección de soporte vasopresor en los grupos de estudio. Por ello mismo, debemos tener en cuenta en futuros estudios, evaluar el impacto de la hipotensión permisiva o deliberada en el trasoperatorio con el fin de optimizar las medidas temporales de hemostasia, al igual que otras medidas en pos de controlar el impacto de la hemorragia, una vez estas sean avaladas ética y científicamente para ser aplicadas en la comunidad pediátrica (datos debatidos por Stricker23, Fearon26 y Seruya29).
En cuanto al tiempo requerido de UCI y de hospitalización hallamos similares estadísticos que los evidenciados por Goyal et al.13 (UCI: 2 días (1-12), versus 3,5 días (1-14) y hospitalización de 5 días (1-25) vs. 6 días (rango 28). Esto podría analizarse como la presencia de similares procesos de atención en el paciente con craneosinostosis a nivel mundial.
Por los resultados encontrados, sugerimos que basados en los reportes de los diferentes contrastes de hipótesis entre los dos grupos de exposición, para esta cohorte no hallamos diferencias estadísticamente significativas en las complicaciones conocidas; por lo cual apoyamos la realización de una cohorte longitudinal cerrada con un protocolo bastante más establecido previo a la recolección de los datos, para poder calcular con mayor validez, y sin sesgos de memoria o de misclasificación las variables de poder, tasadas en métodos en teoría similares pero no calibrados para fines investigativos.
Conclusiones
Para este estudio, los pacientes expuestos a hipotermia severa (y severa más moderada) en comparación a aquellos con hipotermia leve y eutermia, no mostraron diferencias estadísticamente significativas para las morbilidades protocolizadas. Sin embargo, los pacientes expuestos a hipotermia severa presentaron un incremento clínico en la incidencia de hemorragia severa y masiva. Lo anterior no rechaza la presencia de diferencias clínicas en otras morbilidades asociadas a hipotermia severa, por lo cual recomendamos corroborar dichos hallazgos con una población más numerosa para dicho estrato (hipotermia severa).
La hipotermia debe ser entendida como una complicación, siendo desenlace propio de un modelo logarítmico en el que están incluidas múltiples variables desde el plano quirúrgico y médico. Pero a su vez, es predisponente de un sinnúmero de otros escenarios que tienen la capacidad de modificar y agravar las condiciones vitales de nuestro paciente. Por lo anterior, aislar a la hipotermia como causa o efecto, no solo es complejo, sino innecesario. Por ende, es muy recomendable, que sin excepción, para todos los pacientes pediátricos empleemos
las medidas que estén a nuestro alcance en pro de normalizar la temperatura corporal central, o en su defecto permitir un estado de hipotermia leve30, hasta que exista una evidencia más sólida en pro de un uso liberal del control térmico en quirófanos.
Es indispensable tener en cuenta que el registro no concurrente de algunos parámetros bajo metodología no investigativa sesga el análisis de los datos, lo cual es esperable de este estudio observacional con diseño de cohorte histórica. Por lo anterior proponemos la creación de un registro concurrente y la comprobación de nuestra hipótesis bajo una metodología prospectiva observacional analítica de mayor validez, en poblaciones similares al de esta cohorte.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiamiento
El presente estudio fue financiado con recursos propios de los autores.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Referencias
1. Guyton AC, Hall JE. Tratado de Fisiología Médica. In: Guyton ac, editor. Regulación de la temperatura corporal y fiebre. 12th ed. Barcelona, España: Elsevier Saunders; 2011. p. 867 [chapter 73] [ Links ].
2. Young C, Sladen R. Complications in anesthesia. In: Atlee JL, editor. Hypothermia. 2th ed. Philadelphia, PA: Elsevier Saunders; 2007. p. 419-22 [chapter 100] [ Links ].
3. Sullivan KJ. Complications in anesthesia. In: Atlee JL, editor. Hypothermia in pediatric patients. 2th ed. Elsevier Saunders; 2007. p. 663-6 [chapter 165] [ Links ].
4. González VH, Vanegas MV, Rojas ME, Guevara NS, Prada JR, Baquero P. Anestesia para craneosinostosis. Rev Colomb Anestesiol. 2014;42:199-204. [ Links ]
5. Sessler DI. Temperature monitoring and perioperative thermoregulation. Anesthesiology. 2008;109:318-38. [ Links ]
6. Luginbuehl I, Bissonnettee B. Practice of anesthesia in infants and children. In: Coté, editor. Thermal regulation. 4th ed. Philadelphia, PA: Saunders Elsevier; 2009. p. 553-67 [chapter 25] [ Links ].
7. Bailey J, Rose P. Temperature measurement in the preterm infant: a literature review. J Neonatal Nurs. 2000;6:28-32. [ Links ]
8. Castillo CG, Candia CA, Marroquín HA, Aguilar F, Benavides JJ, Alvarez JA. Manejo de la temperatura en el perioperatorio y frecuencia de hipotermia inadvertida en un hospital general. Rev Colomb Anestesiol. 2013;41:97-103. [ Links ]
9. Lee HQ, Hutson JM, Wray AC, Lo PA, Chong DK, Holmes AD, et al. Analysis o morbidity and mortality in surgical managemen of craniosynostosis. J Craniofac Surg. 2012;23:1256-61. [ Links ]
10. Choi AY, Ahmad NS, de Beer DA. Metabolic changes during major craniofacial surgery. Paediatr Anesth. 2010;20:851-5. [ Links ]
11. Goyal K, Chaturvedi A, Prabhakar H. Factors affecting the outcome of patients undergoing corrective surgery for craniosynostosis: a retrospective analysis of 95 cases. Neurol India. 2011;59:823-8. [ Links ]
12. Lavoie J. Blood transfusion risks and alternative strategies in pediatric patients. Pediatr Anesth. 2011;21:14-24. [ Links ]
13. Verma S, Eisses M, Richards M. Blood conservation strategies in pediatric anesthesia. Anesthesiol Clin. 2009;27: 337-51. [ Links ]
14. Crisostomo MM, Hernandez AL, Ordonez G, Riera C. La hipotermia y sus efectos durante la anestesia en niños. Rev Mex Pediatr. 2011;78:131-8. [ Links ]
15. Quiroga A, Chattas G, Gil A, Ramirez M, Montes MT, Iglesias A, et al. Guía de practica clínica de termorregulación en el recién nacido. Sociedad Iberoamericana de Neonatología. 2010:1-25 [Cited 10 May 2016]. Disponible en: http://www.sld.cu/ galerias/pdf/sitios/williamsoler/consenso-termoreg.pdf. [ Links ]
16. Witt L, Dennhardt N, Eich C, Mader T, Fischer T, Fischer T, et al. Prevention of intraoperative hypothermia in neonates and infants: results of a prospective multicenter observational study with a new forced-air warming system with increased warm air flow. Pediatr Anaesth. 2013;23:469-74. [ Links ]
17. Vega RA, Lyon C, Kierce JF, Tye GW, Ritter AM, Rhodes JL. Minimizing transfusion requirements for children undergoing craniosynostosis repair: the CHoR protocol. J Neurosurg Pediatr. 2014;14:190-5. [ Links ]
18. Barnett S, Moloney C, Bingham R. Perioperative complications in children with Apert syndrome: a review of 509 anesthetics. Pediatr Anesth. 2011:72-7. [ Links ]
19. Goobie S, Meier P Pereira L, McGowan F Prescilia R, Scharp L, et al. Efficacy of tranexamic acid in pediatric craniosynostosis surgery. Anesthesiology. 2011;14:862-71. [ Links ]
20. Guzzetta NA, Miller BE. Principles of hemostasis in children: models and maturation. Paediatr Anesth. 2011;21:3-9. [ Links ]
21. Stricker PA, Shaw TL, Desouza DG, Hernandez SV, Bartlett SP, Friedman DF, et al. Blood loss, replacement, and associated morbidity in infants and children undergoing craniofacial surgery. Paediatr Anesth. 2010;20:150-9. [ Links ]
22. Kho JL, Gries H. Perioperative management of pediatric patients with craneosynostosis. Anesthesiol Clin. 2007;25:465-81. [ Links ]
23. Pietrini D. Intraoperative management of blood loss during craniosynostosis surgery. Paediatr Anesth. 2013;23:278-80. [ Links ]
24. Fearon JA, Cook TK. Effects of hypotensive anesthesia on blood transfusion rates in craniosynostosis corrections. Plast Reconstr Surg. 2014;133:1133-6. [ Links ]
25. Meyer P, Renier D, Arnaud E, Jarreau MM, Charron B, Buy E, et al. Blood loss during repair of craniosynostosis. Br J Anaesth. 1993;71:854-7. [ Links ]
26. Allareddy V. Prevalence and impact of complications on hospitalization outcomes following surgical repair for craniosynostosis. J Oral Maxillofac Surg. 2014;72:2522-30. [ Links ]
27. Soriano SG, Eldredge EA, Rockoff MA. Pedriatic neuroanesthesia. Neuroimag Clin N Am. 2007;17:259-67. [ Links ]
28. de Beer D, Bingham R. The child with facial abnormalities. Curr Opin Anesthesiol. 2011;24:282-8. [ Links ]
29. Seruya M, Oh AK, Rogers GF, Boyajian MJ, Myseros JS, Yaun AL, et al. Factors related to blood loss during fronto-orbital advancement. J Craniofac Surg. 2012;23:358-62. [ Links ]
30. Alvarado J, Arroyave H, Casas F. Hipotermia terapêutica post-reanimación cardiopulmonar prolongada en paro cardiaco debido a tromboembolismo pulmonar. Reporte de Caso. Rev Colomb Anestesiol. 2014;42:317-20. [ Links ]











 text in
text in