Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombian Journal of Anestesiology
versão impressa ISSN 0120-3347
Rev. colomb. anestesiol. vol.44 no.4 Bogotá out./dez. 2016
http://dx.doi.org/10.1016/j.rca.2016.06.007
Investigación científica y tecnológica
Factores asociados con anestesia regional fallida de plexo braquial para cirugía de extremidad superior
Factors associated with brachial plexus regional anesthesia failure for upper limb surgery
Diego Alberto Moreno-Martíneza,b,*, Ana Helena Perea-Belloa,b, Judy Lorena Díaz-Bohadaa, Diana Margarita García-Rodrigueza, Verónica Echeverri-Mallarinoa, Maury Julieth Valencia-Penac, Walter Osorio-Cardonaa y Paola Nathaly Silva-Enríquezd
a Médico Anestesiólogo, Hospital Universitario San Ignacio, Bogotá D. C., Colombia
b Profesor Instructor, Facultad de Medicina, Pontificia Universidad Javeriana, Bogotá D. C., Colombia
c Médico Anestesiólogo, Pontificia Universidad Javeriana, Bogotá D. C, Colombia
d Médico, Pontificia Universidad Javeriana, Bogotá D. C, Colombia
* Autor para correspondencia: Pontificia Universidad Javeriana, Hospital Universitario San Ignacio, Carrera 7 No. 40-62. Bogotá, Colombia. Teléfono: +57 1 5946161 Ext. 2230.
Correo electrónico: diegomoreno@javeriana.edu.co (D.A. Moreno-Martínez).
Historia del artículo:
Recibido el 14 de diciembre de 2015 Aceptado el 21 de junio de 2016 On-line el 9 de septiembre de 2016
Resumen
Introducción: El bloqueo de plexo braquial como técnica anestésica para cirugía de extremidad superior presenta ventajas sobre la anestesia general. Es ampliamente usada en nuestro medio con alta efectividad y adecuado perfil de seguridad. Sin embargo, no existe la cuantificación de las asociaciones entre fallo del bloqueo y factores determinantes del fallo. Objetivos: Identificar y cuantificar los factores asociados al fallo del bloqueo de plexo braquial como observación inicial para crear perfiles de riesgo y estrategias para prevenirlo.
Materiales y métodos: Se realizó un estudio observacional analítico, recolectando los datos de historias clínicas de bloqueos de plexo braquial para cirugía de miembro superior del Hospital Universitario San Ignacio de los arios 2011-2012, identificando los bloqueos fallidos con criterios clínicos estandarizados, midiendo los factores potencialmente asociados a estos. Partiendo del grupo de fallos (casos) y grupo exitoso (controles) se establecieron comparaciones dicotómicas y análisis de regresión logística con análisis uni y multivariado para identificar variables con significancia estadística.
Resultados: Ninguno de los factores propuestos se asoció de forma independiente al fallo de bloqueo de plexo braquial. La descripción cualitativa de los casos fallidos presenta factores de confusión asociados a prácticas clínicas locales y ninguna tendencia clínicamente plausible en la característica de los fallos.
Conclusiones: Ningún factor determinado por el paciente, procedimiento anestésico, procedimiento quirúrgico, operador se asocia de forma independiente a fallo del bloqueo de plexo braquial. Se propone afinar la definición de fallo, no solo en el contexto investigativo, sino en la práctica clínica actual, mejorar los sistemas de registro en anestesia para ampliar en número y calidad las bases de datos que permitan aproximarse cuantitativamente al riesgo de fallo de anestesia regional periférica y plantear estrategias de prevención enfocadas en grupos de riesgo.
Palabras clave: Ultrasonografía intervencional, Anestesia de conducción, Bloqueo nervioso, Plexo braquial, Ultrasonografía.
Abstract
Introduction: Brachial plexus block as an anesthetic technique for upper limb surgery has some advantages over general anesthesia. The technique is widely used in our practice, with high effectiveness and adequate safety profile. However, the relationship between block failure and failure-determining factors has not been measured.
Objectives:To identify and quantify brachial plexus block failure-associated factors for upper limb surgery as an initial observation aimed at developing prevention-oriented risk profiles and strategies.
Materials and methods: An analytical observational study was conducted by collecting data from electronic medical records of upper limb surgery using brachial plexus block from the San Ignacio University Hospital between 2011 to 2012. Block failures were identified using standardized clinical criteria, measuring potentially associated factors. Dichotomous comparisons were made and uni- and multivariate logistic regression analysis was performed to identify potential statistically signiicant variables, based on failed cases and successful controls.
Results: None of the proposed factors was independently associated with failure of brachial plexus block. A qualitative description of failed cases presented confounding factors associated with local practices and the failure characteristics did not show a clinically plausible trend.
Conclusions: There were no factors determined by patient, anesthetic procedure, surgical procedure and operator that could be independently associated with brachial plexus block failure. The suggestion is to inetune the deinition of failures, not just in the research environment, but in the current clinical practice; to improve the anesthesia records to rise the numbers and the quality of data bases for a quantitative determination of the risk of peripheral regional anesthesia failure and design prevention strategies focused on risk groups.
Keywords: Ultrasonography, interventional, Anesthesia conduction, Nerve block, Brachial plexus, Ultrasonography.
Introducción
La anestesia regional del plexo braquial tiene varias aplicaciones clínicas y múltiples ventajas sobre la anestesia general para cirugía de miembro superior, mejor analgesia postoperatoria1,2, reducción del consumo de opioides3-5, menos náuseas y vómito postoperatorios6-8 y consecuente disminución del uso de antieméticos, menor tiempo para deambulación y alta hospitalaria6,9,10 y menor tiempo de estancia en unidad de cuidados postanestésicos8-10. Estas ventajas explican el aumento sostenido de su estudio yutilización por anestesiólogos en todo el mundo.
La ultrasonografía aplicada a anestesia regional ha demostrado disminuir la dosis y el volumen de anestésico local requerido11,12, es decir, hay menor probabilidad de toxicidad sistémica por anestésicos locales; permite la visualización en tiempo real de la aguja en relación con los tejidos identificados, lo que disminuye la posibilidad de complicaciones mecánicas-sistémicas (punción e inyección vascular, punción pleural, lesión de nervio periférico, punción y lesión visceral, etc.)13,14, disminuye el número de punciones, mejorando la comodidad y la satisfacción del paciente13, además de aumentar la tasa de éxito para algunos abordajes12.
Estudios observacionales sugieren factores dependientes del paciente, del operador y la técnica utilizada que pueden afectar el éxito de los bloqueos de plexo braquial. Los pacientes con ansiedad preoperatoria15 e índice de masa corporal (IMC) elevado5,16,17 presentan fallos con mayor frecuencia. El éxito puede depender del abordaje18,19, el tamaño de la aguja en la técnica transarterial20, la guía21,22, el umbral de estimulación de nervio periférico, el volumen y dosis total del anestésico local12 y el número de inyecciones realizadas16,23,24. La formación y experiencia del operador son determinantes que impactan el éxito o fracaso del procedimiento25.
Objetivo
Identificar los factores asociados al fallo de bloqueo de plexo braquial por abordaje supraclavicular, infraclavicular y axilar en cirugías de húmero distal, codo, antebrazo y mano en el Hospital Universitario San Ignacio (HUSI) durante los años 2011 y 2012.
Materiales y métodos
Previa aprobación del Comité de Investigaciones y Ética Institucional del HUSI (registro 2013-57), se recolectó y analizó datos de historias clínicas electrónicas de la totalidad de pacientes a los que se les realizó bloqueos de plexo braquial por los abordajes mencionados para intervenciones quirúrgicas de húmero distal, codo, antebrazo, mano en el HUSI durante los años 2011 y 2012. Se escogió este periodo de tiempo debido a que representa un ejercicio estable de la anestesia regional, con base en la guía utilizada (neuroestimulación, ultrasonido o dual) y los operadores (anestesiólogos con formación adicional en anestesia regional y sin esta formación), en el HUSI.
Se excluyeron los bloqueos por abordaje interescalénico y bloqueos en paciente pediátrico (menor de 14 años) debido al frecuente acompañamiento de anestesia general previo a la incisión quirúrgica.
La definición de bloqueo de plexo braquial fallido se acordó como compuesta y se aceptó si se cumple una de las siguientes condiciones: 1) inicio de anestesia general (ANG) después de la incisión quirúrgica; 2) uso de analgésicos opioides intravenosos mayor o igual a 100 de fentanilo o equivalente después de la incisión quirúrgica; 3) bloqueo de nervio periférico de rescate (segundo bloqueo después de concluir el inicial), o 4) infiltración de anestésicos locales en el sitio quirúrgico por el cirujano26. No incluimos el uso de sedantes o hipnóticos intravenosos porque son medicamentos frecuentemente usados en el cuidado anestésico monitorizado, que presentan respuestas farmacodinámicas variables entre pacientes, haciendo imposible determinar puntos de corte entre anestesia general y cuidado anestésico monitorizado. Los cuatro criterios que componen nuestra definición de fallo se escogieron porque son registrados de forma rutinaria en las historias clínicas electrónicas de HUSI y son aceptados en investigaciones previas26.
Adicionalmente, recolectamos datos demográficos del paciente (género, edad, peso, talla e IMC), antecedentes médicos y anestésicos (diabetes mellitus, obesidad, ansiedad, depresión y anestesia regional periférica fallida), guía del bloqueo (ultrasonido, neuroestimulación y dual), anestésico local usado (volumen, concentración y dosis), medicamentos perineurales complementarios (epinefrina, dexametasona y otros), operador (anestesiólogo general [AG], anestesiólogo regionalista [AR], residente supervisado por AG y residente supervisado por AR). Se consideró AR a los anestesiólogos con segunda especialidad en anestesia regional avalada por una institución universitaria de por lo menos 12 meses de duración (3 anestesiólogos para el periodo del estudio) y los residentes fueron clasificados sin y con rotación en anestesia regional (antes y después de su rotación obligatoria de 2 meses como parte de su formación como anestesiólogos). Estas variables fueron seleccionadas por ser potenciales factores asociados a fallo.
Los criterios de nuestra definición de fallo y las variables potencialmente asociadas fueron recolectados en el programa Microsoft Excel 2010 (licencia HUSI). El cálculo del tamaño de muestra se hizo con base en una recolección piloto de pacientes intervenidos en abril de 2011 (HUSI, no publicada). En ese periodo de tiempo se registraron 22 bloqueos de plexo braquial como técnica anestésica única para procedimientos quirúrgicos descritos con 5 fallos según nuestra definición (todos por inicio de anestesia general después de incisión quirúrgica [primer criterio]). Con esta frecuencia de procedimientos y fallos se calculó que se requería recolectar datos por lo menos 14 meses para detectar diferencias, partiendo del desenlace (bloqueo fallido), entre operadores del grupo más formado y experimentado (AR y residente con rotación supervisado por AR) y del grupo menos formado y experimentado (AG y residente sin rotación supervisado por AR o AG), de 20%, error alfa 0,05 y poder 80%. Este cálculo se realizó con programa Epidat 3.1 (gratuito en línea: OPS). Sin embargo, existe la posibilidad de que este mes no necesariamente fuera representativo del volumen de procedimientos quirúrgicos de miembro superior en el HUSI, por lo que se amplió a 24 meses. Las asociaciones se midieron con Epidat 3.1 (diferencias de frecuencias de fallos para comparaciones dicotómicas) y se planearon regresión logística con análisis multivariado para todas las variables y univariado para los factores de riesgo con significación estadística con programa SSPS (versión 19). Se calcularon diferencias porcentuales, pruebas de chi cuadrado, intervalos de confianza y análisis de valores de p, para establecer diferencias con significancia estadística.
Resultados
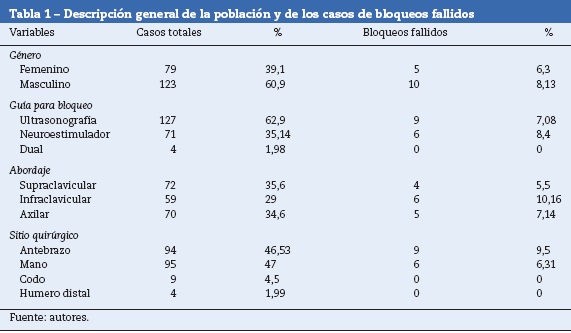
Se recolectó información de 202 pacientes. La edad media fue 46 años, y la mayoría de los pacientes fueron hombres (60,9%). Ningún registro reportó antecedentes de ansiedad, depresión y bloqueo fallido previo. El 5% de los pacientes presentaron hipertensión arterial, diabetes mellitus u obesidad. El diagnóstico de obesidad se tomó de los antecedentes médicos y no se pudo inferir de las medidas antropométricas porque no fueron registradas sistemáticamente en las historias clínicas.
Todos los bloqueos se realizaron para cirugía ortopédica, la mayoría en antebrazo (47%) y mano (45%), seguido por codo (4%) y húmero distal (2%) (tabla 1).
Los abordajes más utilizados fueron axilar y supraclavicular. El 62,9% fueron guiados por ultrasonido, el 35,14% por neuroestimulador y el 1,98% por técnica dual. En el 95% de los bloqueos se utilizó lidocaína al 1 o al 2% y bupivacaína al 0,5% (combinada). La mayoría de bloqueos fueron realizados o supervisados por AG (119 casos [60%]). A pesar de ser un sitio de entrenamiento, en el 70% de los casos el operador no fue un residente: en el 20 y en el 50% fueron AR y AG, respectivamente.
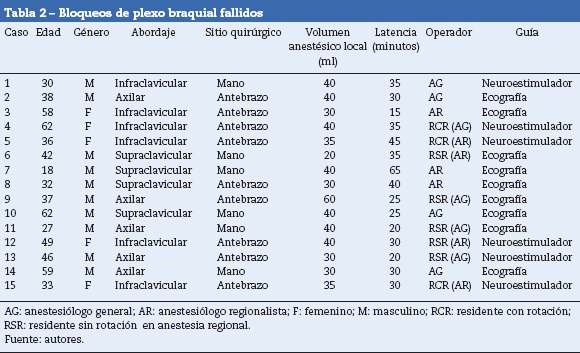
El 7,4% de los bloqueos fueron fallidos (tabla 2), todos por inicio de anestesia general después de la incisión quirúrgica (primer criterio). De estos, el 6% de fallos fueron entre las mujeres y el 8% entre los hombres. La edad promedio de los pacientes con bloqueos fallidos fue de 41 años (rango de edades de 18-62 años). En ninguno de ellos se registraron comorbilidades. El 60% de los fallos sucedió en bloqueos con guía ultrasónica, el 40% en bloqueos guiados por neuroestimulador y ninguno por técnica dual (entre los bloqueos guiados por neuroestimulación y ultrasonido, el 8,5 y el 7% fueron fallidos, respectivamente) (tabla 1).
Los bloqueos fallidos tuvieron la siguiente distribución por abordaje: 40% infraclavicular, 33% axilar y 27% supraclavicular. De los bloqueos infraclaviculares, el 10% fallaron; de estos, el 83% fueron guiados por neuroestimulación, sin encontrarse diferencias por operador. El 6% de los bloqueos axilares fallaron, de los cuales el 80% fueron guiados por ultrasonido y el 20% por neuroestimulación. Todos los bloqueos axilares fallidos fueron realizados por AG o residente sin rotación por anestesia regional. El 5% de los bloqueos supraclaviculares fallaron, todos guiados por ultrasonido y sin diferencias por operador.
Ningún factor potencialmente asociado a fallo tuvo relación estadísticamente significativa con el desenlace medido, para las comparaciones dicotómicas. La regresión logística tampoco fue estadísticamente significativa para ninguna variable.
Discusión
La definición clínica de fallo en anestesia regional de plexo braquial para cirugía de extremidad superior puede tener variabilidad. Finlayson et al. proponen sistemas ponderables, cada vez más objetivos, para determinar la latencia del bloqueo sensitivo y motor exitoso de cada uno de los nervios periféricos, encontrando la definición de fallo cuando no se alcanza un puntaje mínimo en los dominios sensoriales y la combinación de sensitivo y motor en 30 min26 o si presenta criterios similares a nuestra definición de fallo durante la cirugía. El uso de esta definición ampliada de fallo más sensible, no registrada de forma sistemática en las historias clínicas de HUSI, puede tener un papel importante no solo en investigación, sino en la práctica clínica diaria con la identificación precoz de los fallos previo al inicio de la cirugía, evitando producir lesión al paciente y tratarlo con intervenciones que pueden ser percibidas como improvisadas y estresantes para el paciente.
Nuestra frecuencia de fallos es similar a otras series recolectadas de forma concurrente reportadas en la literatura27,28, lo que puede representar un subregistro de fallos en nuestro medio, lo que podía conllevar a aumentar el sesgo de registro.
Nuestro cálculo de tamano muestral se basó en la asociación de bloqueo exitoso o fallido con la experticia del operador, teniendo como base la frecuencia de procedimientos regionales y fallo del mismo en un estudio piloto descrito en materiales y métodos (no publicado). La única variable que despertó posible relación causal con el desenlace fue el género; sin embargo, se realizó análisis de regresión logística, sin ninguna asociación estadísticamente significativa de esta u otra variable analizada, posiblemente relacionada con la baja frecuencia de fallos en nuestra muestra. Las tendencias descritas en la sección de resultados se explican por tendencias en las prácticas anestésicas locales y pueden constituir factores de confusión sin ser verdaderos factores asociados a fallos. Por ejemplo, el hecho de que todos los bloqueos supraclaviculares fallidos fueran guiados por ultrasonido representa una constante en la guía de bloqueos supraclaviculares en HUSI, donde ninguno de estos bloqueos se realiza por reparos anatómicos o neuroestimulación y muy pocos con técnica dual. También el hecho de que los bloqueos axilares fallidos fueron realizados por AG o residente sin rotación de anestesia regional se explicaría porque las personas menos experimentadas prefieren este abordaje por el menor riesgo de comprometer estructuras asociadas a complicaciones severas (lesión pleural, bloqueo de nervio frénico y lesión neuronal primaria al tener fibras menos mielinizadas). En conclusión, la baja frecuencia de fallos en la muestra analizada hace imposible construir conclusiones o asociaciones sólidas desde el punto de vista clínico y estadístico.
Los determinantes de un bloqueo exitoso son controvertidos29. Se considera que para mejorar la probabilidad de éxito en un bloqueo de nervio periférico se requiere identificar correctamente el nervio o plexo, ubicar la aguja cerca del nervio y lograr rodearlo completamente con anestésico local12,30. La visión directa del nervio y otras estructuras adyacentes asegura la mejor distribución del anestésico local, disminuyendo el tiempo de realización del bloqueo, el volumen del anestésico, el riesgo de lesión vascular o neural y la probabilidad de toxicidad por anestésicos locales, así como detección de variantes anatómicas que puedan disminuir la efectividad del bloqueo29,31,32.La guía ultrasonográfica ha demostrado mejorar desenlaces clínicos22,33 sin que este estudio haya podido demostrar mejorar desenlaces en efectividad (disminución de fallos), lo que puede estar explicado por la baja frecuencia de fallos aunado a que la efectividad de la neuroestimulación es bastante alta en manos experimentadas34. Los bloqueos realizados con neuroestimulación se asocian a menor satisfacción del paciente. Esto es importante para los que presentan trauma, donde el estímulo eléctrico causa contracciones de los músculos y el movimiento puede generar incomodidad y dolor al paciente35. Por el carácter observacional, histórico y basado en registros del presente estudio no se evaluó la satisfacción ni la presencia de dolor durante el bloqueo, desenlaces importantes desde el punto de vista del paciente y que potencialmente pueden aumentar la frecuencia de fallos.
Aunque fueron muy pocos los casos de utilización de técnica dual, no hubo fallos con este tipo de guía, y la literatura recomienda su uso en los programas de residencia y entrenamiento de anestesia regional, ya que disminuye el tiempo de aplicación del bloqueo, el número necesario de punciones y presenta menor número de complicaciones30.
Nuestro estudio encontró volúmenes de anestésico local superiores a los volúmenes efectivos mínimos reportados para otras series36,37 y métodos de guía. Sin embargo, al comparar los volúmenes por subgrupos según la guía utilizada, estos fueron menores en los bloqueos guiados por ultrasonido comparados con neuroestimulación (volumen medio 33,3ml [IC95%: 31,5-35ml] vs 35,1 ml [IC95%: 33,7-36,4ml], respectivamente), concordante con lo reportado por otros autores38.
Conclusiones
Los factores asociados a fallo del bloqueo de plexo braquial son multifactoriales y multidimensionales. Estos pueden depender del paciente, del operador, de la guía, del abordaje seleccionado, del medicamento, dosis, concentración o volumen seleccionado. La frecuencia de fallo depende de la definición utilizada y de la forma de medirlo. Nuestro estudio pone en evidencia las dificultades para determinar estos factores asociados a fallos de un procedimiento altamente efectivo en la práctica clínica actual.
Se sugiere mejorar la calidad de los registros en anestesiología y sus bases de datos para determinar asociaciones medidas con menor probabilidad de sesgo, cuantificables y objetivas de las intervenciones en los pacientes llevados a procedimientos bajo anestesia, en este caso específicamente bajo anestesia regional, permitiendo así aproximarse al riesgo pre-quirúrgico de fallo para estas técnicas y establecer estrategias enfocadas en grupos de riesgo que mejoren la efectividad de la anestesia regional periférica.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes que permitan su identificación.
Financiamiento
Los autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Referencias
1. Richman JM, Liu SS, Courpas G, Wong R, Rowlingson AJ, McGready J, et al. Does continuous peripheral nerve block provide superior pain control to opioids? A meta-analysis. Anesth Analg. 2006;102:248. [ Links ]
2. O'Donnell BD, Ryan H, O'Sullivan O, Iohom G. Ultrasound-guided axillary brachial ple-xus block with 20 milliliters local anesthetic mixture versus general anesthesia for upper limb trauma surgery: an observer-blinded, prospective, randomized controlled trial. Anesth Analg. 2009;109:279-83. [ Links ]
3. Liu SS, Strodtbeck WM, Richman JM, Wu CL. A comparison of regional versus general anesthesia for ambulatory anesthesia: a meta-analysis of randomized controlled trials. Anesth Analg. 2005:1634-42. [ Links ]
4. Bruce BG, Green A, Blaine T, Wesner L. Brachial plexus blocks for upper extremity orthopaedic surgery. J Am Aca Orthop Surg. 2012;20:38-47. [ Links ]
5. Cotter JT, Nielsen KC, Guller U, Steele SM, Klein SM, Greengrass R, et al. Increased body mass index and ASA physical status IV are risk factors for block failure in ambulatory surgery - an analysis of 9342 blocks. Can J Anaesth. 2004;51:810-6. [ Links ]
6. Hadzic A, Arliss J, Kerimoglu B, Karaca PE, Yufa M, Claudio RE, et al. A comparison of infraclavicular nerve block versus general anesthesia for hand and wrist day-case surgeries. Anesthesiology. 2004;101:127-32. [ Links ]
7. Hadzic A, Williams B, Karaca PE, Hobeika P, Unis G, Dermksian J, et al. For outpatient rotator cuff surgery, nerve block anesthesia provides superior same-day recovery over general anesthesia. Anesthesiology. 2005;102:1001-7. [ Links ]
8. Chan VW, Peng PW, Kaszas Z, Middleton WJ, Muni R, Anastakis DG, et al. A comparative study of general anesthesia, intravenous regional anesthesia, and axillary block for outpatient hand surgery: clinical outcome and cost analysis. Anesth Analg. 2001;93:1181-4. [ Links ]
9. McCartney CJL, Brull R, Chan VWS, Katz J, Abbas S, Graham B, et al. Early but no long-term benefit of regional compared with general anesthesia for ambulatory hand surgery. Anesthesiology. 2004;101:461-7. [ Links ]
10. Liu SS, Wu CL. Effect of postoperative analgesia on major postoperative complications: a systematic update of the evidence. Anesth Analg. 2007;104:689-702. [ Links ]
11. Kapral S, Greher M, Huber G, Willschke H, Kettner S, Kdolsky R, et al. Ultrasonographic guidance improves the success rate of interscalene brachial plexus blockade. Reg Anesth Pain Med. 2008;33:253-8. [ Links ]
12. Warman P, Nicholls B. Ultrasound-guided nerve blocks: efficacy and safety. Best Pract Res Clin Anaesthesiol. 2009;23:313-26. [ Links ]
13. Marhofer P, Schrogendorfer K, Wallner T, Koinig H, Mayer N, Kapral S. Ultrasonographic guidance reduces the amount of local anesthetic for 3-in-1 blocks. Reg Anesth Pain Med. 1998;23:584-8. [ Links ]
14. Salinas F, Hanson N. Evidence-based medicine for ultrasound-guided regional anesthesia Anesthesiol Clin. 2014;32:771-87. [ Links ]
15. Fuzier R, Lavidale M, Bataille B, Richez S, Maguès P. Anxiété: facteur prédictif d'échec du bloc axillaire sous neurostimulation? Ann Fr Anesth Reanim. 2010;29:776-81. [ Links ]
16. Hanouz J-L, Grandin W, Lesage A, Oriot G, Bonnieux D, Gérard J-L. Multiple injection axillary brachial plexus block: influence of obesity on failure rate and incidence of acute complications. Anesth Analg. 2010;111:1. [ Links ]
17. Franco CD, Gloss FJ, Voronov G, Tyler SG, Stojiljkovic LS. Supraclavicular block in the obese population: an analysis of 2020 blocks. Anesth Analg. 2006;102:1252-4. [ Links ]
18. Song IA, Gil S, Choi E, Sim E, Min W, Ro Y-J, et al. Axillary approach versus the infraclavicular approach in ultrasound-guided brachial plexus block: comparison of anesthetic time. Korean J Anesthesiol. 2011;61:12. [ Links ]
19. Roussel J, Thirkannad S. Comparison of 3 ultrasound-guided brachial plexus block approaches for cubital tunnel release surgery in 120 ambulatory patients. AANA J. 2014;82:121-6. [ Links ]
20. English L, Holme JM, Burkard JF, Vacchiano C, Shin A, Pellegrini J, et al. Effect of needle size on success of transarterial axillary block. AANA J. 2004:57-60. [ Links ]
21. Sandhu NS, Capan LM. Ultrasound-guided infraclavicular brachial plexus block. Br J Anaesth. 2002;89:254-9. [ Links ]
22. Zencirci B. Comparision of nerve stimulator and ultrasonography as the techniques applied for brachial plexus anesthesia. Int Arch Med. 2011;4:4. [ Links ]
23. Grueso Angulo R, Sanín Hoyos A, Bonilla Ramírez AJ, García Carreño A, Cubillos Salcedo J. Comparación entre la técnica de multi-inyección y la inyección única con localización del nervio mediano en el bloqueo infraclavicular para cirugía del miembro superior Rev Colomb Anestesiol. 2010;38: 22-32. [ Links ]
24. Rodríguez J, Bárcena M, Taboada-Muñiz M, Lagunilla J, Álvarez J. A comparison of single versus multiple injections on the extent of anesthesia with coracoid infraclavicular brachial plexus block. Anesth Analg. 2004;99:1225-30. [ Links ]
25. Neal JM, Gerancher CJ, Hebl JR, Ilfeld BM, Mccartney CJL, Franco CD, et al. Upper extremity. Reg Anesth Pain Med. 2009;34:134-70. [ Links ]
26. Yazer MS, Finlayson RJ, Tran DQH. A randomized comparison between infraclavicular block and targeted intracluster injection supraclavicular block. Reg Anesth Pain Med. 2015;40:11-5. [ Links ]
27. Chan VWS, Perlas A, McCartney CJL, Brull R, Xu D, Abbas S. Ultrasound guidance improves success rate of axillary brachial plexus block. Can J Anaesth. 2007;54:176-82. [ Links ]
28. Dingemans E, Williams SR, Arcand G, Chouinard P, Harris P, Ruel M, et al. Neurostimulation in ultrasound-guided infraclavicular block: a prospective randomized trial. Anesth Analg. 2007;104:1275-80. [ Links ]
29. Antonakakis JG, Ting PH, Sites B. Ultrasound-guided regional anesthesia for peripheral nerve blocks: an evidence-based outcome review. Anesthesiol Clin Elsevie Ltd. 2011;29: 179-91. [ Links ]
30. Orebaugh S, Williams B, Kentor M. Ultrasound guidance with nerve stimulation reduces the time necessary for resident peripheral nerve blockade. Reg Anesth Pain Med. 2007;32:448-54. [ Links ]
31. López-Morales S, Moreno-Martín A, Leal del Ojo JD, Rodriguez-Huertas F. Bloqueo axilar ecoguiado frente a bloqueo infraclavicular ecoguiado para la cirugía de miembro superior. Rev Esp Anestesiol Reanim. 2013;60:313-9. [ Links ]
32. Marhofer P, Harrop-Griffiths W, Kettner SC, Kirchmair L. Fifteen years of ultrasound guidance in regional anaesthesia: Part 1. Br J Anaesth. 2010;104:538-46. [ Links ]
33. Lewis SR, Price A, Walker KJ, McGrattan K, Smith AF. Ultrasound guidance for upper and lower limb blocks. Cochrane Data Base Syst Rev. 2015:9. [ Links ]
34. Casati A, Danelli G, Baciarello M, Corradi M, Leone S, Di Cianni S, et al. A prospective, randomize comparison between ultrasound and nerve stimulation guidance for multiple injection axillary brachial plexus block. Anesthesiology. 2007;106:992-6. [ Links ]
35. Gianesello L, Pavoni V,Coppini R, Buoninsegni LT, Gori G, Mori E, et al. Comfort and satisfaction during axillary brachial plexus block in trauma patients: comparison of techniques. J Clin Anesth. 2010;22:7-12. [ Links ]
36. Ferraro LHC, Takeda A, dos Reis Falcão LF, Rezende AH, Sadatsune EJ, Tardelli MA. Determination of the minimum effective volume of 0.5% bupivacaine for ultrasound-guided axillary brachial plexus block. Rev Bras Anestesiol. 2014;64:49-53. [ Links ]
37. Hadzic A, Dewaele S, Gandhi K, Santos A. Volume and dose of local anesthetic necessary to block the axillary brachial plexus using ultrasound guidance. Anesthesiology. 2009;111:8-9. [ Links ]
38. Kumar A, Sharma D, Sibi E, Datta B, Gogoi B. Comparison of peripheral nerve stimulator versus ultrasonography guided axillary block using multiple injection technique. Indian J Anaesth. 2014;58:700. [ Links ]











 texto em
texto em