Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombian Journal of Anestesiology
versão impressa ISSN 0120-3347
Rev. colomb. anestesiol. vol.45 supl.1 Bogotá jan. 2017
http://dx.doi.org/10.1016/j.rca.2016.10.004
Reporte de caso
Dilema diagnóstico en un paciente despierto con edema pulmonar tras craneotomía: reporte de caso
A diagnostic dilemma in an alert patient with pulmonary oedema following craniotomy: A case report
Kosuke Tsubaki, Satoki Inoue* y Masahiko Kawaguchi
División de Cuidado Intensivo y Departamento de Anestesiología, Universidad Médica de Nara, Nara, Japón
* Autor para correspondencia. División de Cuidado Intensivo y Departamento de Anestesiología, Universidad Médica de Nara, 840 Shijo-cho Kashihara, Nara 634-8522, Nara, Japón.
Correo electrónico: seninoue@naramed-u.ac.jp (S. Inoue).
Historia del artículo: Recibido el 13 de abril de 2016 Aceptado el 14 de octubre de 2016 On-line el 7 de diciembre de 2016
Resumen
Introducción: Presentamos un caso de desarrollo de edema pulmonar idiopático tras craneotomía sin síntomas neurológicos.
Descripción del caso: Una paciente de sexo femenino de J0 años de edad con una historia médica sin interés se sometió a una extirpación de tumor cerebral bajo anestesia general. La craneotomía se realizó sin eventos notables y sus condiciones respiratorias y hemodinámicas durante la operación se mantuvieron normales. Inmediatamente al concluir la operación la paciente recobró su conciencia y se encontró en estado neurológico intacto. Sin embargo, su oxigenación no era suficiente sin administración de oxígeno, y las radiografías indicaban edema pulmonar. Gradualmente su edema pulmonar visualizado en las radiografías torácicas desapareció. No había ninguna razón para el edema pulmonar excepto manipulación intracraneal, así que fue considerado como un edema pulmonar neurológico.
Conclusión: En este caso, habríamos simplemente seguido el proceso de restauración del edema pulmonar neurológico que se desarrolló durante la operación.
Palabras clave: Neurocirugía, Edema pulmonar, Periodo perioperatorio, Meningioma, Anestesia general.
Abstract
Introduction: We present a case developing idiopathic pulmonary oedema following craniotomy without any neurological symptoms.
Case description: A J0-year-old female, who had unremarkable medical history, underwent removal of brain tumor under general anaesthesia. Craniotomy was uneventfully performed and her respiratory and haemodynamic conditions during the operation were normal. Immediately after the operation, she regained consciousness and was neurologically intact. However, her oxygenation was not sufficient without oxygen administration, her chest X-ray showed pulmonary oedema. Gradually, her pulmonary oedema in the chest X-rays disappeared. There was no specific reason of pulmonary oedema except for intracranial manipulation, therefore, it was considered as neurologic pulmonary oedema.
Conclusion: In this case, we merely might have followed the restoration process from neurologic pulmonary oedema developing during the operation.
Keywords: Neurosurgery, Pulmonary edema, Perioperative period, Meningioma, General Anesthesia.
Introducción
El edema pulmonar es una acumulación de fluidos en las cavidades entre los espacios de aire (alvéolos) y el parénquima de los pulmones1. Provoca alteraciones en el intercambio de gases y puede causar insuficiencia respiratoria. El edema pulmonar neurogénico (EPN) es un síndrome clínico caracterizado por el inicio agudo de edema pulmonar tras un insulto significativo del sistema nervioso central (SNC).
Se piensa que la etiología es un incremento de catecolaminas que resulta en disfunción cardiopulmonar2. Se ha propuesto que las condiciones neurológicas que causan una elevación abrupta, rápida y extrema de la presión intracraneal (PIC) parecen estar en mayor riesgo de asociarse con EPN, aunque los mecanismos fisiopatológicos permanecen todavía desconocidos3,4. Presentamos el caso de una paciente que desarrolla edema pulmonar idiopático tras la craneotomía sin síntomas neurológicos.
Descripción del caso
Información de la paciente
El consentimiento y autorización de la paciente y la aprobación del comité de revisión institucional se obtuvieron para la presentación de este caso. La mujer, de 70 años de edad, fue admitida en nuestro hospital por someterse a la extirpación del tumor cerebral. Anteriormente se realizó en ella un clip quirúrgico en el cuello del aneurisma y embolización con espiral debido a una aneurisma intracraneal sin ruptura. La paciente fue tratada con agentes antihipertensivos. El tumor cerebral estaba localizado en el lóbulo parietal derecho adyacente a la hoz del cerebro, de la cual se especuló que se trataba de un meningioma de la hoz basado en el estudio de imagenología. Su tumor fue descubierto por tomografías computarizadas (TC) de seguimiento por su aneurisma intracraneal. Por lo tanto, los síntomas neurológicos estaban ausentes; sin embargo, el tumor mostró tendencia a expandirse. Excepto la hipertensión, la paciente no tenía evidencia clínica de enfermedad cardíaca ni de enfermedad respiratoria. La radiografía del tórax preoperatoria era normal.
Hallazgos clínicos, evaluación diagnóstica e intervenciones
Se realizó craneotomía y extirpación del tumor cerebral. Bajo anestesia general, la paciente fue puesta en la mesa de operaciones en posición lateral. Durante la cirugía, el gasto cardíaco, así como la presión arterial intensiva, fueron controlados mediante el sensor FloTracTM y monitor VigileoTM. También se monitorizó continuamente la saturación de oxígeno periférico (SpO2) y la concentración final de dióxido de carbono (ETCO2). El tiempo de operación para los procedimientos fue de 99 min. El equilibrio del líquido fue de 1.290 ml. No se realizó transfusión.
Durante la operación, la hemodinámica del paciente se mantuvo estable, con una presión arterial de alrededor de 120/80 mmHgy 3,5-4l/min de gasto cardíaco. La condición respiratoria también se mantuvo estable. Sin embargo, la SpO2 disminuyó ligeramente a medida que se aproximaba el final de la operación. Inmediatamente después de la operación, fue devuelta a la posición supina y su tráquea fue succionada; sin embargo, solo se observó una pequeña cantidad de esputo espumoso. Simultáneamente, recuperó la conciencia y la respiración espontánea fue suficiente, luego se retiró el tubo traqueal y se transfirió a la unidad de cuidados intensivos (UCI). Después de ingresar a la UCI, permaneció alerta y sin alteraciones neurológicas. Se le administró oxígeno por mascarilla a 6l min-1; sin embargo, su SpO2 mostró 90-96% y la PaO2 fue de 89 unidades torr cuando se insistió en la respiración profunda. La paciente nunca se quejó de la disnea, no importa cuántas veces le preguntáramos, aunque tosía y escupía.
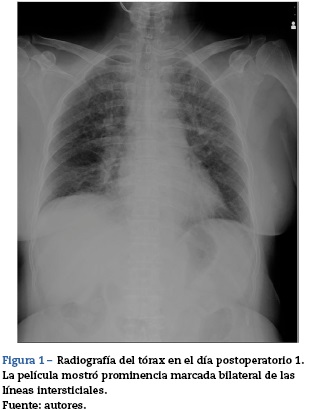
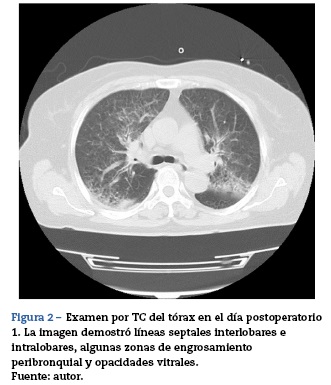
Su hemodinámica se mantuvo estable durante su estancia en la UCI. El ecocardiograma transtorácico mostró una función ventricular izquierda normal y un tamaño normal de la cámara. Al día siguiente, la temperatura de la vejiga fue de 37,1 C. Los marcadores inflamatorios, como la proteína C reactiva (PCR) y los glóbulos blancos, fueron 1,3 mg/dl y 11.000/μ1 con administración profiláctica de cefazolina 2 g/día para la infección del sitio quirúrgico. La presentación de la neumonía activa parecía negativa. Sin embargo, una radiografía de tórax tomada ese día, que mostró prominencia marcada bilateral de las líneas intersticiales, fue consistente con edema pulmonar (fig. 1). Un examen posterior porTC, que demostró líneas septales inter e intralobares, algunas zonas de engrosamiento peribronquial y opacidades vitrales, confirmaron el diagnóstico de edema pulmonar (fig. 2).
Seguimiento y resultados
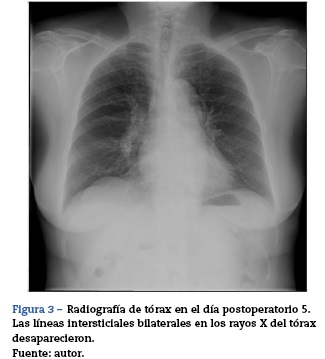
La paciente seguía siendo vigilada de cerca en la UCI de acuerdo con el estándar institucional de atención a pacientes neuroquirúrgicos, pero se atendió solamente con la administración de oxígeno. No se aplicaron diuréticos o terapias específicas. Poco a poco, las líneas intersticiales bilaterales en la radiografía del tórax desaparecieron espontáneamente (fig. 3). En el quinto día postoperatorio, fue finalmente destetada de oxigenoterapia.
Discusión
Se reconocen 2 tipos principales de edema pulmonar: en primer lugar, edema pulmonar cardiogénico (o hidrostático) de una presión capilar pulmonar elevada por insuficiencia cardíaca izquierda; en segundo lugar, edema pulmonar no cardiogénico (aumento de la permeabilidad) por lesión a las barreras endoteliales y epiteliales1. La fisiopatología del EPN probablemente involucra una respuesta adrenérgica al insulto al SNC, lo que lleva a un aumento de la presión hidrostática pulmonar y un aumento de la permeabilidad capilar pulmonar relacionada con la respuesta inflamatoria2. En algunos pacientes puede predominar la disfunción cardiaca; en otros, la fuga capilar es la manifestación primaria5. Estos patrones tienen implicaciones obvias para el diagnóstico y tratamiento de casos individuales, incluyendo la evaluación cardiaca, el manejo de fluidos y la elección de sustancias inotrópicas o vasoactivas6.
Revisando nuestro caso, es un hecho que ella desarrolló edema pulmonar aunque su severidad no era tan crítica. Teniendo en cuenta que se pensó que el momento de su desarrollo fue durante la operación y no había ninguna razón específica de edema pulmonar, excepto la manipulación intracraneal, es razonable concluir que se trataba de una especie de EPN. Respecto al balance positivo de fluidos durante la operación (1.290 ml), no se puede negar que este balance de fluidos podría haber contribuido al edema pulmonar. Sin embargo, el equilibrio de líquidos como este para la neurocirugía electiva es común en nuestro instituto debido al ayuno preoperatorio. No podemos negar completamente que la paciente desarrolló insuficiencia cardíaca congestiva aguda, ya que no se midió la presión del enclavamiento de la arteria pulmonar. Sin embargo, es muy poco probable que esto causara edema pulmonar, considerando que su hemodinámica era estable. Esta es una sospecha bastante natural que explica por qué la condición neurológica de la paciente no empeoró, debido a que se ha reportado que el EPN ha estado acompañado por lo general por una abrupta, rápida y extrema elevación de la PIC3,4. La paciente podría haber empeorado durante una observación de seguimiento porque hay un informe que muestra un caso de EPN en desarrollo antes de deterioro neurológico y elevación en la PIC7. Por lo tanto, el edema pulmonar podría haber sido uno de los signos de deterioro neurológico inminente. Sin embargo, su edema pulmonar se resolvió espontáneamente. De modo alternativo, simplemente hubiéramos podido seguir el proceso de restauración del EPN que se desarrolló durante la operación, el que había sido ocultado por la ventilación con presión positiva. Si suponemos que así fuera, muchos casos de EPN podrían haber sido pasados por alto en los entornos clínicos.
Se ha informado que la hinchazón cerebral moderada o pronunciada acompañada de PIC elevada se produjo en el 35,7% de los pacientes durante la craneotomía por tumores cerebrales supratentoriales8. Por lo tanto, no hay duda de que la compresión neuronal temporal, la isquemia o daños pueden ocurrir durante cualquier manipulación intracraneal, que podría causar EPN en una determinada población neuroquirúrgica. Las denominadas «zonas desencadenantes del EPN» incluyen el hipotálamo y la médula; específicamente el área A1, A5, los núcleos del tracto solitario y el área postrema han sido propuestos como orígenes anatómicos9. El campo quirúrgico en nuestro caso no involucró directamente estas áreas. Sin embargo, no podemos negar incondicionalmente que los insultos quirúrgicos afectaron estas áreas de forma indirecta. Además, existe un informe de caso que presenta EPN durante un procedimiento neuroquirúrgico que no implica zonas de activación de EPN seguido de una mejora oportuna después del procedimiento10. El desarrollo de EPN no siempre requiere estímulos directos a estas áreas. De cualquier manera, es posible argumentar que cualquier manipulación intracraneal tiene la posibilidad de inducir un EPN temporal. Si el EPN temporal que se desarrolla durante la neurocirugía se sostiene, se deteriora o se resuelve, puede depender del estado intracraneal postoperatorio.
El edema pulmonar con presión negativa (EPPN), la lesión pulmonar aguda o la anafilaxia pueden considerarse diagnósticos diferenciales. La obstrucción de las vías respiratorias superiores y la inspiración contundente se observan generalmente en el desarrollo del EPPN11. La obstrucción de las vías respiratorias superiores y el estridor se observan ocasionalmente en pacientes neuroquirúrgicos postoperatorios. Sin embargo, nuestra paciente estaba alerta y las vías respiratorias superiores estaban suficientemente patentes (abiertas) incluso en el período postoperatorio temprano. La posibilidad de lesión pulmonar aguda por aspiración o equivalentes es negativa según su evolución clínica. No es posible negar la anafilaxia porque se usaron muchos fármacos durante el período perioperatorio. Sin embargo, la paciente no presentó reacciones anafilácticas típicas, incluyendo hipotensión, sibilancias o erupción cutánea. Por lo tanto, es razonable que su edema pulmonar fuera diagnosticado como EPN. Como otro diagnóstico diferencial, el edema pulmonar observado después de embolias gaseosas que ocurren durante la craneotomía es un fenómeno reconocido y ha sido reportado12. Además, existe un informe disponible en el campo que afirma que un bajo nivel no reconocido de aspiración de aire intravenoso sin secuelas hemodinámicas puede producir un edema pulmonar potencialmente mortal13. Sin embargo, se detectó depresión significativa de ETCO2 y se reconoció como un hecho significativo incluso en este informe, aunque no se presentaron las secuelas hemodinámicas. Este no fue nuestro caso. Sin embargo, cualquier craneotomía tiene el riesgo de aspiración intravenosa de aire. Por lo tanto, está todavía en debate que microémbolos no reconocidos durante la craneotomía podrían haber contribuido al desarrollo de este edema pulmonar.
Conclusiones
En conclusión, tuvimos un caso de desarrollo de edema pulmonar idiopático tras la craneotomía sin ningún síntoma neurológico. Se consideró que su edema pulmonar era una especie de EPN. Simplemente podríamos haber seguido el proceso de restauración del EPN que se desarrolló durante la operación. Sin embargo, el conocimiento de este tipo de entidad clínica debe guiar la evaluación perioperatoria y el tratamiento, porque el cuidado de apoyo permitirá una resolución espontánea para este caso si no se produce un deterioro neurológico adicional.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia
Financiamiento
Este informe de caso fue apoyado solamente por la fuente departamental.
Conflicto de intereses
Ninguno.
Referencias
1. Murray JF. Pulmonary edema: pathophysiology and diagnosis. Int J Tuberc Lung Dis. 2011;15:155-60. [ Links ]
2. Davison DL, Terek M, Chawla LS. Neurogenic pulmonary edema. Crit Care. 2012;16:212. [ Links ]
3. Ducker TB, Simmons RL. Increased intracranial pressure and pulmonary edema. Part 2: the hemodynamic response of dogs and monkeys to increased intracranial pressure. J Neurosurg. 1968;28:118-23. [ Links ]
4. Kosnik EJ, Paul SE, Rossel CW, Sayers MP. Central neurogenic pulmonary edema: with a review of its pathogenesis and treatment. Childs Brain. 1977;3:37-47. [ Links ]
5. Sedy J, Zicha J, Kunes J, Jendelova P, Sykova E. Mechanisms of neurogenic pulmonary edema development. Physiol Res. 2008;57:499-506. [ Links ]
6. Davidyuk G, Soriano SG, Goumnerova L, Mizrahi-Arnaud A. Acute intraoperative neurogenic pulmonary edema during endoscopic ventriculoperitoneal shunt revision. Anesth Analg. 2010;110:594-5. [ Links ]
7. Quader K, Manninen PH, Lai JK. Pulmonary edema in the neuroradiology suite: a diagnostic dilemma. Can J Anaesth. 2001;48:308-12. [ Links ]
8. Rasmussen M, Bundgaard H, Cold GE. Craniotomy for supratentorial brain tumors: risk factors for brain swelling after opening the dura mater. J Neurosurg. 2004;101:621-6. [ Links ]
9. Colice GL. Neurogenic pulmonary edema. Clin Chest Med. 1985;6:473-89. [ Links ]
10. Jacob FD, Wheatley MB, Sinclair DB. Acute neurogenic pulmonary edema after depth electrode placement for epilepsy surgery. Can J Neurol Sci. 2010;37:885-7. [ Links ]
11. Krodel DJ, Bittner EA, Abdulnour R, Brown R, Eikermann M. Case scenario: acute postoperative negative pressure pulmonary edema. Anesthesiology. 2010;113:200-7. [ Links ]
12. Chandler WF, Dimcheff DG, Taren JA. Acute pulmonary edema following venous air embolism during a neurosurgical procedure. Case report. J Neurosurg. 1974;40:400-4. [ Links ]
13. Frim DM, Wollman L, Evans AB, Ojemann RG. Acute pulmonary edema after low-level air embolism during craniotomy Case report. J Neurosurg. 1996;85:937-40. [ Links ]











 texto em
texto em