Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombian Journal of Anestesiology
versão impressa ISSN 0120-3347
Rev. colomb. anestesiol. vol.46 no.2 Bogotá abr./jun. 2018
https://doi.org/10.1097/cj9.0000000000000021
Investigación científica y tecnológica
Incidencia de hiponatremia postoperatoria en pacientes neuroquirúrgicos en un hospital del sur colombiano
a Facultad de Salud, Universidad Surcolombiana. Neiva, Colombia.
Introducción:
La hiponatremia es el trastorno electrolítico más frecuentemente encontrado en los pacientes hospitalizados y su incidencia es aún mayor cuando se padece alguna afección neurológica. Se ha vinculado en forma significativa con incremento en las tasas de mortalidad.
Objetivo:
Describir la incidencia de la hiponatremia en los pacientes neuroquirúrgicos de un hospital universitario en el sur de Colombia.
Métodos:
Estudio descriptivo observacional, se analizaron las historias clínicas de pacientes adultos, que ingresaron a la unidad de cuidados intensivos después de haberles realizado algún procedimiento neuroquirúrgico en el periodo comprendido entre 2014 - 2015. Se compararon las características perioperatorias y los desenlaces neurológicos, se calcularon medidas de tendencia central y dispersión, se aplicaron pruebas de confianza estadística.
Resultados:
En total 79 pacientes fueron incluidos en el estudio. La mediana para la edad fue 40 años y 73,4% fueron del género masculino. El diagnóstico más frecuente fue trauma craneoencefálico, seguido por lesión ocupante de espacio y por hemorragia subaracnoidea no traumática. La incidencia de hiponatremia fue del 25,3%; los pacientes con diagnóstico de hemorragia subaracnoidea presentaron 8 veces más probabilidad de hiponatremia (odds ratio 8,0; IC95%: 1,777-36,018). La mortalidad para el grupo de paciente que presentó hiponatremia fue del 35% y los resultados neurológicos desfavorable se presentaron en un 80%.
Conclusiones:
Los pacientes que fueron intervenidos neuroquirúrgicamente con diagnóstico de hemorragia subaracnoidea o lesión ocupante de espacio asociados a hiponatremia suponen un desenlace neurológico más desfavorable, sin incidir circunstancialmente en la mortalidad.
Palabras clave: Hiponatremia; Lesiones Traumáticas del Encéfalo; Hemorragia Subaracnoidea; Anestesia; Neurocirugía
Introduction:
Hyponatremia is the most frequently encountered electrolyte disorder in hospitalized patients, and its incidence is even greater when a neurological condition is present. A significant association has been found between hyponatremia and increases in mortality rates.
Objective:
To describe the incidence of hyponatremia in neurosurgical patients of a university hospital in southern Colombia.
Methods:
Descriptive, observational study that analyzed the medical records of adult patients admitted to the intensive care unit after having undergone a neurosurgical procedure in the period between 2014 and 2015. Perioperative characteristics and neurological outcomes were compared, central trend and scatter were calculated, and statistical confidence tests were applied.
Results:
A total of 79 patients were included in the study. The median age was 40 years and 73.4% were male. The most frequent diagnosis was head injury, followed by space-occupying lesion and non-traumatic subarachnoid hemorrhage. The incidence of hyponatremia was 25.3%; patients with a diagnosis of subarachnoid hemorrhage were 8 times more likely to have hyponatremia (odds ratio 8.0, 95% confidence interval: 1.777-36.018). Mortality for the group of patients presenting hyponatremia was 35%, and unfavorable neurological outcomes were present in 80%.
Conclusions:
Neurosurgical patients with a diagnosis of subarachnoid hemorrhage or space-occupying lesion associated with hyponatremia have a less favorable neurologic outcome, without circumstantially affecting mortality.
Keywords: Hyponatremia; Brain Injuries Traumatic; Subarachnoid Hemorrhage; Anesthesia; Neurosurgery
Introducción
El sodio es el principal ion del líquido extracelular, con valores normales en plasma entre 135 y 145 miliequivalentes por litro (mEq/L), también es el principal determinante de la osmolaridad sérica, importante para el transporte de fluidos a través de la membrana celular y en la transmisión de impulsos nerviosos al momento de la despolarización celular.1
La hiponatremia se define como la concentración sérica de sodio por debajo de 135 mEq/L y puede presentarse en general cuando la ingesta o administración de agua excede su eliminación o cuando la pérdida de sodio supera la ingesta. Lo anterior determina si la hiponatremia se clasifica como hipovolémica, normovolémica o hiper-volémica.2 Se clasifica según los niveles plasmáticos en: normal 135 -145 mEq/L, hiponatremia leve 130 -134 mEq/ L, hiponatremia moderada 125-129 mEq/L e hiponatremia severa niveles inferiores a 125 mEq/L.3 Los pacientes hospitalizados están expuestos a diferentes factores que alteran la homeostasis, tales como la administración de diferentes medicamentos, dolor, fallas orgánicas y aporte hídrico inadecuado, por lo tanto, dependerá de la integridad y la capacidad de los sistemas de autorregulación el mantener el equilibrio iónico. La hiponatremia es el trastorno electrolítico más coimin en los pacientes hospitalizados, siendo aun más frecuente en aquellos pacientes con algún grado de alteración neurológica.1,2 Los pacientes neuroquinírgicos padecen frecuentemente de esta alteración; adicionalmente la presencia de niveles séricos de sodio bajos en el postoperatorio se ha visto asociada a un incremento en la mortalidad.4
La prevalencia de hiponatremia en los pacientes hospitalizados por causa general es de hasta el 20%; en los pacientes con trastornos neuroquimrgicos alcanza cifras de hasta el 50%.5 Se ha reportado que, en los pacientes con hemorragia subaracnoidea la hiponatremia se presenta entre 30 a 40%,6 la asociación de ambas entidades conlleva a isquemia cerebral que desencadena mayores tasas de mortalidad y peores desenlaces en la escala de coma de Glasgow.7 Por otro lado, los pacientes con meningitis bacteriana alcanzan tasas del 36 al 58%, ascendiendo hasta el 70% en los pacientes con meningitis tuberculosa. Además, se presentan diferentes trastornos hiponatrémicos en pacientes con tumores cerebrales, hidrocefalia y hematomas subdurales.8,9 Alrededor del 15% de los pacientes con trauma craneoencefálico (TCE) desarrollan hiponatremia y se presenta generalmente en los primeros 5 días después del trauma, lo cual se asocia a mayor estancia hospitalaria.10 En los pacientes con TCE, los trastornos del sodio suelen ser mal tolerados, secundario al edema cerebral asociado y a la alteración de los mecanismos adaptativos,4 lo cual aumenta las tasas de mortalidad a corto y largo plazo.10
En los pacientes con alteración neurológica hay dos entidades que tienen un papel fundamental en la presentación de hiponatremia: el síndrome del cerebro perdedor de sal y el síndrome de secreción inadecuada de hormona antidiurética (SIADH). Estos síndromes están directamente relacionados con la alteración de los mecanismos de regulación de la osmolaridad entre el cerebro y el riñón.9
El SIADH es un estado de expansión de volumen debido a un incremento en la reabsorción renal de agua, mediado por la excesiva e inapropiada secreción de hormona antidiurética.11 Se produce de esta manera un incremento en la tasa de filtración glomerular que conlleva a una disminución en la reabsorción de sodio en el túbulo proximal, incrementando su excreción urinaria,12 además de presentar disminución en los niveles séricos de ácido úrico y nitrógeno ureico que se co-transportan con el sodio. De esta manera se produce un estado de hiponatremia dilucional en un paciente clínicamente híper o euvolémico. El SIADH está relacionado con diferentes trastornos neurológicos como encefalitis, meningitis y trauma craneoencefálico, además de estados postoperatorios de resección de tumores cerebrales y cirugías transesfenoidales de hipófisis.13
El síndrome del cerebro perdedor de sal es caracterizado por pérdida renal excesiva de sodio, acompañado de depleción de volumen, llevando a un incremento en la actividad diurética.14 En la fisiopatología de este síndrome, juegan un papel fundamental los péptidos natriuréticos, especialmente el péptido natriurético cerebral, asociado a disminución del flujo simpático secundario a los trastornos neurológicos.9 El tono simpático actua a través del control sobre la liberación de renina en las células yuxtaglomerulares, por lo tanto, al disminuir su acción, se disminuye la reabsorción de sodio y agua en los túbulos proximales. A su vez, los péptidos natriuréticos estimulan la dilatación de la arteriola aferente y la vasoconstricción de la arteriola eferente, lo que aumenta la tasa de filtración glomerular, al igual que actúa en los túbulos colectores inhibiendo los transportadores de sodio estimulados por angiotensina II y contrarresta la acción renal de la arginina-vasopresina (AVP).15
Dentro de las causas de hiponatremia diferentes a los síndromes de cerebro perdedor de sal y SIADH, se encuentran la insuficiencia adrenal y el hipotiroidismo, los cuales deben ser tratados con la reposición hormonal indicada según el caso. En los pacientes con hiponatremia secundaria a pérdidas gastrointestinales, se indica resucitación hídrica y el estímulo de la diuresis.8
Las manifestaciones clínicas de la hiponatremia se relacionan con la severidad de la misma, usualmente los síntomas se presentan con niveles plasmáticos de sodio inferiores a 120mEq/L y la velocidad de instauración, ya que en procesos en los que la hiponatremia se instala lentamente, se pueden alcanzar concentraciones de sodio bajas sin presentar edema cerebral y por lo tanto disminución en la frecuencia y severidad de la sintomatología. Los síntomas incluyen cefalea, anorexia, náusea, vómito y debilidad muscular, alcanzando rápidamente complicaciones neurológicas como edema cerebral, convulsiones, apnea, coma y muerte por herniación cerebral, cuando no se brinda tratamiento oportuno.15
Actualmente no se cuenta en nuestra institución ni en la región con estudios que hayan evaluado la incidencia ni el comportamiento de estos trastornos electrolíticos en los pacientes que son llevados a la unidad de cuidados intensivos después de ser sometidos a una intervención neuroquirúrgica; por lo que se decidió conocer más a fondo el comportamiento clínico de un grupo importante de pacientes que reciben atención por el servicio de anestesia del Hospital Universitario Hernando Moncaleano Perdomo de Neiva (HUHMP) y servir como referencia para poder establecer un mejoramiento y optimización del manejo integrado de la fase preoperatoria, la intervención quirúrgica y los cuidados posteriores al procedimiento del paciente neuroquirúrgico.
Metodología
Estudio descriptivo observacional que tuvo lugar en las Salas de Cirugía y unidad de cuidados intensivos de adultos (UCI) del HUHMP de la ciudad de Neiva, Colombia durante el periodo comprendido entre el 1 de enero de 2014 y el 31 de diciembre del 2015.
Se tomó como población a pacientes mayores de 18 años que recibieron intervenciones quirúrgicas por patología intracraneal, intervenidos tanto en forma urgente como electiva, que además recibieron cuidados postoperatorios en la UCI adultos durante al menos 72 horas posteriores al procedimiento. La recolección de la información fue observacional directa no participativa previo aval del Comité de Ética/Bioética y de investigación de la institución.
Se analizaron las variables demográficas, antropométricas, clínicas, paraclínicas y desenlace neurológico. Se calcularon medidas de tendencia central y dispersión para las variables continuas, se obtuvo frecuencias relativas y absolutas. Se aplicaron pruebas de confianza estadística como Chi2 o prueba exacta de Fisher y se aplicó el test de Kruskal-Wallis para comparar las variables ordinales. En todos los casos se tuvo en cuenta un nivel de significancia estadística cuando el valor fue p < 0,05. Se realizó cálculo de OR para establecer la asociación entre la presencia o no de hiponatremia, variables clínicas y perioperatorias. Los datos recopilados se incorporaron en una matriz creada en Microsoft Excel 2013 (© Microsoft Corporation) y se procesaron en el programa estadístico SPSS versión 23.
Resultados
Un total de 525 pacientes fueron intervenidos quirúrgicamente por el servicio de neurocirugía durante el periodo; 79 pacientes ingresaron al estudio. El 73,4% de los pacientes fue de sexo masculino. La mediana para la edad fue de 40 años (rango 18 a 85 años). En la Tabla 1 se exponen las variables demográfica y antropométrica de los pacientes dentro del estudio.
Tabla 1 Variables demográficas y antropométricas.
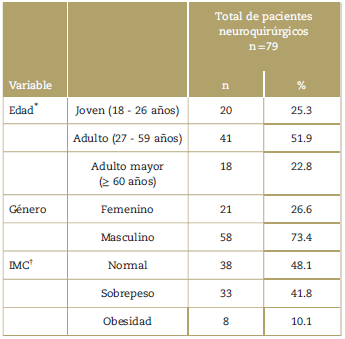
Rangos de edad según el ciclo vital del Ministerio de Salud y la Protección Social de Colombia.
† IMC=Índice de Masa Corporal expresado en peso (en Kg) sobre la talla (en m) al cuadrado.
Fuente: Autores.
El diagnóstico más frecuente por el que fueron llevados a cirugía fue el trauma craneoencefálico en 62%, el 21,5% correspondieron a lesión ocupante de espacio (glioma frontal derecho, meningioma, oligodendroglioma y el tumor neuroectodérmico primitivo), la hemorragia sub-aracnoidea no traumática en 11,4% y 5,1% de los pacientes se clasificaron como otros diagnósticos (abscesos cerebrales, hematoma subdural no traumático, toxoplasmosis y malformación de Chiari). Respecto a la clasificación ASA, encontramos que el 55,7% de los pacientes presentaron una valoración de ASA de IV, el 20,3% ASA III y el 24,1% ASA V. La mediana de la valoración neurológica al ingreso al quirófano fue de 6 puntos en la escala de coma de Glasgow. La anestesia balanceada fue la técnica utilizada en el 98,7%. Solo un caso se realizó bajo anestesia total intravenosa y en ningún paciente se utilizó una técnica inhalatoria pura para el mantenimiento anestésico. La duración de la intervención quirúrgica tuvo una mediana de 120 minutos (rango 45-520 min). El 89,9% de los pacientes se trasladó a la unidad de cuidados intensivos con la vía aérea asegurada, mientras que solamente un 10,1% salió con ventilación espontánea de la sala de cirugía.
En cuanto al manejo de fluidos en el perioperatorio el manitol fue la terapia hiperosmolar que se administró al 60,7% de los pacientes, mientras que el 43% de ellos recibieron solución salina hipertónica, teniendo en cuenta que en algunos pacientes se adoptó una terapia hiperosmolar dual. Por otro lado, en el periodo de cuidados postoperatorios llevado a cabo en el servicio de unidad de cuidados intensivos, el uso en general de soluciones hiperosmolares fue mayor que durante la intervención quirúrgica, siendo del 79,7% para cada una de las soluciones.
En cuanto a la presencia de hiponatremia se encontró una incidencia del 25,3%. El 60% de los casos corresponden a hiponatremia leve, el 15% a hiponatremia moderada y el 25% a severa. Los pacientes con diagnóstico de hemorragia subaracnoidea presentaron 8 veces más probabilidad de hiponatremia (p = 0,007) (OR 8,0; IC95%: 1,777-36,018). Con relación al diagnóstico de los síndromes hiponatrémicos característicos del paciente con trastorno neurológico, se encontró una incidencia del 5% de cerebro perdedor de sal y del 10% para SIADH. La duración media de la hiponatremia durante el periodo de estudio fue de 38 horas y con relación al tratamiento farmacológico específico para estos síndromes, solamente a un paciente se le indicó la administración de Fludrocortisona, mientras que ningún paciente recibió tratamiento con antagonistas de los receptores de Vasopresina durante el periodo de estudio. En la Tabla 2 se muestran las variables perioperatorias de los pacientes según la presencia o no de hiponatremia.
Tabla 2 Variables perioperatorias categorizadas según la presencia o no de hiponatremia.
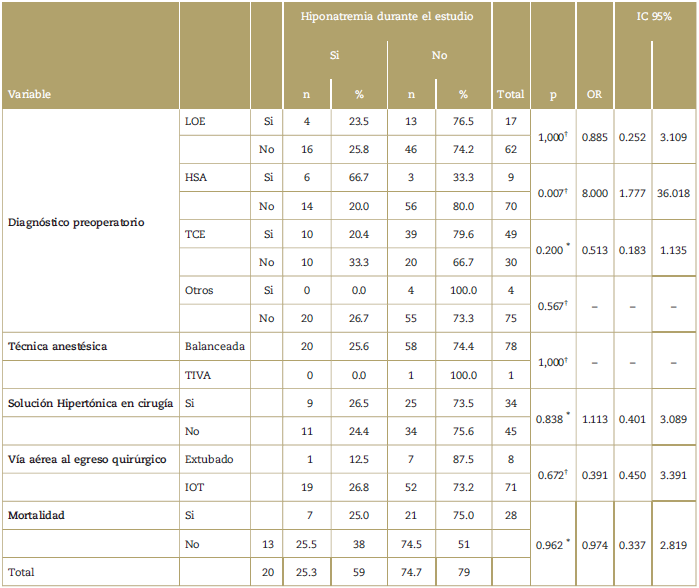
LOE=Lesión Ocupante de Espacio; HAS=Hemorragia Subaracnoidea; TCE=Trauma Craneoencefálico; TIVA=Anestesia Intravenosa Total.
* Chi2.
† Prueba Exacta de Fisher.
Fuente: Autores.
La mortalidad asociada a hiponatremia fue del 35%, similar a la mortalidad global que fue de 35,4%. La condición final de los pacientes fue evaluada mediante las variables de desenlace neurológico al egreso a través de la escala de resultados de Glasgow extendida evaluados al egreso de la institución y la mortalidad intrahospitalaria, sin obtener diferencias al comparar estas condiciones finales frente a la presencia o no de hiponatremia (Figura 1), frente a la severidad de la hiponatremia (Tabla 3) y el impacto clínico de los pacientes con intervención quirúrgica por patología neurológica (Tabla 4).
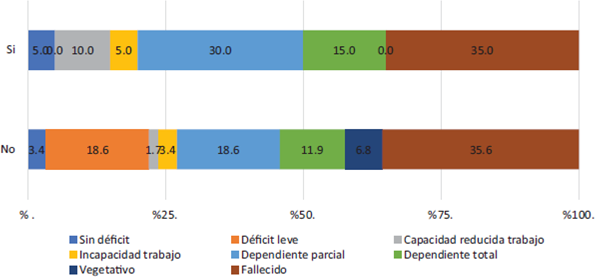
Fuente: Autores.
Figura 1 Análisis de mortalidad y desenlaces neurológicos en los pacientes con y sin hiponatremia.
Tabla 3 Análisis de la mortalidad y los desenlaces neurológicos según severidad de la hiponatremia.

* Kruskal-Wallis.
Fuente: Autores.
Tabla 4 Impacto clínico de los pacientes con intervención quirúrgica por patología neurological.

* HAS = Hemorragia Subaracnoidea.
† LOE = Lesión Ocupante de Espacio.
‡ TCE = Trauma Craneoencefálico.
§ GOS Extendida 0 Glasgow Scales Outcome Extendid.
Fuente: Autores
De los 51 pacientes que sobrevivieron al final de la estancia hospitalaria el 27,4% se clasificaron como pacientes sin déficit neurológico o con déficit leve. Por otro lado, el 11,7% de los pacientes presentaban en ese momento incapacidad total o parcial para reintegrarse a sus actividades laborales y sociales, mientras que el 52,9% se encontraba en una situación de dependencia, ya sea total o parcial para las actividades básicas. El 7,8% de los pacientes se clasificó como estado vegetativo, resaltando que ninguno de estos casos presentó hiponatremia.
Al analizar específicamente los pacientes en quienes se hizo impresión diagnóstica de SIADH y cerebro perdedor de sal, tampoco se encontraron diferencias en cuanto a la severidad de la hiponatremia, ni en las tasas de mortalidad de los pacientes con estos diagnósticos, o los desenlaces neurológicos al egreso.
Discusión
Durante los años de 2014 y 2015 se registraron 525 procedimientos quirúrgicos realizados por el servicio de neurocirugía en el HUHMP. Después de excluir los pacientes menores de 18 años y aquellos con procedimientos que no involucran patología intracraneal, se seleccionaron únicamente aquellos que habían sido conducidos en el postoperatorio a la unidad de cuidados intensivos, esto obedeciendo a que en los servicios de hospitalización no se lleva a cabo el seguimiento diario de electrolitos, balance hídrico y otros paraclínicos indispensables para el estudio. De esta manera, se incluyeron en el estudio 79 pacientes con trastornos neuroquirúrgicos intracraneales, es decir una muestra no aleatoria del 15% sobre el total de pacientes llevados a cirugía; que, por pertenecer a un subgrupo con características especiales, los resultados obtenidos no pueden extrapolarse a otros escenarios diferentes al paciente neurocrítico quirúrgico.
Al evaluar las características de los pacientes incluidos en el estudio se encontró una mayor proporción de pacientes masculinos (73,4%) y una media de edad de 40 años, esto relacionado con el hecho de que el trauma craneoencefálico fue la causa más común de ingreso a cirugía (62%), dado que los pacientes del género masculino y menores de 45 años son más propensos a este tipo de lesiones.16 El hospital Universitario de Neiva donde se llevó a cabo el presente estudio es centro de referencia de trauma, lo que explica la mayor frecuencia de pacientes con este diagnóstico de ingreso. Debido a los criterios de selección del estudio, ningún paciente al ingreso a salas de cirugía fue catalogado como ASA I o II, considerando en todos los casos, que si bien muchos pacientes jóvenes carecían de comorbilidades, el compromiso de la lesión neurológica conllevaba como mínimo a algún grado de limitación funcional, en más de la mitad de los casos como una condición que amenaza la vida (55,7% ASA IV) y otra cuarta parte en la que las expectativas de supervivencia a las 24 horas eran reducidas. Así mismo, la mediana del Glasgow al ingreso fue de 6, lo que está acorde al tipo de pacientes incluidos en la investigación, como lo confirma el hecho de que cerca del 98% de los pacientes se trasladaron a la UCI con ventilación mecánica invasiva. En casi la mitad de los pacientes el índice de masa corporal fue catalogado como normal. En forma consecuente con el riesgo del aumento de la presión intracraneana, en ningún paciente se utilizó una técnica inhalada pura para el mantenimiento de la anestesia. Solamente en un paciente que presentaba una lesión neoplásica de fosa posterior con compromiso del tallo cerebral se utilizó anestesia total intravenosa motivada por la necesidad de monitoria intraoperatoria de potenciales evocados somato sensoriales y de pares craneanos.
El uso de las soluciones hiperosmolares también se evaluó durante el presente estudio, sin embargo; la estimación se hizo en forma cualitativa ya que los datos recopilados en las historias clínicas no siempre permitieron realizar la cuantificación precisa de las soluciones administradas. Durante el procedimiento quirúrgico se utilizó manitol con una proporción ligeramente mayor al uso de soluciones hipertónicas, mientras que en la unidad de cuidados intensivos se utilizaron ambas terapias en la misma proporción. Estas sustancias fueron utilizadas en forma primaria como medidas para prevenir o evitar el edema cerebral, pero adicionalmente, en los pacientes con hiponatremia con frecuencia se utilizó la solución salina al 3% como terapia de restitución de sodio. Una vez más la falta de datos en la historia clínica impidió analizar la administración de sodio como parte del tratamiento de los pacientes con hiponatremia. Llama la atención que en los registros de los pacientes hiponatrémicos no se encontró evidencia del cálculo objetivo de la cantidad de solución hipertónica necesaria para la reposición adecuada, a través de la fórmula de Adrogué-Macias para evitar tasas de infusión rápidas que pudieran inducir lesiones por sobre corrección.17
En el presente estudio, se encontró que alrededor de 1 de cada 4 pacientes cursó con algún grado de hiponatremia al menos una vez durante los 5 primeros días de la intervención quirúrgica. Diferentes estudios han evaluado la presencia de hiponatremia en este tipo de pacientes neuroquirúrgicos, encontrando resultados diversos dependiendo de la afección neurológica del paciente. En el estudio, se encontró una mayor incidencia de hiponatremia entre los pacientes con HSA con un 66% comparándola con tumor cerebral, TCE y otros. En una serie de 464 pacientes con este diagnóstico,4 se encontró una incidencia de hiponatremia del 15,6%, muy inferior al 25,3% encontrada en nuestra investigación; sin embargo, en su publicación la hiponatremia fue evaluada al ingreso hospitalario, mientras que los pacientes con HSA espontánea que ingresaron a nuestro estudio lo hicieron después de haber sido llevados a una intervención quirúrgica para manejo de hipertensión endocraneana, debido a esto, la condición más crítica de los pacientes en nuestro estudio conlleva a mayor número de complicaciones. En otro, estudio se evaluó la presencia de hiponatremia en pacientes con diagnóstico de HSA que fueron admitidos a una unidad de cuidado neurocrítico, obteniendo una incidencia del 24%, valor que sigue siendo inferior al encontrado en nuestro grupo de pacientes.18 En 2006 Kuramatsu et al publicaron un estudio retrospectivo de 316 pacientes con HSA y encontraron una incidencia de 56,6%, que se incrementó hasta 66% cuando el paciente fue llevado a algún tipo de intervención, ya fuese abierta o por neurorradiología.4 Estos resultados están mucho más relacionados con los hallazgos de nuestra investigación, al igual que el estudio de Hannon et al en 2014 en donde hallaron una incidencia de 49% en un estudio prospectivo de pacientes con HSA espontánea.19
Los pacientes vinculados a nuestra investigación que ingresaron por trauma craneoencefálico mostraron una incidencia de hiponatremia del 20%. En 2007 evaluaron a 298 pacientes con trauma craneoencefálico severo, encontrando una incidencia de hiponatremia del 16,8%.10 La incidencia de hiponatremia en pacientes con lesiones ocupantes de espacio fue para nuestro estudio de 23%, similar a la publicada en diferentes series, igualmente demostró que en los pacientes con cirugía transesfenoidal la incidencia de hiponatremia era del 16%.20,21 En el grupo de pacientes involucrados en nuestra investigación, solamente uno fue llevado a cirugía transesfenoidal para resección de un tumor hipofisiario, sin embargo, este paciente en particular mantuvo niveles de sodio normales durante el periodo de seguimiento por lo que no puede establecerse ningún tipo de comparación en este escenario. En forma similar a lo reportado en los anteriores estudios, no encontramos ninguna diferencia significativa en las características preoperatorias de los pacientes, excepto por el diagnóstico de ingreso.
Varios estudios han hecho referencia a la dificultad en la diferenciación entre SIADH y cerebro perdedor de sal.14,19,22 Entre los pacientes que presentaron hiponatremia en nuestro estudio, la incidencia de cerebro perdedor de sal y de SIADH fue de 5% y 10% respectivamente. Todos estos diagnósticos fueron catalogados por los tratantes como sospecha de, y fueron motivados por la presencia de poliuria y sodio urinario aumentado. No hay registro que hayan evaluado otros parámetros como el hematocrito, el BUN y el estado de volemia del paciente, mientras en algunos de ellos se calculó la osmolaridad sérica. De hecho, llama la atención que dos pacientes diagnosticados como probable cerebro perdedor de sal no presentaron hiponatremia, e incluso uno de ellos cursaba con Hipernatremia de 154mEq/L asociado a poliuria y un sodio urinario de 188mmol/L cuando se sospechó dicha patología, mientras el otro paciente mantuvo valores de sodio dentro de parámetros normales durante su estancia intrahospitalaria, con un gasto urinario de hasta 9 ml/Kg/ hora. Ambos pacientes pertenecían al subgrupo de Trauma craneoencefálico severo, por lo que la reanimación hídrica durante la fase inicial fue enérgica y al momento de la sospecha diagnóstica se encontraba en la fase de redistribución. De la misma forma, un paciente que fue diagnosticado como SIADH presentaba en ese momento Hipernatremia de 190 mEq/L asociado a poliuria. En estudios similares, la incidencia de SIADH ha sido muy superior a la de cerebro perdedor de sal,23 datos que difieren de nuestros resultados. Sin embargo, es de resaltar que se trataron de impresiones diagnósticas, hechas en pacientes en condición crítica donde criterios como la hemoconcentración, la glucemia, el balance hídrico y los cambios en las pruebas de función renal pueden tener amplias variaciones por múltiples causas, lo que conlleva a una dificultad diagnóstica aumentada.
La primera línea de tratamiento para la hiponatremia es la reposición del déficit de sodio y se ha demostrado que la solución salina al 3% es una terapia efectiva y segura para el aumento de dichos niveles séricos.24,25 Sin embargo; como se comentó más arriba en esta sección, la falta de datos no permitió diferenciar en qué pacientes el uso de soluciones hipertónicas se realizó específicamente para manejo de la hiponatremia y en quienes hizo parte de la terapia ya instaurada para el manejo del edema cerebral. El uso de tratamiento farmacológico específico que ha sido recomendado para pacientes con SIADH y cerebro perdedor de sal,26-28 no permitió ser evaluado objetivamente, debido a que solamente en un paciente se prescribió fludrocortisona, mientras que ningún paciente recibió indicación de manejo con antagonistas del receptor de vasopresina.
En la muestra evaluada, no se encontraron diferencias significativas en las variables demográficas de los pacientes que presentaron hiponatremia frente a los que mantuvieron niveles de sodio normal. Otros estudios han reportado resultados similares, los cuales no encontraron diferencias en los pacientes con trauma craneoen-cefálico severo que desarrollaron hiponatremia.10 Por su parte, en un estudio realizado en el 2013 se encontró que en los pacientes llevados a cirugía hipofisaria transesfenoidal, el hipopituitarismo prequirúrgico fue el único factor que mostró diferencia significativa para la presencia de hiponatremia postoperatoria.20 El único hallazgo de nuestro estudio que aumentó significativamente la incidencia de hiponatremia fue la hemorragia subaracnoidea como diagnóstico de ingreso, quienes tuvieron 8 veces más probabilidad de que se presentara el trastorno electrolítico. (OR 8,0; IC95%: 1,777-36,018).
Se encontró en el presente estudio una mayor proporción de pacientes con buena recuperación neurológica al egreso en el grupo que mantuvo valores de sodio por encima de 135mEq/L, de la misma forma un estudio realizado en 2006 demostró valores más favorables en la escala de resultados de Glasgow de los pacientes con trauma craneoencefálico severo que mantuvieron cifras normales de sodio. Sin embargo; los resultados de nuestra investigación no fueron estadísticamente significativos.
La tasa de mortalidad no mostró ninguna diferencia entre los pacientes con sodio normal y aquellos con hiponatremia, similar a los resultados publicados en 2006 y 2014, en pacientes con hemorragia subaracnoidea no traumática.29,30 En la población general se han encontrado incrementos significativos en la mortalidad, que ha sido de hasta 60 veces mayor en los pacientes con hiponatremia severa.1,29,31 De la misma forma, se reportó mortalidad 12 veces mayor en los pacientes con sodio menor de 128mEq/L frente a los que mantuvieron sodio normal.32 En los pacientes con trastornos neurológicos los resultados también han mostrado en repetidas oportunidades el aumento de la mortalidad con esta alteración electrolítica,2,9,33 sin embargo; las características de los pacientes incluidos en los diferentes estudios han sido muy heterogéneas, teniendo en cuenta que nuestra observación incluyó solamente pacientes en estado crítico, que ya de por sí tienen un riesgo alto de mortalidad.
Limitaciones
Una limitante importante fue el hecho del diagnóstico de SIADH y CPS con base en sospecha clínica pero no paraclínica, esto debido a que la mayoría de los pacientes presentaron condiciones críticas donde los criterios como la hemoconcentración, la glucemia, el balance hídrico y los cambios en las pruebas de la función renal pueden tener amplias variaciones por múltiples causas, lo que conlleva a una dificultad diagnóstica aumentada. Sin embargo, vale la pena aclarar que los pacientes que ingresaron al estudio fueron aquellos neuroquirúrgicos que presentaron hiponatremia indistintamente del diagnóstico clínico que lo antecedía, por tanto, cualquier situación o diferencia diagnóstica previa no alteraría los resultados del estudio. Adicionalmente otra limitante para nuestro estudio fue el hecho que en la región no se disponen de bombas de infusión tipo target controlled infusión (TCI) que son las ideales para el manejo de la técnica anestésica TIVA, por lo tanto, la técnica anestésica más comúnmente usada fue la técnica general balanceada.
Se recomienda realizar estudios futuros en los que se aumente el número de la muestra de la población para la obtención de resultados estadísticamente significativos.
Conclusiones
La hemorragia subaracnoidea no traumática se presenta como un factor de riesgo para desarrollo de hiponatremia que eleva su probabilidad en 8 veces. Los pacientes que fueron intervenidos neuroquirúrgicamente con diagnóstico de hemorragia subaracnoidea o lesión ocupante de espacio que desarrollaron hiponatremia sugieren un desenlace neurológico desfavorable, sin incidir circunstancialmente en la mortalidad.
La mortalidad general de los pacientes fue elevada (35%) y no se modificó ante la presencia de hiponatremia postoperatoria. Tampoco la severidad de la hiponatremia, ni el haber sido diagnosticado con alguno de los síndromes hiponatrémicos estudiados afectó la supervivencia.
Responsabilidades éticas
Protección de personas y animales: Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos: Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado: Los autores declaran que en este artículo no aparecen datos de pacientes.
REFERENCIAS
1. Gill G, Huda B, Boyd A, et al. Characteristics and mortality of severe hyponatraemia-a hospital-based study. Clin Endocrinol 2006;65: 246-249. [ Links ]
2. Wright WL. Sodium and fluid management in acute brain injury. Curr Neurol Neurosci Rep 2012;12:466-473. [ Links ]
3. Spasovski G, Vanholder R, Allolio B, et al. Clinical practice guide on the diagnosis and treatment of hyponatremia. Rev la Soc española Nefrol 2017;7:370-380. [ Links ]
4. Kuramatsu JB, Bobinger T, Volbers B, et al. Hyponatremia is an independent predictor of in-hospital mortality in spontaneous intracerebral hemorrhage. Stroke 2014;45:1285-1291. [ Links ]
5. Sherlock M, O’Sullivan E, Agha A, et al. The incidence and pathophysiology of hyponatraemia after subarachnoid haemorrhage. Clin Endocrinol 2006;64:250-254. [ Links ]
6. Vespa PM. Hormonal dysfunction in neurocritical patients. Curr Opin Crit Care 2013;19:107-112. [ Links ]
7. Rahman M, Friedman WA. Hyponatremia in neurosurgical patients: clinical guidelines development. Neurosurgery 2009;65: 925-935. [ Links ]
8. Fraser JF, Stieg PE. Hyponatremia in the neurosurgical patient: epidemiology, pathophysiology, diagnosis, and management. Neurosurgery 2006;59:222-228. [ Links ]
9. Dong KK, Kwon WJ. Hyponatremia in patients with neurologic disorders. Electrolyte Blood Press 2009;7:51-57. [ Links ]
10. Moro N, Katayama Y, Igarashi T, et al. Hyponatremia in patients with traumatic brain injury: incidence, mechanism, and response to sodium supplementation or retention therapy with hydrocortisone. Surg Neurol 2007;68:387-393. [ Links ]
11. Robertson GL. Regulation of arginine vasopressin in the syndrome of inappropriate antidiuresis. Am J Med 2006;119 (7 suppl 1):36-42. [ Links ]
12. Palmer BF. Hyponatremia in patients with central nervous system disease: SIADH versus CSW. Trends Endocrinol Metab 2003;14: 182-187. [ Links ]
13. Bhardwaj A. Neurological impact of vasopressin dysregulation and hyponatremia. Ann Neurol 2006;59:229-236. [ Links ]
14. Janus D, Wojcik M, Dolezal-Oltarzewska K, et al. Cerebral salt wasting in a postoperative period. Neuroendocrinol Lett 2014;35:252-256. [ Links ]
15. Rabinstein AA, Wijdicks EFM. Hyponatremia in critically ill neurological patients. Neurologist 2003;9:290-300. [ Links ]
16. Centers for Disease Control and Prevention (CDC). Report to Congress on Traumatic Brain Injury Epidemiology and Rehabilitation [Internet]. Atlanta: National Center for Injury Prevention and Control; Division of Unintentional Injury Prevention; 2015. [Cited 12 Ago 17]. Available at: https://www.cdc.gov/traumaticbraininjury/pdf/TBI_Report_to_Congress_Epi_and_Rehab-a.pdf. [ Links ]
17. Vaidya C, Ho W, Freda BJ. Management of hyponatremia: providing treatment and avoiding harm. Cleve Clin J Med 2010; 77:715-726. [ Links ]
18. Gray J, Morbitzer K, Liu-DeRyke X, et al. Hyponatremia in patients with spontaneous intracerebral hemorrhage. J Clin Med 2014;3:1322-1332. [ Links ]
19. Hannon MJ, Behan LA, O’Brien MMC, et al. Hyponatremia following mild/moderate subarachnoid hemorrhage is due to SIAD and glucocorticoid deficiency and not cerebral salt wasting. J Clin Endocrinol Metab 2014;99:291-298. [ Links ]
20. Jahangiri A, Wagner J, Tran MT, et al. Factors predicting postoperative hyponatremia and efficacy of hyponatremia management strategies after more than 1000 pituitary operations. J Neurosurg 2013;119:1478-1483. [ Links ]
21. Sherlock M, O’Sullivan E, Agha A, et al. Incidence and pathophysiology of severe hyponatraemia in neurosurgical patients. Postgrad Med J 2009;85:171-175. [ Links ]
22. Upadhyay UM, Gormley WB. Etiology and management of hyponatremia in neurosurgical patients. J Intensive Care Med 2012;27:139-144. [ Links ]
23. Agha A, Thornton E, O’Kelly P, et al. Posterior pituitary dysfunction after traumatic brain injury. Baseline 2004;89:5987-5992. [ Links ]
24. Moritz ML, Ayus JC. 100 cc 3% sodium chloride bolus: a novel treatment for hyponatremic encephalopathy. Metab Brain Dis 2010;25:91-96. [ Links ]
25. Ayus JC, Caputo D, Bazerque F, et al. Treatment of hyponatremic encephalopathy with a 3% sodium chloride protocol: a case series. Am J Kidney Dis 2015;65:435-442. [ Links ]
26. Spasovski G, Vanholder R, Allolio B, et al. Clinical practice guideline on diagnosis and treatment of hyponatraemia. Nephrol Dial Transplant 2014;29 (suppl 2):1-39. [ Links ]
27. Verbalis JG, Goldsmith SR, Greenberg A, et al. Diagnosis, evaluation, and treatment of hyponatremia: expert panel recommendations. Am J Med 2013;126 (10 suppl 1):S1-42. [ Links ]
28. Peri A. The use of vaptans in clinical endocrinology. J Clin Endocrinol Metab 2013;98:1321-1332. [ Links ]
29. Mohan S, Gu S, Parikh A, et al. Prevalence of hyponatremia and association with mortality: results from NHANES. Am J Med 2013;126:1127.e1-1137.e1. [ Links ]
30. Fukui S, Katoh H, Tsuzuki N, et al. Focal brain edema and natriuretic peptides in patients with subarachnoid hemorrhage. J Clin Neurosci 2004;11:507-511. [ Links ]
31. Sturdik I, Adamcova M, Kollerova J, et al. Hyponatraemia is an independent predictor of in-hospital mortality. Eur J Intern Med 2014;25:379-382. [ Links ]
32. Tzoulis P, Bagkeris E, Bouloux PM. A case-control study of hyponatraemia as an independent risk factor for inpatient mortality. Clin Endocrinol 2014;81:401-407. [ Links ]
33. Tisdall M, Crocker M, Watkiss J, et al. Disturbances of sodium in critically ill adult neurologic patients: a clinical review. J Neuro-surg Anesthesiol 2006;18:57-63. [ Links ]











 texto em
texto em 


