Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombian Journal of Anestesiology
versão impressa ISSN 0120-3347
Rev. colomb. anestesiol. vol.47 no.2 Bogotá abr./jun. 2019 Epub 01-Maio-2019
https://doi.org/10.1097/cj9.0000000000000110
Investigación científica y tecnológica
Evaluación de un sistema de administración de Anestesia Total Intravenosa en lazo cerrado con neuromonitoría, comparado con un sistema de lazo abierto de infusión controlada por objetivo (TCI): Ensayo clínico controlado.
a Hospital Universitario San Vicente Fundación. Medellín, Colombia.
b Facultad de Medicina, Universidad de Antioquia. Medellín, Colombia.
Introducción:
La anestesia total endovenosa es una técnica anestésica que puede administrarse con sistemas de TCI (Target Controlled Infusión) o de lazo cerrado. Los autores diseñaron un sistema de administración automática empleando variables clínicas como índice biespectral (BIS), frecuencia cardiaca y presión arterial.
Objetivo:
Evaluar el desempeño clínico y técnico de este controlador, comparándolo con un sistema de TCI.
Métodos:
Este fue un ensayo clínico controlado, aleatorizado y de ciego único, en el cual se reclutaron 150 pacientes: 75 en el grupo de TCI y 75 en lazo cerrado con BIS. El desempeño clínico fue determinado de acuerdo al porcentaje promedio de tiempo de permanencia en el rango de BIS entre 40-60 durante el mantenimiento anestésico. Adicionalmente se evaluó analgesia intraoperatoria adecuada, desempeño técnico, despertar intraoperatorio y recuerdo intraoperatorio.
Resultados:
Para el desenlace primario se encontró un tiempo promedio de BIS entre 40-60 para el lazo cerrado de un 75.24% (+/-15.78) vs. 59.5% (+/- 20.3) para el sistema TCI, con una diferencia del 15.8%, IC del 95%: 9.9 a 21.65, p < 0.0001. El promedio de tiempo en analgesia intraoperatoria adecuada fue del 82.4% (25.1) en lazo cerrado y 70.77% (+/- 32.8) en TCI, con una diferencia de 4.76 (IC del 95%: 2.23 a 21.06), p=0.016. No hubo diferencias en recuerdo intraoperatorio.
Conclusión:
El sistema de lazo cerrado fue mejor para mantener un BIS en rango de 40-60 durante un acto anestésico que el sistema abierto o TCI.
Palabras clave: Anestésicos Intravenosos; Monitores de Conciencia; Análisis de Sistemas; Retroalimentación; Propofol
Introduction:
Intravenous general anesthesia is an anesthetic technique that can be administered with TCI (target-controlled infusion) or closed-loop systems. The authors designed an automatic delivery system using clinical variables such as bispectral index (BIS), heart rate, and blood pressure.
Objective:
To evaluate the clinical and technical performance of this controller by comparing it to a TCI system.
Methods:
This was a single-blind, randomized, controlled clinical trial in which 150 patients were recruited: 75 for the TCI group and 75 for the closed loop with BIS. Clinical performance was determined according to the mean percentage of time spent in the BIS range of 40 to 60 during anesthetic maintenance. In addition, adequate intraoperative analgesia, technical performance, intraoperative awakening, and intraoperative recall were evaluated.
Results:
The primary outcome showed a mean BIS time between 40 and 60 for the closed loop of 75.24% (± 15.78) versus 59.5% (± 20.3) for the TCI system, with an absolute difference of 15.8%, 95% confidence interval (CI): 9.9 to 21.65, P < 0.0001. The mean time in intraoperative analgesia was 82.4% (25.1) in closed loop and 70.77% (± 32.8) in TCI, with a difference of 4.76 (95% CI: 2.23-21.06), P = 0.016. There was no difference in intraoperative recall.
Conclusion:
The closed-loop system was better at maintaining a BIS in the range of 40 to 60 during a general anesthetic than the open system or TCI.
Keywords: Anesthetics; Intravenous; Consciousness Monitors; Systems Analysis; Feedback; Propofol.
Introducción
La anestesia total intravenosa (TIVA) es una técnica de anestesia general en la que se administra por vía intravenosa, exclusivamente, una combinación de medicamentos, usualmente propofol y remifentanilo.1
Actualmente la administración de TIVA se realiza de acuerdo con una concentración específica y un efecto clínico deseado, aplicando modelos farmacocinéticos que ayudan a predecir la concentración deseada del medicamento. Esta técnica se denomina de lazo abierto o TCI (Target Controlled Infusion).2,3
El mantenimiento de una adecuada profundidad anestésica está directamente relacionado con una dosificación anestésica óptima, lo que se traduce en administrar la cantidad de anestésicos necesaria para mantener un acto quirúrgico. En el caso de la TIVA en lazo abierto (TCI), se ha demostrado su limitación en ciertas poblaciones debido al riesgo de sobre y/o subdosificación.4-6
En respuesta a este escenario, los autores diseñaron un sistema de administración TIVA donde el control de la perfusión del medicamento está determinado por variables clínicas hemodinámicas y por el valor BIS de manera automática.7 El controlador del sistema calcula automáticamente la velocidad de perfusión óptima basada en el valor actual y el valor deseado de las variables de control, generando modificaciones de la perfusión anestésica estables y rápidas de manera más precisa. Este tipo de control anestésico se denomina lazo cerrado.7
A pesar de que los sistemas de lazo cerrado en TIVA no son nuevos, son muy pocos los estudios clínicos que han tratado de comparar el desempeño de ambos sistemas, específicamente pequeñas series de casos o ensayos cuyo desenlace es netamente técnico, mas no clínico.8-14
El objetivo de este estudio fue evaluar la efectividad terapéutica de un nuevo sistema de administración de anestesia intravenosa en lazo cerrado para mantener la profundidad anestésica, comparado con un sistema de lazo abierto de infusión controlada por objetivo TCI.
Métodos
Este fue un ensayo clínico de superioridad controlado con asignación aleatoria, de ciego único, de dos grupos paralelos con asignación 1:1. El protocolo del estudio fue sometido a revisión y aprobación por parte del Comité de Ética del Hospital Universitario San Vicente Fundación (Acta 03-2015 del 13/03/2015; se registró en clinicaltrials. gov antes del inicio: NCT02492282).
Participantes
Se seleccionaron adultos mayores de 18 años para cirugía electiva no cardiaca que requiriera anestesia general. Se excluyeron mujeres embarazadas, cirugías con necesidad de bloqueo nervioso periférico previo a la cirugía y pacientes que no consintieran en participar.
Procedimiento
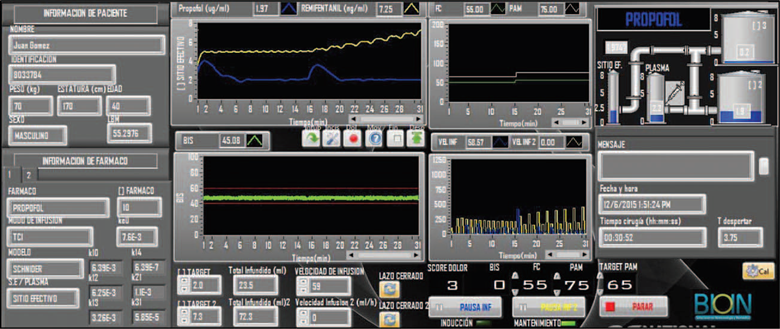
De manera previa al procedimiento, el paciente era monitorizado: American Society of Anesthesiology (ASA) básica y monitoría electroencefalográfica con monitor BIS vista™ (Medical Systems, Boston, Massachusett, EE.UU.). Se conectaban dos bombas perfusoras GrasebyTM 3400 (Graseby Medical, Hertfordshiere, UK) a un acceso venoso. Posteriormente ambas bombas se conectaban a la unidad de procesamiento y control, conformada por un ordenador personal con la aplicación desarrollada por el equipo investigador (Figura 1). Dicho programa contenía los modelos farmacocinéticos necesarios para realizar tanto anestesia TCI como anestesia en lazo cerrado. Si el paciente estaba asignado al grupo de intervención, el controlador asumía la perfusión anestésica de acuerdo con el BIS, frecuencia cardiaca y presión arterial, modificando la tasa de perfusión anestésica cada 5 segundos de acuerdo con lógica difusa, y utilizando como valores de referencia un BIS de 45 y una frecuencia cardiaca y presión arterial individualizada según el paciente. Si el paciente estaba asignado al grupo control, el anestesiólogo programaba las bombas TCI de acuerdo con los modelos farmacocinéticos de Schnider (propofol) y Minto (remifentanilo), y las modificaciones eran realizadas de forma manual de acuerdo con el tratante.
Desenlaces
Primario: Efectividad terapéutica determinada por el porcentaje del tiempo de permanencia en estado de profundidad anestésica adecuada (BIS entre 40 y 60).(15,16 Secundarios: Proporción de pacientes con más del 80% del tiempo con BIS entre 40 y 60; desempeño técnico del controlador; adecuada analgesia perioperatoria con analgoscore -3 a +3. El analgoscore es una escala basada en parámetros hemodinámicos, diseñada y validada para medir el estado de analgesia.12,17 Otros desenlaces evaluados fueron: cambios manuales de la perfusión anestésica; cambio de técnica anestésica a halogenados; inestabilidad hemodinámica; recuerdo intraoperatorio; movimiento del paciente en el intraoperatorio.
Tamaño de muestra
Se calculó un tamaño de muestra para una diferencia de medias del porcentaje de tiempo del acto anestésico en adecuada profundidad del 10%, valor determinado por Hemmerling et al. en su ensayo clínico como valor de referencia para considerar una diferencia promedio de tiempo clínicamente significativa entre dos sistemas de administración anestésica endovenosa.12 Con un error alfa de 2 colas de 0.05 y un poder del 90%, se obtuvo una muestra de 73 por grupo de intervención. Se empleó STATA 12.0 (Statacorp, College Station, Texas, EE.UU.).
Aleatorización
Se realizó una secuencia aleatoria de manera restrictiva por bloques permutados de tamaño variable, empleando el programa RAND (Random Number Generator Software; Jhons Hopkins Oncology Center, Baltimore, Maryland, EE. UU.). La intervención se ocultó mediante sobres sellados opacos secuencialmente numerados y se reveló de manera previa a la inducción anestésica.
Análisis estadístico
Las características sociodemográficas y clínicas basales se describieron mediante frecuencias y porcentajes para variables cualitativas, y con medidas de tendencia central y dispersión para las cuantitativas. Para los desenlaces de naturaleza cuantitativa se realizó diferencia de medias con el uso de la prueba t-student, asumiendo normalidad en los datos arrojados por teorema de límite central.18 Para las variables cualitativas se reportaron riesgos relativos y se empleó prueba chi cuadrado para evaluar significancia estadística. Para cada resultado se reportó su respectivo intervalo de confianza del 95% y su valor de p de 2 colas, considerándose estadísticamente significativa una p menor de 0.05.
Para la evaluación del desempeño técnico del controlador se emplearon las formulas descritas por Varvel et al.19:
En esta fórmula, i es número del paciente, j la jth medida de un periodo de observación, y N el número total de medidas durante el periodo de observación. El error de desempeño (PE) se define como la diferencia entre los valores reales y el valor objetivo. El error mediano de desempeño (MDPE) es una medida de sesgo y el error mediano de desempeño absoluto (MDAPE) mide la imprecisión del controlador. En este contexto, el Wobble se toma como medida de variabilidad en intraindividual para el error de desempeño.19
Los análisis estadísticos se realizaron empleando los programas STATA 12.0 y SPPS 21.0 (IBM Corporation, Armonk, New York, EE.UU.).
Resultados
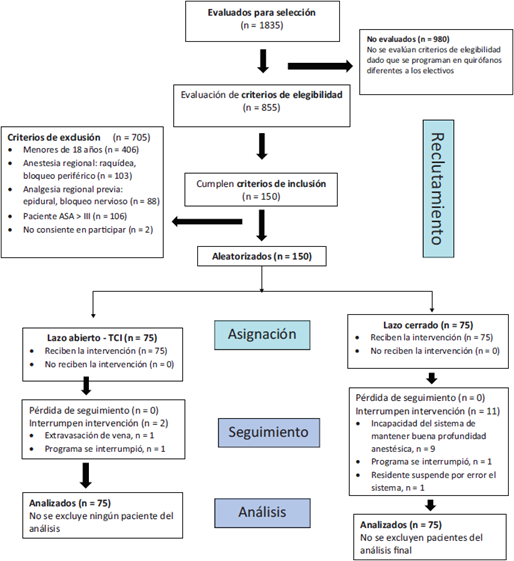
El estudio se realizó entre mayo de 2015 y mayo de 2016 (Figura 2).
No ocurrió ninguna pérdida en el seguimiento; sin embargo, se generaron varias interrupciones de la intervención asignada en cada grupo (Figura 2).
Las características basales clínicas y demográficas de los pacientes se presentan en la Tabla 1.
Tabla 1 Características basales de los pacientes incluidos en el estudio.
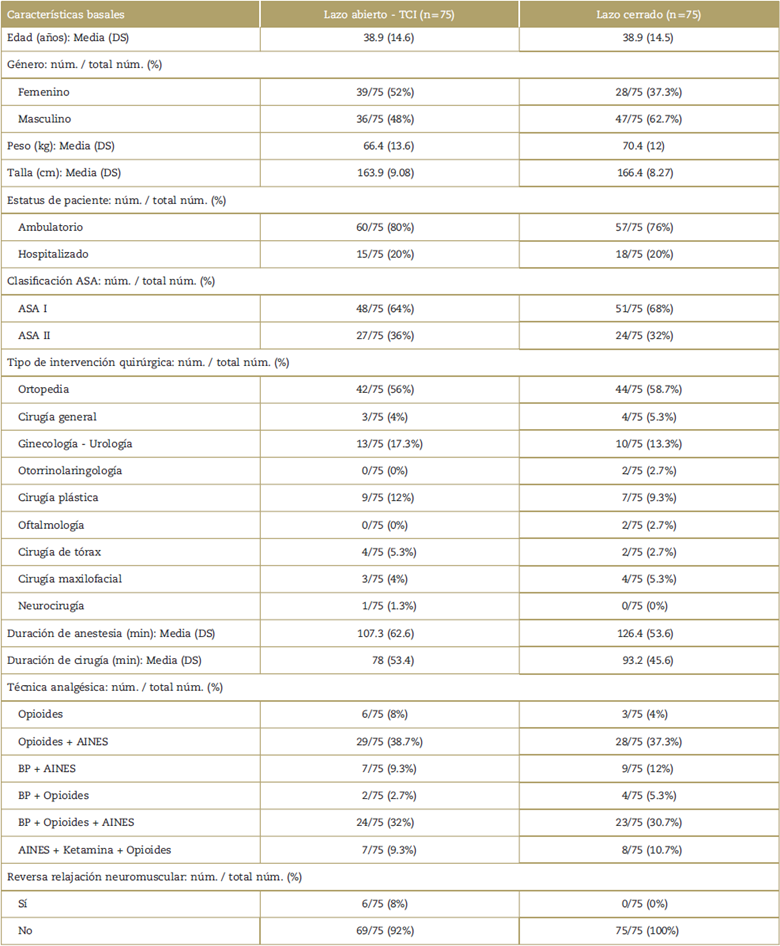
AINES=Anti-inflamatorios no esteroideos, ASA=American Society of Anesthesiology, BP=Bloqueo Nervioso Periférico, DS=Desviación estándar.
Fuente: Autores.
Para el desenlace de tiempo promedio de permanencia en un rango de profundidad anestésica adecuada, se halló una diferencia del 15.8%, IC del 95%: 9.9 a 21.65, entre ambos grupos. Adicionalmente se encontró un RR 2.78 (IC 95%: 1.60-4.78) a favor del lazo cerrado para un tiempo quirúrgico mayor al 80% en adecuada profundidad anestésica (Figura 3). En cuanto a analgesia y los otros desenlaces, ver Tablas 2 y 3.
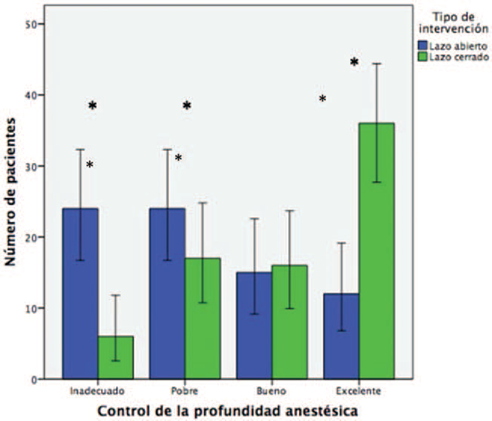
Fuente: Autores.
Figura 3 Control de profundidad anestésica categorizada de acuerdo con el grupo. Excelente control anestésico, con un porcentaje del tiempo de anestesia con BIS 40-60 > 80%; Bueno, entre el 70 y 80%; Pobre, 50 y 70%; Inadecuado, <50% del tiempo. Los datos se presentan en número de pacientes y sus IC del 95%. ∗p<0.05.
Tabla 2 Desempeño clínico y técnico del controlador.
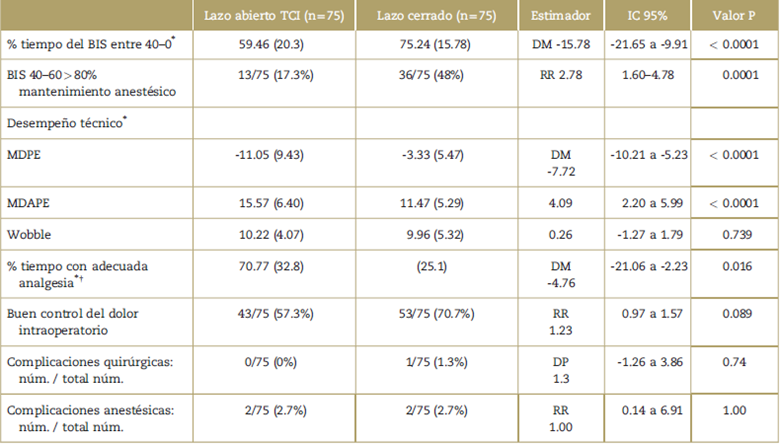
* Se reportan los valores en medias (DS). BIS=Índice biespectral, DM=Diferencia de Media, DP=diferencia de proporciones, MDAPE=Error mediano de desempeño absoluto, MDPE=Error mediano de desempeño, RR=riesgo relativo.
† Se considera adecuada analgesia un valor de analgoscore entre -3 y +3. IC: Intervalo de confianza del 95%.
Fuente: Autores.
Tabla 3 Cambios y modificaciones en las técnicas endovenosas; cantidad de medicamentos consumidos y tiempos de despertar.
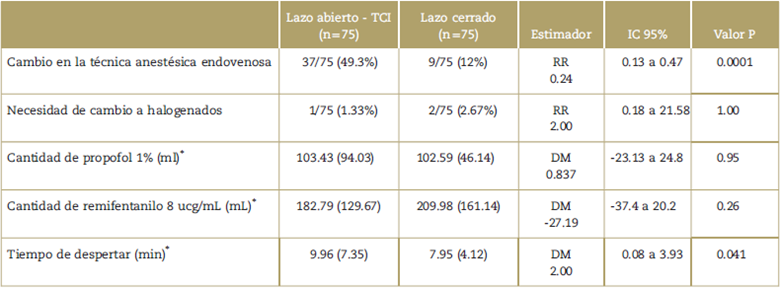
* Se reportan los valores en medias con desviación estándar (DS). DM=Diferencia de medias, IC=Intervalo de confianza, RR=Riesgo relativo.
Fuente: Autores.
El cambio en la técnica anestésica dentro de cada grupo fue menor en los pacientes en lazo cerrado frente a los pacientes en lazo abierto, con un RR 0.24 (IC 95%: 0.13 a 0.47).
Para los desenlaces de seguridad, se encontró que la incidencia de inestabilidad hemodinámica en TCI fue del 8% frente al 2.6% en lazo cerrado, cuya diferencia no fue estadísticamente significativa (p = 0.146). En cuanto al movimiento intraoperatorio, se encontró en el grupo TCI una incidencia del 12% frente al 10.7% en lazo cerrado (p= 0.79), y en ninguno de los grupos se reportó episodios de recuerdo intraoperatorio.
Discusión
El estudio realizado demostró que el sistema de administración anestésica automática y controlada por variables clínicas para el propofol y el remifentanilo fue capaz de mantener hasta casi tres veces más un adecuado estado de profundidad anestésica basado en la medición del índice biespectral, comparado con los sistemas de TCI. Al evaluar por categorías el estado de profundidad anestésica (Figura 3), se puede observar que el sistema de lazo cerrado presenta un control anestésico entre bueno y excelente en casi el 80% de los pacientes analizados, mientras que el sistema de TCI ubica casi el 60% de los pacientes en rangos de pobre o inadecuada profundidad anestésica.
En cuanto al desempeño técnico del sistema, se encontró que ambos sistemas muestran desempeño aceptable, con parámetros aceptables internacionalmente para este tipo de dispositivos: MDPE (sesgo) del 10-20% y MDAPE (precisión) del 20-40%,20,21 y que existe una clara diferencia estadísticamente significativa a favor del sistema en lazo cerrado. No obstante, al evaluar el índice wobble, que debe serlo más cercano a cero,20,21 se encontró que ninguno de los dos sistemas logra el objetivo, lo que puede estar altamente relacionado con la incapacidad de ambos de predecir el curso normal de una intervención quirúrgica, algo que soporta la necesidad constante de la presencia y actuación del anestesiólogo en un acto quirurgico. Estos hallazgos son consistentes con los reportados por otros autores.12,14
Otro resultado que arrojó el estudio fue la alta incidencia de cambios en la técnica de TCI (49.3%) frente a la necesidad de intervención manual en los sistemas de lazo cerrado (12%), en su mayoría secundaria a episodios de movimiento intraoperatorio en ambos grupos (12% en TCI vs. 10.7% en lazo cerrado). Estos hallazgos cuestionan parcialmente la capacidad del BIS para determinar el estado de profundidad anestésica, lo que eventualmente puede limitar la capacidad técnica y clínica de este tipo de dispositivos (índices procesados). Justamente, cada vez más se cuestiona el uso sistemático del BIS como único método de monitoría de profundidad anestésica,21,22 y en el presente estudio fue evidente esta situación, dado que la principal causa de cambio o modificación de la técnica anestésica en ambos grupos (30.7%) fue una información errónea del BIS sobre el estado de profundidad, lo que llevó a una toma de decisiones erradas por parte del anestesiólogo o del sistema controlador.
La mayor limitación fue el no cegamiento del anestesiólogo que realizó la intervención, lo que pudo llevar a un posible efecto Hawthorne. Aunque esto puede traer problemas en la validez interna, tener un resultado clínico y estadísticamente significativo con un control más que optimo da fortaleza al mismo.
Adicionalmente, este estudio solo logró determinar la capacidad del sistema de seguir ciertos parámetros electroencefalográficos, por lo que no es posible inferir de aquí un impacto sobre resultados clínicos fuertes.
La mayor fortaleza del estudio está en el hecho de que es el primer ensayo clínico que evalúa de manera simultánea el desempeño tanto clínico como técnico de un sistema en lazo cerrado, empleando como grupo de comparación un sistema de TCI.
En conclusión, el sistema de administración anestésica automática en lazo cerrado con el BIS presenta un mejor desempeño clínico en los pacientes que serán sometidos a anestesia total intravenosa, lo cual no sustituye la labor del anestesiólogo, sino que la complementa. Sin embargo, es necesario realizar más investigaciones sobre la mejor forma de monitorizar el estado de profundidad anestésica del paciente quirúrgico.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación se han realizado experimentos en seres humanos, con la previa aprobación del Comité de Ética Institucional del Hospital Universitario San Vicente Fundación, mediante Acta No. 03-2015 del 13 de marzo de 2015, y cumpliendo los estándares de la Declaración de Helsinki y la Resolución 8430 de 1993 que regula la investigación clínica y experimental en pacientes en Colombia. No se realizaron experimentos con animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento está en poder del autor de correspondencia.
Asistencia para el estudio. Dra. Ángela María Tejada y Dr. Ameth Javier Assia, quienes participaron en la recolección de los pacientes.
REFERENCIAS
1. Campell L, Engbers F, Kenny G. Total intravenous anesthesia. Anesthesia 2001;33:109-119. [ Links ]
2. Kruger-Thiemer E. Continuous intravenous infusion and multi compartment accumulation. Eur J Pharmacol 1968;43:317-324. [ Links ]
3. Struys MMRF, De Smet T. Evers A, Maze M, Kharasch E. Target controlled infusion and closed-loop administration. Anesthetic pharmacology basic principles and clinical practice 2nd ed. Cambridge, UK: Cambridge University Press; 2011;103-120. [ Links ]
4. Absalom A, Struys MMRF. Absalom A, Struys MMRF. Target controlled infusions. An overview of TCI and TIVA 2nd ed. Ghent, Belgium: Academia Press; 2007;9-40. [ Links ]
5. Hu C, Horstman DJ, Shafer SL. Variability of target-controlled infusion is less than the variability after bolus injection. Anesthesiology 2005;1023:639-645. [ Links ]
6. Mortier E, Struys M, De Smet T, et al. Closed-loop controlled administration of propofol using bispectral analysis. Anaesthesia 1998;538:749-754. [ Links ]
7. Gomez F, Casas F, Fernández J, et al. Total intravenous anesthesia in a closed loop system: Report of the first case in Colombia. Colombian Journal of Anesthesiology 2013;41:306-310. [ Links ]
8. Morley A, Derrick J, Mainland P, et al. Closed loop control of anaesthesia: an assessment of the bispectral index as the target of control. Anaesthesia 2000;5510:953-959. [ Links ]
9. Moerman AT, Herregods LL, De Vos MM, et al. Manual versus target-controlled infusion remifentanil administration in spontaneously breathing patients. Anesth Analg 2009;1083:828-834. [ Links ]
10. Reboso JA, Mendez JA, Reboso HJ, et al. Design and implementation of a closed-loop control system for infusion of propofol guided by bispectral index (BIS). Acta Anaesthesiol Scand 2012;568:1032-1041. [ Links ]
11. De Smet T, Struys MMRF, Neckebroek MM, et al. The accuracy and clinical feasibility of a new Bayesian-based closed-loop control system for propofol administration using the bispectral index as a controlled variable. Anesth Analg 2008;1074:1200-1210. [ Links ]
12. Hemmerling TM, Arbeid E, Wehbe M, et al. Evaluation of a novel closed-loop total intravenous anaesthesia drug delivery system: a randomized controlled trial. Br J Anaesth 2013; 1106:1031-1039. [ Links ]
13. Puri GD, Kumar B, Aveek J. Closed-loop anaesthesia delivery system (CLADS) using bispectral index: a performance assessment study. Anaesth Intensive Care 2007;353:357-362. [ Links ]
14. Hemmerling TM, Charabati S, Zaouter C, et al. A randomized controlled trial demonstrates that a novel closed-loop propofol system performs better hypnosis control than manual administration. Can J Anaesth 2010;578:725-735. [ Links ]
15. Johansen JW, Sebel PS. Development and clinical application of electroencephalographic bispectrum monitoring. Anesthesiology 2000;935:1336-1344. [ Links ]
16. American Society of Anesthesiologists Task Force on Intraoperative Awareness. Practice advisory for intraoperative awareness and brain function monitoring: a report by the American Society of Anesthesiologists Task Force on Intraoperative Awareness. Anesthesiology 2006;1044:847-864. [ Links ]
17. Hemmerling TM, Charabati S, Salhab E, et al. The Analgoscore TM: a novel score to monitor intraoperative nociception and its use for closed-loop application of remifentanil. J Computers 2009;4:311-318. [ Links ]
18. Grinstead CM, Snell JL. Grinstead CM, Snell JL. Central limit theorem. Introduction to probability 2nd ed. Providence, RI: American Mathematical Society Press; 1997;325-355. [ Links ]
19. Varvel JR, Donoho DL, Shafer SL. Measuring the predictive performance of computer-controlled infusion pumps. J Pharmacokinet Biopharm 1992;20:63-94. [ Links ]
20. Schuttler J, Kloos S, Schwilden H, et al. Total intravenous anaesthesia with propofol and alfentanil by computer-assisted infusion. Anaesthesia 1988;43 (suppl):2-7. [ Links ]
21. Glass P, Jacob J, Reves J. Glass P, Jacob J, Reves J. Total controlled infusion. Intravenous drug delivery anesthesia New York: Springer; 1990;367-386. [ Links ]
22. Zhang C, Xu L, Ma Y-Q, et al. Bispectral index monitoring prevent awareness during total intravenous anesthesia: a prospective, randomized, double-blinded, multi-center controlled trial. Chin Med J 2011;12422:3664-3669. [ Links ]
Cómo citar este artículo: Casas-Arroyave FD, Fernández JM, Zuleta-Tobón JJ. Evaluation of a closed-loop intravenous total anesthesia delivery system with BIS monitoring compared to an open-loop target-controlled infusion (TCI) system: randomized controlled clinical trial. Colombian Journal of Anesthesiology. 2019;47:84-91.
Copyright © 2019 Sociedad Colombiana de Anestesiología y Reanimación (S.C.A.R.E.). Published by Wolters Kluwer. This is an open access article under the CC BY-NC-ND license (https://creativecommons.org/licenses/by-nc-nd/4.0/).











 texto em
texto em