Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.47 no.2 Bogotá Apr./June 2019 Epub May 01, 2019
https://doi.org/10.1097/cj9.0000000000000102
ARTICULO DE REFLEXIÓN
Revisión jurídica de las consecuencias civiles, penales y administrativas por la vulneración del consentimiento informado en la actividad médica
a Grupo de investigación en proceso penal y delito, Escuela de Posgrados, Universidad Autónoma Latinoamericana, Medellín, Colombia.
b Grupo de investigación en derecho administrativo, Escuela de Posgrados, Universidad Autónoma Latinoamericana, Medellín, Colombia.
Introducción:
El consentimiento informado garantiza el ejercicio de los derechos a la información, libertad y autonomía del paciente; pero cuando el médico desatiende la obligación de informar es posible que se generen consecuencias jurídicas de carácter patrimonial o incluso de privación de la libertad.
Objetivo:
Analizar las consecuencias jurídicas que conlleva para el médico omitir el consentimiento informado.
Metodología:
Se acudió a la línea jurisprudencial y a la dogmática del derecho. En cuanto a la primera, se estudiaron las decisiones y los precedentes judiciales de las altas cortes en Colombia en materia del consentimiento informado en la actividad médica, con énfasis en los fallos emitidos por el Consejo de Estado y la Corte Suprema de Justicia, Sala Civil y Sala Penal. Respecto a la segunda, su análisis permitió revisar, sistematizar e interpretar las discusiones que frente al tema objeto de estudio se han generado en la doctrina o en las investigaciones de derecho civil, administrativo y penal.
Resultados:
Existe consenso en la jurisprudencia colombiana con relación al tipo de responsabilidad que debe endilgarse al profesional de la salud o al Estado, cuando en la relación médico-paciente hay ausencia del consentimiento informado o de alguno de sus elementos. No obstante, en la doctrina existen diferentes posturas, en especial en la penal, donde se observa falta de unanimidad en relación con este tema.
Conclusiones:
La infracción o ausencia del consentimiento informado podría generar para el médico responsabilidad civil y disciplinaria, y responsabilidad administrativa para el Estado, pero no responsabilidad penal para el galeno.
Palabras clave: Consentimiento Informado; Autonomía Personal; Libertad; Responsabilidad Legal; Relaciones Médico-Paciente
Introduction:
The informed consent (IC) ensures respect of the patient's rights to information, freedom, and autonomy. However, when the physician neglects the obligation to inform, legal consequences may follow, including the award of damages or even imprisonment.
Objective:
To analyze the legal implications for a medical practitioner who fails to obtain the patient's IC.
Methodology:
Based on the relevant jurisprudence and legal decisions. With regards to the former, the decisions and legal precedents of the Colombian High Courts with regards to IC and medical practice were studied, emphasizing the rulings of the State Council and the Supreme Court of Justice (civil and penal chambers). With regards to the legal decisions, the analysis enabled the review, systematization and interpretation of the discussions generated around the topic of interest, pursuant to the doctrine or research on civil administrative, and criminal law.
Results:
There is consensus in the Colombian jurisprudence about the liability of the healthcare professional and of the state when the IC or any of its component parts is missing in the doctor-patient relationship. Nevertheless, there are different standpoints, particularly in the criminal arena, where a lack of unanimity exists with regards to this issue.
Conclusion:
Any violation of the IC or the lack of an IC, could give rise to the practitioner's civil liability and disciplinary actions, in addition to the administrative liability of the State, but there should be no criminal liability for the physician.
Keywords: Informed; Consent; Personal Autonomy; Freedom; Liability; Legal; Physician-Patient Relations
Introducción
En la práctica sanitaria imperó durante muchos años el denominado paternalismo médico, que consistía en que el profesional de la salud, para salvaguardar el bienestar del paciente, se arrogaba para sí las decisiones sobre su tratamiento, procedimiento y alternativa de curación; sin embargo, a partir del siglo XX esta concepción se transforma y comienzan a dominar los principios de autonomía, independencia y libertad del paciente.1
El Consentimiento Informado (CI) es la autorización que el paciente brinda libre y voluntariamente al médico para que lleve a cabo procedimientos, tratamientos o investigaciones que atiendan a su salud o bienestar.2 Para que el paciente pueda suscribir el consentimiento, el médico tiene la obligación de informar sobre la forma, los medios, fines, diagnóstico, proceso, pronóstico, alternativas terapéuticas, riesgos, beneficios y probabilidades de curación,3,4 de modo que el paciente pueda manifestar libre y voluntariamente su deseo o rechazo de la intervención.5 El CI opera para tratamientos médicos y quirúrgicos que sean indispensables para la salud del paciente y que puedan afectarlo física o psíquicamente, por los riesgos que acarrea el despliegue de la actividad correspondiente.
El CI tiene una doble connotación para el paciente y para el médico. Con relación al primero, es la expresión del reconocimiento de los derechos a la autonomía,6 libertad de disposición7 y dignidad.8 Frente al segundo, ya no es un derecho, sino una obligación que se traduce en el deber de informar al paciente9 los riesgos, alternativas de tratamientos y beneficios del procedimiento. La comunicación entre el facultativo y el paciente es entonces un factor preponderante para una adecuada suscripción del CI.10
En resumen, el CI atiende tres criterios mínimos: 1) el médico tratante o el facultativo encargado de llevar a cabo la intervención tiene la obligación de informar al paciente, con sinceridad y todo detalle, sobre su estado, tratamiento y riesgos; 2) el consentimiento debe ser obtenido sin coacción alguna, y 3) el paciente debe estar en condiciones apropiadas para aceptar o rechazar el tratamiento, procedimiento o intervención.11
En atención al carácter relevante que tiene actualmente el CI, se considera que la imprecisión u omisión de alguno de los aspectos antes mencionados no solo vulnera los derechos del paciente, sino que también genera consecuencias jurídicas para el profesional de la salud.
Por lo tanto, en este artículo se analizará el respaldo legal que tiene el CI en Colombia, las consideraciones de la Corte Suprema de Justicia (CSJ) y del Consejo de Estado (CE) a la hora de analizar demandas civiles, administrativas y procesos penales en situaciones en las que se presenta una posible vulneración del CI por omisión o imprecisión, y las reflexiones que se han venido haciendo desde la academia en materia de responsabilidad del médico en el marco del derecho civil y administrativo, pero en especial del derecho penal, que es donde impera una mayor discusión, sobre todo por el tipo de sanción que se puede llegar a imponer.
Respaldo legislativo del consentimiento informado en Colombia
En Colombia el CI se encuentra reconocido en el Código de Ética Médica, Ley 23 de 1981, artículo 15. De igual manera, el Decreto 3380 de 1981, reglamentario de la Ley 23 de 1981, advierte en su artículo 13 que el médico no está obligado a informar los riesgos imprevisibles que puedan surgir en el ejercicio de la actividad médica, pues dada su naturaleza no se puede dar cuenta de ellos de forma anticipada, y por tanto no tendrían por qué constar en el CI. Adicionalmente, en la Resolución 13437 de 1991 se establece el derecho a la información, el cual debe entenderse como un requisito previo del CI.12
Revisión jurisprudencial y doctrinal de las consecuencias jurídicas por la omisión o infracción del CI en la actividad médica
Con relación al CI, desde hace varios años la Corte Constitucional (CC), mediante el procedimiento de la acción de tutela, ha venido reforzando lo ya expresado por el legislador sobre la obligación de suscribir el CI.13 De igual manera, en un fallo reciente la Corte recuerda que el CI es un principio autónomo que debe ser emitido libremente,14 y por tanto la omisión de este contraviene la dignidad del paciente y atenta contra su libertad de decisión.15
El correcto suministro de la información para la perfección del CI y la verificación de su aceptación libre de vicios y de coacción, está a cargo del profesional de salud que tiene el control del procedimiento o trata-miento;16 por lo tanto, la omisión de información, su ocultamiento, errores en el perfeccionamiento o extra-limitación de la actuación permitida, pueden llegar a generar consecuencias jurídicas patrimoniales o privativas de la libertad para el médico o el profesional que tiene a su cargo la titularidad de la actividad,17 e incluso para el Estado cuando es el que ha prestado el servicio.
Por lo anterior, en este trabajo se retoman las consideraciones jurídicas que han tenido en cuenta la CSJ, Sala Civil y Sala Penal, y la sección tercera del CE, para responsabilizar o absolver al médico o a la entidad pública cuando se está ante supuestos de presunta infracción al CI. Para ello, se hizo una revisión de las decisiones publicadas en las relatorías de estas jurisdicciones, en cuyo motor de búsqueda se utilizaron términos como "responsabilidad médica" y "consentimiento informado". Teniendo en cuenta que existe un mayor número de decisiones en temas de responsabilidad médica en la Sala Civil de la CSJ y en la sección tercera del CE, para estas se delimitó temporalmente la revisión a los años 2014 a 2017, y en el caso de la Sala Penal de la CSJ, como es menor el número de providencias, se amplió el rango de búsqueda a los años 1995 a 2018. De igual manera, se realizó confrontación con la doctrina del derecho civil y administrativo, pero en especial con la del derecho penal (pues es en esta donde mayor discusión existe), para verificar cuál es la postura frente al tipo de responsabilidad que debe endilgarse.
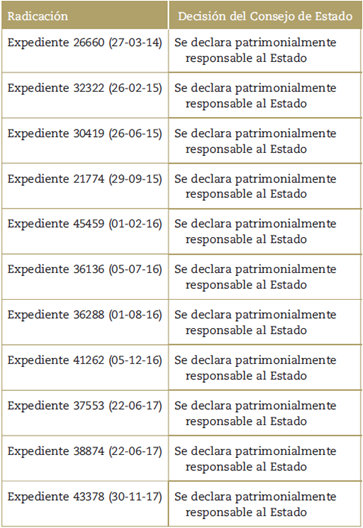
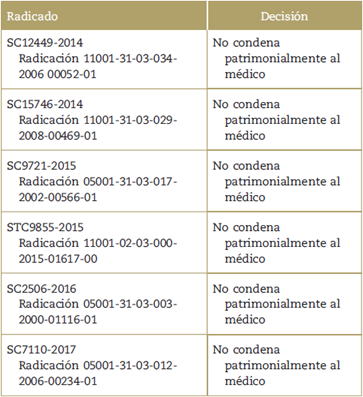
En la Sala Civil de la CSJ, entre 2014 y 2017 se profirieron 44 decisiones en asuntos relacionados con la responsabilidad médica, seis de ellas correspondientes a cuestiones sobre CI. De igual manera, en este mismo periodo, en la sección tercera del CE se emitieron 136 fallos en materia médica, de los cuales once se vinculan directamente al CI. Por otra parte, en la Sala Penal, entre 1995 y 2018, se han proferido 17 decisiones en este tema, de las cuales solo en dos se han discutido asuntos de CI.18 En las tablas 1-3 se referencian cada una de las sentencias de la CSJ y del CE encontradas en el otor de búsqueda de las relatorías respectivas, y después de cada tabla se presenta la reflexión que, desde el ámbito académico, se ha hecho al respecto.
Tabla 1 Corte Suprema de Justicia, Sala Civil.
Fuente: Relatoría de la Sala Civil de la Corte Suprema de Justicia.
Tabla 3 Corte Suprema de Justicia, Sala Penal.

Fuente: Relatoría de la Sala Penal de la Corte Suprema de Justicia.
Se observa cómo, en todas las sentencias referenciadas, la Sala Civil de la CSJ confirma el rechazo de las pretensiones de los demandantes y exime de cualquier responsabilidad a los profesionales de la salud; esto por considerar que, cuando confluyen los elementos del CI, se ha suministrado la información correctamente, el paciente ha acepado o rechazado el tratamiento sin ningún tipo de coacción y se han informado los riesgos previsibles (la comunicación de los imprevisibles no obligan al facultativo), por lo que no hay razón alguna para condenar patrimonialmente al médico.
Ahora bien, cuando por alguna razón se llega a infringir el CI, y teniendo en cuenta que la doctrina que estudia la responsabilidad civil extracontractual asume a este como parte de la lex artis, el profesional de la salud deberá responder civilmente e indemnizar por los daños ocasionados en su actuación; no obstante, de manera excepcional, Galán19 considera que se podrá eximir de responsabilidad cuando, pese a existir la omisión del CI, el tratamiento resulta exitoso.
En los once casos analizados por el CE, el alto tribunal revoca diez de las decisiones proferidas por el Tribunal Administrativo, y en su defecto decide condenar patrimonialmente al Estado por los riesgos y daños sufridos por los pacientes; por su parte, solo en un caso confirma la decisión que, de por sí, ya era condenatoria. En estas sentencias el CE parte de la premisa de que las intervenciones o procedimientos realizados sin CI se traducen en una falla del servicio, y por ende el Estado, en cabeza de la entidad que lo ha prestado, debe responder patrimonialmente.
En materia de responsabilidad del Estado, la doctrina española ha advertido que se debe juzgar por la responsabilidad generada en la infracción al deber legal y ético de informar, toda vez que el médico está sometiendo al paciente a riesgos que este desconoce. Sardinero20 considera que el Estado tendrá que responder cuando el profesional de la salud haya omitido información, pues está creando un riesgo no permitido que puede imputarse objetivamente al resultado dañoso. Este autor sugiere que, cuando el paciente a quien se le practicó el procedimiento sin autorización decide posteriormente consentirlo, la entidad estatal podrá ser eximida de cualquier tipo de responsabilidad patrimonial.
En las dos sentencias mencionadas, la Sala Penal de la CSJ confirma las decisiones condenatorias que se habían impuesto inicialmente: en el primer caso se condena por un delito de homicidio imprudente y en el segundo por un delito de lesiones personales culposas. En este par de supuestos, la Corte considera que la responsabilidad penal está dada, entre otros factores, porque los médicos omitieron información sobre los riesgos previsibles en los procedimientos que se practicaron a los pacientes.
En materia penal, la ausencia del CI o de algún elemento genera consecuencias jurídicas que pueden conllevar la privación de la libertad del galeno. Un sector de la doctrina21 considera que el médico tendrá que responder por el delito de lesiones, porque con su actuación vulneró el derecho a la libre autodeterminación del paciente, causando en su cuerpo lesiones que no fueron tenidas en cuenta por él.22 En cambio, otro sector23,24 considera que se está ante otra conducta diferente al delito de lesiones, toda vez que el bien jurídico afectado es la libertad personal y, por ende, el médico tendrá que responder por un delito de coacción o constreñimiento ilegal, ya que su comportamiento generó un menoscabo en los derechos de la autonomía y la libre autodeterminación del paciente,25 más no en su salud o integridad física,26 esto siempre y cuando el procedimiento se haya llevado a cabo conforme a las normas de cuidado propias de la actividad médica.
Otros autores, por el contrario, no están de acuerdo con sancionar al médico ni por un delito de lesiones ni tampoco de constreñimiento. Con relación al primero, advierten que ello resulta exagerado y estimula la práctica de la medicina defensiva, más aún porque si el tratamiento llega a tener éxito y está dentro de los límites establecidos por la ciencia médica, no se alcanza a lesionar ni a dañar la vida o la salud del paciente.27 Frente al segundo, tampoco se respalda la idea de condenarlo por un delito de coacción o de constreñimiento, ya que para que este tenga relevancia penal, debe mediar un acto de violencia que obligue al paciente a llevar a cabo el procedimiento,28 y esto difícilmente podría presentarse en las actuaciones médicas.29 En ese sentido, proponen la creación de un delito especial denominado "tratamiento médico arbitrario",30,31 mediante el cual se castigue al galeno por actuar en contravía de la voluntad del paciente, que es finalmente lo que se pretende proteger con el CI.
Se puede afirmar cómo en materia penal, a diferencia de lo que sucede en el derecho civil y administrativo, existe una evidente discusión en la doctrina y en la jurisprudencia sobre el tipo de responsabilidad y el delito que debe endilgarse al profesional de la salud que ha omitido suscribir correctamente el CI. De todos modos, lo que sí está claro es que, en los tres campos jurídicos, la infracción al consentimiento genera consecuencias jurídicas bien sea de orden patrimonial, cuando la responsabilidad es civil o estatal, y privativa de la libertad, cuando es penal.
Conclusión
Para los altos tribunales colombianos, el CI hace parte de la lex artis y su infracción por omisión o los defectos en su perfeccionamiento generan indiscutiblemente consecuencias jurídicas, bien sea en lo civil, mediante la responsabilidad pecuniaria para el galeno, en lo administrativo, como responsabilidad patrimonial del Estado, o en materia penal, por un delito de lesiones personales o de homicidio, en ambos casos a título de imprudencia.
Las autoras de este artículo comparten la idea de la doctrina y la jurisprudencia, cuando se advierte que la omisión o el defecto en el suministro de la información para la suscripción del CI vulnera la libertad de decisión y autonomía del paciente; sin embargo, consideran que, en materia penal, es desproporcionado que la regla general sea imponer una sanción punitiva que haga responsable al médico de un delito.
En primer lugar, las autoras rechazan la postura que considera que el personal de la salud deberá responder en cualquier situación por un delito de lesiones personales o de homicidio imprudente. Para resolver este asunto hay que diferenciar si se está o no ante la infracción del deber objetivo de cuidado. Cuando el médico, con su comportamiento, omitió el CI o algún elemento de este, pero al ejecutar el procedimiento se comportó conforme a las normas técnicas de la actividad médica y obtuvo un resultado positivo para el paciente, es desmedido condenarlo por un delito, y a lo sumo tendrá que responder por un proceso disciplinario ante el comité de ética médica. Al respecto, le asiste la razón a Gómez31 cuando advierte que una condena en tales términos extralimitaría la función del derecho penal y resultaría contraria al bien jurídico que se pretende proteger, que es la integridad física o psíquica del paciente, toda vez que esta finalmente no resulta afectada. En ese sentido, es preciso advertir que el CI es una norma de carácter deontológico o ético cuya omisión vulnera la libertad de decisión del paciente, pero no su integridad física.
En segundo lugar, las autoras tampoco comparten la idea de que se castigue al médico por un delito de constreñimiento (o coacción, como se denomina en España), pues si bien omitir o presentar incorrectamente la información al paciente vulnera la libertad y autonomía de este, para que se configure dicho delito debe haber un acto de violencia doloso por parte del galeno, que implica obligar a otro a hacer, tolerar u omitir algo, comportamientos que difícilmente se pueden presentar en la actividad médica (salvo que se pruebe que en efecto al paciente se le obligó a someterse al procedimiento). En ultimas, lo que justifica la imposibilidad de castigar al médico, en la propuesta que aquí se defiende, es la ausencia de dolo, dado que el constreñimiento solo se configura si el comportamiento es doloso, y por eso, si llegara a hablarse de un constreñimiento imprudente, la conducta sería atípica por falta de configuración punitiva.
En tercer lugar, con relación a quienes exponen la necesidad de crear un delito especial denominado " tratamiento arbitrario del médico", en principio podrían tener razón, porque esa sería una forma de salvaguardar los derechos de los pacientes ante las actuaciones que resulten abusivas y contrarias a su libre autodeterminación; sin embargo, las autoras consideran que, como el legislador en Colombia aún no ha consagrado esta figura punitiva, las faltas al CI no pueden ser castigadas bajo este fundamento y, por ende, no podrá atribuirse responsabilidad penal por un delito que es aun inexistente.
Así las cosas, la solución más coherente, en atención al carácter de ultima ratio del derecho penal -que significa que este interviene cuando sea estrictamente necesario y solo ante la inexistencia de otros mecanismos jurídicos igual o más efectivos-, es que la respuesta frente al tipo de responsabilidad que debe atribuirse al médico que ha omitido o incumplido con alguno de los elementos del CI, está dada por el derecho civil o el administrativo, sin perjuicio de que también pueda ser objeto de las sanciones contenidas en el derecho disciplinario sancionatorio que establece el Código de Ética Médica.
Responsabilidades éticas
Protección de personas y animales. Las autoras declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Las autoras declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Las autoras declaran que en este artículo no aparecen datos de pacientes.
Financiación
Este texto es producto del proyecto de investigación " Fundamentación epistemológica para la formación en responsabilidad médica en Colombia" (código 25-000014) y fue financiado en el marco de la Convocatoria 01 de 2016 de la Universidad Autónoma Latinoamericana (UNAULA). También se inscribe en el proyecto "Las garantías penales como límite y guía en la solución de problemas penales complejos: la necesidad de evitar atajos" (referencia DER2013-47511-R, Ministerio de Ciencia e Innovación de España), del que es investigador principal el Prof. Dr. Dr. h. c. mult. Miguel Díaz y García Conlledo, de cuyo equipo investigador forma parte la profesora Dra. Geovana Andrea Vallejo Jiménez.
REFERENCIAS
1. García V. Informed consent understood as a fundamental right: physical integrity in research and medicine. 2011;Universidad de la Coruña, Gijón:[Cited 2018 Jul 9]. Available at: http://www.sibi.org/attachments/article/578/Libro_Premio_JGPA_SIBI_2011.pdf. [ Links ]
2. Herrera FJ, Blanco NI, Guarnizo JA. Manual de Responsabilidad Médica. Bogotá: Leyer; 2008. [ Links ]
3. Galán J. El consentimiento informado del usuario de los servicios sanitarios. Madrid: Colex; 1997. [ Links ]
4. Guix J, Balañà L, Carbonell JM, Simón R, Surroca RM, Nualart L. Informed Consent Form Compliance and Comprehension in a Health Care District in Catalonia. Rev Esp Salud Publica 1999;76 6:669-675. [ Links ]
5. Yepes S. La responsabilidad civil médica. 4th ed.Medellín: Biblioteca Jurídica Diké; 1996. [ Links ]
6. Guianella G. Human rights and informed consent in clinical practice: Beyond the right to health. Rev peru med exp salud publica 2013;30 2:315-319. [ Links ]
7. Yepes S. El daño indemnizable en el consentimiento informado del paciente. Revista IARCE 2009;25:125-139. [ Links ]
8. Navarro FP, Argüelles M, Cicero R. Human rights and informed consent. Cir Ciruj 2004;72:239-245. [ Links ]
9. Alpa G. Nuevo Tratado de la Responsabilidad Civil. Lima: Jurista Editores; 2006. [ Links ]
10. Bocanegra JC, Arias JH. Characterization and analysis of adverse events in closed liability cases involving anaesthetists who received legal support from the Colombian Society of Anaesthesia and Resuscitation (S.C.A.R.E.), Colombia, 1993-2012. Rev Colomb Anestesiol 2016;44 3:203-210. [ Links ]
11. Fernández J. El contrato de servicios médicos. Madrid: Civitas; 1998. [ Links ]
12. Mendoza JM, Herrera LA. Consent informed in Colombia: A comparative analysis of the proposed law 24 of 2015 with the current code and other codes of ethics. Rev CES Derecho 2017;8 1:156-171. [ Links ]
13. Corte Constitucional de Colombia. Sentencia rad. T-409/94. Doce (12) de septiembre de mil novecientos noventa y cuatro (1994). [Cited 2017 Sep 15]. 1994. Available at: http://www.corteconstitucional.gov.co/relatoria/1994/T-401-94.htm. [ Links ]
14. Corte Constitucional de Colombia. Sentencia rad. C-246/17. Veintiséis (26) de abril de dos mil diecisiete (2017). [Cited 2017 Sep 15]. 2017. Available at: http://www.corteconstitucional.gov.co/relatoria/2017/c-246-17.htm. [ Links ]
15. Corte Constitucional de Colombia. Sentencia rad. SU 337/99. Doce (12) de mayo de mil novecientos noventa y nueve (1999). [Cited 2017 Sep 15]. 1999. Available at: http://www.corteconstitucional.gov.co/relatoria/1999/su337-99.htm. [ Links ]
16. Alonso M. El consentimiento informado del paciente en el tratamiento médico, bases jurídicas e implicaciones penales. Autonomía personal y decisiones médicas. Cuestiones éticas y jurídicas. Navarra: Thomson Reuters; 2010. [ Links ]
17. Sáinz J. Intervención médica y consentimiento informado. In: Morillas L, director. Estudios jurídicos sobre responsabilidad penal, civil y administrativa del médico y otros agentes sanitarios. Madrid: Dykinson; 2009. p. 63-8. [ Links ]
18. Vallejo GA. Legal evaluation of risk as a criterion for determining criminal liability of medical professionals. Rev Colomb Anestesiol 2017;45 (suppl 2):58-63. [ Links ]
19. Galán J. Responsabilidad civil médica. Pamplona: Thomson Reuters; 2016. [ Links ]
20. Sardinero C. Responsabilidad administrativa, civil y penal por falta de información en el ámbito clínico. Criterios indemnizatorios. Valencia: Tirant lo Blanch; 2016. [ Links ]
21. Roxin C. Derecho penal: parte general. T. I. Fundamentos, la estructura de la teoría del delito. 2nd ed. Madrid: Civitas; 1997. [ Links ]
22. Malanda SR. Responsabilidad penal médica por ausencia de consentimiento informado: Un enfoque alternativo a las tesis dominantes. Cuadernos de Política Criminal 2013;110:73-113. [ Links ]
23. Jorge A. La imprudencia punible en la actividad médico quirúrgica. Madrid: Tecnos; 1990. [ Links ]
24. Romeo CM. El médico y el Derecho penal I. La actividad curativa (Licitud y responsabilidad penal). Barcelona: Bosch; 1981. [ Links ]
25. López-Barja J. Derecho penal. Parte General, II. Introducción a la teoría jurídica del delito. Madrid: Marcial Pons; 2002. [ Links ]
26. Garrido J. Análisis causal del acto médico y su importancia en el consentimiento informado. In: Morillas L, director. Estudios jurídicos sobre responsabilidad penal, civil y administrativa del médico y otros agentes sanitarios. Madrid: Dykinson; 2009. p. 451-60. [ Links ]
27. Choclán J. Deber de cuidado y delito imprudente. Barcelona: Bosh; 1998. [ Links ]
28. Villacampa C. Responsabilidad penal del personal sanitario: atribución de responsabilidad penal en tratamientos médicos efectuados por diversos profesionales sanitarios. Madrid: Thomson Reuters-Aranzadi; 2003. [ Links ]
29. Sanz N. La responsabilidad penal del personal. In: Llamas E, director. Estudios sobre responsabilidad sanitaria. Un análisis interdisciplinar. Madrid: La Ley; 2014. p. 291-340. [ Links ]
30. Rodríguez V. El delito de tratamiento médico arbitrario: una propuesta de lege ferenda. RECPC 2017;19 3:1-59. [ Links ]
31. Gómez Rivero MC. La responsabilidad penal del médico. 2nd ed. Valencia: Tirant lo Blanch; 2008. [ Links ]
Cómo citar este artículo: Vallejo-Jiménez GA, Nanclares-Márquez J. Legal review of the civil, criminal and administrative consequences of informed consent violation in medical practice, Colombian Journal of Anesthesiology. 2019;47:107-112.
Copyright © 2019 Sociedad Colombiana de Anestesiología y Reanimación (S.C.A.R.E.). Published by Wolters Kluwer. This is an open access article under the CC BY-NC-ND license (https://creativecommons.org/licenses/by-nc-nd/4.0/).











 text in
text in