Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Colombian Journal of Anestesiology
versión impresa ISSN 0120-3347
Rev. colomb. anestesiol. vol.48 no.2 Bogotá abr./jun. 2020 Epub 30-Abr-2020
https://doi.org/10.1097/cj9.0000000000000137
Reporte de caso
Intubación submentoniana en cirugía maxilofacial pediátrica: reporte de 2 casos
a Servicio de Estomatología Pediátrica, Instituto Nacional de Pediatría. Ciudad de México, México.
b Anestesiología Pediátrica, Instituto Nacional de Pediatría. Ciudad de México, México.
La intubación submentoniana (ISM) es útil en procedimientos quirúrgicos en donde la intubación nasotraqueal está contra indicada y la intubación orotraqueal no es ideal, siendo así una alternativa a la traqueostomía, ya que se realiza en menor tiempo, con menor morbimortalidad y mínimos cuidados posoperatorios, y con una cicatriz estéticamente aceptable. Se presentan dos casos de pacientes pediátricos en los cuales la ISM fue exitosa y se revisa de forma breve la literatura relacionada en población infantil.
Palabras clave: Intubación; Intu bación submentoniana; Pedia tría; Cirugía maxilofacial
Submental intubation (SMI) is useful in surgical procedures where nasotracheal intubation is contraindicated and orotracheal intubation is not ideal, making it an alternative to tracheostomy since it is performed in less time, with less morbidity and mortality, minimal postoperatory care, as well as an aesthetically acceptable scar. We present 2 cases of pediatric patients with a successful SMI. In addition, we briefly review current literature regarding pediatric population.
Keywords: Intubation; Submen tal intubation; Pediatrics; Maxil lofacial procedures
Introducción
La intubación submentoniana (ISM) fue descrita por primera vez en 1986 por Hernández Altemir para el tratamiento de la vía aérea en adultos con trauma maxilofacial, en quienes la intubación nasotraqueal está contraindicada por fracturas de base del cráneo, fracturas conminutas del tercio medio facial y defectos septonasales que causan obstrucción física al paso del tubo; y en casos en los que la intubación orotraqueal no es ideal debido al deseo de establecer relaciones dentales transquirúrgicamente, siendo la ISM una alternativa a la traqueostomía en el intraoperatorio.1,2 Aunque la técnica quirúrgica empleada para la ISM en niños es la misma que en los adultos, pocos artículos han revisado su uso en pediatría. Desde la primera descripción, el rango de indicaciones para la ISM, tanto para niños como para adultos, se ha ampliado para incluir a la cirugía ortognática, reconstructiva y de base de cráneo.3,4 La principal ventaja de la ISM es que evita una traqueostomía y la morbilidad asociada a esta. El tiempo requerido para completar la ISM es menor y la cicatriz resultante es estéticamente aceptable. Por su parte, el cuidado posoperatorio mínimo y la facilidad de reversibilidad también respaldan los beneficios de esta técnica sobre la traqueostomía.3
Se presentan dos casos de pacientes pediátricos en los cuales la ISM fue exitosa. Siguiendo las directrices hospitalarias para reporte de investigación, estos dos casos se reportan anonimizados y con el consentimiento informado de los pacientes.
Caso 1
Paciente femenina, 7 años y 7 meses, ingresada al servicio de urgencias con diagnóstico de traumatismo en cara secundario a caída de bicicleta, con luxación extrusiva de órganos dentarios 11, 21 y 22, fractura parasinfisiaria bilateral y fractura nasal con desplazamiento lateral evidenciadas en la tomografía, programada para reduc ción abierta y fijación interna de fractura mandibular.
Técnica anestésica: inducción anestésica inhalatoria con sevoflurano, manteniendo ventilación espontánea, coinducción intravenosa e intubación orotraqueal med iante fibrobroncoscopio flexible al segundo intento con tubo endotraqueal (TET) armado núm. 5 con balón.
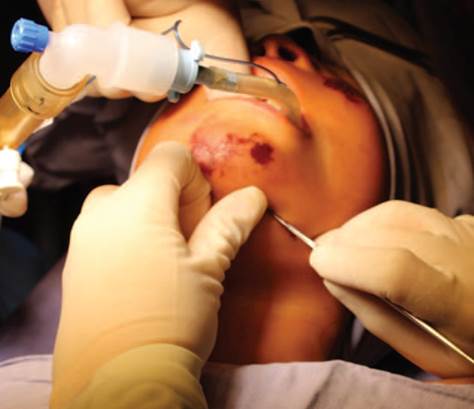
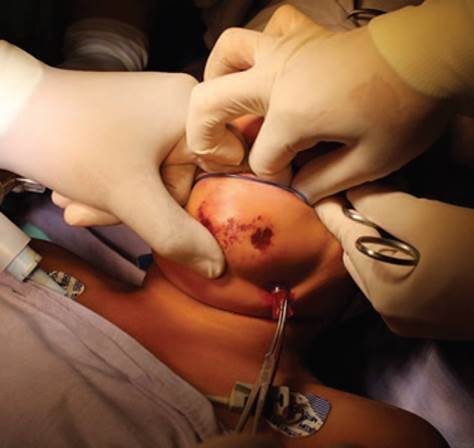
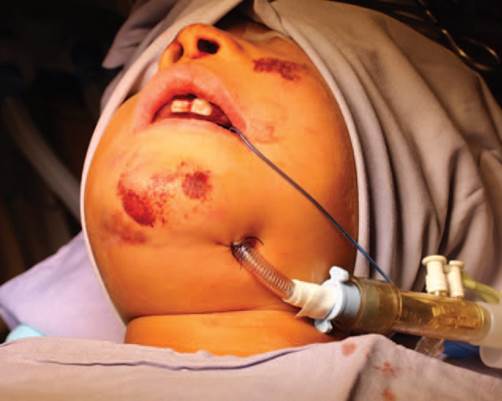
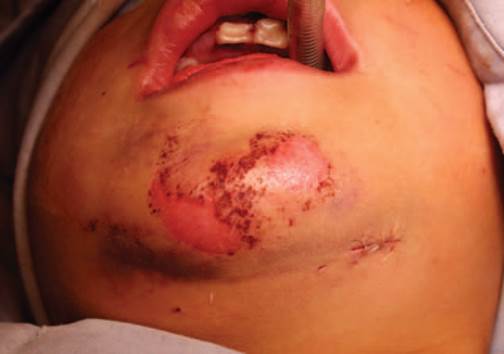
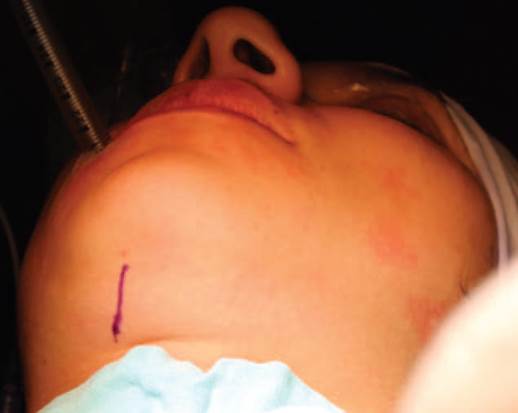
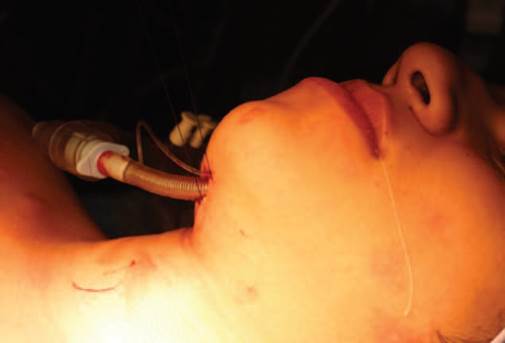
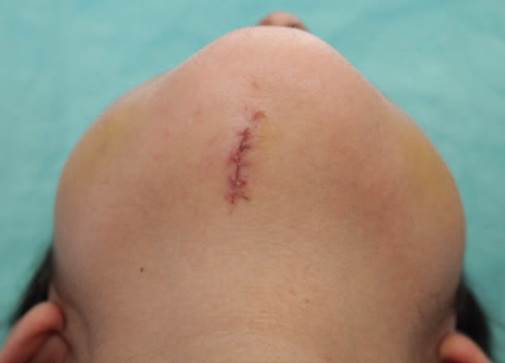
Técnica quirúrgica: derivación mediante secuencia de Hernández Altemir,2,5 considerando la regla 2-2-2 pro puesta por Nyáràdy (incisión de 2cm de largo, a dos centímetros de la línea media y dos centímetros medial a una paralela con la mandíbula en la región submentoniana) (Figura 1). Se realiza disección roma con pinza, en contacto con la cara lingual de la mandíbula hasta llegar al piso de la boca, desplazando los músculos cutáneo del cuello y milohioideo, creando un túnel intraoral por el cual pasa el TET; la exteriorización del TET se realizó con el uso de un hemostato (Figura 2). Se fija TET a la piel con sutura de Nylon 3-0. Se corrobora la adecuada posición del TET y se conecta al circuito anestésico (Figuras 3 y 4). El tubo se transfiere de nuevo a la posición oral antes de la extubación completa. Se realiza el cierre de la incisión submentoniana (Figura 5), mientras que el cierre intraoral no es necesario.2
Fuente: Autores.
Figura 3 Fijación del TET y colocación de conector de TET para posterior conexión al circuito anestésico (Caso 1).
Caso 2
Paciente femenina, 17 años, con diagnóstico de deformi dad dentoesqueletal clase III a expensas de deficiencia anteroposterior del maxilar y deformidad rinoseptal, programada para osteotomía Le Fort I (avance maxilar de 5 mm) y rinoseptoplastia de manera electiva.
Técnica anestésica: inducción intravenosa e intubación orotraqueal mediante videolaringoscopio GlideScope® al primer intento, con TET armado núm. 6.5 con balón.
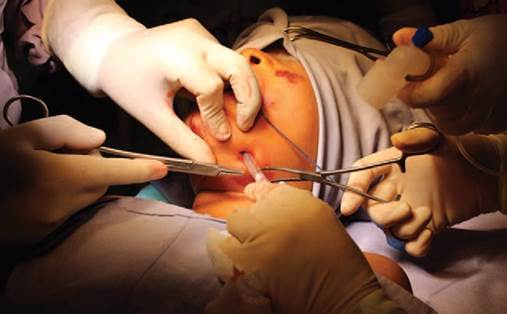
Técnica quirúrgica: derivación submentoniana con igual técnica al caso 1 (Figuras 6-10).
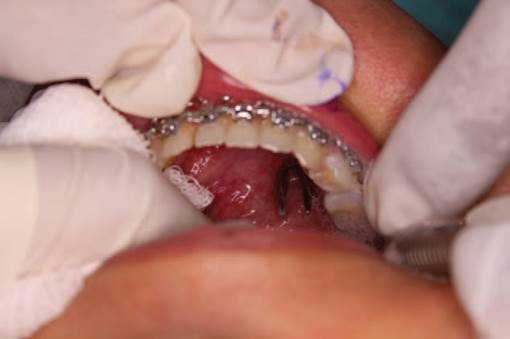
Fuente: Autores.
Figura 7 Incisión intraoral con pinza para la creación del nivel submentoniano (Caso 2).
No hubo extubación accidental o lesiones en el TET. El tiempo requerido para la ISM fue menor a 10 minutos. El tiempo de apnea (tiempo de desconexión del circuito) fue menor a 2 minutos y no hubo desaturación de oxígeno significativa. No se observaron complicaciones mayores. No se registró alteración de nervios motores o sensoriales de la lengua. La cicatrización posoperatoria de la herida submentoniana solo fue detectable tras una inspección minuciosa con el cuello hiperextendido. Ninguno de los casos mostró cicatrices queloides o hipertróficas.
Discusión
La ISM es una alternativa valiosa, segura y rápida de ejecutar para el establecimiento de la vía aérea en pacientes pediátricos.
Existen múltiples propuestas de modificación a la técnica original en adultos con el objetivo de disminuir las complicaciones (para reducir el riesgo de hemorragia intraoperatoria, lesión a estructuras anatómicas cercanas y reducir el daño del tubo).6 Green y Moore proponen una secuencia con dos TET con conectores universales no desmontables;7 MacInnis y Baig describen una incisión en línea media de 2 cm posterior a los conductos de Wharton, reportando una disminución del sangrado;5 Hernández Altemir modifica la técnica con el uso de una máscara laríngea reforzada, permitiendo el uso de la ISM en traumatismos laringotraqueales severos;8 Nwoku realiza una incisión que intenta evitar estructuras importantes del piso de la boca;9 Mahmood y Lello proponen realizar una incisión de 1cm en línea media entre el conducto de Wharton y la reflexión de la encía lingual y el piso de la boca, con el fin de disminuir el sangrado y evitar estructuras importantes;10 Hernández Altemir, en el 2003, utilizó un combitubo reforzado, ayudando en el taponamiento faríngeo.11 Es relevante destacar que al momento no se han propuesto modificaciones específicas dirigidas al paciente pediátrico.
En aquellos casos quirúrgicos en los que la ISM es beneficiosa, existen tres ventajas principales: la capacidad de asegurar la oclusión dental en el intraoperatorio, la eliminación del TET del campo quirúrgico y la mayor retracción de los tejidos en los procedimientos de base del cráneo mediante un abordaje transmaxilar (una vez completada la osteotomía, el maxilar se retrae hacia abajo para abrir el campo de visión, el cual se limita en los casos de intubación naso u orotraqueal).
Al comparar la ISM y la traqueostomía, la ISM no presenta complicaciones mayores significativas.12 Las complicaciones de la traqueostomía incluyen hemorragia, enfisema quirúrgico, infección del sitio quirúrgico, lesión del nervio laríngeo recurrente, estenosis traqueal, escasa estética de la cicatriz, fístula traqueoarterial y muerte.2 La ISM tiene menores complicaciones reportadas y además requiere menos tiempo que una traqueostomía, cuesta menos y resulta en una cicatriz estéticamente aceptable.
En nuestro caso no se presentaron complicaciones; sin embargo, la complicación más grave reportada es la extubación accidental transoperatoria. Amin y Sharma reportan la extubación parcial accidental cuando el tubo se empuja a través de la incisión submentoniana en pacientes pediátricos.13,14 La complicación tardía más frecuente ha sido el desarrollo de infecciones cutáneas superficiales.2,6 El daño al TET es otro problema potencial que ocurre durante el proceso de conversión de la posición del tubo oral a la posición submentoniana. También se puede lesionar durante los procedimientos maxilofaciales, ya sea por una broca al colocar una fijación rígida, o por una hoja de sierra durante las osteotomías, especialmente las del mentón. Otras complicaciones menores reportadas incluyen formación de fístulas orocutáneas, desplazamiento u obstrucción del tubo, parestesia transitoria del nervio lingual, hemorragia venosa y formación de mucocele.2,6
Se ha reportado la utilidad de este abordaje para pacientes con trauma facial, y de manera menos frecuente en cirugía ortognática. En este reporte se muestra el caso de una paciente con múltiples fracturas faciales en quien no estaba indicada la intubación nasotraqueal, debido a las fracturas del tercio medio, la fractura de huesos nasales y la necesidad de realizar la fijación intermaxilar. El segundo caso corresponde a una paciente a quien se realiza cirugía ortognática, en la que se tiene que asegurar la oclusión para la fijación del avance maxilar, así como la realización de rinoseptoplastia, lo que impedía la intuba ción a través de dicha vía; gracias a la ISM se observó la modificación real de la base nasal y el labio superior, sin la interferencia del TET. Con la intubación nasotraqueal, la evaluación intraoperatoria de los cambios del complejo nasolabial, la evaluación de las líneas medias y exposición de los incisivos en cirugía ortognática no pueden ser hechos con precisión. Además, los procedimientos com plementarios, como la rinoseptoplastia simultánea, no pueden realizarse sin cambiar el tubo.
Green y Moore propusieron una modificación a la ISM; en nuestros pacientes se prefirió la secuencia descrita por Hernández Altemir, por menor tiempo de apnea (con la modificación el tiempo es mayor al intentar hacer una segunda laringoscopia desconectando el tubo y pasándolo a la vía submentoniana). Además, se ha reportado el daño del balón de neumotaponamiento por el contacto repetido entre la pinza de Magill y el balón al realizar la segunda intubación.7
Nuestra propuesta para disminuir la extubación acci dental es desinflar el balón de neumotaponamiento pasando solo el TET a través de la vía submentoniana, dejando el globo dentro de la cavidad oral, y realizar una incisión máxima de 1-1.5 cm en niños, suficiente para permitir el paso del TET. Se recomienda el paso del TET a través de la derivación en el mínimo tiempo posible, tratando de disminuir al máximo el tiempo de apnea; el niño presenta una menor tolerancia a la apnea debido a un mayor consumo de oxígeno, disminución de la capacidad residual funcional, tendencia al colapso alveolar, rápido desarrollo de hipercapnia y reflejos respiratorios con potencial morbilidad, tales como laringoespamo y broncoespasmo.
En nuestra experiencia, destacamos la intención de ser conservadores en el procedimiento, teniendo en cuenta las características anatómicas del paciente pediá trico.
Conclusión
La intubación submentoniana en cirugía maxilofacial es una técnica factible y segura en el paciente pediátrico con fracturas secundarias a trauma facial y en cirugía ortognática, siendo una alternativa a la traqueostomía cuando no está indicada la intubación naso u orotraqueal en el intraoperatorio.
Responsabilidades éticas
Protección de personas y animales. Para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes no identificables referidos en este artículo. Este documento obra en poder del autor de correspondencia.
REFERENCIAS
1. Hernández Altemir F. The submental route for endotracheal intubation. J Maxillofac Surg 1986;14:64-65. [ Links ]
2. Lim D, Ma BC, Parumo R, et al. Thirty years of submental intubation: a review. Int J Oral Maxillofac Surg 2018;47:1161-1165. [ Links ]
3. Eisemann B, Eisemann M, Rizvi M, et al. Defining the role for submental intubation. J Clin Anesth 2014;26:238-242. [ Links ]
4. Gadre KS, Waknis PP. Transmylohyoid/submental intubation: review, analysis, and refinements. J Craniofac Surg 2010;21:516-519. [ Links ]
5. MacInnis E, Baig M. A modified submental approach for oral endotracheal intubation. Int J Oral Maxillofac Surg 1999;28:344-346. [ Links ]
6. Jundt JS, Cattano D, Hagberg CA, et al. Submental intubation: a literature review. Int J Oral Maxillofac Surg 2012;41:46-54. [ Links ]
7. Green JD, Moore UJ. A modification of sub-mental intubation. Br J Anaesth 1996;77:789-791. [ Links ]
8. Hernández Altemir F, Hernández Montero S. The submental route revisited using the laryngeal mask airway: a technical note. J Craniomaxillofac Surg 2000;28:343-344. [ Links ]
9. Nwoku AL, Al-Balawi SA, Al-Zahrani SA. A modified method of submental oroendotracheal intubation. Saudi Med J 2002;23: 73-76. [ Links ]
10. Mahmood S, Lello GE. Oral endotracheal intubation: median submental (retrogenial) approach. J Oral Maxillofac Surg 2002;60:473-474. [ Links ]
11. Hernández Altemir F, Hernández Montero S, Moros Peña M. Combitube SA through submental route. A technical innovation. J Craniomaxillofac Surg 2003;31:257-259. [ Links ]
12. Johnson TR. Submental intubation versus tracheostomy. Br J Anaesth 2002;89:344-345. [ Links ]
13. Amin M, Dill-Russell P, Manisali M, et al. Facial fractures and submental tracheal intubation. Anaesthesia 2002;57:1195-1199. [ Links ]
14. Sharma R, Tuli P, Cyriac C, et al. Submental tracheal intubation in oromaxillofacial surgery. Indian J Plast Surg 2008;41:15-19. [ Links ]
Cómo citar este artículo: Alejandri-Gamboa V, Téllez-Rodríguez PJ, López-Fernández MCR, Sanjuan-Martínez A, Sarmiento L. Submental intubation in pediatric maxillofacial surgery: report of 2 cases. Colombian Journal of Anesthesiology. 2020;48:91-95.
Copyright © 2020 Sociedad Colombiana de Anestesiología y Reanimación (S.C.A.R.E.). Published by Wolters Kluwer. This is an open access article under the CC BY-NC-ND license (https://creativecommons.org/licenses/by-nc-nd/4.0/).











 texto en
texto en