Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347On-line version ISSN 2256-2087
Rev. colomb. anestesiol. vol.49 no.1 Bogotá Jan./Mar. 2021 Epub Jan 04, 2021
https://doi.org/10.5554/22562087.e940
Artículo original
Comparación de mezcla de Opioides subaracnoideos para cesárea. Estudio observacional
a Departamento Quirúrgico, Facultad de Ciencias de la Salud, Universidad de Caldas. Manizales, Colombia.
b Hospital de Caldas SES. Manizales, Colombia.
c Programa de Medicina, Facultad de Ciencias de la Salud, Universidad de Manizales. Manizales, Colombia.
Introducción
Para anestesia neuroaxial en cesárea, se ha combinado clásicamente el anestésico local (AL) con un opioide lipofílico y otro hidrofílico. En Colombia se ha usado clorhidrato de morfina con fentanilo, pero el ocasional desabastecimiento del primero despertó el interés por nuevas alternativas. En SES Hospital de Caldas se generó un plan de contingencia frente a la escasez de morfina en 2017-2018, pre llenando jeringas en su central de mezclas con: bupivacaína, morfina y fentanilo (BMF); bupivacaína, fentanilo e hidromorfona (BHF); y bupivacaína e hidromorfona (BH). La hidromorfona tiene inicio rápido de acción, efecto prolongado e indicación en ficha técnica por vía espinal, por lo tanto, las ventajas que pudiera generar la adición del fentanilo a esta mezcla son cuestionables.
Objetivo
Comparar la eficacia analgésica clínica al momento de la incisión y en las primeras 12 horas postoperatorias.
Métodos
Se realizó un estudio observacional analítico, empleando las mezclas BMF, BHF y BH en pacientes que recibieron anestesia subaracnoidea para cesárea. Se evaluó el dolor a la incisión, los efectos adversos y la escala visual análoga de dolor en las 12 horas siguientes.
Resultados
De las 71 pacientes del estudio, 40,9 % recibieron BMF; 22,5 %, BHF; y 36,6 %, BH. En ninguna paciente se observó dolor a la incisión. No hubo diferencia en efectos adversos entre los 3 grupos. La diferencia de medias de la escala visual analógica (EVA) para dolor postoperatorio a las 3, 6 y 12 horas, fue menor en los grupos en los que se usó hidromorfona.
Conclusiones
Las mezclas BHF y BH son equiparables a la preparación tradicional en cuanto a efectos adversos, con la ventaja de ser más efectivas para el control del dolor postoperatorio.
Palabras clave: Cesárea; analgésicos; opioides; espacio subaracnoideo; inyecciones espinales
Introduction
Classically, the local anesthetic (LA) has been combined with one lipophilic and another hydrophilic opioid for neuraxial anesthesia in cesarean section. In Colombia, the practice has been the use of morphine hydrochloride with fentanyl, but the occasional shortage of the former triggered an interest in new options. In response to the shortage of morphine in 2017-2018, a contingency plan was developed at the SES Hospital in Caldas, prefilling syringes at the hospital compounding central, with: bupivacaine, morphine and fentanyl (BMF); bupivacaine, fentanyl and hydromorphone (BFH); and bupivacaine and hydromorphone (BH). Hydromorphone has a rapid onset of action, long-lasting effect and is indicated for spinal administration in the safety data sheet; therefore, the advantages of adding fentanyl to this mix are questionable.
Objective
To compare the clinical analgesic efficacy at the time of the incision and during the first 12 hours after surgery.
Methods
An observational, analytical study was conducted, using the mixtures BMF, BFH and BH in patients receiving subarachnoid anesthesia for cesarean section. Pain was assessed at the time of the incision, as well as any adverse effects and the pain visual analogue scale over the following 12 hours.
Results
Of the 71 patients participating in the study, 40.9 % received BMF; 22.5 %, BFH; and 36.6 %, BH. None of the patients experienced pain at the time of the incision. There was no difference in terms of adverse effects among the three groups. The mean difference in the visual analogue scale (VAS) for postoperative pain at 3, 6 and 12 hours was lower in the groups in which hydromorphone was used.
Conclusion
BFH and BH combinations are comparable to the original preparation in terms of adverse effects, with the advantage of being more effective in controlling postoperative pain.
Keywords: Caesarean section; analgesics, opioid; subarachnoid space; injections, spinal
¿Qué sabemos acerca de este tema?
Sabemos que la dosis efectiva (ED) 90 para hidromorfona intratecal es de 75 μg.
La poca literatura disponible afirma que la mezcla bupivacaína, hidromorfona y fentanil comparada con bupivacaína, morfina y fentanil no tiene diferencias estadísticamente significativas respecto a calidad anestésica, analgésica y efectos adversos.
El clorhidrato de morfina disponible en Colombia no tiene indicación en ficha técnica para uso intratecal, mientras que la hidromorfona sí cuenta con este registro.
INTRODUCCIÓN
Las Guías de práctica clínica de anestesia obstétrica de la Sociedad Americana de Anestesiología y las de la Sociedad Americana del Dolor recomiendan el uso rutinario de anestesia neuroaxial para la operación cesárea 1, porque disminuye el riesgo materno, tiene mejores desenlaces fetales y provee una mejor analgesia en el postoperatorio 2.
El régimen clásico para la anestesia en cesárea consiste en una combinación de anestésico local (AL), un opioide lipofílico -por ejemplo, el fentanilo- y un opioide hidrofílico de acción prolongada -como la morfina- 3.
La disponibilidad irregular de morfina constituye un problema real en Colombia y en otros países 4,5. Razones como la falta de estímulo de las farmacéuticas para producir moléculas cuya patente ha caducado y cambios en la demanda del producto pueden generar desabastecimiento de los medicamentos. Por otra parte, el sulfato de morfina libre de excipientes es el avalado para uso por vía intratecal; sin embargo, en Colombia no está disponible, y se ha usado el clorhidrato de morfina, aunque no cuente con registro para ser administrado por dicha vía. La hidromorfona, por su parte, sí cuenta con ficha técnica para uso por vía espinal.
Respecto al fentanilo, no hay ensayos que evalúen la pertinencia de retirarlo de las preparaciones con hidromorfona para inyección espinal. La discusión académica del gremio de anestesiólogos para su retiro se basó en dos aspectos: 1. El efecto máximo del fentanilo ocurre en 10-20 m y el de la hidromorfona en 20-30 m, lo que no es una diferencia clínicamente importante en el contexto de anestesia neuroaxial 6-8. 2. La duración del efecto del fentanilo es de 130 m, muy similar al del anestésico local (AL)9.
Los resultados del presente estudio muestran concordancia con los que plantean una menor puntuación de dolor en la anestesia para cesárea con hidromorfona y una disparidad con los estudios que describen equivalencia a la morfina; lo anterior puede deberse a variaciones en las dosis estudiadas 10 y sugieren que la dosis efectiva encontrada en la literatura puede aproximarse al punto de corte para dicho efecto 5.
SES Hospital de Caldas, como mecanismo de contingencia en el 2017 por falta de morfina, preparó en su central de mezclas jeringas prellenadas para anestesia subaracnoidea, BMF y BHF basados en las publicaciones del momento 4,5 y una sin fentanilo (BH). El presente estudio busca comparar la eficacia analgésica clínica al momento de la incisión y en las primeras 12 horas postoperatorias, de estas 3 premezclas anestésicas empleadas en cesáreas.
MÉTODOS
Tipo de estudio: Observacional analítico.
Aprobación ética: Este estudio recibió la aprobación de dos comités: Comité de Ética de la Universidad de Caldas (Comité de Ética CBCS-032, del 07 de mayo de 2018) y Comité de Ética de SES Hospital de Caldas (Comité de Ética DC-048-18, del 07 de mayo de 2018), ambos realizados en Manizales, Colombia. Además, se diligenció un consentimiento informado por cada paciente encuestada.
Escenario: SES Hospital de Caldas, centro de tercer nivel, referente para la atención obstétrica de alta complejidad del departamento de Caldas, ubicado en la ciudad de Manizales, Colombia.
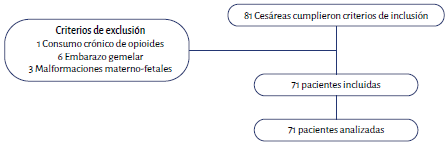
Población: Gestantes a término, mayores de 15 años, con indicación de cesárea y anestesia subaracnoidea, entre junio de 2018 y mayo de 2019. Se excluyeron pacientes con gestación múltiple, consumo crónico de opioides, alergias a cualquier medicamento de las jeringas prellenadas, sospecha de anomalías materno-fetales y pacientes a quienes por selección del médico tratante se les administra algún medicamento adicional o una dosis menor de la premezcla por vía intratecal.
Exposición: La anestesia subaracnoidea para cesárea es estandarizada en el hospital. Las preparaciones de las jeringas prellenadas empacadas en la central de mezclas son:
Bupivacaína hiperbárica al 0,5 % 2 mL + morfina 100 μg y fentanilo 10 μg (2,3 mL) (BMF)
Bupivacaína hiperbárica al 0,5 % 2 mL + hidromorfona 80 μg y fentanilo 10 μg (2,4 mL) (BHF)
Bupivacaína hiperbárica al 0,5 % 2 mL + hidromorfona 80 μg (2,1 mL) (BH)
Recolección de datos: Los datos fueron recolectados por el equipo investigador. El instrumento para la medición del dolor postoperatorio a las 3, 6 y 12 horas fue estandarizado, los evaluadores recibieron una capacitación previa para el uso de la regla del SES Hospital de Caldas, la cual se basa en la escala visual analógica (EVA) de tipo numérico. Se revisaron las historias clínicas electrónicas y los registros de anestesia para encontrar los datos faltantes. Se realizó un seguimiento hospitalario de 24 horas.
Sesgos: Se realizó muestreo por conveniencia entre junio de 2018 y mayo de 2019, sin importar el anestesiólogo encargado, ni el motivo por el cual seleccionó la premezcla, y así se controló el sesgo de selección. Todas las pacientes estuvieron hospitalizadas mínimo 24 horas, para controlar el sesgo de no respuesta. Todas las variables de desenlace se midieron de forma objetiva y el dolor fue puntuado directamente por la paciente. Ninguna paciente atendida rehusó participar en el estudio.
Análisis estadístico: La información obtenida se tabuló en una base de datos previamente diseñada en Excel y se analizó con el programa SPSS versión 25. Los resultados se muestran en tablas de distribución de frecuencias. Las variables continuas con distribución normal se resumen como promedios y desviación estándar. Las variables continuas con distribución no normal se resumen con mediana y rango inter-cuartílico. Se empleó la prueba no paramétrica de Kruskal- Wallis en cada uno de los momentos en que se analizó la EVA. No se utilizó análisis de varianza para mediciones repetidas debido al pequeño tamaño de la muestra. Se realizó un análisis bivariado para buscar asociación entre el dolor a la incisión de la cesárea, efectos adversos y dolor postoperatorio con la premezcla intratecal empleada. Las variables categóricas se compararon mediante Chi cuadrado o prueba exacta de Fisher, cuando fue necesario. Se realizó un nuevo análisis estratificado para controlar las variables de confusión, como haber recibido antieméticos profilácticos en el transoperatorio y analgesia coadyuvante durante el intra y el postoperatorio.
RESULTADOS
Se estudiaron 71 pacientes (figura 1), de las cuales 40,9 % (n: 29) recibieron la mezcla habitual BMF; 22,5 % (n:16), BHF; y 36,6 % (n: 26), BH. No hubo pérdidas en el seguimiento. La caracterización de la población se describe en la tabla 1. La razón de cada anestesiólogo para emplear una u otra mezcla se describe en la tabla 2.
TABLA 1 Caracterización de la población.
| BMF (n: 29) | BFH (n: 16) | BH (n: 26) | p | |
|---|---|---|---|---|
| Edad años (DE) | 28.6 (6) | 30.6 (7.4) | 27.5 (6.4) | |
| Edad gestacional semanas (RI) | 39 (38-39) | 39 (38-40) | 39 (38-39) | |
| Clasificación ASA | ||||
| ASA 2 | 96.5 % | 93.8 % | 92.3 % | 0.82 |
| ASA 3 | 3.5 % | 6.2 % | 7.7 % | |
| Gravidez | ||||
| Gravidez 1 | 34.5 % | 37.5 % | 45.8 % | 0.74 |
| Gravidez 2 | 37.9 % | 43.8 % | 25 % | |
| Gravidez ≥ 3 | 27.6 % | 18.7 % | 29.2 % | |
| Cesáreas previas | ||||
| Cesáreas 0 | 48.3 % | 62.5 % | 50 % | 0.51 |
| Cesáreas 1 | 34.5 % | 37.5 % | 41.7 % | |
| Cesáreas 2 | 17.2 % | 0 % | 8.3 % | |
| Indicación | ||||
| Cesárea previa | 27.6 % | 25 % | 16.7 % | 0.82 |
| Inducción fallida | 10.3 % | 6.2 % | 16.7 % | |
| Trabajo de parto disfuncional | 6.9 % | 6.2 % | 8.3 % | |
| Estado fetal insatisfactorio | 6.9 % | 6.2 % | 0 % | |
| Desproporción feto-pélvica | 13.8 % | 0 % | 4.2 % | |
| Presentación anormal | 20.7 % | 31.3 % | 25.0 % | |
| Patología materna | 10.3 % | 25.0 % | 20.8 % | |
| Deseo materno | 3.5 % | 0 % | 8.3 % | |
ASA: American Society of Anesthesiologist, BH: bupivacaína e hidromorfona, BHF: bupivacaína, fentanilo e hidromorfona, BMF: bupivacaína, morfina y fentanilo, DE: Desviación estándar, RI: Rango intercurtílico. FUENTE. Autores.
TABLA 2 Motivo de selección de la mezcla anestésica.
| Preferencia | BMF | BFH | BH | |||
|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |
| Es la que siempre he usado | 21 | 72.4 | 0 | 9 | 0 | 0 |
| Me parece interesante una nueva opción | 2 | 6.9 | 16 | 100 | 24 | 92.4 |
| Creo que vomitan menos | 0 | 0 | 0 | 0 | 1 | 3.8 |
| No había otra disponible | 1 | 3.5 | 0 | 0 | 1 | 3.8 |
| Por azar | 4 | 13.7 | 0 | 0 | 0 | 0 |
| Jeringa asignada por enfermería | 1 | 3.5 | 0 | 0 | 0 | 0 |
| Total | 29 | 100 | 16 | 100 | 26 | 100 |
BH: bupivacaína e hidromorfona, BHF: bupivacaína, fentanilo e hidromorfona, BMF: bupivacaína, morfina y fentanilo. FUENTE. Autores.
Independientemente de la mezcla utilizada, ninguna paciente manifestó dolor durante la incisión, ni requirió cambio de técnica anestésica. No hubo diferencias estadísticamente significativas en cuanto a la incidencia de prurito (p 0,64) e hipotensión (p 0,10), ninguna tuvo depresión respiratoria, ni hubo diferencia en la duración del bloqueo motor (tabla 3).
TABLA 3 Recuperación bloqueo motor.
| BMF (n: 29) | BFH (n: 16) | BH (n: 26) | |
|---|---|---|---|
| Tiempo en minutos (DE) | 155 (8.35) | 153.6 (7.12) | 152.5 (8.12) |
| 95 % CI | 137.8-172.1 | 138.3-168.9 | 135.8-169.2 |
BH: bupivacaína e hidromorfona, BHF: bupivacaína, fentanilo e hidromorfona, BMF: bupivacaína, morfinay fentanilo, DE: Desviación estándar, IC: Intervalo de confianza, FUENTE. Autores.
Cuarenta y dos pacientes recibieron un antiemético profiláctico (16 BMF, 11 BHF y 15 BH), 16 pacientes dos antieméticos profilácticos (7 BMF, 4 BHF y 5 BH) y 12 pacientes no recibieron dichos medicamentos. No se encontraron diferencias significativas entre los grupos en cuanto a náuseas o vómito (tabla 4).
TABLA 4 Análisis estratificado de náuseas y vómito.
| Antieméticos profilácticos | BMF | BFH | BH | p* | ||||
|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |||
| 1 antiemético | Náuseas | |||||||
| Yes | 11 | 68.7 | 4 | 36.3 | 5 | 33.3 | 0.10 | |
| No | 5 | 36.3 | 7 | 63.7 | 10 | 66.7 | ||
| Total | 16 | 100 | 11 | 100 | 15 | 100 | ||
| Vómito | ||||||||
| Yes | 4 | 25.0 | 5 | 45.5 | 1 | 6.7 | 0.07 | |
| No | 12 | 75.0 | 6 | 54.5 | 14 | 93.3 | ||
| Total | 16 | 100 | 11 | 100 | 6 | 100 | ||
| 2 antieméticos | Náuseas | |||||||
| Yes | 5 | 71.4 | 2 | 50.0 | 2 | 40.0 | 0.55 | |
| No | 2 | 28.6 | 2 | 50.0 | 3 | 60.0 | ||
| Total | 7 | 100 | 4 | 100 | 5 | 100 | ||
| Vómito | ||||||||
| Yes | 1 | 14.3 | 1 | 25.0 | 2 | 40.0 | 0.61 | |
| No | 6 | 85.7 | 3 | 75.0 | 3 | 60.0 | ||
| Total | 7 | 11.1 | 4 | 0 | 5 | 0 | ||
* Prueba de Kruskal-Wallis. BH: bupivacaína e hidromorfona, BHF: bupivacaína, fentanilo e hidromorfona, BMF: bupivacaína, morfinay fentanilo. FUENTE. Autores.
Todas las pacientes que recibieron BMF y tuvieron hipotensión arterial (n: 16), sufrieron náuseas; en cambio, entre las que recibieron BHF o BH, solo el 50 % de las que tuvieron hipotensión manifestaron náuseas durante el transoperatorio.
Se encontraron diferencias entre los grupos en el registro de dolor a las 3 y 6 horas. Como se observa en la figura 2, la diferencia de medias fue menor en las pacientes que recibieron las mezclas BHF y BH, en comparación con las que recibieron la mezcla BMF, lo cual, a la luz de la interpretación clínica, sugiere menor dolor postoperatorio en los grupos de pacientes que recibieron hidromorfona.
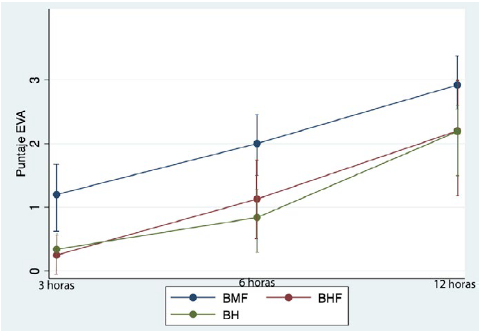
BH: bupivacaína e hidromorfona, BHF: bupivacaína, fentanilo e hidromorfona, BMF: bupivacaína, morfina y fentanilo, EVA: escala visual analógica. Fuente. Autores.
Figura 2 Dolor postoperatorio.
La analgesia coadyuvante durante el transoperatorio consistió en dipirona sódica, 2 g IV; diclofenaco, 75 mg IV; o ambas, una vez realizada la extracción fetal. En el postoperatorio, las pacientes recibieron -por orden del Servicio de ginecoobstetricia- dipirona sódica, 2 g IV cada 8 horas; diclofenaco, 75 mg IV cada 12 horas; y acetaminofén, 1 g VO cada 8 horas; solo se evitó el uso de diclofenaco en pacientes con afección renal de algún tipo (n: 13).
DISCUSIÓN
La mezcla institucional habitual se elabora con 10 mg de bupivacaína hiperbárica, de acuerdo con un metaanálisis realizado en 2011 por Arzola y Wieczorek 4, en el cual se demuestra que, aunque las bajas dosis de bupivacaína (< 8 mg) se asocian con menor riesgo de hipotensión, náuseas y vómito, comprometen la efectividad del bloqueo anestésico, lo que se evidencia en una mayor necesidad de suplemento analgésico durante la cirugía y mayores tasas de conversión a anestesia general, comparadas con dosis convencionales (> 8 mg).
La liposolubilidad del opioide es inversamente proporcional al tiempo de permanencia y difusión en el líquido cefalorraquídeo (LCR 7. Con respecto al sitio de punción intratecal, la difusión rostral del fármaco y el efecto analgésico, el fentanilo -con un coeficiente de partición octanol:buffer (O:B) de 955 comparado con la morfina 7,11- tiene una diseminación apenas metamérica y de corta duración; la morfina O:B de 1 11,12 tiene una difusión alta y tardía, lo que explica el riesgo de depresión respiratoria hasta 24 horas después de su inyección. La hidromorfona con un O:B comparativo de 525 11,12 tiene una larga acción como los opioides hidrofílicos, pero una difusión intermedia en tiempo y extensión dermatomérica mayor que la del fentanilo, pero menor al de la morfina 7(figura 3).
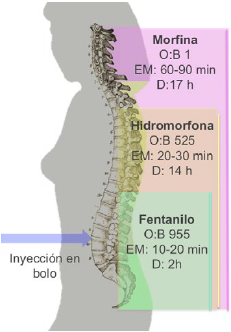
EM= Efecto máximo, D= Duración, O:B= octanol:buffer. FUENTE. Modificada por autores, con base en Mugabure y colaboradores 7,8.
FIGURA 3 Extensión de la analgesia de los opioides tras la administración espinal.
La morfina tiene un pKa de 8,21 13,14 y en un pH de 7,32, correspondiente al del LCR, tiene un 11,4 % de fracción no ionizada (Fracción No Ionizada = 10(pH-pKa) ÷ 1-10(pH-pKa)). La morfina a escala neuroaxial tiene un inicio de acción a los 15-30 minutos, un efecto máximo a los 60-90 minutos 8 y una duración promedio de 17 horas sin necesidad de opioide de rescate, con dosis de 200 μg 4. La hidromorfona también posee un pKa de 8,2 13,14, pero por sus otras características farmacocinéticas tiene un inicio de acción a los 10-15 m, un efecto máximo a los 20-30 m 8 y una duración promedio de 14,6 horas sin necesidad de opioide de rescate, con dosis de 60 μg intratecal 4.
Johansen y colaboradores descubrieron que la hidromorfona intratecal tiene un acceso más rápido a las neuronas del asta dorsal y un inicio más rápido de la analgesia 15. Además, por su solubilidad lipidica intermedia, la hidromorfona tiene menor índice de efectos adversos cuando se administra por vía epidural 16,17. La ED 90 referenciada hasta la fecha es 75 μg para hidromorfona y 150 μg para morfina 5. La decisión de realizar las preparaciones de hidromorfona con 80 μg la tomaron en conjunto el grupo de anestesiólogos del SES Hospital de Caldas y la central de mezclas, con el fin de evitar errores durante la elaboración de las mismas.
En nuestro estudio hubo mejor control del dolor en las primeras 12 horas postoperatorias en los grupos BHF y BH. Beatty y colaboradores compararon 38 parturientas que recibieron 0,04 mg de hidromorfona espinal y 76 que recibieron 0,1 mg de morfina espinal, y no encontraron diferencias en cuanto a analgesia e incidencia de efectos secundarios 18. La disparidad con nuestro estudio, en lo que a analgesia se refiere, puede deberse a la dosis mayor de hidromorfona 5. Rauch y colaboradores encontraron que las pacientes que recibieron hidromorfona referían puntuaciones de dolor significativamente más bajas a las 4, 12 y 24 horas en comparación con otras mezclas (AL y AL más fentanilo). Concluyeron que la hidromorfona intratecal parece ser más efectiva que otros opioides, incluida la morfina, para proporcionar analgesia en el intra y postoperatorio de cesárea 11; esto deja ver un punto pendiente por determinar, correspondiente a las características físicas y de afinidad por los receptores del asta dorsal.
Respecto al tiempo de recuperación del bloqueo anestésico, es ampliamente conocido que los nervios más delgados son más sensibles a los efectos de los AL, debido a una relación elevada entre el área superficial de la membrana y el volumen unitario del axón 19. Esto hace pensar que el AL puede generar un efecto analgésico visceral (fibras C 0,3-1 μm no mielinizadas) mucho tiempo después de la recuperación motora (fibras Α-δ, 1-4 μm mielinizadas), en promedio 153 minutos en nuestro estudio, dando tiempo suficiente para que actúe la hidromorfona.
Entre las justificaciones para emplear fentanilo en la mezcla subaracnoidea, está el que los opiáceos derivados de la fenilpiperidina presentan similitudes estructurales estrechas con los AL, lo que provocaría un efecto sinérgico en su acción sobre las fibras sensoriales C y la posibilidad de reducir la dosis del AL 20, buscando menor hipotensión, náuseas y vómito en el transoperatorio 15,16. Sin embargo, aún no se ha realizado un estudio que lo demuestre de forma contundente 16. Además, hay que tener en cuenta las variaciones anatómicas en pacientes embarazadas como: disminución del volumen del LCR por la distensión de las venas epidurales, movimiento cefálico de los anestésicos hiperbáricos en posición supina y la gran sensibilidad de las fibras nerviosas, que ocasionan disminución de los requerimientos de anestésicos intratecales respecto a la población no gestante 21 Por otra parte, la duración de la analgesia por fentanilo intratecal de aproximadamente 130 minutos 8,9,22 es muy similar a la del AL, lo que lleva a debatir aún más la real utilidad de dicho medicamento 9.
En un ensayo clínico se examinaron los efectos del fentanilo y la morfina, solos y en combinación, como adyuvantes de la anestesia espinal para cesárea electiva. En dicho estudio se concluyó que la combinación de los opioides no ofrece ventajas adicionales sobre la mezcla con morfina únicamente 23. Puntualmente, en el presente trabajo no hubo diferencia en la incidencia de efectos adversos entre los grupos. Es razonable pensar que al disminuir la carga de opioides se reduzcan los efectos secundarios de los mismos. Quizás en estudios con mayor tamaño de muestra se logre evidenciar concretamente el beneficio clínico de la eliminación del fentanilo en la mezcla con hidromorfona.
Respecto a la hipotensión, es claro que su incidencia en este grupo de pacientes es de causa multifactorial, que aumenta con el incremento de la dosis de bupivacaína operatoria y que disminuye solo cuando se emplean dosis < 6 mg 21. Sin embargo, es ampliamente conocido el efecto deletéreo por el uso de dosis tan bajas. Las guías de anestesia para cesárea recomiendan la cocarga con cristaloides, el uso profiláctico de vasopresor (efedrina, fenilefrina, norepinefrina) y la lateralización del útero, para prevenir este desenlace tan frecuente con la anestesia neuroaxial 21,24. Específicamente, en nuestro hospital no hay disponible fenilefrina como vasopresor, en su defecto se administra norepinefrina en bolos de 8 μg o etilefrina 1 a 2 mg de acuerdo con la preferencia del anestesiólogo, lo cual constituye una limitante en este estudio. En este orden de ideas, la presencia o no de hipotensión, pudiera estar más relacionada con el bloqueo simpático causado por el AL que por la combinación de opiáceos.
La depresión respiratoria tiene una incidencia descrita en la literatura de 0,03-7 % 6. Los opiáceos intratecales lipofílicos pueden causar depresión respiratoria temprana (0-1 hora), mientras que los opiáceos más hidrofílicos pueden causarla de forma temprana o tardía (hasta 24 horas). Específicamente, la morfina puede inducir depresión respiratoria entre 3,5 y 12 horas después de la inyección, con un pico a las 6 horas 6. Cabe mencionar que la vigilancia clínica de las pacientes en hospitalización se realizó mínimo durante 24 horas y no se evidenció ningún incidente de este tipo.
La presencia de prurito en este estudio es acorde con lo existente hasta el momento en la literatura. Se sabe que ocurre con mayor frecuencia en mujeres embarazadas, probablemente por las alteraciones de las hormonas gestacionales en los receptores opioides. Su incidencia en revisiones previas varía entre 0 y 100 %, y afecta la cara, el cuello y la parte superior del tórax, predominantemente 6.
Los resultados expuestos deben ser interpretados con precaución, teniendo en cuenta que se trata de un estudio observacional analítico, que cuenta con limitaciones como muestreo por conveniencia, grupos desbalanceados y ausencia de cálculo del tamaño de muestra, que posiblemente llevaron a incurrir en sesgos de indicación y selección, dado que la intervención no fue aleatorizada. Ningún menor de edad fue expuesto a riesgo por parte de los investigadores, pues la asignación de la premezcla hace parte de la práctica clínica autónoma y habitual de cada anestesiólogo tratante.
La validez externa de este estudio se limita a centros de alta complejidad obstétrica, que cuenten con preparación de medicamentos por central de mezclas. Este estudio puede ser la base para el diseño futuro de ensayos clínicos controlados aleatorizados con mayor rigor metodológico y tamaño de muestra adecuado, que puedan controvertir o reafirmar los resultados, y generar importantes repercusiones en la práctica clínica.
CONCLUSIÓN
Las mezclas con hidromorfona pueden ser una opción válida para el reemplazo de la mezcla habitual con bupivacaína, morfina y fentanil, en la anestesia subaracnoidea para cesárea. La hidromorfona tiene la ventaja de ser un medicamento con autorización en ficha técnica para uso intratecal y aparentemente tiene mejor control de dolor postoperatorio a las 3, 6 y 12 horas.
RESPONSABILIDADES ÉTICAS
Protección de personas y animales
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos
Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado
Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Aprobación de comité de ética
Este estudio recibió la aprobación de dos comités: Comité de Ética de la Universidad de Caldas (Comité de Ética CBCS-032, del 07 de mayo de 2018) y Comité de Ética de SES Hospital de Caldas (Comité de Ética DC-048-18, del 07 de mayo de 2018), ambos
realizados en Manizales, Colombia. Además, se diligenció un consentimiento informado por cada paciente encuestada.
Contribuciones de los autores
CIOG y GAOG: Concepción del proyecto original, planificación del estudio, obtención de datos, interpretación de los resultados y redacción inicial y aprobación final del manuscrito.
JFVR: Planificación del estudio, obtención de datos, interpretación de los resultados y aprobación final del manuscrito.
FAG: Planificación del estudio, análisis e interpretación de los resultados y aprobación final del manuscrito.
Agradecimientos
Se reconoce la labor de Gloria Andrea González Ibáñez, química farmacéutica, y la de todo su equipo de la central de mezclas de SES Hospital de Caldas, por su constante interés, así como por garantizar la adecuada preparación y disponibilidad de las jeringas prellenadas.
REFERENCIAS
1. Chou R, Gordon DB, De Leon-Casasola OA, Rosenberg JM, Bickler S, Brennan T, et al. Management of postoperative pain: A clinical practice guideline from the American pain society, the American society of regional anesthesia and pain medicine, and the American society of anesthesiologists' committee on regional anesthesia, executive commi. J Pain. 2016;17(2):131-57. doi: http://dx.doi.org/10.1016/j.jpain.2015.12.008 [ Links ]
2. Bonnet MP, Mignon A, Mazoit JX, Ozier Y, Marret E. Analgesic efficacy and adverse effects of epidural morphine compared to parenteral opioids after elective caesarean section: A systematic review. EurJ Pain . 2010;14(9):894. e1-894.e9. doi: http://dx.doi.org/10.1016/j.ejpain.2010.03.003 [ Links ]
3. Sutton CD, Carvalho B. Optimal Pain Management After Cesarean Delivery. Anesthesiol Clin. 2017;35(1):107-24. doi: https://doi.org/10.1016/j.anclin.2016.09.010 [ Links ]
4. Marroquin B, Feng C, Balofsky A, Edwards K, Iqbal A, Kanel J, et al. Neuraxial opioids for post-cesarean delivery analgesia: can hydro-morphone replace morphine? A retrospective study. Int J Obstet Anesth. 2016;0(0):1-68. doi: https://doi.org/10.1016/j.ijoa.2016.12.008 [ Links ]
5. Sviggum HP Arendt KW, Jacob AK, Niesen AD, Johnson RL, Schroeder DR, et al. Intrathecal Hydromorphone and Morphine for Postcesarean Delivery Analgesia: Determination of the ED 90 Using a Sequential Allocation Biased-Coin Method. Anesth Analg. 2016;123(3):691-7. doi: https://doi.org/10.1213/ANE.0000000000001229 [ Links ]
6. Hindle A. Intrathecal opioids in the management of acute postoperative pain. Contin Educ Anaesthesia, Crit Care Pain. 2008;8(3):81-5. doi: https://doi.org/10.1093/bjaceaccp/mkn016 [ Links ]
7. Mugabure Bujedo B, González Santos S, Uria Azpiazu A, Torán Garcia L. Up to date in clinical management of neuraxial opioids for the treatment of postoperative pain. Rev la Soc Esp del Dolor [Internet]. 2012;19(2):72-94. Available from: http://www.scopus.com/inward/record.url?eid=2-s2.0-84877744553&partnerID=MN8TOARS [ Links ]
8. Mugabure B, Echaniz E, Marín M. Fisiología y farmacología clínica de los opioides epidurales e intratecales. Rev la Soc Esp del Dolor . 2005;12(1):33-45. [ Links ]
9. Hanna MN, Ouanes JPP, Tomas VG. Postoperative Pain and Other Acute Pain Syndromes. In: Honorio T. Benzon, James P, Rathmell, Christopher L. Wu, Dennis C. Turk, Charles E. Argoff and RWH, editor. Practical Management of Pain: Fifth Edition. 5th editio. Elsevier; 2013. p. 271-97. [ Links ]
10. Beatty NC, Arendt KW, Niesen AD, Wittwer ED, Jacob AK. Analgesia after Cesarean delivery: A retrospective comparison of intrathecal hydromorphone and morphine. J Clin Anesth. 2013;25(5):379-83. doi: http://dx.doi.org/10.1016/j.jclinane.2013.01.014 [ Links ]
11. Rauch E. Intrathecal hydromorphone for postoperative analgesia after cesarean delivery: A retrospective study. AANA J. 2012;80(SUPPL.4):25-32. [ Links ]
12. Bujedo BM. Spinal opioid bioavailability in postoperative pain. Pain Pract. 2014;14(4):350-64. doi: https://doi.org/10.1111/papr.12099 [ Links ]
13. Roy SD, Flynn GL. Solubility and Related Physicochemical Properties of Narcotic Analgesics. Pharm Res An Off J Am Assoc Pharm Sci. 1988;5(9):580-6. [ Links ]
14. Bucklin B, Santos A. Local anesthetics and opioids [Internet]. Sixth Edit. Chestnut's Obstetric Anesthesia Principles and Practice. Elsevier Inc.; 2014. 261-99 p. Available from: http://dx.doi.org/10.1016/B978-1-4557-4866-2.00013-4 [ Links ]
15. Johansen MJ, Satterfield WC, Baze WB, Hildebrand KR, Gradert TL, Hassenbusch SJ. Continuous Intrathecal Infusion of Hydromorphone: Safety in the Sheep Model and Clinical Implicactions. Pain Med. 2004;5(1):14-25. [ Links ]
16. Moon RE, Clements FM. Accidental Epidural Overdose of Hydromorphone. Anesthesiology [Internet]. 1985;63(2):238. Available from: https://insights.ovid.com/crossref?an=00000542-198508000-00042 [ Links ]
17. Chaplan SR, Duncan SR, Brodsky JB, Brose WG. Morphine and Hydromorphone Epidural Analgesia. Anesthesiology [Internet]. 1992 Dec;77(6):1090-4. Available from: http://journals.lww.com/anesthesiology/Abstract/1992/12000/MorphineandHydromorphoneEpiduralAnalgesiaA.8.aspx [ Links ]
18. Fukuda K. Analgésicos opioides. In: Miller Anestesia [Internet]. Elsevier España, S.L.U.; 2016. p. 864-914. Available from: http://dx.doi.org/10.1016/B978-84-9022-927-9/00031-7 [ Links ]
19. Brown DL, Wedel DJ, Miller RD. Anestesia intradural, epidural y caudal. In: Miller RD Anestesia Barcelona: Ediciones Doyma [Internet]. 2016. p. 1269-74. Available from: http://dx.doi.org/10.1016/B978-84-9022-927-9/00056-1 [ Links ]
20. Vassiliadis RM, Taylor PG. Spinal pethidine for elective caesarean section. Anaesth Intensive Care. 2013;41(1):113-5 [ Links ]
21. Nathan N, Wong C. Spinal, epidural, and caudal anesthesia: Anatomy, physiology, and technique. [Internet]. Fifth Edit. Chestnut's Obstetric Anesthesia Principles and Practice. Elsevier Inc .; 2014. 229-60 p. Available from: http://dx.doi.org/10.1016/B978-1-4557-4866-2.00012-2 [ Links ]
22. Cooper DW. Can epidural fentanyl induce selective spinal hyperalgesia? Anesthesiology [Internet]. 2000;93(4):1153-4. Available from: http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Retrieve&db=PubMed&dopt=Citation&list_uids=11020777 [ Links ]
23. Karaman S, Günüsen I, Uyar M, Biricik E, Firat V. The effects of morphine and fentanyl alone or in combination added to intrathecal bupivacaine in spinal anesthesia for cesarean section. Agri. 2011;23(2):57-63. [ Links ]
24. Practice Guidelines for Obstetric Anesthesia: An Updated Report by the American Society of Anesthesiologists Task Force on Obstetric Anesthesia and the Society for Obstetric Anesthesia and Perinatology. Anesthesiology. 2016;124(2):270-300. doi: 10.1097/ALN.0000000000000935 [ Links ]
¿Cómo citar este artículo? Osorio-Gutiérrez CI, Ortiz-Gómez GA, Valencia-Ríos JF, Arango-Gómez F. Comparison among subarachnoid opioid mix for cesarean section - An observational study. Colombian Journal of Anesthesiology. 2021;49(1):e940.
Este es un artículo de acceso abierto bajo la licencia CC BY-NC-ND (https://creativecommons.org/licenses/by-nc-nd/4.0/).
Recibido: 13 de Enero de 2020; Aprobado: 30 de Junio de 2020; : 04 de Septiembre de 2020











 text in
text in