Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombian Journal of Anestesiology
versão impressa ISSN 0120-3347versão On-line ISSN 2256-2087
Rev. colomb. anestesiol. vol.49 no.2 Bogotá abr./jun. 2021 Epub 25-Maio-2021
https://doi.org/10.5554/22562087.e946
Artículo original
Análisis de calidad de vida en cirugía Whipple. Estudio de cohorte retrospectiva
a Clínica CES. Medellín, Colombia.
b Universidad CES, Medellín, Colombia.
Introducción
Los desenlaces informados por el paciente permiten establecer cuál es la percepción que tiene de su salud y crear políticas que mejoren procesos en salud/enfermedad. Son particularmente útiles en enfermedad que afectan la calidad de vida de forma importante.
Objetivo
Comparar las puntuaciones de calidad de vida evaluadas mediante el cuestionario EQ-5D-5L en pacientes sometidos a duodenopancreatectomía cefálica (procedimiento de Whipple) y colecistectomías laparoscópicas en el mismo centro hospitalario.
Metodología
Estudio de cohorte retrospectivo entre julio de 2018 y febrero de 2020. Se incluyeron pacientes programados para duodenopancreatectomía cefálica independientemente del tipo de patología y mayor de 18 años de edad; se excluyeron pacientes con carcinomatosis o infiltración vascular. Se aplicó el cuestionario EQ-5D-5L después de cirugía Whipple y se comparó con un grupo control (colecistectomía laparoscópica). Se evaluaron características demográficas, diagnóstico, estancia hospitalaria y mortalidad a 60 días.
Resultados
Se incluyeron 68 pacientes. El diagnóstico más frecuente fue cáncer de páncreas (30 %) en el grupo Whipple y litiasis (100 %) en el grupo control. En las 5 dimensiones evaluadas no hubo diferencias en movilidad (OR: 0,41, IC 95 % [0,30-0,57], p = 0,103) y en cuidado personal (OR: 0,42, IC 95 % [0,32-0,58], p = 0,254). Se encontró diferencia en actividades cotidianas (OR: 0,38, IC 95 % [0,270,54], p = 0,017), dolor/malestar (OR: 2,33, IC 95 % [0,99-5,48]), p = 0,013 y angustia/depresión (OR: 0,39, IC 95 % [0,28-0,55], p = 0,019). La percepción general de salud fue 80 puntos para Whipple (RIQ60-90) vs. 100 puntos para el grupo control (RIC 90-100).
Conclusiones
Los pacientes sometidos a Whipple presentan una percepción de salud ligeramente menor que los pacientes de colecistectomía laparoscópica. Esta diferencia puede estar relacionada con el aumento en dolor, angustia/depresión y disminución en actividades cotidianas. La aplicación del cuestionario EQ-5D-5L para medición de calidad de vida es una herramienta fácil de aplicar que debería realizarse rutinariamente para planear intervenciones dirigidas a mejorar la atención médica.
Palabras clave: Pancreatoduodenectomía; calidad de vida; complicaciones; cuestionario; morbilidad
Introduction
Patient reported outcomes establish the patient's own perception about his/her health and enable the development of policies designed to improve health/disease processes. These are particularly helpful in the case of diseases with a significant impact on the patient's quality of life.
Objective
To compare the quality of life scores assessed using the EQ-5D-5L questionnaire in patients undergoing cephalic duodenopancreatectomy (Whipple procedure) and laparoscopic cholecystectomies in the same hospital.
Methodology
Retrospective cohort trial between July 2018 and February 2020. Patients programmed for cephalic duodenopancreatectomy were included, regardless of the type of pathology, and over 18 years old. Patients with carcinomatosis or vascular infiltration were excluded. The EQ-5D-5L was administered following Whipple surgery and compared against a control group (laparoscopic cholecystectomy). The demographic characteristics, the diagnosis, hospital stay and 60-day mortality were assessed.
Results
A total of 68 patients were included. The most frequent diagnosis was pancreatic cancer (30 %) in the Whipple group and lithiasis (100 %) in the control group. In the five dimensions assessed, there were no differences in terms of mobility (OR: 0.41, 95 % CI [0.30-0.57], p = 0.103) and in terms of personal care (OR: 0.42, 95 % CI [0.32-0.58], p = 0.254). There was a difference in daily life activities (OR: 0.38, 95 % CI [0.27-0.54], p = 0.017), pain/malaise (OR: 2.33, 95 % CI [0.99-5.48]), p = 0.013 and anxiety/depression (OR: 0.39, 95 % CI [0.28-0.55], p = 0.019). The overall health perception was 80 points for Whipple (IQR 60-90) vs. 100 points for the control group (IQR 90-100).
Conclusions
Patients undergoing a Whipple procedure experience a health perception slightly lower than patients undergoing laparoscopic cholecystectomy. This difference may be associated with increased pain, anxiety/depression and a reduction in their activities of daily life. The administration of the EQ-5D-5L questionnaire to measure quality of life is a friendly tool that used be used routinely to plan activities aimed at improving medical care.
Keywords: Pancreaticoduodenectomy; quality of life; morbidity; patient reported outcome measures; neoplasm
¿Qué sabemos acerca de este problema?
Los desenlaces informados por el paciente (PRO, por las iniciales en inglés de Patient reported outcomes) se miden fácilmente por cuestionarios, apps o vía telefónica y miden calidad de vida y percepción general del estado de salud.
Múltiples estudios han demostrado la integración de PRo después de duodenopancreatectomía cefálica (DPC) con reportes controversiales en términos de calidad de vida y retorno a actividades cotidianas.
¿Qué aporta este estudio de nuevo?
Estudio en población latina que integra PRO en pacientes posterior a DPC por medio del cuestionario EQ-5D-5L comparado con grupo control.
La percepción general de salud después de DPC es ligeramente menor que pacientes llevados a colecistectomía laparoscópica.
Las diferencias en percepción de calidad de vida están dadas por: aumento en dolor, presencia angustia/depresión y alteración actividades cotidianas.
INTRODUCCIÓN
La duodenopancreatectomía cefálica (DPC o procedimiento de Whipple) ha sufrido muchas transformaciones técnicas desde su primera descripción hace más de 1 siglo. Este procedimiento está indicado para neoplasias pancreáticas y en menor frecuencia para pancreatitis crónica o lesiones quísticas 1. La mortalidad inicial era alrededor del 30 % y actualmente hay informes de hasta 4 % en centros de alto volumen; sin embargo, la morbilidad oscila entre el 30 y el 60 % 2. Las complicaciones postoperatorias más frecuentes son retraso del vaciamiento gástrico, fístula pancreática e infección de herida quirúrgica, lo cual se refleja en la tasa de reingresos, reintervenciones y aumento de estancia hospitalaria. Estos aspectos afectan la calidad de vida del paciente, la cual es de suprema importancia, pero raramente evaluada3.
Históricamente, en 1948, la Organización Mundial de la Salud (OMS) definió salud como "el completo estado de bienestar físico, mental y social, y no solo la ausencia de enfermedad" 4. Posteriormente, esta definición se acompañó del término calidad de vida, evolucionando desde una definición conceptual hasta una serie de escalas y cuestionarios que permiten medir la percepción general del individuo, en cuanto a funcionalidad, dolor, discapacidad y estado mental 5,6. Por otro lado, la continua evolución tecnológica y las terapias dirigidas en el paciente oncológico -en el cual se incluye el cáncer de páncreas- han logrado mejorar la supervivencia y los resultados a largo plazo. Sin embargo, estas patologías se acompañan de síntomas en algún modo angustiantes, que afectan negativamente el funcionamiento y la calidad de vida, incluso tiempo después de iniciado el tratamiento; por lo tanto, afectan no solo al paciente per se, sino, también, a la familia y acompañantes 7.
Los desenlaces informados por el paciente (PRO, por las iniciales en inglés de Patient reported outcomes) en términos de calidad de vida, relacionados con el tratamiento médico, pueden considerarse como una medida de compensación entre el beneficio de supervivencia, la toxicidad de los tratamientos y el bienestar físico y emocional de los pacientes 8. En la actualidad existen múltiples instrumentos genéricos, multidimensionales y diseñados para todo tipo de cáncer, e inclusive para patologías médicas crónicas.
Existen varios estudios -con informes controversiales- en términos de calidad de vida después de DPC. Un estudio retrospectivo de casos y controles mostró que los pacientes a quienes de practicó DPC por adenocarcinoma o pancreatitis crónica tenían discretamente menor puntuación en los indicadores de calidad de vida que aquellos sometidos a colecistectomía laparoscópica 9. Sin embargo, otro estudio prospectivo de pacientes con resecciones pancreáticas (68 % por adenocarcinoma pancreático) mostró que durante las tres semanas postoperatorias la calidad de vida disminuye, pero posteriormente retorna a sus mismos niveles preoperatorios y se mantiene hasta por seis meses 10. Por otro lado, Ruckert y colaboradores, en su estudio retrospectivo de 67 pacientes sometidos a DPC por pancreatitis crónica, evaluaron la calidad de vida por medio de un instrumento de medición comparado con voluntarios sanos y encontraron que la mayoría de pacientes obtuvieron resultados similares y pudieron retornar a sus actividades diarias de forma satisfactoria 11.
Con estos antecedentes, el objetivo del presente trabajo fue comparar dos grupos de pacientes en quienes se aplicó el mismo instrumento para medición de calidad de vida: un grupo de pacientes con DPC y un grupo control sometido a colecistectomías laparoscópicas en el mismo centro hospitalario. El instrumento que se utilizó fue el cuestionario EQ-5D-5L 12-14 validado para Colombia y diseñado por la EuroQol Group. La hipótesis planteada fue que a los pacientes a quienes se les practicó DPC podrían tener las mismas percepciones de calidad de vida que los sometidos a colecistectomía laparoscópica.
MATERIALES Y MÉTODOS
Se realizó un estudio de cohorte retrospectivo en el que se revisaron todos los pacientes sometidos a DPC por el equipo de Cirugía Hepatopancreatobiliar (HPB), entre julio de 2018 y febrero de 2020, en una institución referente en el manejo de esta patología de Medellín (Colombia). Todos los procedimientos analizados fueron realizados por el mismo equipo quirúrgico compuesto por dos cirujanos y dos anestesiólogos especializados en cirugía HPB. Se definieron los criterios de selección de la siguiente manera: 1) Criterios de inclusión: pacientes programados para DPC, independientemente del tipo de patología (benigna, maligna) y edad mayor de 18 años, y 2) Criterios de exclusión: carcinomatosis o infiltración vascular que requiriera cancelación de la cirugía. La recolección de los datos de calidad de vida se realizó durante abril de 2020 y se definió un seguimiento mínimo de 2 meses. Todas las variables, excepto la exposición al cuestionario de calidad de vida, se tomaron exactamente de la historia clínica electrónica de cada uno de los pacientes y en ningún momento los investigadores revaluaron los diagnósticos o demás datos ya consignados en los registros clínicos. Los grupos se definieron como pacientes sometidos a DPC y el grupo control como pacientes sometidos a colecistectomía laparoscópica secundaria a litiasis vesicular, pareados por las variables sexo, edad y fecha de la intervención. Se evaluaron datos de fuente secundaria, como las características demográficas, diagnóstico, días de estancia hospitalaria y mortalidad a 60 días.
Para medir los informes de calidad de vida de los pacientes se solicitó autorización a la EuroQol research foundation (EuroQol Office, Marten Meesweg 107, 3068 AV Rotterdam, The Netherlands) con el fin de aplicar el cuestionario EQ-5D-5L, para lo cual enviaron una traducción y versión al español aprobada por consultores calificados en la adaptación lingüística hecha y aprobada para Colombia desde 2012 (número de registro 34496) 13,14.
Este cuestionario de salud se aplicó de forma telefónica a todos los pacientes por parte de uno de los investigadores, que no es el médico tratante del paciente, para evitar incurrir en el sesgo del entrevistador. El cuestionario consta de seis preguntas; las primeras 5 preguntas o dimensiones son cualitativas y están relacionadas con la calidad de vida al momento de aplicar el cuestionario. Estas dimensiones son: 1) Movilidad, 2) Cuidado personal, 3) Actividades cotidianas, 4) Dolor/malestar y 5) Angustia/depresión. Cada dimensión consta de 5 posibles respuestas y el paciente solo puede señalar una respuesta por dimensión según describa su mejor estado de salud (por ejemplo, Movilidad: 1: No tengo problemas para caminar, 2: Tengo problemas leves para caminar, 3: Tengo problemas moderados para caminar, 4: Tengo problemas graves para caminar y 5: Soy incapaz de caminar). La última pregunta es una escala numérica -cuantitativa- que refleja el estado global de salud calificado de 0 a 100, donde 0 representa la peor salud que se pueda imaginar y 100 la mejor salud que se pueda imaginar; cada paciente entrevistado debe dar su respuesta numérica.
Se buscó mejorar la completitud de este artículo mediante el uso de la guía STROBE para estudios de cohorte. La recolección y el análisis de los datos fueron aprobados por el Comité de ética de la Clínica CES, el 10 de marzo de 2020 y de acuerdo con las disposiciones legales por las cuales se establecen las normas científicas, técnicas y administrativas para la investigación en salud, emitidas en la Resolución 8430 de 1993, por las cuales se considera esta investigación como sin riesgo. Se obtuvieron consentimientos informados verbales vía telefónica de todos los participantes antes de la aplicación del cuestionario de calidad de vida.
En el análisis se tuvieron en cuenta las características de las variables y se usó el software SPSS versión 20.0 para el procesamiento de la información. Para las variables cuantitativas se usaron las medidas de tendencia central y de dispersión correspondientes, de acuerdo con su distribución, mediante la prueba de Kolmogorov-Smirnov; se presentan con medianas y rango intercuartílico (RIQ). Para las variables cualitativas, la descripción se realizó en frecuencias absolutas y relativas; se presenta un análisis exploratorio bivariado. La variable calidad de vida se dicotomizó debido a la no selección de respuesta por los pacientes en algunas de las dimensiones evaluadas; de esta forma, la puntuación en las primeras 5 dimensiones del cuestionario EQ-5D-5L se recategorizó en: 1) No tengo problemas o tengo problemas leves y 2) Tengo problemas moderadas, graves o severos, lo que dio como resultado una variable dicotómica para estas dimensiones.
Dichas variables se analizaron mediante una comparación de proporciones, con el estadístico Chi cuadrado de independencia de Pearson y teniendo como valor de referencia la variable de menor riesgo (No tengo problemas o tengo problemas leves), se calculan sus odds ratios (OR) crudas con sus respectivos intervalos de confianza del 95 % (IC del 95 %) mediante tablas 2x2. Para la variable puntuación de mejor salud, el análisis bivariado se realizó mediante la prueba U de Mann-Whitney. Se consideró estadísticamente significativo un valor de alfa menor de 0,05.
RESULTADOS
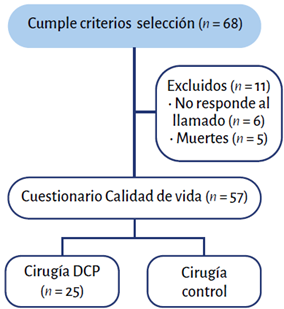
Sesenta y ocho pacientes cumplieron con los criterios de inclusión durante el periodo julio de 2018-febrero de 2020, de los cuales 6 no respondieron al llamado telefónico y 5 fallecieron. El cuestionario EQ-5D-5L fue aplicado a 57 pacientes (Figura 1). De los 5 pacientes que murieron solamente 1 fue catalogado como muerte menor a 60 días, los demás fueron muertes mayores de 60 días.
Dentro de las características demográficas y clínicas de los 68 pacientes de la cohorte inicial, 30 (44,1 %) fueron sometidos a cirugía DPC y 38 (55,8 %), a colecistectomía laparoscópica, pareados por edad, sexo y fecha de la intervención, con una relación de aproximadamente 1:1 (0,78). El 63,2 % de la cohorte total de pacientes fueron mujeres, con una mediana de edad de 60 años. El diagnóstico más frecuente en el grupo de DPC fue cáncer de páncreas con un 30 %, seguido de adenocarcinoma de papila con 26,7 %; y en el grupo de colecistectomías fue litiasis con un 100 %. El tiempo de estancia hospitalaria en el grupo DPC fue de 7 días (RIC 5-11) y en el grupo de colecistectomías por laparoscopia fue de 1 día (RIC 0-1). En cuanto a la mortalidad a 60 días, fue 3,3 % (n = 1) en el grupo DPC y 0 en el grupo control (Tabla 1).
TABLA 1 Características demográficas y clínicas (n = 68).
| DPC (n = 30) | Colecistectomía laparoscópica (n = 38) | |||
|---|---|---|---|---|
| Característica | n | % | n | % |
| Sexo femenino | 15 | 51,7 | 26 | 71,8 |
| Edad* | 59 | 50-60 | 60 | 48-68 |
| Diagnóstico | ||||
| Litiasis | 0 | 0 | 38 | 100 |
| Cáncer de páncreas | 9 | 30,0 | 0 | 0 |
| Adenocarcinoma de papila | 8 | 26,7 | 0 | 0 |
| Tumor duodenal | 2 | 6,7 | 0 | 0 |
| Colangiocarcinoma distal | 2 | 6,7 | 0 | 0 |
| IPMN | 2 | 6,7 | 0 | 0 |
| NET, cabeza de páncreas | 2 | 6,7 | 0 | 0 |
| Pancreatitis crónica | 3,3 | 0 | 0 | |
| Pancreatitis crónica más IPMN | 3,3 | 0 | 0 | |
| Adenocarcinoma localmente avanzado | 3,3 | 0 | 0 | |
| Tumor retroperitoneal | 3,3 | 0 | 0 | |
| Tumor sólido pseudopapilar de páncreas | 3,3 | 0 | 0 | |
| Días de estancia* | 7 | 5-11 | 1 | 0-1 |
| Mortalidad a 60 días | 1 | 3,3 | 0 | 0 |
*Mediana (RIC), DCP: Duodenopancreatectomía cefálica; IPMN: Neoplasia mucinosa papilar intraductal; NET: Tumor neuroendocrino.
FUENTE: Autores.
En la evaluación de los PRO según el cuestionario EQ-5D-5L, para las primeras 5 dimensiones se encontró que las dos primeras opciones de respuesta, las cuales son cualitativamente la mejor calificación, fueron prevalentes (Tabla 2). Se presenta el cuestionario recategorizado, según se describió en la sección materiales y métodos, de una forma dicotómica según la respuesta del paciente en: 1) No tengo problemas o tengo problemas leves y 2) Tengo problemas moderadas, graves o severos. Se encontró que para la dimensión movilidad (OR: 0,41, IC95 % [0,30-0,57], p = 0,103) y cuidado personal (OR: 0,42, IC 95 % [0,320,58], p = 0,254) la mayoría de los pacientes tanto del grupo DPC como colecistectomía laparoscópica refieren no tener problemas o tener problemas leves, y estas dimensiones no muestran diferencias significativas. Por otra parte, para las dimensiones actividades cotidianas (OR: 0,38, IC 95 % [0,270,54], p = 0,017), dolor/malestar (OR: 2,33, IC 95 % [0,99-5,48], p = 0,013) y angustia/ depresión (OR: 0,39, IC 95 % [0,28-0,55], p = 0,019) podemos evidenciar diferencias entre las cirugías DPC y grupo control (Tabla 3).
TABLA 2 Características demográficas y clínicas (n = 68).
| Cuestionario EQ-5D-5L | DPC (n = 25) | Colecistectomía laparoscópica (n = 32) | ||
|---|---|---|---|---|
| n | % | n | % | |
| Movilidad | ||||
| No tengo problemas para caminar | 19 | 76 | 32 | 100 |
| Tengo problemas leves para caminar | 4 | 16 | 0 | 0 |
| Tengo problemas moderados para caminar | 1 | 4 | 0 | 0 |
| Tengo problemas graves para caminar | 1 | 4 | 0 | 0 |
| Soy incapaz de caminar | 0 | 0 | 0 | 0 |
| Cuidado personal | ||||
| No tengo problemas para bañarme o vestirme | 20 | 80 | 32 | 100 |
| Tengo problemas leves para bañarme o vestirme | 4 | 16 | 0 | 0 |
| Tengo problemas moderados para bañarme o vestirme | 1 | 4 | 0 | 0 |
| Tengo problemas graves para bañarme o vestirme | 0 | 0 | 0 | 0 |
| Soy incapaz de bañarme o vestirme | 0 | 0 | 0 | 0 |
| Actividades cotidianas | ||||
| No tengo problemas para hacer mis actividades cotidianas | 17 | 68 | 32 | 100 |
| Tengo problemas leves para hacer mis actividades cotidianas | 3 | 12 | 0 | 0 |
| Tengo problemas moderados para hacer mis actividades cotidianas | 1 | 4 | 0 | 0 |
| Tengo problemas graves para hacer mis actividades cotidianas | 3 | 12 | 0 | 0 |
| Soy incapaz de hacer mis actividades cotidianas | 1 | 4 | 0 | 0 |
| Dolor/Malestar | ||||
| No tengo dolor ni malestar | 10 | 40 | 25 | 78,1 |
| Tengo dolor o malestar leve | 4 | 16 | 3 | 9,4 |
| Tengo dolor o malestar moderado | 6 | 24 | 3 | 9,4 |
| Tengo dolor o malestar fuerte | 4 | 16 | 1 | 3,1 |
| Tengo dolor o malestar extremo | 1 | 4 | 0 | 0 |
| Angustia/ Depresión | ||||
| No estoy angustiado(a) ni deprimido(a) | 17 | 68 | 31 | 96,9 |
| Estoy levemente angustiado(a) o deprimido(a) | 4 | 16 | 1 | 3,1 |
| Estoy moderadamente angustiado(a) o deprimido(a) | 1 | 4 | 0 | 0 |
| Estoy muy angustiado(a) o deprimido(a) | 3 | 12 | 0 | 0 |
| Estoy extremadamente angustiado(a) o deprimido(a) | 0 | 0 | 0 | 0 |
| Puntuación Mejor salud que se pueda imaginar* | 80 | 60-90 | 100 | 90-100 |
*Mediana (RIQ) , DCP: Duodenopancreatectomía cefálica.
FUENTE: Autores.
TABLA 3 Cuestionario EQ-5D-5L recategorizado según respuesta pacientes (n = 57).
| Cuestionario EQ-5D-5L | DPC (n = 25) | Colecistectomía laparoscópica (n = 32) | ||||
|---|---|---|---|---|---|---|
| n | % | n | % | OR (IC 95 %)1 | P | |
| Movilidad | 0,41 [0,30-0,57] | 0,103 | ||||
| Ausente o leve | 23 | 92 | 32 | 100 | 100 | |
| Problemas moderados, graves o incapaz | 2 | 8 | 0 | 0 | 0 | |
| Cuidado personal | 0,42[0,32-0,58] | 0,254 | ||||
| Sin problemas o leve | 24 | 96 | 32 | 100 | 0 | |
| Problemas moderados, graves o incapaz | 1 | 4 | 0 | 0 | 0 | |
| Actividades cotidianas | 0,38[0,27-0,54] | 0,008 | ||||
| Sin problemas o leves | 20 | 80 | 32 | 100 | 100 | |
| Problemas moderados, graves o incapaz | 4 | 16 | 0 | 0 | 0 | |
| Dolor/malestar | 2,50[1,52-5,94] | 0,007 | ||||
| Ausente o leve | 14 | 56 | 28 | 87,5 | 0 | |
| Moderado, fuerte o extremo | 11 | 44 | 4 | 12,5 | 0 | |
| Angustia/depresión | 0,39 [0,28-0,55] | 0,019 | ||||
| Angustia/depresión | 21 | 84 | 32 | 100 | 100 | |
| Moderado, muy angustiado o extremadamente | 4 | 16 | 0 | 0 | 0 | |
| Puntuación estado general salud2 | 80 | 60-90 | 100 | 90-100 | - | 0 |
1Chi Cuadrado de Independencia de Pearson; 2 Mediana (RIQ); DCP: Duodenopancreatectomía cefálica.
FUENTE: Autores.
Los participantes indicaron que la percepción global de salud fue 80 puntos para Whipple (RIQ 60-90) versus 100 puntos para el grupo control (RIQ 90-100) (p = 0,003); sin embargo, ambas calificaciones se aproximan a la mejor puntación (100 puntos).
DISCUSIÓN
Existen pocos estudios en nuestra población que evalúen la calidad de vida en pacientes después de DPC, comparado con un grupo control, y aplicando el cuestionario EQ-5D-5L. Se ha encontrado que estos pacientes, en términos generales, describen una calidad de vida ligeramente menor que la del grupo control, lo que resalta la necesidad de integrar en la práctica médica el uso de instrumentos que permitan tabular y categorizar esta información, con el fin de mejorar la atención en salud en términos de procesos y seguimiento perioperatorios 15.
La DPC es un procedimiento complejo y de alto riesgo, indicado para adenocarcinoma pancreático, carcinoma ampular, adenoma ampular, tumores neuroendocrinos, colangiocarcinoma, neoplasia duodenal, trauma pancreático y/o duodenal y pancreatitis crónica 16. En centros con altos volúmenes tiene una mortalidad menor del 4 % y morbilidad hasta un 50 %, debido a fístula pancreática y/o alteraciones en el vaciamiento gástrico. Adicionalmente, genera consecuencias a largo plazo que pueden ir desde malnutrición -asociada a pérdida de peso y malabsorción- hasta necesidad de suplementación con micronutrientes. La supervivencia a 5 años es entre 20 y 30 %, según la localización del tumor: 22 % para localizado, 9 % para locorregional y 2 % para enfermedad metastásica 17-19. Por el contrario, la colecistectomía es una cirugía frecuente, de riesgo intermedio, generalmente laparoscópica, que tiene como ventajas la menor incidencia de dolor postoperatorio, menor estancia hospitalaria y un retorno más rápido a las actividades normales 20. Esto se debe a que los niveles de estrés metabólico (activación del sistema simpático) son más bajos el primer día postoperatorio por vía laparoscópica, en comparación con la técnica abierta, en la cual estos niveles se normalizan al tercer día 21.
En relación con el cáncer, su tratamiento se acompaña de complicaciones físicas, alteraciones psicológicas propias del diagnóstico y efectos tóxicos por medicamentos que afectan la funcionalidad y la calidad de vida; por lo cual el manejo no solo debe enfocarse en la enfermedad, si no en la experiencia que genera, y las consecuencias que puede provocar en el paciente y su entorno 7. Es importante conocer los resultados a corto plazo del desenlace quirúrgico en pacientes sometidos a DPC y validar el impacto en la calidad de vida y su funcionalidad, lo cual se mide por la satisfacción con los resultados del tratamiento, la invalidez, las alteraciones en el ánimo y el dolor asociado 22.
La evaluación del estado funcional del paciente, los determinantes sociales y sus expectativas deben hacer parte fundamental de la evaluación integral en salud, ya que estas pueden afectar los desenlaces postoperatorios, como lo demostraron Kim y colaboradores en una revisión de la literatura en la que encontraron que los pacientes con reingresos posquirúrgicos después del séptimo día estaban asociados principalmente a factores sociales y familiares, mientras que reingresos menores a siete días posquirúrgicos estaban asociados con pérdida de la independencia, y estos se relacionaban con aumento en la mortalidad 23.
Los desenlaces de una cirugía o los efectos de un tratamiento se pueden medir con el PRO, aunque estos no necesariamente requieren ser aplicados por personal médico 7,23. Los PRO se pueden utilizar desde el postoperatorio inmediato, para conocer la intensidad de los síntomas y el impacto que tienen en el paciente. Para ello se debe contar con una adecuada relación médico-paciente, que favorezca la comunicación y permita conocer las expectativas del paciente acerca de su enfermedad y recuperación. La implementación de los PRO en la práctica clínica requiere un conocimiento de los cuestionarios disponibles; la Sociedad Internacional para la Investigación de la Calidad de Vida ofrece una vía para la planeación e implementación. Para la elección de los cuestionarios se deben tener en cuenta las características que se van a medir: síntomas, rendimiento funcional y/o calidad de vida. Al aplicar los cuestionarios se le debe explicar al paciente el objetivo de los mismos, ya que muchos de ellos se realizarán de forma periódica 7.
Existen en la literatura varios formatos para evaluar los PRO. En 1990 se creó un instrumento de medición llamado EQ-5D (EuroQol hasta 1996), que consta de dos partes: un sistema descriptivo EQ-5D y una escala visual análoga (EVA). Se trata de un cuestionario estandarizado, autoadministrado, sencillo de responder por el paciente y disponible en 170 idiomas. En 2009 se lanzó la versión EQ-5D-5L, que cuenta con evaluación en cinco dimensiones (movilidad, cuidado personal, actividades diarias, dolor/molestia y ansiedad/depresión), cada una con cinco ítems de descripción del problema (sin problemas, problemas leves, moderados, graves e imposibilidad) 24.
El tiempo óptimo para la recolección de datos varía con cada enfermedad y procedimiento; y los cuestionarios se deben aplicar de forma individualizada con cada paciente, para evitar errores de percepción. Los PRO se pueden distribuir por correo electrónico, llamadas, mensajes de texto, videollamada o entrevista directa, para obtener una retroalimentación inmediata sobre el estado actual del paciente. La información recolectada puede tener múltiples usos, como investigación, proyectos para mejorar la calidad de atención, auditoría y evaluación de costos. Estos datos, centrados en las experiencias de los pacientes, son una retroalimentación de la atención médica que ayudan a mejorar los procesos de manejo clínico 25.
En la literatura existen informes controversiales acerca de calidad de vida y la DPC. En 2000, Huang y colaboradores realizaron un estudio para evaluar calidad de vida en los pacientes después de la DPC. Enviaron un cuestionario de 3 dimensiones (físico, 15 ítems; psicológico, 10 ítems; social, 5 ítems) a 192 pacientes, con los cuales se consiguieron puntuaciones de 78 %, 79 % y 81 %, respectivamente. Estas puntuaciones fueron similares a las obtenidas en grupos de colecistectomía laparoscópica y grupos de voluntarios sanos y demostraron que los pacientes después de DPC podían regresar a sus actividades diarias de forma satisfactoria con puntuaciones en calidad de vida ligeramente inferiores que los otros grupos evaluados 9. En la investigación aquí descrita, la percepción general de estado de salud fue menor en los pacientes sometidos a DPC respecto a los pacientes de colecistectomía laparoscópica, principalmente por peores puntuaciones en las escalas de dolor/malestar y angustia/depresión.
Con relación con los cuestionarios de calidad de vida, en 2016, Basch y colaboradores seleccionaron 766 pacientes que recibieron quimioterapia por tumores sólidos -mama, genitourinario, ginecológico y pulmonar- para recibir un instrumento de medición (EQ-5D) e informar empeoramiento de síntomas a sus médicos, antes de la consulta o para continuar con el sistema tradicional de visitas de control. Los médicos tratantes recibían mensajes de alerta por empeoramiento de síntomas según la respuesta al cuestionario y esto les permitía mejorar la atención.
Este estudio demostró que a quienes se les aplicaba el cuestionario informaban mejor calidad de vida (34 % vs. 18 %; p < 0,001) en comparación con el grupo control, gracias al informe de síntomas en el instrumento aplicado 26. Heerkens y colaboradores, entre marzo de 2012 y julio de 2016, evaluaron la asociación entre calidad de vida medida con el cuestionario EORTC-QLQ-C30 (European Organization for Research and Treatment of Cancer -Quality of Life Questionnaire-) y el impacto de las complicaciones postoperatorias de acuerdo con la clasificación Clavien-Dindo en 137 pacientes sometidos a cirugía pancreática por causas oncológicas. El 50 % de los pacientes presentaron al menos una complicación grave en los primeros 12 meses postoperatorios. Sin embargo, no existieron diferencias entre ambos grupos relacionados con la calidad de vida 27.
Recientemente, un estudio de Sutton y colaboradores, en el que incluyeron 35 pacientes con cáncer de colon sometidos a cirugía, mostró que la medición de PRO por medio de cuestionarios EQ-5D asociada a otros parámetros de validación psicosocial, permitió identificar los pacientes que tenían necesidades no satisfechas y dificultades en el postoperatorio. Con esto, implementaron procesos para generar tratamientos adicionales enfocados a las falencias medidas y ratificaron los PRO como una herramienta prometedora en el seguimiento a largo plazo 28.
Al comparar los diferentes instrumentos para medir PRO, como el EQ-5D-5L, el EQ-5D-3L y el EORTC-QLC-C30, por medio de modelos de regresión logística, se encontró que el instrumento que menor sobreestima los resultados -en términos de evaluación de calidad de vida- es el cuestionario EQ-5D-5L, razón por la cual se decidió utilizar dicho instrumento en este estudio 12. En esta investigación se encontró que la aplicación del cuestionario permitió observar una percepción ligeramente menor en el estado global de salud por los pacientes que fueron sometidos a DPC, respecto a los pacientes de colecistectomía laparoscópica. Cabe resaltar que el 20 % de los pacientes del grupo DPC refirieron dolor fuerte y extremo, lo cual lleva a evaluar la necesidad de remitir estos pacientes a servicios de dolor crónico durante su seguimiento, con el fin de mitigar estas percepciones, lo que podría generar nuevas políticas de manejo. La literatura informa que el alivio del dolor después de cirugía pancreática por pancreatitis crónica puede ser variable -entre 62 % y 85 %-, lo que deja un alto rango de pacientes con dolor crónico.
Se han encontrado factores de riesgo para dolor persistente hasta por un año después de procedimientos quirúrgicos, específicamente en casos de inflamación pancreática: tiempo prolongado entre inicio de síntomas y cirugía (mayor de 3 años), uso de opioides preoperatorio y más de cinco procedimientos endoscópicos 29. En un estudio de seguimiento a 15 años de 166 pacientes sometidos a DPC por pancreatitis crónica, se demostró que hasta el 13 % de los pacientes continuaban con uso de opioides de forma crónica y el 16 % no podían retornar a sus actividades de forma satisfactoria 30. Todos estos datos alertan sobre la necesidad de cambio de políticas de manejo para estos pacientes, así como de involucrar servicios como manejo de dolor a largo plazo.
Por otro lado, los resultados de esta investigación documentan un importante grado de angustia/depresión en estos pacientes, lo cual está en concordancia con lo descrito en la literatura, que es entre 30 y 50 %, cuando su causa es neoplásica 31. Estos síntomas generalmente inician desde el preoperatorio y se han propuesto asociaciones biológicas y moleculares como agentes causales -sobreexpresión de la enzima indolamino deoxigenasa, alteración de la síntesis de serotonina, aumento de metabolitos, como ácido quinolínico-, sin tener estudios concluyentes que permitan establecer un tratamiento farmacológico específico 32. Se deben identificar de forma rápida los pacientes con alto riesgo de depresión y/o ansiedad desde el preoperatorio, para brindarles una atención integrada -junto con apoyo psicológico durante toda su atención- puesto que dicho estados afectan no solo la calidad de vida, sino también, la supervivencia, estado cognitivo y función del sistema inmune a largo plazo 33.
La principal limitante es que se trata de un estudio observacional, en el cual existe fuente secundaria que podría estar sesgada al no ser recolectada teniendo en cuenta los objetivos del estudio; a su vez, existe el sesgo de información, específicamente de memoria de los participantes, para la recolección del cuestionario de calidad de vida y, además, la falta de evaluación seriada del mismo, que impide visualizar el cambio en el tiempo, pues se trata de una medida dinámica. Es necesario hacer estudios adicionales -posiblemente, multicéntricos- ya que esta investigación se desarrolló en un solo centro clínico, el cual presenta unas características particulares y un grupo multidisciplinario de acción que podría no estar presente en otros lugares. Se decidió utilizar el cuestionario de la EuroQol Group, que es un instrumento generalizado y multidimensional; sin embargo, es importante validar estos resultados con otros instrumentos diseñados para la medición de PRO en pacientes sometidos a DPC.
CONCLUSIONES
Los pacientes sometidos a DPC tienen una percepción general de salud ligeramente menor que los pacientes de colecistectomía laparoscópica. Esta diferencia se origina, principalmente, en el aumento de dolor, angustia/depresión y disminución en las actividades cotidianas. No se encontraron diferencias en parámetros como movilidad y cuidado personal.
El uso del cuestionario EQ-5D-5L para medición de calidad de vida es fácil de aplicar y se debe realizar de rutina en los servicios tanto hospitalarios como ambulatorios, teniendo en cuenta que estas mediciones aportan información valiosa al momento de planear actividades de intervención en los pacientes, como enlaces con los servicios de dolor y valoraciones por psicología, y así servir de referentes para nuevos protocolos de manejo enfocados en la calidad de vida.
RESPONSABILIDADES ÉTICAS
Protección de personas y animales
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
RECONOCIMIENTOS
Contribuciones
JPAL: concepción, diseño y planificación del estudio, obtención de datos, análisis e interpretación de datos, redacción del manuscrito, aprobación final del manuscrito.
CQV: obtención de datos, análisis e interpretación de datos, redacción del manuscrito, aprobación final del manuscrito.
PSZ: análisis estadístico, análisis e interpretación de resultados, redacción de resultados, redacción del manuscrito, aprobación final del manuscrito.
REFERENCIAS
1. Are C, Dhir M, Ravipati L. History of pancreaticoduodenectomy: early misconceptions, initial milestones and the pioneers. HPB. 2011;13(6):377-84. doi: http://doi.org/10.1111/j.1477-2574.2011.00305.x. [ Links ]
2. Xiong J, Szatmary P, Huang W, de la Iglesia-García D, Nunes QM, Xia Q et al. Enhanced recovery after surgery program in patients undergoing pancreaticoduodenectomy: A PRISMA-compliant systematic review and meta-analysis. Medicine. 2016;95(18):e3497. doi: http://doi.org/10.1097/MD.0000000000003497. [ Links ]
3. Kagedan DJ, Ahmed M, Devitt KS, Wei AC. Enhanced recovery after pancreatic surgery: a systematic review of the evidence. HPB. 2015;17(1):11-6. doi: http://doi.org/10.1111/hpb.12265. [ Links ]
4. WHO. Summary Report on proceedings minutes and final acts of the International Health Conference. Int Heal Conf [internet]. 1946;(2):143. Disponible en: http://apps.who.int/iris/bitstream/10665/85573/1/Officialrecord2_eng.pdf. [ Links ]
5. Nelson EC, Landgraf JM, Hays RD, Wasson JH, Kirk JW. The functional status of patients. How can it be measured in physicians' offices? Med Care. 1990;28(12):1111-26. [ Links ]
6. Cruz Bermúdez HF, Moreno Collazos JE, Angarita Fonseca A. Medición de la calidad de vida por el cuestionario QLQ-C30 en sujetos con diversos tipos de cáncer de la ciudad de Bucaramanga-Colombia. Enfermería Global. 2013;12(30):294-303. [ Links ]
7. Mooney K, Berry DL, Whisenant M, Sjoberg D. Improving cancer care through the patient experience: How to use patient-reported outcomes in clinical practice. American Society of Clinical Oncology Educational Book. 2017;(37):695-704. doi: http://doi.org/10.1200/EDBK_175418. [ Links ]
8. Deshpande P Sudeepthi Bl, Rajan S, Abdul Nazir C. Patient-reported outcomes: A new era in clinical research. Perspectives Clin Res. 2011;2(4):137. doi: http://doi.org/10.4103/2229-3485.86879. [ Links ]
9. Huang JJ, Yeo CJ, Sohn TA, Lillemoe KD, Sauter PK, Coleman J, et al. Quality of life and outcomes after pancreaticoduodenectomy. Ann Surg. 2000;231(6):890-8. doi: http://doi.org/10.1097/00000658-200006000-00014. [ Links ]
10. Mbah N, Brown RE, St. Hill CR, Bower MR, Ellis SF, Scoggins CR, et al. Impact of post-operative complications on quality of life after pancreatectomy. JOP. 2012;13:387-93. doi: http://doi.org/10.6092/1590-8577/617. [ Links ]
11. Rückert F, Distler M, Hoffmann S, Hoffmann D, Pilarsky C, Dobrowolski F, et al. Quality of life in patients after pancreaticoduodenectomy for chronic pancreatitis. J Gastrointestinal Surg. 2011;15(7):1143-50. doi: http://doi.org/10.1007/s11605-011-1539-1. [ Links ]
12. Khan I, Morris S, Pashayan N, Matata B, Bashir Z, Maguirre J. Comparing the mapping between EQ-5D-5L, EQ-5D-3L and the EORTC-QLQ-C30 in non-small cell lung cancer patients. Health Qual Life Outcomes. 2016;14(1):60. doi: http://doi.org/10.1186/s12955-016-0455-1. [ Links ]
13. The EuroQol Group. Certified Translation: EQ-5D-5L Spanish for Colombia. Septiembre de 2012. [ Links ]
14. Herdman M, Fox-Rushby J, Rabin R, Badia X, Selai C. Producing other language versions of the EQ-5D. En: Brooks R, Rabin R, de Charro F editors. The measurement and valuation of health status using EQ-5D: A European Perspective. Dordrecht: Springer Netherlands; 2003. p. 183-9. Disponible en: http://link.springer.com/10.1007/978-94-017-0233-111. doi: 10.1007/978-94-017-0233-111. [ Links ]
15. Browne JP, Cano SJ, Smith S. Using patient-reported outcome measures to improve health care: Time for a new approach. Med Care . 2017;55(10):901-4. doi: http://doi.org/10.1097/MLR.0000000000000792. [ Links ]
16. Osborne NH, Colletti LM. Chapter 15. Pancreaticoduodenectomy. En: Minter RM, Doherty GM, editores. Current Procedures: Surgery [Internet]. New York, NY: The McGraw-Hill Companies; 2010. Disponible en: accesssurgery.mhmedical.com/content.aspx?aid=65. [ Links ]
17. Kneuertz PJ, Pitt HA, Bilimoria KY, Smiley JP Cohen ME, Ko CY, et al. Risk of morbidity and mortality following hepatopancreatobiliary surgery. J Gastrointestinal Surg . 2012;16(9):1727-35. doi: http://doi.org/10.1007/s11605-012-1938-y. [ Links ]
18. Reyna-Sepúlveda F, Muñoz-Maldonado G, Pérez-Rodríguez E, Hernández-Trejo F, Guevara-Charles A, Hernández-Guedea MA. Prognostic factors for survival and surgical complications in Whipple's pancreatoduodenectomy during a 10-year experience. Cirugía y Cirujanos. 2019;87(2):1233. doi: http://doi.org/10.24875/CIRU.18000526. [ Links ]
19. Laitinen I, Sand J, Peromaa P Nordback I, Laukkarinen J. Quality of life in patients with pancreatic ductal adenocarcinoma undergoing pancreaticoduodenectomy. Pancreatology. 2017;17(3):445-50. doi: http://doi.org/10.1016/j.pan.2017.02.013. [ Links ]
20. Joshi MR, Bohara TP, Parajuli A, Rupakheti S. Surgeon's physical and mental stress while performing laparoscopic cholecystectomy. J Kathmandu Med Coll. 2017;4(4):111-7. doi: http://doi.org/10.3126/jkmc.v4i4.18251. [ Links ]
21. Luo K. Operative stress response and energy metabolism after laparoscopic cholecystectomy compared to open surgery. World J Gastroenterol. 2003;9(4):847. doi: http://doi.org/10.3748/wjg.v9.i4.847. [ Links ]
22. Calabro KA, Raval MV, Rothstein DH. Importance of patient and family satisfaction in perioperative care. Seminars in Pediatric Surgery. 2018;27(2):114-20. doi: http://doi.org/10.1053/j.sempedsurg.2018.02.009. [ Links ]
23. Kim S, Duncan P, Groban L, Segal H, Abbott R. Development and implementation of a tool to assess patient-reported outcome measures (PROM) in preoperative setting. Global J Perioperative Med. 2017;1(1):017-21. doi: http://doi.org/10.17352/gjpm.000005. [ Links ]
24. Cabasés JM. El EQ-5D como medida de resultados en salud. Gaceta Sanitaria. 2015;29(6):401-3. doi: 10.1016/j.gaceta.2015.08.007. [ Links ]
25. Kingsley C, Patel S. Patient-reported outcome measures and patient-reported experience measures. BJA Education. 2017;17(4):137-44. doi: http://doi.org/10.1093/bjaed/mkw060. [ Links ]
26. Basch E, Deal AM, Kris MG, Scher HI, Hudis CA, Sabbatini P et al. Symptom monitoring with patient-reported outcomes during routine cancer treatment: A randomized controlled trial. J Clin Oncol. 2016 34(6)657-65. doi: http://doi.org/10.1200/JCO.2015.63.0830. [ Links ]
27. Heerkens H, Van Berkel L, J Tseng D, Monninkhof E, Santvoort H, Hagendoorn H, et al. Long-term health-related quality of life after pancreatic resection for malignancy in patients with and without severe postoperative complications. HPB . 2018;20(2):188-95. doi: http://doi.org/10.1016/j.hpb.2017.09.003. [ Links ]
28. Sutton PA, Bourdon-Pierre R, Smith C, Appleton N, Lightfoot T, Gabriel C, et al. Evaluating unmet needs in patients undergoing surgery for colorectal cancer: a patient reported outcome measures study. Colorectal Disease. 2019;21:797-804. doi: http://doi.org/10.1111/codi.14599. [ Links ]
29. Sinha A, Patel YA, Cruise M, Matsukuma K, Zaheer A, Afghani E, et al. Predictors of post-operative pain relief in patients with chronic pancreatitis undergoing the frey or Whipple procedure. J Gastrointestinal Surg . 2016;20(4):734-40. doi: http://doi.org/10.1007/s11605-016-3081-7. [ Links ]
30. Croome KP, Tee M, Nagorney DM, Truty MJ, Reid-Lombardo Km, Que FG, et al. Pancreatoduodenectomy for chronic pancreatitis-results of a pain relief and quality of life survey 15 years following operation. J Gastrointestinal Surg. 2015;19(12):2146-53. doi: http://doi.org/10.1007/s11605-015-2928-7. [ Links ]
31. Lounis L, Aurran-Schleinitz T, Turrini O, Delpero J-R, Bréjard V. Psychological outcomes and quality of life in relation to pancreatectomy: A systematic review. Pancreas. 2019 48(4)471-9. doi: http://doi.org/l0.1097/MPA.00000000000Q1279. [ Links ]
32. Barnes AF, Yeo TP, Leiby B, Kay A, Winter JM. Pancreatic cancer-associated depression: A case report and review of the literature. Pancreas. 2018;47(9):1065-77. doi: http://doi.org/10.1097/MPA.0000000000001148. [ Links ]
33. Marinelli V, Secchettin E, Andrianello S, Moretti C, Donvito S, Marchegiani G, et al. Psychological distress in patients under surveillance for intraductal papillary mucinous neoplasms of the pancreas: The "Sword of Damocles" effect calls for an integrated medical and psychological approach a prospective analysis. Pancreatology. 2020;20(3):505-10. doi: http://doi.org/10.1016/j.pan.2020.01.006. [ Links ]
Recibido: 12 de Mayo de 2020; Aprobado: 14 de Agosto de 2020; Aprobado: 05 de Octubre de 2020











 texto em
texto em