Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombian Journal of Anestesiology
versão impressa ISSN 0120-3347versão On-line ISSN 2256-2087
Rev. colomb. anestesiol. vol.49 no.3 Bogotá jul./set. 2021 Epub 12-Jun-2021
https://doi.org/10.5554/22562087.e957
REPORTE DE CASOS
Manejo anestésico en trastornos neurológicos: ¿es la anestesia espinal-epidural una alternativa apropiada? Reporte de caso
a Departamento de Anestesiología, Cuidado Crítico y Manejo del Dolor, Hospital Universitario La Paz. Madrid. España.
La esclerosis tuberosa es una enfermedad poco frecuente asociada con compromiso multisistémico, principalmente neurológico. Es poca la evidencia sobre el manejo anestésico de los pacientes con este trastorno, en particular las mujeres embarazadas. En este artículo presentamos el caso de una paciente con esclerosis tuberosa ingresada en nuestro hospital para el parto de una gestación gemelar. Veinticuatro horas después de la cirugía, la paciente presentó hipoestesia facial y braquial izquierda y cefalea. La tomografía cerebral mostró un tumor cortical sangrante en el lóbulo frontal derecho, diagnosticado como glioblastoma multiforme. La paciente fue dada de alta 15 días después de su ingreso y, con recomendación de manejo por neurocirugía.
Palabras clave: Esclerosis tuberosa; Analgesia epidural; Cesárea; Enfermedades del sistema nervioso central; Glioblastoma multiforme
Tuberous sclerosis (TSC) is a rare disease with multi-systemic involvement, predominantly neurological. Little evidence exists about the anesthetic management of patients with this disorder, particularly in pregnant women. This article discusses a case of a patient with TSC admitted to our hospital for the delivery of a twin gestation. Twenty-four hours after surgery, the patient presented left-side facial-brachial hypoesthesia and headache. A brain CT revealed a right frontal cortical bleeding tumor, which was diagnosed as glioblastoma multiforme. The patient was discharged 15 days after admission and a neurosurgical approach was suggested.
Keywords: Tuberous Sclerosis; Epidural analgesia; Caesarean Section; Central Nervous System Diseases; Glioblastoma multiforme
INTRODUCCIÓN
A menudo se da por sentado que las mujeres embarazadas con lesiones intracraneales presentan elevación de la presión intracraneal y se considera que el riesgo de herniación es una contraindicación para la anestesia neuroaxial1.
La esclerosis tuberosa es un trastorno causado por alteraciones en uno de dos genes diferentes, el gen TSC1 o el gen TSC2, las cuales conllevan compromiso multisistémico, principalmente del sistema nervioso central, asociado con tumores benignos del cerebro y otros órganos. Son manifestaciones frecuentes de esta enfermedad las convulsiones y la hemorragia renal 2-3.
Para el anestesiólogo es difícil la decisión de administrar anestesia regional versus anestesia general en pacientes con lesiones cerebrales. Es necesario poner en la balanza el riesgo y el beneficio, pues ninguno de los dos métodos se sustrae al riesgo 4-6.
Las recomendaciones para el manejo anestésico en gestantes con tumores cerebrales 6-8 no siempre son claras cuando la paciente no presenta hipertensión intracraneal. La decisión de administrar o no anestesia neuroaxial dependerá del anestesiólogo, la preferencia de la paciente y una valoración preoperatoria completa 7-9.
El caso descrito en este artículo es de una parturienta con esclerosis tuberosa sometida a cesárea categoría 2 bajo anestesia combinada espinal-epidural combinada que desarrolló una complicación neurológica 24 horas después de la cirugía.
La paciente dio su consentimiento por escrito.
REPORTE DE CASO
Paciente primípara de 28 años de edad diagnosticada con esclerosis tuberosa en la infancia tras presentar convulsiones tónico-clónicas generalizadas y manifestaciones cutáneas típicas tales como máculas hipomelanóticas y angiofibromas faciales y ungueales. Se aisló una mutación del gen TSC2.
La evaluación prenatal del riesgo no reveló signos de disfunción cardíaca, renal, retiniana o pulmonar, ni trastornos cognitivos.
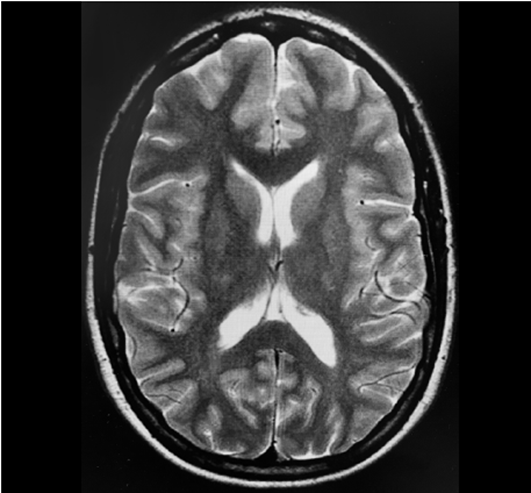
En el último estudio de resonancia magnética realizado en febrero de 2017 no se observó evidencia de tubérculos sub-corticales o subependimarios, los cuales son propios de la enfermedad (Figura 1). La paciente no había tenido crisis epilépticas desde 2014 y estuvo en tratamiento con lacosamida 250 mg dos veces al día durante todo el embarazo. Presentó tres episodios de migraña tensional con remisión espontánea durante el embarazo. La paciente ingresó al hospital en 2019 con ruptura prematura de membranas en la semana 31 de gestación y se indicó parto por cesárea debido a mala tolerancia fetal. El período mínimo establecido de ayuno fue de seis horas antes del procedimiento, después de una comida ligera. Los exámenes de sangre no mostraron ninguna alteración significativa. Ante la ausencia de hipertensión intracraneal y con base en los estudios imagenológicos previos, se administró anestesia con la técnica combinada espinal-epidural (TCEE) sin ninguna novedad. Tras ubicar el espacio epidural al nivel de L3-L4 con una aguja Tuohy calibre 18 se administraron 9 mg de bupivacaína hiperbárica al 0.5% más 20 microgramos de fentanilo utilizando una aguja Whitacre calibre 27. La posición del catéter epidural fue a 10 mm. No hubo complicaciones intraoperatorias y tampoco durante el período postoperatorio temprano.
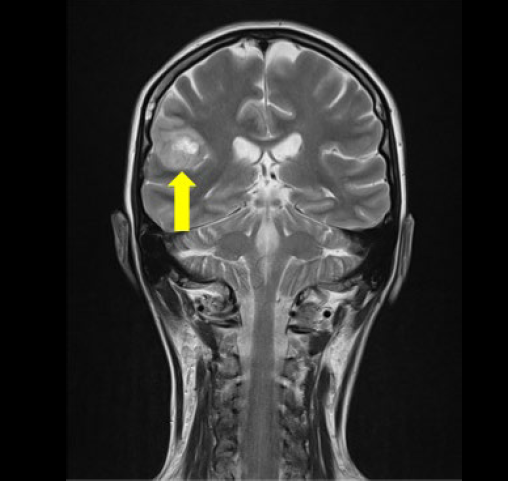
A las 24 horas, la paciente presentó hipoestesia facial y braquial del lado izquierdo y cefalea hemicraneal del lado izquierdo, sin ningún otro signo neurológico. Se ordenó una resonancia de urgencia, en la cual se observó un tumor sangrante de inicio reciente en el lóbulo frontal derecho, sin efecto de masa. Se realizó una resonancia en 3D para un diagnóstico más preciso y una descripción anatómica del tumor (Figura 2). La paciente se diagnosticó con glioblastoma multiforme y se dio de alta a los 15 días de su ingreso con parestesia residual de la mano izquierda y programación para neurocirugía electiva. Posteriormente, la paciente se sometió a resección macroscópica total de todos los tumores visibles, seguida de ciclos subsiguientes de radioterapia y controles por oncología.
DISCUSIÓN
Este caso ilustra la dificultad a la hora de prescribir un bloqueo neuroaxial para el trabajo de parto en presencia de una condición cerebral crónica como es la esclerosis tuberosa. Ante una complicación neurológica grave ésta se podría atribuir al bloqueo neuroaxial 9-11.
La esclerosis tuberosa es una enfermedad multisistémica que compromete principalmente a los órganos vitales, en particular el sistema nervioso central. La Asociación de Esclerosis Tuberosa ha establecido los criterios para el diagnóstico de la enfermedad (Cuadro 1). El curso de la enfermedad varía dependiendo del paciente, con síntomas que van desde leves a muy severos. Los tumores pueden crecer en cualquier órgano, pero son más frecuentes en el cerebro y los riñones. Los tumores malignos son raros y ocurren principalmente en los riñones. Con soporte médico apropiado, la mayoría de los pacientes pueden tener una esperanza de vida normal 2-3.
CUADRO 1 Criterios de diagnóstico para la esclerosis tuberosa de acuerdo con la Asociación Americana.
FUENTE: Autores.
En lo que se refiere a las lesiones neurológicas, éstas se caracterizan por la presencia de tres tipos de tumores benignos o hamartomas. Los túberes corticales suelen aparecer en la superficie, aunque pueden desarrollarse en sitios más profundos del cerebro, como los nódulos subependimarios que se originan en la pared ventricular y los astrocitomas que pueden causar hipertensión intracraneal al bloquear el drenaje del líquido cefalorraquídeo (LCR)2,6.
El 11% de los pacientes desarrollan hamartomas y otros tumores de la vía aérea alta, lo cual dificulta la anestesia general por el posible riesgo de obstrucción y sangrado £12). Fleisher12 describe el abordaje de la vía aérea mediante inducción con sevoflurano y fibro-broncoscopio, al igual que dexmedetomidina en el paciente despierto. Por tanto, el manejo de la vía aérea debe ceñirse a las recomendaciones de las guías de anestesiología para pacientes con vía aérea difícil 12.
Antes del parto se debe realizar un estudio de resonancia magnética en todas las mujeres embarazadas con esclerosis tuberosa para descartar lesiones vasculares u ocupando espacio que sean una contraindicación para la analgesia epidural o la anestesia espinal 13. No hay una recomendación de consenso sobre cuándo repetir un nuevo estudio imagenológico, pero considerando la evolución natural de la enfermedad, la aparición de síntomas neurológicos durante el embarazo exige considerar la necesidad de una nueva resonancia magnética para evitar demoras en el diagnóstico, en particular en este tipo de pacientes.
En ausencia de contraindicationes para la anestesia neuroaxial, el riesgo de que las gestantes con tumores cerebrales que no muestran efecto de masa, ni manifestaciones clínicas, ni imágenes sugestivas de hipertensión intracraneal tengan un riesgo de complicaciones como consecuencia de la punción dural es probablemente mínimo. Por tanto, siempre es necesario sopesar los riesgos y los beneficios de la anestesia neuroaxial y de la anestesia general 9,11.
En este caso, la paciente estaba neurológicamente estable. La estabilidad de las lesiones intracraneales patológicas observada en una resonancia previa nos lleva a pensar que la paciente no había experimentado ningún proceso intracraneal reciente. El hecho de que nuestra paciente hubiera experimentado varios episodios de cefalea con remisión espontánea durante la gestación no se consideró como signo de alerta por tratarse de algo que ocurre con frecuencia durante el embarazo 13, y puesto que no había otros síntomas neurológicos presentes.
En este caso, el mecanismo del sangrado intratumoral fue incierto, y la cronología del inicio de la cefalea y el déficit focal fue compatible con un sangrado tumoral espontáneo. También podría argumentarse relación con una caída de la presión intracraneal atribuible a una fístula cefalorraquídea en el espacio epidural lumbar después de la TCEE, tal como se describe en la literatura11,13. Sin embargo, esto es poco probable con un aguja Whitacre calibre 27, en especial si la presión intracraneal era normal y se realizó solamente una punción 14-15. En efecto, Shaik y cols.14 describieron una incidencia de entre 1.1 y 12.8% de cefalea postpunción dural (CPPD) después de TCEE para una cesárea programada. Sin embargo, Muhammad y cols.15 reportaron una incidencia de CPPD del 0% con una aguja Quincke calibre 27 en este escenario. Durante el parto vaginal aumenta el riesgo de CPPD durante el esfuerzo de pujo activo para el parto, pero ciertamente el riesgo de CPPD es menor en el parto por cesárea 15.
En este caso, la presencia de sangrado intracraneal después del parto pudo deberse a los cambios hormonales y hemodinámicos rápidos producidos durante el postparto; el impacto sobre la coagulación y las paredes vasculares pudo haber causado el sangrado de una lesión intracraneal preexistente.
Sin embargo, algunos estudios han demostrado que la hipertensión intracraneal se desarrolla principalmente durante el período anteparto, en particular durante el tercer trimestre. Nuestra paciente no experimentó hipertensión y tampoco tenía antecedentes de preeclampsia durante el embarazo, si bien refirió episodios de migraña que pueden predisponer al sangrado tumoral 16.
Cuando se realiza una cesárea bajo anestesia general en una paciente con un tumor intracraneal se incrementa el riesgo de cambios hemodinámicos durante la intubación traqueal y la cirugía, lo cual puede afectar la presión intracraneal 9,13,17. Por consiguiente, puede ser difícil elegir la mejor técnica anestésica y es preciso sopesar las ventajas y desventajas de cada técnica, además de las contraindicaciones relativas y absolutas para el bloqueo neuroaxial (Cuadro 2)13.
CUADRO 2 Contraindicaciones del bloqueo neuroaxial en pacientes obstétricos.
| Absolutas: |
|
|
| Relativas: |
|
|
| Controversias: |
|
|
FUENTE: Autores.
Por último, en pacientes con esclerosis tuberosa se debe realizar un diagnóstico preciso de todas las masas, y antes del parto se debe descartar cualquier comorbilidad frecuente como es el caso de la epilepsia, las lesiones de las vías respiratorias, las arritmias cardíacas relacionadas con el síndrome de Wolff-Parkinson-White9, o lo tumores renales que pudieran alterar la función renal 3,9,10,11. Es muy recomendado un control neurológico estricto después del parto para detectar cualquier complicación postparto, como en el caso de nuestra paciente 18. No hay literatura en nuestro país respecto del diagnóstico de glioblastoma multiforme en mujeres embarazadas con esclerosis tuberosa.
CONCLUSIÓN
Este es el reporte de un caso de una paciente con esclerosis tuberosa y parto pretérmino gemelar quien, 24 horas después del parto por cesárea con TCEE, presentó hemorragia intracraneal asociada con un glioblastoma no identificado previamente.
Se debe administrar anestesia intradural o epidural una vez obtenidas las imágenes del cerebro y las estructuras espinales. El hallazgo de hipertensión intracraneal o tumores raquimedulares es contraindicación para las técnicas neuroaxiales. Por otra parte, la ausencia de lesiones probablemente no sea lo suficientemente confiable para descartar el desarrollo subsiguiente de otra lesión, y todo síntoma inusual debe ser motivo de investigaciones ulteriores.
RESPONSABILIDADES ÉTICAS
Protección de personas y animales Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado Los autores declaran que en este artículo no aparecen datos de pacientes. Los autores han obtenido el consentimiento informado del paciente referido en el artículo. Este documento obra en poder del autor de correspondencia.
Agradecimientos
Ninguno declarado.
REFERENCIAS
1. Leffert L, Schwamm L. Neuraxial anesthesia in parturients with intracranial pathology: a comprehensive review and reassessment of risk. Anesthesiology 2013;119:703-18. doi: http://www.doi.org/10.1097/ALN.0b013e31829374c2. [ Links ]
2. Curatolo P Bombardieri R, Jozwiak S. Tuberous sclerosis. Lancet. 2008 372:657. doi: http://www.doi.org/10.1016/S0140-6736(08)61279-9. [ Links ]
3. Monteiro T, Garrido C, Pina S, Chorão R, Carrilho I, Figueiroa S, et al. [Tuberous sclerosis: clinical characteristics and their relationship to genotype/phenotype]. An Pediatr (Barc). 2014;81(5):289-96. doi: http://www.doi.org/10.1016/j.anpede.2014.03.001. [ Links ]
4. Tewari KS, Cappuccini F, Asrat T, Flamm BL, Carpenter Se, et al. Obstetric emergencies precipitated by malignant brain tumors. Am J Obstet Gynecol 2000; 182:1215-21. doi: http://www.doi.org/10.1016/s0002-9378(00)70188-8. [ Links ]
5. Bharti N, Kashyap L, Mohan VK: Anesthetic management of a parturient with cerebellopontine-angle meningioma. Int J Obstet Anesth 2002; 11:219-21. doi: http://www.doi.org/10.1054/ijoa.2001.0941. [ Links ]
6. Girault A, Dommergues M, Nizard J. Impact of maternal brain tumors on perinatal and maternal management and outcome: a single referral center retrospective study. Eur J Obstet Gynecol Reprod Biol 2014;183:132. doi: http://www.doi.org/10.1016/j.ejo-grb.2014.10.027. [ Links ]
7. Practice Guidelines for Obstetric Anesthesia: An Updated Report by the American Society of Anesthesiologists Task Force on Obstetric Anesthesia and the Society for Obstetric Anesthesia and Perinatology. Anesthesiology 2016; 124:270. doi: http://www.doi.org/10.1097/ALN.0000000000000935. [ Links ]
8. Causse-Mariscal, A, Palot, M., Visseaux, H., Daigremont-Botmans, C., & Malinovsky, J. M. Labor analgesia and cesarean section in women affected by tuberous sclerosis: report of two cases. Int J Obstet Anesth . 2007;16(3): 277-80. doi: http://www.doi.org/10.1016/j.ijoa.2006.10.012. [ Links ]
9. Hebl JR, Horlocker TT, Schroeder DR. Neuraxial anesthesia and analgesia in patients with preexisting central nervous system disorders. Anesth Analg 2006;103:223. doi: http://www.doi.org/10.1213/01.ane.0000220896.56427.53. [ Links ]
10. Toledo P, Malinov AM. Embolic disorders. Chestnut, DH, et al, editors. Chestnut's Obstetric Anesthesia: Principles and practice. 5th ed. Philadelphia: Elsevier; 2014. p. 713-733. [ Links ]
11. Burtis MT, Ulmer JL, Miller GA, Barboli AC, Koss SA, Brown WD. Intradural spinal vein enlargement in craniospinal hypotension. AJNR Am J Neuroradiol 2005;26: 34-8. [ Links ]
12. Matthew J. Rabito, Alan David Kaye. Tuberous Sclerosis Complex: Perioperative Considerations. Ochsner J. 2014;14(2): 229-39. [ Links ]
13. Abd-Elsayed, Alaa A, et al. "A case series discussing the anesthetic management of pregnant patients with brain tumors." F1000R esearch 2013;2:92. doi: http://www.doi.org/10.12688/f1000research.2-92.v2. [ Links ]
14. Shaikh JM, Memon A, Memon MA, Khan M. Post dural puncture headache after spinal anesthesia for caesarean section: a comparison of 25g Quincke, 27g Quincke and 27g Whitacre spinal needles. J Ayub Med Coll Abbottabad. 2008;;20(3):10-3. [ Links ]
15. Muhammad SK, Ghulam NM, Safia MS, Maqsood AS. Post dural puncture headache in obstetrics: a comparative study using 25G Whitacre & 27G Quincke needles. Med Channel 2007;13:45-8. [ Links ]
16. Bateman BT, Schumacher HC, Bushnell CD, et al. Intracerebral hemorrhage in pregnancy: frequency, risk factors, and outcome. Neurology 2006;67:424-9. doi: http://www.doi.org/10.1212/01.wnl.0000228277.84760.a2. [ Links ]
17. Reyes D, Prayson R. Glioblastoma in the setting of tuberous sclerosis. J Clin Neurosci. 2015;22(5):907-8. doi: http://www.doi.org/10.1016/j.jocn.2014.12.001. [ Links ]
18. Trujillo C. MC, Barhoum F. SS, Meléndez F. HJ. Glioblastoma multiforme y embarazo: reporte de caso. Colombian Journal of Anesthesiology 2012;40(3):235-9. doi: http://dx.doi.org/10.1016/j.rca.2012.05.004. [ Links ]
Recibido: 26 de Agosto de 2020; Aprobado: 28 de Septiembre de 2020; : 03 de Diciembre de 2020











 texto em
texto em