Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347On-line version ISSN 2256-2087
Rev. colomb. anestesiol. vol.50 no.1 Bogotá Jan./Mar. 2022 Epub Jan 18, 2022
https://doi.org/10.5554/22562087.e1008
Reporte de casos
Complicaciones de la termoplastia bronquial usando máscara laríngea: serie de casos
a Clínica Imbanaco, Grupo Qurónsalud. Cali, Colombia.
El asma grave afecta a más de 250 millones de personas y genera altos costos en el sistema de salud. La termoplastia bronquial es una técnica relativamente novedosa de la neumología intervencionista para el manejo de esta condición. Este procedimiento se realiza bajo anestesia general, y los pacientes son en su mayoría ASA II y III, por lo que el plan anestésico debe ser seguro. El objetivo del artículo es describir la técnica anestésica utilizada (anestesia general y máscara laríngea) y las complicaciones inmediatas y tempranas del procedimiento. Se incluyeron cuatro pacientes, cada uno de los cuales fue sometido a tres sesiones. Se describieron las complicaciones durante e inmediatamente después del procedimiento y las complicaciones tempranas (hasta siete días posprocedimiento), que hubieran requerido manejo hospitalario. En tres de las sesiones se presentó al menos un evento agudo de broncoespasmo y solo un paciente requirió hospitalización mayor a 24 horas. La experiencia sugiere que la termoplastia puede ser llevada a cabo de manera segura bajo anestesia general y mascara laríngea.
Palabras clave: Anestesia general; Complicaciones anestésicas; Mascarilla laríngea; Seguridad; Asma; Termoplastia bronquial
Severe asthma affects more than 250 million people and represents high healthcare costs. Bronchial thermoplasty is a relatively new technique in interventional pulmonology for managing this condition. The procedure is done under general anesthesia and the patients are mostly ASA II and III; therefore, the anesthesia plan must be safe. The purpose of the article is to describe the anesthetic technique used (general anesthesia and laryngeal mask) and the immediate and early complications of the procedure. Four patients were included, each undergoing three sessions. The complications during and immediately after the procedure, as well as the early complications (up to seven days post-procedure) that could have required hospital management were discussed. In three of the sessions at least one acute bronchospasm event presented, but only one patient required hospital admission for more than 24 hours. Experience suggests that thermoplasty may be safely conducted under general anesthesia and laryngeal mask.
Keywords: General anesthesia; Anesthetic complications; Laryngeal mask; Safety; Asthma; Bronchial thermoplasty
INTRODUCCIÓN
El asma grave afecta a más de 250 millones de personas en el mundo y genera altos costos en el sistema de salud 1,2. Se considera asma grave aquella que no responde a altas dosis de esteroides inhalados o sistémicos o broncodilatadores de larga acción 1. La neumología intervencionista ha logrado un gran avance en el manejo de esta patología mediante la termoplastia bronquial 3. Este procedimiento consiste en la aplicación de alta frecuencia sobre la pared del músculo liso bronquial para reducir la hipertrofia muscular, lo cual mejora la resistencia de las vías respiratorias 1. Las complicaciones inmediatas asociadas al procedimiento son principalmente bronco-constricción y aumento de secreciones. Hay otras complicaciones tempranas, que se pueden presentar hasta siete días después del procedimiento, que incluyen la exacerbación de los síntomas asmáticos, con tos, disnea y secreciones; infección, atelectasias por moco, sangrado y más tardíamente, absceso pulmonar y neumotórax.
La termoplastia bronquial se realiza bajo anestesia general, empleando fármacos endovenosos e inhalados 4-6. Los pacientes sometidos a este procedimiento son en su mayoría ASA II y III, por lo que es necesario establecer un plan anestésico seguro y que permita llevar a cabo el procedimiento. El uso de máscara laríngea en procedimientos bajo anestesia general permite el acceso controlado a la vía aérea con estímulo mínimo en las cuerdas vocales, y su diámetro interno amplio facilita la ventilación con baja restricción cuando se introduce el broncoscopio flexible, por lo que es una alternativa a la intubación orotraqueal en el procedimiento de termoplastia.
La termoplastia es un procedimiento relativamente nuevo y hay pocos estudios en nuestro medio que hayan documentado las complicaciones del procedimiento. El objetivo de este estudio es describir las complicaciones inmediatas y tempranas del procedimiento de termoplastia bronquial realizada bajo anestesia multimodal con máscara laríngea en un centro médico de alta complejidad.
MATERIALES Y MÉTODOS
En esta serie de casos retrospectiva se seleccionaron todos los pacientes sometidos a termoplastia bronquial entre 2014 y 2019. Se revisó la historia clínica de los pacientes. Se tuvieron en cuenta variables como peso, edad, sexo, talla, enfermedades asociadas, la clasificación de ASA del paciente, tipo de anestesia y complicaciones durante e inmediatamente después del procedimiento: hipotensión (tensión arterial media menor de 70 mm Hg), hipoxemia (saturación de oxígeno menor de 88 %) y broncoespasmo grave (no respuesta a β-agonistas inhalados) y complicaciones tempranas (hasta siete días después), que hubieran requerido manejo hospitalario (por ejemplo, exacerbaciones intensas de asma, atelectasias, colapsos pulmonares). Se calculó la proporción de las complicaciones de todos los procedimientos realizados. Este estudio fue revisado y aprobado por el Comité de Ética de Investigaciones de la institución (Acta No. CEI-431-2020).
Procedimiento de termoplastia
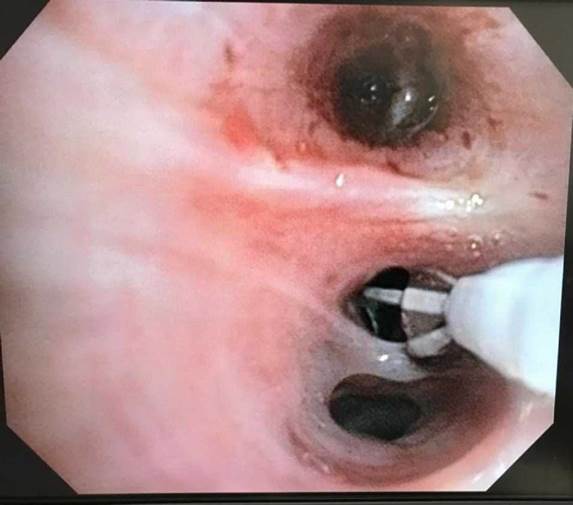
La termoplastia fue indicada por el neumólogo tratante en pacientes que permanecieron sintomáticos, a pesar del uso de corticoesteroides inhalados a altas dosis y broncodilatadores de larga acción. El procedimiento se realizó en tres sesiones, al menos con tres semanas entre una y otra: la primera, sobre el lóbulo inferior derecho; la segunda, sobre lóbulo inferior izquierdo, y la tercera, sobre los lóbulos superiores de ambos lados. En cada sesión se comenzó sistemáticamente de la vía área más distal a la más proximal, según lo establecido en recomendaciones internacionales 7,8. La Imagen 1 muestra la imagen de bronquiolos durante la actividad de la sonda de termoplastia.
El día del procedimiento se verificó que el paciente cumpliera los siguientes requisitos: no haber recibido prednisolona tres días antes, saturación de oxígeno mayor de 90 % al ambiente, no haber tenido exacerbación del asma en las últimas 48 horas, no tener infección activa o reactivación de cuadro alérgico y la firma del consentimiento informado para el procedimiento.
Procedimiento anestésico
El proceso de anestesia incluyó la monitoría no invasiva de signos vitales (tensiómetro, pulsioxímetro, electrocardioscopio, capnografía) y la administración de fármacos profilácticos 1 hora antes: metilprednisolona 50 mg endovenosa (EV), nebulización con salbutamol de 4 a 8 inhalaciones y atropina 0,6 mg intramuscular. Se realizó una inducción anestésica con xilocaína y propofol a 2 mg por kg de peso EV y remifentanilo en infusión controlada por objetivo (TCI, por sus siglas en inglés) a una dosis-efecto de 5 ng/mL y un periodo de mantenimiento anestésico con sevorane o con propofol en TCI a una dosis-efecto de 2 µg/mL y remifentanilo con objetivo de concentración en sitio efecto de 5 ng/mL. La selección del fármaco de mantenimiento se realizó de acuerdo con el criterio clínico del anestesiólogo. El manejo de la vía aérea se efectuó con máscara laríngea y anestesia tópica endotraqueal con xilocaína 0,5 cm3 por kg de peso 9. Después del procedimiento, los pacientes fueron monitoreados en la sala de recuperación por lo menos por cuatro horas ante el riesgo de broncoespasmo.
RESULTADOS
En la Tabla 1 se resumen algunas características de los pacientes que recibieron el procedimiento. A todos se les administró anestesia multimodal con máscara laríngea, y todos los procedimientos fueron finalizados. No se documentó hipoxemia o hipotensión en ninguno de los casos. Tres de ellos presentaron alguna complicación en el periodo inmediato, en por lo menos una de las sesiones, para un total de 3/12 sesiones con complicaciones (25 %), ninguno tuvo complicaciones dentro de los 7 días posteriores al procedimiento.
TABLA 1 Características de los pacientes sometidos a termoplastia bronquial.
| Paciente | Edad (años) | Sexo | Categoría IMC | Comorbilidades | ASA | Tabaquismo | Número de procedimientos | Número de procedimientos con complicaciones |
|---|---|---|---|---|---|---|---|---|
| 1 | 60 | F | Sobrepeso | Hipertensión | III | No | 3 | 0 |
| 2 | 37 | F | Sobrepeso | Apnea del sueño RGE Síndrome de Cushing |
II | No | 3 | 1 |
| 3 | 55 | M | Sobrepeso | Osteoporosis | III | No | 3 | 1 |
| 4 | 54 | F | Obesidad | Hipotiroidismo | II | No | 3 | 1 |
IMC: Índice de masa corporal, RGE: Reflujo gastroesofágico.
FUENTE. Autores.
A continuación, se describen algunas de las características de los pacientes.
Paciente 1
Paciente con sobrepeso, con antecedentes de hipertensión, cocina con leña y sinusitis crónica. Asma de fenotipo paucigranulocítico, su manejo incluía inhalador de tiotropio, inhalador de salmeterol/fluticasona, montelukast, bromuro de ipratropio, salbutamol y prednisona intermitente . Recibió las tres sesiones de termoplastia sin complicaciones.
Paciente 2
Paciente obesa mórbida con historia de síndrome de Cushing, hernia hiatal, reflujo gastroesofágico, así como múltiples ingresos a terapia intensiva que habían requerido intubación orotraqueal. Asma de fenotipo eosinofílico, asociada a obesidad, su manejo incluía formoterol, bromuro de ipratropio, tiotropio, montelukast y prednisona intermitente. Los dos primeros procedimientos transcurrieron sin complicaciones, en el tercero presentó un episodio de broncoespasmo intenso. Se inició terapia con broncodilatadores en sala de recuperación con respuesta parcial, se trasladó a cuidados intensivos, no requirió intubación orotraqueal ni ventilación mecánica, con buena evolución y posterior manejo domiciliario.
Paciente 3
Paciente con sobrepeso y osteoporosis. Asma de fenotipo alérgico. Los datos de los medicamentos que recibía no estaban registrados en la historia clínica. Durante el primer procedimiento tuvo una crisis de broncoespasmo moderado y dificultad respiratoria que requirió manejo por 7 horas en el servicio de recuperación, después de lo cual fue dado de alta a su casa. Los otros dos procedimientos transcurrieron sin complicaciones.
Paciente 4
Paciente obesa con antecedente de hipotiroidismo. Asma de fenotipo alérgico, su manejo incluía inhalador de tiotropio, inhalador de salmeterol/fluticasona, montelukast, salbutamol, budesonida, bromuro de ipratropio y prednisona intermitente. Esta paciente presentó estridor laríngeo y broncoespasmo grave después de su primer procedimiento, requirió ser trasladada al servicio de urgencias donde recibió manejo con inhaladores y terapia respiratoria durante 12 horas, después de lo cual fue dada de alta. En el resto de procedimientos tuvo broncoespasmo leve, que se manejó en sala de recuperación con terapia inhalada y en menos de cuatro horas se dio egreso a su domicilio.
DISCUSIÓN
En esta serie de casos, todas las sesiones de termoplastia se realizaron bajo anestesia general, con máscara laríngea, sin ninguna complicación durante el procedimiento. En tres de las doce sesiones se presentó al menos un evento agudo de broncoespasmo postermoplastia, que requirió manejo intrahospitalario y solo un paciente necesitó hospitalización para manejo superior a 24 horas.
La seguridad y eficacia del procedimiento de termoplastia ha sido evaluada en algunos estudios 2,4. El ensayo clínico RISA evaluó la ocurrencia de eventos adversos, y encontró que los más frecuentes fueron broncoespasmo y tos, la mayoría ocurrieron en el primer día posbroncoscopia y se resolvieron en promedio una semana después 9. Por su parte, en 2018 Aizawa et al. describieron en una serie de casos el uso de anestesia general con buenos resultados 4. La termoplastia es una opción terapéutica para los pacientes con asma grave, es importante la selección adecuada de los candidatos y una rigurosa evaluación preanestésica, ya que estos pacientes en su mayoría son ASA II y III. Cabe destacar que en todos los procedimientos este trabajo, se utilizó máscara laríngea sin necesidad de intubación orotraqueal y con esta técnica se logró una adecuada manipulación del broncoscopio, así como el estado de sedación del paciente, sin eventos de hipoxemia.
El uso de máscara laríngea en termoplastia ofrece ciertas ventajas sobre la intubación orotraqueal. El mayor diámetro interno de la máscara laríngea facilita la manipulación del broncoscopio y, al no usarse relajantes musculares, permite el mantenimiento de la ventilación espontánea. Si bien el uso de relajantes musculares permite un mejor control de la vía aérea para la inducción y el mantenimiento, así como una mayor precisión en la colocación del catéter de termoplastia 8, también presentan algunas desventajas. Por ejemplo, con el uso del relajante despolarizante se pueden presentar mialgias, y con los fármacos de reversión de relajantes no despolarizantes pueden aumentar las náuseas, la bradicardia y las secreciones 9. Por otra parte, el uso de la máscara laríngea también tiene algunas desventajas que deben ser consideradas. Al no ofrecer un sello total de la laringe, puede permitir el paso de contenido gástrico al área broncopulmonar, la fuga de aire o agente inhalado al ambiente y no permite generar presiones altas en la vía aérea.
El uso de agentes inhalados tiene ciertas desventajas teóricas en el procedimiento de termoplastia, ya que, debido a la succión constante de la vía aérea durante la broncoscopia, no es posible determinar la concentración entregada al paciente, lo que aumenta el riesgo de profundidad anestésica inadecuada y contaminación de la sala de procedimiento 10. El periodo de inducción también puede ser más lento, con mayor incidencia de tos, taquicardia y laringoespasmo. Sin embargo, siendo esta una serie de casos no hubo una asignación aleatoria del método anestésico y no es posible emitir conclusiones al respecto.
Una de las características de los pacientes de esta serie de casos fue el sobrepeso o la obesidad. Aunque la fisiopatología no está clara, algunos estudios han mostrado que la obesidad afecta la incidencia y gravedad del asma, aumenta la hiperreactividad bronquial, genera crisis hasta cinco veces más frecuentes y con peor respuesta al tratamiento 11. Adicionalmente, la obesidad o sobrepeso es un factor de riesgo conocido para complicaciones anestésicas. Esto hace aún más relevante la búsqueda de estrategias de anestesia que minimicen los riesgos de complicaciones, incluyendo intubación. Teniendo en cuenta la limitación del tamaño de muestra, nuestra experiencia sugiere que la termoplastia puede ser llevada a cabo sin necesidad de intubación orotraqueal utilizando la técnica aquí descrita. Serían necesarios estudios adicionales para confirmar estos hallazgos, así como seguimiento a largo plazo de los pacientes para describir la efectividad del procedimiento.
RESPONSABILIDADES ÉTICAS
Aval de comité de ética
Este estudio fue aprobado por el Comité de Ética de la institución, según consta en el acta CEI-431-2020.
Protección de personas y animales
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
RECONOCIMIENTOS
Contribuciones de los autores
- CFSB, IP y CEO: planeación del estudio, interpretación de los datos, interpretación de resultados, escritura del manuscrito y revisión de la versión final.
- ÁMFT: planeación del estudio, recolección de datos, interpretación de resultados y escritura del manuscrito y revisión de la versión final.
REFERENCIAS
1. Mainardi AS, Castro M, Chupp G. Bronchial thermoplasty. Clin Chest Med. 2019;40:193-207. doi: https://doi.org/10.1016/j.ccm.2018.10.015 [ Links ]
2. Kang J, Cho YS, Choi D, Lee JS, Oh Y, Lee S, et al. Bronchial thermoplasty in patients with severe uncontrolled asthma : First Korean cases. J Korean Med Sci. 2019;34(15):1-6. doi: https://doi.org/10.3346/jkms.2019.34.e120 [ Links ]
3. Roberts A, Murrell M, Shostak E. New trends in interventional pulmonology. Curr Opin Anesth. 2017;30(1):17-22. doi: https://doi.org/10.1097/ACO.0000000000000414 [ Links ]
4. Aizawa M, Ishihara S, Yokoyama T, Katayama K. Feasibility and safety of general anesthesia for bronchial thermoplasty: a description of early 10 treatments. J Anesth. 2018;(0123456789):1-4. doi: https://doi.org/10.1007/s00540-018-2485-9 [ Links ]
5. Kern M, Kerner T, Tank S. Sedation for advanced procedures in the bronchoscopy suite: proceduralist or anesthesiologist ? Curr Opin Anesth . 2017;30(00):2-6. doi: https://doi.org/10.1097/ACO.0000000000000483 [ Links ]
6. Tan LD, Yoneda KY, Louie S, Hogarth DK, Castro M. Bronchial thermoplasty: A decade of experience: State of the art. J Allergy Clin Immunol Pract. [Internet]. 2019;7(1):71-80. doi: https://doi.org/10.1016/j.jaip.2018.08.017 [ Links ]
7. Nasim F, Vivek L. Bronchial thermoplastyan update. Ann Thorac Med. 2017;13(3):156-62. [ Links ]
8. Bonta P, Chanez P, Annema J, Shah P, Niven R. Bronchial thermoplasty in severe asthma: Best practice recommendations from an ex-pert panel. Respiration. 2018;95:289-300. doi: https://doi.org/10.1159/000488291 [ Links ]
9. Pavord ID, Cox G, Thomson NC, Rubin AS, Corris PA, Niven RM, et al. Safety and efficacy of bronchial thermoplasty in symptomatic, severe asthma. Am J Respir Crit Care Med. 2007;176(12):1185-91. doi: https://doi.org/10.1164/rccm.200704-571OC [ Links ]
10. de Lima A, Kheir F, Majid A, Pawlowski J. Anesthesia for interventional pulmonology procedures: a review of advanced diagnostic and therapeutic bronchoscopy. Can J Anaesth. 2018;65(7):822-36. doi: https://doi.org/10.1007/s12630-018-1121-3 [ Links ]
11. Bates JHT. Physiological mechanisms of airway hyperresponsiveness in obese asthma mechanistic bases of AHR. Am J Respir Cell Mol Biol. 2016;54(5):618-23. doi: https://doi.org/10.1165/rcmb.2016-0019PS [ Links ]
Recibido: 16 de Diciembre de 2020; Aprobado: 19 de Enero de 2021; Aprobado: 11 de Octubre de 2021











 text in
text in