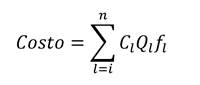Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347On-line version ISSN 2256-2087
Rev. colomb. anestesiol. vol.50 no.3 Bogotá July/Sept. 2022 Epub July 22, 2022
https://doi.org/10.5554/22562087.e1023
Artículo original
Anestesia total endovenosa vs. anestesia basada en halogenados en pacientes llevados a cirugía bajo anestesia general. Estudio de minimización de costos
a Sección de Anestesiología y Reanimación, Departamento de Cirugía, Universidad de Antioquia. Medellín, Colombia.
b Hospital Universitario San Vicente Fundación. Medellín, Colombia.
Introducción:
Actualmente, los métodos más usados en Colombia para la administración de anestesia general son las técnicas basadas en halogenados y en medicamentos intravenosos. No obstante, y ante la falta de desenlaces clínicos diferenciales, no es claro si existe una variación en los costos.
Objetivo:
Determinar el costo esperado del uso de ambas técnicas en pacientes llevados a cirugía bajo la perspectiva del sistema nacional de salud colombiano.
Métodos:
Se realizó un estudio de minimización de costos. Se empleó el árbol de decisión como modelo analítico. Se asumió un horizonte temporal de 6 horas postoperatorio. Se incluyeron solo los costos sanitarios directos mediante un caso tipo. Se empleó un modelo econométrico basado en la frecuencia de uso de cada tecnología y medicamento empleado y se realizó análisis de sensibilidad determinístico y probabilístico.
Resultados:
Para el caso tipo, la técnica total endovenosa es más costosa que la técnica basada en halogenados, con un costo incremental de $102.718 por paciente. El análisis determinístico muestra que tanto la incidencia de náuseas y vómito postoperatorio como el uso de tecnologías TCI (targetcontrolled infution) son los principales determinantes de estos costos. El análisis probabilístico muestra que la diferencia de costos puede ser incluso de cero pesos en más del 50 % de los escenarios simulados cuando se tiene una mayor diferencia del riesgo de náuseas y vómito postoperatorio.
Conclusiones:
Aunque la técnica total endovenosa puede ser más costosa que la basada en halogenados, esto se compensa con un costo inferior en la unidad de recuperación postanestésica debido a un menor riesgo de náuseas y vómito postoperatorio.
Palabras clave: Anestesia total endovenosa; Halogenados; Costo-minimización; Náusea postoperatoria; Vómito postoperatorio; Anestesiología
Introduction:
The methods most frequently used at the present time in Colombia for the administration of general anesthesia are based on halogenated and intravenous drugs. However, in view of the lack of differential clinical outcomes, the existence of cost variations between the two is not clear.
Objective:
To determine the expected cost of the use of both techniques in patients taken to surgery, within the framework of the Colombian national health system.
Methods:
A cost minimization study was carried out using the decision tree as the analytical model. A time frame of 6 postoperative hours was used as the assumption. Only direct healthcare-related costs were included using a case study approach. An econometric model was used based on the frequency with which each technology is applied and the type of drug used, and a deterministic and probabilistic sensitivity analysis was performed.
Results:
For the case study, total intravenous anesthesia (TIVA) is more costly than the inhalational technique, with an incremental cost of $102,718 per patient. The deterministic analysis shows that both the incidence of postoperative nausea and vomiting (PONV) as well as the use of target controlled infusion (TCI) techniques are the main cost determinants. The probabilistic analysis shows that the cost difference can even be nil in more than 50% of the simulated settings, when the difference in the risk of PONV is higher.
Conclusions:
Although the total intravenous technique can be more costly than the inhalational technique, this difference is offset by a lower cost of the postanesthesia care unit, given the lower risk of postoperative nausea and vomiting.
Keywords: Total endovenous anesthesia; Halogenated-based anesthesia; Cost-minimization; Postoperative nausea; Postoperative vomiting; Anesthesiology
¿Qué sabemos acerca de este problema?
• Las anestesia general se puede administrar mediante dos técnicas: la anestesia balanceada con halogenados y la técnica total endovenosa.
• Ambas técnicas proveen adecuadas condiciones perioperatorias, y en modelos quirúrgicos no cardiacos ni oncológicos, los desenlaces clínicamente importantes son similares entre ambas.
• El uso de estas técnicas requiere recursos, insumos y tecnologías médicas, lo cual implica un costo diferenciado entre los dos tipos de técnicas; esto puede llevar a tomar decisiones de implementación de alguna de las técnicas basados solo en el costo de uso, sin tomar en cuenta los posibles eventos asociados a su empleo.
¿Qué aporta este estudio de nuevo?
A pesar de que la técnica puede tener un costo mayor, sobre todo cuando se emplean tecnologías tipo TCI, comparado con técnicas basada en gases anestésicos, este costo se compensa con menor tiempo de estancia en la unida unidad de recuperación postanestésica (URPA) debido a menor riesgo de náusea y vómito postoperatorio (NVPO).
INTRODUCCIÓN
En el ámbito de cuidado perioperatorio del paciente que es llevado a cirugía han surgido en los últimos años procedimientos que han impactado de manera importante la calidad de atención, mejorando desenlaces clínicos importantes y, por ende, costos en la atención 1,2.
Se calcula que anualmente se realizan alrededor de 402 millones de procedimientos bajo anestesia. Solo en Colombia, en 2015, se realizaron 27.385 procedimientos bajo anestesia general por cada 100.000 habitantes 3, y fueron la anestesia basada en halogenados y la anestesia total endovenosa las técnicas más empleadas para dicho fin. La técnica balanceada con halogenados consiste en administrar gases anestésicos a través de un circuito respiratorio y la administración de un medicamento opioide de manera intravenosa durante todo el acto quirúrgico. Por el contrario, la técnica endovenosa (TIVA, por su sigla en inglés de total intravenous anesthesia), consiste en la administración exclusiva de hipnóticos (propofol) y de opioides por un acceso venoso.
En Colombia, y según datos de la última encuesta nacional en 2017 sobre técnicas anestésicas, se encontró que el uso generalizado de la anestesia basada en gases se ubicaba en el 58,1 % frente a la TIVA con el 30,9 % de todas las anestesias generales administradas en el país 4.
De manera general, múltiples estudios han documentado los resultados de la TIVA sobre los halogenados sin encontrarse desenlaces clínicos consistentes entre ambas técnicas en población general no oncológica 5-14. Schraang et al. (5) en 2018 hicieron la revisión sistemática y el metaanálisis más grande realizado hasta el momento, con más de 200 ensayos clínicos incluidos, donde justamente se comparaban estas dos técnicas anestésicas, sin encontrar diferencias ni clínica ni estadísticamente significativas para los desenlaces más importantes en cirugía, exceptuando el menor impacto en el riesgo de náuseas y vómito postoperatorio (NVPO).
No obstante, no existe contundente literatura médica sobre la costo-efectividad de dichas tecnologías en los diferentes escenarios quirúrgicos; los pocos estudios de costo-reducción se realizaron hace más de 15 años y no evalúan el impacto sanitario de la implementación de estas técnicas en los países de elaboración 6-14.
En Colombia, esta falta de información y la presión para la toma de decisiones con respecto a la introducción de nuevas tecnologías anestésicas, hace necesaria la realización de estudios económicos que permitan identificar cuál de las dos técnicas anestésicas puede tener menor impacto en el costo de la atención del paciente quirúrgico.
El objetivo de este estudio es determinar los costos esperados basados en un caso tipo de la realización de una técnica anestésica basada en halogenados frente a una técnica basada en medicamentos intravenosos en pacientes adultos llevados a cirugía bajo anestesia general no cardiaca ni oncológica.
MATERIALES Y MÉTODOS
Modelo analítico
Se realizó un análisis de minimización de costos desde la perspectiva del sistema de salud colombiano. La población fueron pacientes adultos llevados a cirugía bajo anestesia general no cardiaca ni oncológica. El horizonte temporal que se adoptó fue la duración en la unidad de recuperación postanestésica (URPA), o hasta cumplir 6 horas de postoperatorio inmediato. Se empleó este horizonte dado que el interés de este estudio se centró en los costos asociados a la anestesia, más no en los resultados pos-quirúrgicos secundarios. Las alternativas que se consideraron fueron la técnica anestésica basada en halogenados balanceada con opioides tipo remifentanilo y la técnica de anestesia total endovenosa con propofol-remifentanilo. Dado el horizonte temporal corto, no se aplicó tasa de descuento.
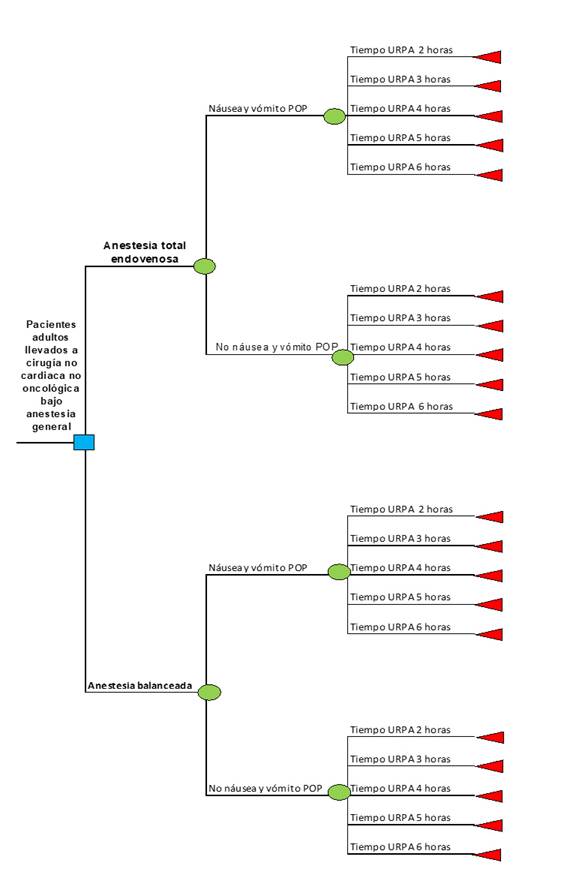
Debido a que no existe evidencia fuerte a favor de una técnica sobre otra en la mayoría de los modelos quirúrgicos, y que los desenlaces clínicos primarios no son diferentes entre ambas técnicas, el estudio está planteado en términos de evaluar solo los costos relacionados con la aplicación de ambas técnicas. En ese sentido, para la estimación de los costos, se realizó un árbol de decisiones reflejando las posibles rutas que puede tener un paciente que es sometido a un procedimiento anestésico de acuerdo con los eventos diferenciales entre ambas técnicas: presencia o no de náusea o vómito postoperatorio y el tiempo que toma el paciente en la URPA hasta el alta. Esta opción de análisis permitió generar una estructura lógica para el problema abordado e incorporar la evidencia de las alternativas que se están evaluando con el objetivo de comparar los entre ellas (Figura 1).
Probabilidades de transición
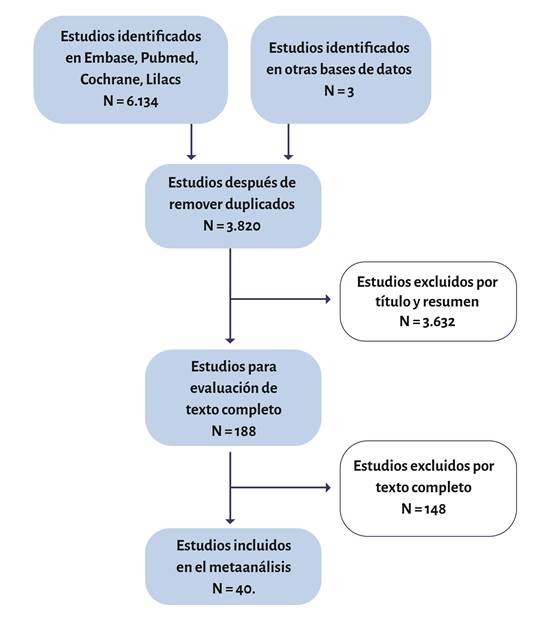
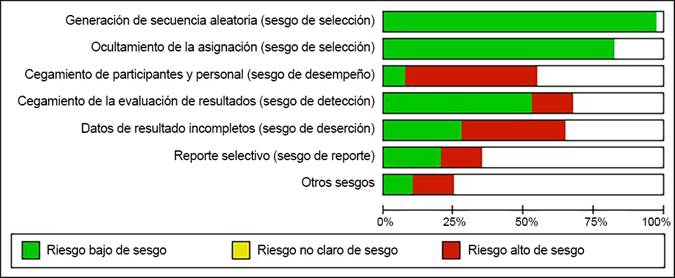
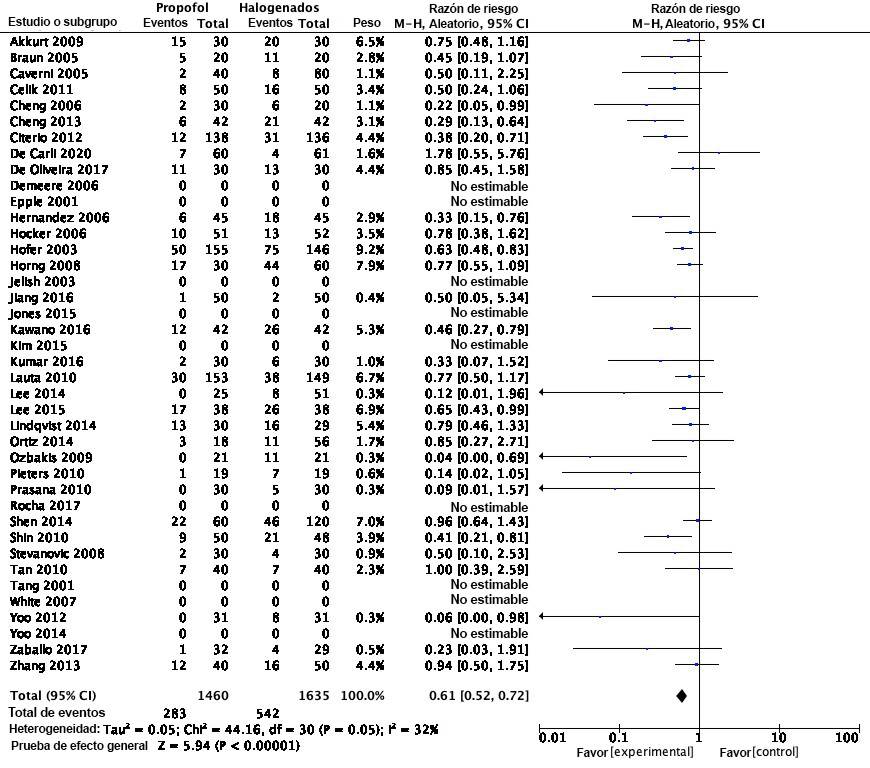
Las probabilidades de transición fueron extraídas a partir de una revisión sistemática de la literatura y metaanálisis realizada por el autor de este estudio, en la cual se analizaron ensayos clínicos derivados de las bases de datos más importantes: Medline, Embase y Cochrane Library. En el contenido suplementario se encuentra el flujograma de estudios, análisis de sesgos y el metaanálisis para el riesgo de NVPO.
Basados en esta revisión y en el posterior metaanálisis se encontró que el riesgo de presentar NVPO en TIVA y técnicas halogenadas fue de 0,61 IC del 95 % [0,52-0,72]. Es decir, que la técnica endovenosa reduce el riesgo del evento en 39 % comparado con la técnica basada en gases. El resultado fue consistente independientemente del tipo de halogenados empleados, tipo de intervención quirúrgica y la procedencia del paciente -ambulatorio u hospitalizado- (Contenido suplementario).
Posteriormente, y para determinar los tiempos URPA de acuerdo con la presencia o no del evento de NVPO, se analizó la evidencia de los estudios clínicos incluidos en la revisión sistemática anteriormente referenciada. No obstante, no fue posible determinar los tiempos de estancia cuando se dividen los grupos de acuerdo con la presencia o no del evento de NVPO. Por tal motivo, se realizó una nueva revisión de la literatura y se encontró un solo estudio de una gran cohorte que evaluó resultados clínicos de acuerdo con la presencia de NVPO 15. Este fue un estudio de cohorte prospectivo en el cual, mediante técnicas de emparejamiento y en diferentes modelos quirúrgicos, evaluaron no solo los tiempos de recuperación anestésica, sino los costos económicos derivados de la presencia o no NVPO. Considerando que este estudio fue metodológicamente bien realizado, con mediciones prospectivas y comparaciones con bajo riesgo de sesgos, y que justamente evaluó el impacto económico de este evento, los datos de tiempos de estancia en la URPA del presente estudio económico fueron tomados de dicho estudio.
En la Tabla 1 se muestran las probabilidades de presentación de los eventos que se están modelando en el árbol de decisión, basados en las recomendaciones metodológicas del manual de elaboración de evaluación económica del Instituto de Evaluación Económica en Salud (IETS) 16 y de las recomendaciones de Gidwai et al. 17 para convertir riesgos de eventos a probabilidades de ocurrencia de un evento basados en el metaanálisis realizado por el autor para la presencia o no de NVPO; así como del tiempo de estancia en URPA, el cual fue categorizado por horas -entre 2 horas de estancia hasta las 6 horas del horizonte temporal-. Esto se debe a dos factores: la facilidad de determinar las probabilidades en términos de intervalos de 60 minutos, y debido a que los costos de atención de un paciente que se encuentra en la URPA se realizan en horas de estancia y no en minutos.
Tabla 1 Parámetros (probabilidades) incluidos en el árbol de decisión.
| Parámetro | Valor esperado | Análisis de sensibilidada | |
|---|---|---|---|
| Mínimo | Máximo | ||
| Anestesia basada en halogenados | |||
| NVPO | 0,3315 | 0,3035 | 0,3595 |
| NoNVPO | 0,6685 | 0,6405 | 0,6965 |
| Anestesia endovenosa | |||
| NVPO | 0,1948 | 0,1745 | 0,2151 |
| NoNVPO | 0,8052 | 0,7849 | 0,8255 |
| Tiempo de estancia URPA y NVPO | |||
| 2 horas | 0,0577 | 0,037 | 0,078 |
| 3 horas | 0,1732 | 0,1412 | 0,2102 |
| 4 horas | 0,3016 | 0,2622 | 0,3403 |
| 5 horas | 0,2832 | 0,2434 | 0,3217 |
| 6 horas | 0,1842 | 0,1535 | 0,2211 |
| Tiempo de estancia URPA y No NVPO | |||
| 2 horas | 0,1663 | 0,1346 | 0,2018 |
| 3 horas | 0,4016 | 0,3641 | 0,4436 |
| 4 horas | 0,3372 | 0,303 | 0,3821 |
| 5 horas | 0,0878 | 0,0616 | 0,1123 |
| 6 horas | 0,0072 | 0,002 | 0,0233 |
a. Los datos mínimo y máximo de las probabilidades provienen de los diferentes intervalos de confianza del 95 % para los diferentes estimadores; NVPO: náusea y vómito postoperatorio. Fuente: Autor.
Costos
El cálculo de costos médicos directos de cada intervención partió de la identificación, medición y cuantificación de los recursos generadores de gasto consumidos. Para ello se emplearon dos estrategias de costeo: la primera fue la construcción de un caso tipo y la segunda fue el microcosteo. El caso tipo se construyó con base en las características clínicas y el modelo quirúrgico más reportado en los estudios clínicos que fueron evaluados en el presente estudio: paciente adulto de 40 años, 70 kg de peso, 168 cm de estatura, llevado a colecistectomía laparoscópica con un tiempo quirúrgico de 2 horas. Dicho caso fue validado en consenso por tres anestesiólogos expertos en ambas técnicas. El supuesto del caso base fue que el consumo anestésico es directamente proporcional al tiempo quirúrgico en ambas intervenciones y que los costos fijos quirúrgico son similares en las dos técnicas.
Una vez identificados los costos, estos se dividieron en dos grandes grupos. El primer grupo fueron costos fijos, derivados de los derechos de sala, honorarios médicos, materiales quirúrgicos y estancia en URPA. Para su cuantificación y medición se siguió la recomendación del manual metodológico del IETS 16, por lo que se empleó el manual tarifario del Instituto de Seguro Social (ISS) 2001 con ajuste del 30 % al 2012; para el ajuste al 2020 se empleó el promedio del índice de precios al consumidor (IPS) informado por el DANE para los últimos 5 años. Para los valores mínimos y máximos se tomó como valor mínimo el 25 % de valor ISS y para el valor máximo el 45 % ISS.
El otro grupo de costos fueron los costos variables, representados por medicamentos, insumos y tecnologías empleadas. Para la identificación y cuantificación se empleó el consenso de expertos, conformado por tres anestesiólogos expertos en el manejo de estas técnicas, y el uso de simuladores anestésicos: para el grupo halogenados se empleó el software Gasman® 18 y para el grupo TIVA se empleó el Rugloop® con los parámetros clínicos del caso base y los recomendaciones de la Word Federation of Society of Anesthesiology 2019 (WFSA) 19) para la administración, vigilancia y control de la técnica TIVA. La estimación del costo de medicamentos se obtuvo del Sistema de Información de Precios de Medicamentos (SISMED) para el periodo 2020. Los precios de cada medicamento fueron ponderados de acuerdo con su participación en el mercado, y se obtuvieron precios mínimos y máximos para las dosis empleadas en el caso base. Para la medición y cuantificación de insumos y tecnologías para la administración anestésica se empleó la estrategia de microcosteo usando tarifas de mercado, en las cuales se incluyeron dos centros asistenciales de Medellín: la IPS Universitaria Universidad de Antioquia y el Hospital Universitario San Vicente Fundación. Se incluyeron estos centros dado que son referencia en la región y tienen experiencia en las técnicas analizadas.
Modelo econométrico
El costo variable de las técnicas (medicamentos, insumos, y tecnologías) se ponderó de acuerdo con la frecuencia de uso de estos. Esta frecuencia fue consultada y validada por el grupo de tres anestesiólogos expertos. Para el cálculo final del costo se empleó la fórmula recomendad por el IETS 16:
Donde, n es número de recursos empleados, Cl es el costo del i-ésimo procedimiento, Ql es la cantidad i-ésima del recurso consumido; y fi es la frecuencia de uso i-ésimo recurso generador gasto.
Análisis de incertidumbre
Se realizaron análisis de sensibilidad tanto determinístico como probabilístico. En el análisis determinístico se modificaron los costos de acuerdo con los intervalos de confianza de las incidencias de NVPO y las probabilidades de estancia en URPA, así como el sitio de intervención quirúrgica: mediana y alta complejidad. Adicionalmente se evaluó el escenario en donde la técnica endovenosa no se realizará empleando sistemas de TCI, sino equipo de infusión volumétrica convencional. Los resultados se presentan en un gráfico de tornado (Figura 2).
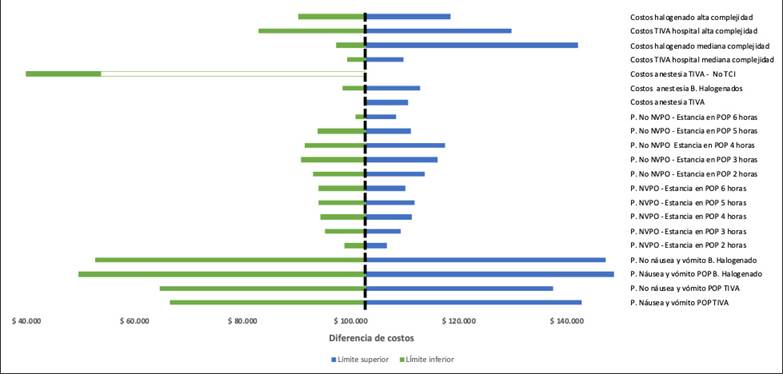
NVPO: náusea y vómito postoperatorio; P: probabilidad; TCI: target controlled infution; TIVA: total intravenous anesthesia. Fuente: Autor.
Tabla 2 Gráfico de tornado: análisis determinístico.
Para la construcción del análisis probabilístico se asumió distribución (3 para las probabilidades de NVPO, con parámetros n y N. Para los costos se generó una distribución y tomando los valores a y (3 de los costos de cada intervención anestésica. Se analizó el impacto de la incidencia de NVPO en el costo de cada intervención mediante 1.000 simulaciones de Montecarlo.
Adicionalmente, se calculó la razón de costo-efectividad incremental de la técnica TIVA para disminuir al menos un episodio de NVPO, mediante la relación de las diferencias entre la incidencia de NVPO y costo neto de ambas técnicas anestésicas sin incluir los costos asociados al manejo de las NVPO y las estancia en la URPA.
La construcción del árbol de decisión y el costeo de cada intervención se realizó en el programa Microsoft® Excel 2020. Todos los costos se presentan en pesos colombianos. Desde el punto de vista ético, este estudio no utilizó datos de pacientes de forma directa y ante la regulación nacional actual se clasificó como un estudio de bajo riesgo.
RESULTADOS
Para el caso tipo propuesto, la técnica de anestesia endovenosa genera un costo de $1.811.218 mientras que la técnica basada en halogenados genera un costo de $1.708.500, con un costo incremental por paciente que es llevado a TIVA de $102.718. En la Tabla 2 se presentan los costos de acuerdo con cada intervención, el tiempo que el paciente pasa en una URPA y el nivel de atención en donde se realiza el procedimiento.
Tabla 2 Costos de cada intervención.
| Tiempo URPA | 2 horas URPA ($) | 3 horas URPA ($) | 4 horas URPA ($) | 5 horas URPA ($) | 6 horas URPA ($) |
|---|---|---|---|---|---|
| Hospitales de mediana complejidad | |||||
| B. Halogenados | |||||
| Mínimo | 1.405.731 | 1.468.542 | 1.531.353 | 1.594.164 | 1.656.974 |
| Caso base | 1.547.254 | 1.615.806 | 1.684.357 | 1.752.909 | 1.821.461 |
| Máximo | 1.619.992 | 1.692.075 | 1.764.159 | 1.836.242 | 1.908.325 |
| TIVA | |||||
| Mínimo | 1.508.173 | 1.570.983 | 1.633.794 | 1.696.605 | 1.759.416 |
| Caso base | 1.654.879 | 1.723.430 | 1.791.982 | 1.860.534 | 1.929.085 |
| Máximo | 1.730.590 | 1.802.673 | 1.874.756 | 1.946.839 | 2.018.923 |
| Hospitales de alta complejidad | |||||
| B. Halogenados | |||||
| Mínimos | 1.431.064 1.506.542 | 1.582.019 | 1.657.496 | 1.732.974 | |
| Caso base | 1.574.903 | 1.657.278 | 1.739.654 | 1.822.030 | 1.904.406 |
| Máximo | 1.626.780 | 1.702.258 | 1.777.735 | 1.853.212 | 1.928.690 |
| TIVA | |||||
| Mínimo | 1.533.506 | 1.608.983 | 1.684.460 | 1.759.938 | 1.835.415 |
| Caso base | 1.682.527 | 1.764.903 | 1.847.279 | 1.929.655 | 2.012.031 |
| Máximo | 1.759.663 | 1.846.282 | 1.932.902 | 2.019.522 | 2.106.141 |
URPA: unidad de recuperación postanetésica; TIVA: anestesia total endovenosa. Fuente: Autor.
En el análisis determinístico se encontró que la principal variable que puede influir en la diferencia de costos entre ambas técnicas es el riesgo de presentar NVPO, de manera que el aumento de la incidencia del evento NVPO aumenta el costo de la atención en ambas intervenciones de manera directa. Adicionalmente, se encontró que más del 50 % de la diferencia de costos a favor de las técnicas de halogenados está explicada por el uso de las tecnologías TCI (target controlled infution) en las intervenciones con TIVA (Figura 2).
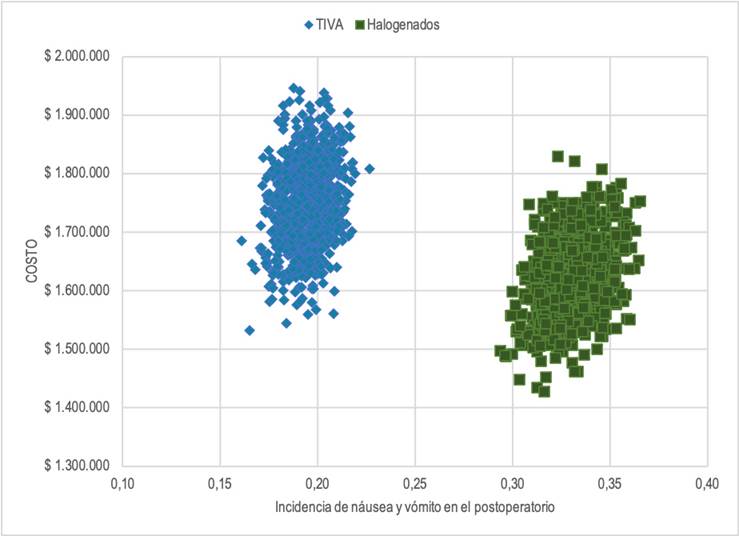
En los análisis probabilísticos, sin embargo, se encontró que, en la mayoría de las simulaciones, las diferencias de costos pueden llegar a ser de cero pesos cuando la diferencia del riesgo de NVPO entre ambas técnicas es amplia, tal y como ocurre con el caso base (Figura 3).
La razón incremental de costo-efectividad entre TIVA y anestesia balanceada para NVPO fue de $7.687; es decir, se requieren $7.687 para evitar al menos un episodio adicional de NVPO cuando se usa TIVA comparado con anestesia con halogenados.
DISCUSIÓN
El manejo perioperatorio del paciente llevado a cirugía implica la administración de alguna técnica anestésica que permita la ejecución del procedimiento quirúrgico. Las técnicas de anestesia general clásicamente son las que más se usan para lograr este objetivo, y de ellas, las técnicas basadas en halogenados y las técnicas endovenosas son las más empleadas. Una de las preocupaciones más recurrentes de los prestadores de servicios de salud es la forma de disminuir los costos y mejorar la eficiencia de las actividades que generan alto impacto en los gastos de la institución de salud y, por ende, al sistema de salud mismo, como son los procedimientos quirúrgicos. Desde esa perspectiva, una de las preguntas más recurrentes en la práctica anestésica es justamente cuál de las dos técnicas anestésicas puede tener menores costos en la atención perioperatoria del paciente quirúrgico, toda vez que existe la creencia de que la administración de una técnica basada en medicamentos endovenosos puede ser más costosa en el sentido de que su administración requiere un mayor uso de dispositivos y tecnologías comparado con las técnicas basadas en gases anestésicos 4. De hecho, bajo ese argumento, se ha generado una barrera en la implementación de una técnica anestésica altamente versátil, sobre todo en pacientes quirúrgicos electivos ambulatorios.
El presente estudio tuvo como objetivo justamente determinar y comparar el costo esperado de la administración de estas dos técnicas anestésicas sobre la base de que ambas son altamente efectivas y con riesgo comparable de complicaciones relacionadas al acto anestésico. En ese sentido, se realizó un estudio de minimización de costos.
Los resultados de este estudio muestran que la diferencia del costo promedio incremental entre ambas técnicas anestésicas es de $102.718 por paciente que es llevado a cirugía no cardiaca, no oncológica.
Cuando se contextualiza este resultado con los análisis de incertidumbre, las diferencias de costos de ambas técnicas varían de acuerdo con el riesgo de ocurrencia de NVPO, de manera tal que a mayor riesgo de NVPO mayor diferencia en el costo entre ambas técnicas, mientras que a menor riesgo o probabilidad de NVPO en ambos grupos, la diferencia de costos entre ambas se reduce de manera importante.
No obstante, cuando se analizan de manera estocástica los resultados, se encuentra que a pesar de que existe una alta consistencia en las incidencias del evento NVPO, los costos asociados a cada técnica anestésica tienen una variación muy similar entre ambas. Esto lleva a que la diferencia de costos de las intervenciones analizadas sea incluso de cero pesos en más del 50 % de las simulaciones realizadas y cuando la diferencia del riesgo de NVPO aumenta.
Es de anotar que aunque la técnica endovenosa claramente es una técnica potencialmente costo-efectiva para la prevención de NVPO, con una razón incremental de costo-efectividad de $ 7.787, el costo final de la intervención está determinado por el tiempo que el paciente pasa en la URPA secundario a este evento, lo que explica finalmente porqué siendo una técnica más costosa, a la larga, el costo adicional en que se incurre cuando se administra TIVA es compensado por el costo ahorrado en menores tiempos de estancia en la URPA, tal como se observa en el modelo de análisis empleado en este estudio. Adicionalmente, se encontró que no existen mayores diferencias entre los costos de las intervenciones cuando estas se realizan en centros de mediana y de alta complejidad.
Otro hallazgo relevante en este análisis fue la capacidad que tienen los sistemas de infusión controlada por objetivo (TCI) de afectar de manera sustancial la diferencia de costos entre las dos técnicas. Si se eliminara el costo de los sistemas de TCI en la TIVA, la diferencia de costos entre ambas técnicas sería casi 60 % menor. En ese sentido, se espera que a medida que el costo de este tipo de sistemas disminuya, no solo sea mayor la utilización de esta técnica, sino que, incluso, el costo pueda ser sustancialmente menor que el de las técnicas anestésicas genéricas basadas en halogenados.
Estos resultados contrastan de manera sustancial con los estudios de reducción de costos que fueron anidados en cuatro ensayos clínicos. Hasta el momento, solo hay cuatro estudios de minimización de costos publicados sobre el tema, todos ellos con más de una década de su realización 10-13. Los cuatro estudios, no solo no especifican los modelos econométricos empleados, sino que reportan altas diferencias de costos entre las técnicas estudiadas a favor de los halogenados. Esto puede explicarse porque la introducción de las tecnologías necesarias para la administración de anestesia endovenosa y la neuromonitorización solo comenzaron a ser comercialmente disponibles de manera masiva hasta hace 20 años, lo que llevó a que el costo de las técnicas endovenosas fuera sustancialmente mayor con relación a los halogenados. Sin embargo, hasta la fecha no se han realizado estudios económicos completos en otros países que permitan hacer comparaciones directas o indirectas de costos entre técnicas anestésicas y que sean una referencia de comparación con los resultados reportados en estos estudios.
Las probabilidades sobre las cuales se realizó el modelo de decisión se basan en estudios clínicos controlados en donde las técnicas anestésicas, los riesgos basales y la prevención de NVPO fueron completamente controlados, por lo que es probable que este evento esté sub o sobre dimensionado de acuerdo, justamente, con las características propias del paciente y la intervención quirúrgica.
No existen estudios nacionales que permitan determinar con certeza cuánto tiempo permanece en promedio un paciente en la URPA, y cómo se afecta este tiempo de acuerdo con los diferentes eventos que condicionan su recuperación. Esta variable puede eventualmente condicionar el costo final de una técnica sobre otra.
El modelo sobre el cual se construyó el caso tipo asume que la administración anestésica se realiza con máximos estándares y siguiendo las recomendaciones para su realización. En ese sentido, este modelo no evalúa la variabilidad causada por la administración diferencial entre anestesiólogos en cuanto a dosificación, medicamentos anestésicos empleados, y técnica empleada. De manera similar, la cuantificación anestésica del caso base fue derivada de simuladores anestésicos, dado que estos daban una mejor aproximación de los volúmenes anestésicos empleados; sin embargo, estos pueden carecer de precisión cuando se aplican variables clínicas y técnicas que no son controladas por dichos simuladores.
El costeo de procedimientos anestésicos en Colombia presenta un reto mayor por varias razones: los manuales tarifarios específicos anestésicos creados por las sociedades científicas (por ejemplo, el de la Sociedad Antioqueña de Anestesiología) no hacen parte regular de los contratos de prestación de servicios entre EAPB y las diferentes IPS del país; la gran mayoría de las IPS del país desconocen los costos generados por la administración anestésica diferentes a los honorarios del personal asistencial, por lo que el uso de técnicas de microcosteo, aunque puede ser una muy buena aproximación del costo real de una técnica anestésica, está marcadamente limitada justamente por la variabilidad entre diferentes IPS. En el caso de este estudio, es posible que las técnicas de microcosteo basado en solo dos centros asistenciales y en tarifas del mercado puede sub o sobreestimar el costo total de una anestesia
En conclusión, desde la perspectiva del sistema de salud colombiano, y bajo la premisa de que no existen diferencias clínicas perioperatorias significativas en pacientes llevados a cirugía no cardiaca ni oncológica bajo anestesia general, aunque puede existir una leve diferencia promedio de costos en la administración de anestesia total endovenosa frente a la anestesia basada en halogenados a favor de esta última, esta diferencia puede ser de cero pesos cuando la diferencia del riesgo de NVPO es alta y cuando el costo de la tecnología TCI es bajo.
RESPONSABILIDADES ÉTICAS
Aval de comité de ética
Este estudio fue aprobado por el Comité de Ética del Hospital Universitario San Vicente Fundación en reunión realizada el 15 de enero del 2021, según consta en el acta número 02-2021; y el Comité de Ética de la IPS Universitaria en reunión realizada el 15 de diciembre del 2020, según consta en el acta número 155.
Protección de personas y animales
El autor declara que para esta investigación no se han realizado experimentos en seres humanos ni en animales. El autor declara que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Agradecimiento
Al grupo de investigación en medicina perioperatoria GRIMPA de la Universidad de Antioquia por su apoyo durante el desarrollo del estudio.
REFERENCIAS
1. Lemanu DP Singh PP Stowers MDJ, Hill AG. A systematic review to assess cost effectiveness of enhanced recovery after surgery programmes in colorectal surgery. Vol. 16, Colorectal Disease. Blackwell Publishing Ltd; 2014. p. 338-46. [ Links ]
2. Stowers MDJ, Lemanu DP Hill AG. Économie de la santé et programmes de Récupération rapide après la chirurgie. Can J Anesth. 2015;62(2):219-30. doi: https://doi.org/10.1007/s12630-014-0272-0 [ Links ]
3. Grupo Banco Mundial. Cantidad de procedimientos quirúrgicos (por cada 100 000 habitantes) - Colombia [Internet]. [citado: 2020 oct. 28]. Disponible en: Disponible en: https://datos.banco-mundial.org/indicador/SH.SGR.PROC.P5?locations=CO&view=chart [ Links ]
4. Echeverry-Marín PC, Arévalo J, Pinzón P, Vanegas-Saavedra A, Leguizamón M. Uso de la anestesia total intravenosa en Colombia: encuesta nacional dirigida a anestesiólogos activos en Colombia. Colombian Journal of Anestesiology. 2017;45(2):122-7. doi: https://doi.org/10.1016/j.rca.2017.02.005 [ Links ]
5. Schraag S, Pradelli L, Alsaleh AJO, Bellone M, Ghetti G, Chung TL, et al. Propofol vs. inhalational agents to maintain general anaesthesia in ambulatory and in-patient surgery: A systematic review and meta-analysis. BMC Anesthesiol; 2018;18(162). doi: https://doi.org/10.1186/s12871-018-0632-3. [ Links ]
6. Elliott Payne JK, Moore LM, Davies NJN, Harper AS, St Leger EW, Moore GMM, et al. Which anaesthetic agents are cost-effective in day surgery? Literature review, national survey of practice and randomised controlled trial. Health Technol Assess. 2002;6(30):1-264. doi: https://doi.org/10.3310/hta6300. [ Links ]
7. Tang J, Chen L, White PF, Watcha MF, Wender RH, Naruse R, et al. Recovery profile, costs, and patient satisfaction with propofol and sevoflurane for fast-track ofice-based anesthesia. Anesthesiology. 1999;91(1):253-61. doi: https://doi.org/10.1097/00000542-199907000-00034. [ Links ]
8. Epple J, Kubitz J, Schmidt H, Motsch J, Ttiger BÈ, Martin E, et al. Comparative analysis of costs of total intravenous anaesthesia with propofol and remifentanil vs. balanced anaesthesia with isofurane and fentanyl. Eur J Anaesthesiol. 2001;18(1):20-8. doi: https://doi.org/10.1046/j.1365-2346.2001.00764.x. [ Links ]
9. Fombeur PO, Tilleul PR, Beaussier MJ, Lorente C, Yazid L, Lienhart AH. Cost-effectiveness of propofol anesthesia using target-controlled infusion compared with a standard regimen using desflurane. Am J Health Syst Pharm. 2002;59(14):1344-50. doi: https://doi.org/10.1093/ajhp/59.14.1344. [ Links ]
10. Struys MMRF, Somers AAL, Van Den Eynde N, Herregods LLG, Dyzers D, Robays HM, et al. Cost-reduction analysis of propofol versus sevoflurane: maintenance of anaesthesia for gynaecological surgery using the bispectral index. Eur J Anaesthesiol . 2002;19(10):727-34. doi: https://doi.org/10.1017/s0265021502001187. [ Links ]
11. Dolk A, Cannerfelt R, Anderson RE, Jakobsson J. Inhalation anaesthesia is cost-effective for ambulatory surgery: a clinical comparison with propofol during elective knee arthroscopy. Eur J Anaesthesiol . 2002;19(2):88-92. doi: https://doi.org/10.1017/s0265021502000157. [ Links ]
12. Demeere JL, Merckx C, Demeere N. Cost minimisation and cost effectiveness in anaesthesia for total hip replacement surgery, in Belgium? A study comparing three general anaesthesia techniques. Acta Anaesthesiol Belg. 2006;57(2):145-51. [ Links ]
13. Stevanovic PD, Petrova G, Miljkovic B, Scepanovic R, Perunovic R, Stojanovic D, et al. Low fresh gas flow balanced anesthesia versus target controlled intravenous infusion anesthesia in laparoscopic cholecystectomy: A cost-minimization analysis. Clin Ther. 2008;30(9):1714-25. doi: https://doi.org/10.1016/j.clinthera.2008.09.009. [ Links ]
14. Kumar G, Stendall C, Mistry R, Gurusamy K, Walker D. A comparison of total intravenous anaesthesia using propofol with sevoflurane or desflurane in ambulatory surgery: Systematic review and meta-analysis. Anaesthesia. 2014;69(10):1138-50. doi: https://doi.org/10.1111/anae.12713. [ Links ]
15. Parra-Sánchez I, Abdallah R, You J, Fu AZ, Grady M, Cummings K, et al. A time-motion economic analysis of postoperative nausea and vomiting in ambulatory surgery. Can J Anesth . 2012;39(4)366-75. doi: https://doi.org/10.1007/s12630-011-9660-x [ Links ]
16. Instituto de Evaluación Tecnológica en Salud. Manual para la elaboración de evaluaciones económicas en salud [Internet]. [citado: 2020 oct 28]. Bogotá D.C.: IETS; 2014. Disponible en: Disponible en: http://www.iets.org.co/Archivos/64/Manual evaluacion economica.pdf [ Links ]
17. Gidwani R, Russell LB. Estimating transition probabilities from published evidence: A tutorial for decision modelers. Pharmacoeconomics. 2020;38(11):1153-64. doi: https://doi.org/10.1007/s40273-020-00937-z. [ Links ]
18. Philip JH. Gas Man® - An example of goal oriented computer-assisted teaching which results in learning. Int J Clin Monit Comput. 1986;3(3):165-73. doi: https://doi.org/10.1007/BF01716358. [ Links ]
19. Nimmo AF, Absalom AR, Bagshaw O, Biswas A, Cook TM, Costello A, et al. Guidelines for the safe practice of total intravenous anaesthesia (TIVA): Joint Guidelines from the Association of Anaesthetists and the Society for Intravenous Anaesthesia. Anaesthesia. 2019;74(2):211-24. doi: https://doi.org/10.1111/anae.14428. [ Links ]
Asistencia para el estudio Profesores del grupo de investigación en economía de la salud (GES) de la Universidad de Antioquia y al programa de especialización en evaluación económica de la Universidad de Antioquia.
¿Como citar este artículo? Casas-Arroyave FD. Total intravenous anesthesia vs inhalational anesthesia in patients undergoing surgery under general anesthesia. Cost-minimization study. Colombian Journal of Anesthesiology. 2022;50:e1023.
MATERIAL COMPLEMENTARIO
Material complementario 1. Flujograma PRISMA de estudios incluidos en el metaanálisis para eventos incluidos en el árbol de decisión.
Material complementario 2. Resumen de riesgos de los estudios incluidos en la revisión para eventos modelados.
Material complementario 3. Forrest Plot para estudios de náusea y vómito POP
Material complementario 4. Tabla de análisis de subgrupos de los estudios incluidos.
| Desenlace/ subgrupo | N.° de estudios | N.° de pacientes | Media del efecto (modelo estadístico) | Estimación del efecto (IC del 95 %) | Decisión a favor |
|---|---|---|---|---|---|
| NVPO | 40 | 3.095 | RR (M-H, RE) | 0,61 [0,52, 0,72] | P |
| Sevoflurane | 30 | 2.320 | RR (M-H, RE) | 0,55 [0,49, 0,61] | P |
| Desflurane | 7 | 542 | RR (M-H, RE) | 0,53 [0,44, 0,64] | P |
| Isoflurano | 3 | 233 | RR (M-H, RE) | 0,81 [0,72, 0,92] | P |
| Mujeres | 22 | 1.702 | RR (M-H, RE) | 0,56 [0,49, 0,65] | P |
| Mixtos | 18 | 1.393 | RR (M-H, RE) | 0,62 [0,53, 0,73] | P |
| Laparoscópico | 25 | 1.935 | RR (M-H, RE) | 0,62 [0,53, 0,72] | P |
| Otro tipo de cirugías | 15 | 1.160 | RR (M-H, RE) | 0,60 [0,51, 0,71] | P |
| Pacientes ambulatorios | 27 | 2.089 | RR (M-H, RE) | 0,82 [0,71, 0,94] | P |
| Paciente hospitalizado | 13 | 1.006 | RR (M-H, RE) | 0,72 [0,61, 0,96] | P |
| TCI | 11 | 852 | RR (M-H, RE) | 0,65 [0,58, 0,72] | P |
| No TCI | 29 | 2.243 | RR (M-H, RE) | 0,57 [0,52, 0,65] | P |
| Monitoría EEG | 9 | 697 | RR (M-H, RE) | 0,72 [0,60, 0,81] | P |
| No monitoría EEG | 31 | 2.398 | RR (M-H, RE) | 0,68 [0,56, 0,79] | P |
| Náusea | 35 | 2.708 | RR (M-H, FE) | 0,64 [0,55, 0,75] | P |
| Vómito | 31 | 2.398 | RR (M-H, FE) | 0,64 [0,54, 0,75] | P |
| Tiempo de estancia URPA (minutos) | 21 | 2.653 | DM (IV, RE) | -2,91 [-5,47, -0,35] | P |
| Sevoflurane | 12 | 1.009 | DM (IV, RE) | -4,99 [-8,81, -1,17] | P |
| TCI | 8 | 920 | DM (IV, RE) | -2,51 [-6,70, 1,68] | NS |
| No TCI | 12 | 1.649 | DM (IV, RE) | -2,64 [-7,30, 2,02] | NS |
| Ambulatorio | 9 | 1.381 | DM (IV, RE) | -4,75 [-11,43, 1,94] | NS |
| Hospitalizado | 12 | 1.272 | DM (IV, RE) | 0,03 [-1,39, 1,44] | NS |
DM: diferencia de medias; EEG: electroencefalograma; IC: intervalo de confianza; IV: inverso de la varianza; M-H: mantel-hanzel; NS: no significancia; NVPO: náusea y vómito postoperatorio; RE: random effect; RR: riesgo relativo; TCI: target controlled infusion; URPA: unidad de recuperación postanestésica. Fuente: Autor.
Material complementario 5. Estudio incluido para determinar tiempo de estancia en URPA.
| Autores | Diseño | Número | Comparadores | Desenlaces |
|---|---|---|---|---|
| Parra, I; Abdallah, R; Jing, Y. 2012 (15). | Cohorte prospectiva. | 100 | Pacientes con NVPO vs. Pacientes sin NVPO | - Incidencia NVPO. - Tiempo de recuperación URPA. - Costos sanitarios directos. - Readmisión hospitalaria. - Satisfacción POP. - Días de pérdida laboral. |
NVPO: náusea y vómito postoperatorio; POP: postoperatorio; URPA: unidad de recuperación postanestésica. Fuente: Autor.
Material complementario 6. Tiempo de estancia en la URPA en los pacientes que presentan NVPO vs. No NVPO (15).
| Variable | No NVPO (N = 51) | NVPO (N = 49) | Valor de pa |
|---|---|---|---|
| Tiempo de estancia y recuperación POP, minutos; Med, (RIQ). | 171 min (141-212) | 234 min (188-287) | < 0,001 |
a: prueba U de Mann Whitney para dos medianas. NVPO: náusea y vómito postoperatorio; POP: postoperatorio; URPA: unidad de recuperación posanestésica; RIQ: Rango interquiartílico. Fuente: Autor.
Recibido: 23 de Mayo de 2021; Aprobado: 20 de Octubre de 2021; : 19 de Enero de 2022











 text in
text in