Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347On-line version ISSN 2256-2087
Rev. colomb. anestesiol. vol.50 no.4 Bogotá Oct./Dec. 2022 Epub Oct 22, 2022
https://doi.org/10.5554/22562087.e1037
Artículo original
Medición del poder mecánico durante ventilación mecánica en pacientes críticamente enfermos con SARS-CoV-2, Estudio de cohorte
a Medicina Crítica y Cuidados Intensivos, Universidad Tecnológica de Pereira. Pereira, Colombia.
b Grupo Investigación de Medicina Crítica y Cuidados Intensivos GIMCCI. Universidad Tecnológica de Pereira, Colombia. Pereira, Colombia.
c Fundación Universitaria Autónoma de las Américas. Pereira, Colombia.
d Clínica Los Rosales. Pereira, Colombia.
e Facultad de Ciencias de la Salud. Programa Medicina. Universidad Tecnológica de Pereira. Pereira, Colombia.
Introducción:
La lesión pulmonar inducida por la ventilación mecánica (LPIVM) depende, entre otras variables, de la cantidad de energía -medida en Joules- por unidad de tiempo transferida desde el ventilador al paciente, también llamada poder mecánico. El poder mecánico es una variable de desarrollo, posiblemente asociada a los desenlaces en pacientes sometidos a ventilación.
Objetivo:
Describir el valor del poder mecánico en pacientes con infección por SARS-CoV-2 y ventilados por otras causas y la relación entre días de ventilación mecánica, estancia en la UCI y mortalidad.
Métodos:
Estudio multicéntrico, analítico y observacional de cohorte realizado en pacientes con diagnóstico de infección por SARS-CoV-2 que requirieron soporte ventilatorio mecánico invasivo y pacientes ventilados por otras causas, durante más de 24 horas.
Resultados:
La cohorte incluyó 91 pacientes que recibieron ventilación mecánica en 3 centros de tercer nivel de la ciudad de Pereira, Colombia. El valor promedio del poder mecánico obtenido fue 22,7 ± 1 Joules/min. En el grupo de pacientes con infección por SARS-CoV-2 el valor obtenido fue mayor (26,8 ± 9), comparado con el grupo de pacientes sin infección por SARS-CoV-2 (18,2 ± 1) (p <0,001).
Conclusiones:
El poder mecánico es una variable importante a tener en cuenta en el monitoreo de la ventilación mecánica. El presente estudio encontró un valor promedio de poder mecánico de 22,7±1 Joules/min, siendo mayor en los pacientes con infección por SARS-CoV-2 en relación con más días de ventilación mecánica y estancia en UCI más prolongada.
Palabras clave: Síndrome de dificultad respiratoria; Respiración artificial; Infección por SARS-CoV-2; Coronavirus; Cuidado crítico; Anestesiología
Introduction:
The ventilator-induced lung injury (VILI) depends on the amount of energy per minute transferred by the ventilator to the lung measured in Joules, which is called mechanical power. Mechanical power is a development variable probably associated with outcomes in ventilated patients.
Objective:
To describe the value of mechanical power in patients with SARS-CoV-2 infection and ventilated for other causes and its relationship between days of mechanical ventilation, length of stay in the intensive care unit (ICU), and mortality.
Methods:
A multicenter, analytical, observational cohort study was conducted in patients with SARS-CoV-2 infection who required invasive mechanical ventilation and patients ventilated for other causes for more than 24 hours.
Results:
The cohort included 91 patients on mechanical ventilation in three tertiary care centers in the city of Pereira, Colombia. The average value of the mechanical power found was 22.7 ± 1 Joules/ min. In the subgroup of patients with SARS-CoV-2 infection, the value of mechanical power was higher 26.8 ± 9 than in the subgroup of patients without a diagnosis of SARS-CoV-2 infection 18.2 ± 1 (p <0.001).
Conclusions:
Mechanical power is an important variable to consider during the monitoring of mechanical ventilation. This study found an average value of mechanical power of 22.7 ± 1 Joules/min, being higher in patients with SARS-CoV-2 infection related to longer days of mechanical ventilation and a longer stay in the ICU.
Keywords: Respiratory distress syndrome; Artificial respiration; SARS-CoV-2 infection; Coronavirus; Critical care; Anesthesiology
¿Qué sabemos acerca de este problema?
- La lesión pulmonar inducida por la ventilación mecánica (LPIVM) se origina a partir del intercambio de energía o el poder mecánico entre el ventilador y el parénquima pulmonar, entre otros factores.
- El poder mecánico también se asocia con mortalidad en la UCI, con mortalidad a 30 días y con el número de días sin ventilación mecánica, incluso con un bajo volumen corriente. Los valores elevados de poder mecánico (PM) también se asociaron con mortalidad hospitalaria.
- Un poder mecánico superior a 17 Joules/min da lugar a un riesgo creciente y constante, como se reporta en la literatura.
¿Qué aporta este estudio de nuevo?
- Este estudio evalúa los desenlaces químicos relacionados con el poder mecánico en pacientes ventilados por diferentes causas, incluyendo a pacientes con infección por SARS-CoV-2, en el contexto de la pandemia.
- A pesar de algunas brechas en el conocimiento, hay evidencia de que las variables del poder mecánico deberán gestionarse con precaución, para proporcionar una ventilación mecánica segura y generar menos energía o transmisión del poder mecánico al parénquima pulmonar ya lesionado durante cada respiración, evitando así el aumento exponencial de la LPIVM.
INTRODUCCIÓN
La falla respiratoria aguda es una de las principales razones de ingreso a la unidad de cuidados intensivos (UCI) y la ventilación mecánica es el abordaje para mantener la función respiratoria, hasta la resolución de la condición clínica1. Los principios de la ventilación mecánica son mejorar el intercambio gaseoso, disminuir el esfuerzo respiratorio del paciente y ganar tiempo mientras se reestablece la fisiología respiratoria y sistémica. La decisión de ventilar a un paciente dependerá de múltiples factores 1 y tiene indicaciones precisas. La ventilación mecánica se prescribe para cumplir las metas terapéuticas y debe ser monitoreada y controlada para limitar efectos potencialmente dañinos, que forman parte del concepto de lesión pulmonar inducida por la ventilación mecánica (LPIVM)2,3.
Además del mecanismo responsable por la lesión, debe tomarse en consideración la heterogeneidad del pulmón enfermo, lo cual determina la presencia de variaciones regionales de las unidades alveolares colapsadas u ocupadas y las regiones alveolares distendidas, sometiendo a ciertas áreas del pulmón a mayor estrés y colapso cíclico.
Los determinantes de la LPIVM son las presiones administradas, el volumen y el flujo, además del número de veces que se administran estas variables por unidad de tiempo4. Se ha dicho que la LPIVM depende de la cantidad de energía administrada por minuto al pulmón por el ventilador, medida en Joules, denominada poder mecánico2) (5)(6. La energía se usa principalmente para superar la resistencia de la vía aérea y expandir la pared torácica; dicha energía también puede generar daño celular7-9.
Nuestro objetivo fue describir el valor del poder mecánico en pacientes con infección por SARS-CoV-2 y ventilados por otras causas y su relación con el número de días en ventilación mecánica, días de estancia en UCI y mortalidad, en pacientes que recibieron ventilación mecánica con volumen controlado, durante más de 24 horas en tres unidades de cuidados intensivos en Pereira, entre julio y agosto de 2020. Como objetivo secundario, se describen los parámetros demográficos, clínicos y ventilatorios en los subgrupos de estudio.
MÉTODOS
Estudio de cohorte multicéntrico, analítico, observacional. El protocolo de este estudio fue aprobado por el comité de ética de la Universidad Tecnológica de Pereira bajo el número 04-010620, del 4 de junio de 2020. Este estudio incluye a pacientes ingresados a la UCI de tres instituciones: Hospital Universitario San Jorge, Clínica Los Rosales, y Clínica Comfamiliar en Pereira - Colombia, entre el 1 de julio y el 31 de agosto de 2020; los pacientes necesitaron soporte ventila-torio invasivo con volumen controlado durante más de 24 horas. Se utilizó muestreo de conveniencia, incluyendo a todos los pacientes hospitalizados en los centros de estudio que cumplieron con los criterios de inclusión.
Incluimos pacientes de más de 18 años de edad, con ventilación mecánica con volumen controlado durante más de 24 horas. Se excluyeron los pacientes con historia de ventilación mecánica durante los últimos 30 días, mujeres embarazadas, pacientes con ventilación mecánica en modalidades diferentes a la de volumen controlado e historias clínicas duplicadas o incompletas.
Los datos fueron recopilados por los autores del estudio y sus colaboradores entre julio y agosto de 2020 utilizando un formulario por escrito para recolectar la información (Material complementario 1) y obteniendo los datos de las historias clínicas electrónicas. Se revisó la hoja de monitoreo de la ventilación mecánica de cada institución para obtener los parámetros ventila-torios. Para calcular el poder mecánico, se tomaron dos mediciones para generar los datos y como insumos para la ecuación. Las mediciones se hicieron al momento de la intubación y al comienzo de la ventilación mecánica en los pacientes. La segunda medición se registró 24 horas después de la primera. Las mediciones las hizo un terapeuta respiratorio o un fisioterapeuta con experiencia en cuidado crítico de pacientes adultos con enfermedad respiratoria, de acuerdo con el protocolo descrito en el Material complementario 2.
Se registraron las siguientes variables: demografía (edad, sexo, enfermedades previas), necesidad de soporte inotrópico y terapia renal, diagnósticos, signos vitales, indicadores de severidad de la UCI (APACHE II y SOFA) medidos al ingreso a la UCI. Parámetros ventilatorios incluyendo volumen corriente (Vt), Presión de Final de Expiración Positiva (PEEP), presión máxima o pico (Ppico), frecuencia respiratoria (FR), índice de inspiración : espiración (I: E), tiempo de inspiración (It), y durante una pausa al final de la inspiración, así como la presión meseta de la vía aérea (Pplat).
Las variables secundarias se calcularon como sigue:
Distensibilidad (D) = Vt / (Pplat -PEEP)5, se tomaron las mediciones de Distensibilidad dinámica y estática, a pesar de que ésta última solo se medía si el paciente estaba recibiendo relajantes neuromusculares por indicación médica. El cálculo de la disten-sibilidad mecánica se basó en un índice asíncrono <10% para garantizar la confiabilidad de la medición5.
Elastancia (E) = 1 / D, como el inverso de distensibilidad.
Presión de conducción de la vía aérea (APaw):
ΔPaw. Pplat - PEEP. => Vt / D => E x Vt.5)
Para el cálculo del poder mecánico (PM), se utilizó la fórmula simplificada propuesta por Gattinoni at al.(5) Poder mecánico (Joule / min) = 0,098 x (frecuencia respiratoria) x (volumen corriente) x [presión pico - (AP /2).5
Las variables principales de valoración del estudio fueron el número de días en la UCI y el número de días en ventilación mecánica invasiva. A los pacientes se les hizo seguimiento hasta su muerte o hasta ser dados de alta de la UCI. Los posibles sesgos de selección se controlaron mediante una estricta adherencia a los criterios de inclusión y exclusión; los sesgos de información se controlaron exigiendo un instrumento de recolección de datos totalmente diligenciado y rechazando registros duplicados o incompletos. Adicionalmente, se llevó a cabo un análisis de subgrupos cuando la necesidad de soporte ventilatorio mecánico se debió a la presencia de SARS-CoV-2. Los errores relacionados con el observador se controlaron en función de la homogeneidad de los conceptos utilizados para la inclusión, exclusión y definición de los términos por parte de los terapeutas respiratorios y fisio-terapeutas.
Análisis estadístico
Los datos se analizaron utilizando el software R studio 1.2.5 para Windows. Se emplearon estadísticas descriptivas para resumir las características clínicas de la población del estudio, de acuerdo con el tipo de variable, para variables nominales, tablas de distribución de frecuencia, porcentajes e índices. Para las variables cuantitativas, además de lo anterior, se utilizaron mediciones de tendencia central (media, mediana) y dispersión (varianza, desviación estándar, rango intercuartílico). Se compararon las características de los pacientes con y sin infección por SARS-CoV-2, utilizando la prueba t de Student para variables numéricas y la prueba de chi-cuadrado de Pearson para las variables categóricas a nivel basal. La correlación entre los parámetros ventilatorios y los desenlaces clínicos (días de permanencia en la UCI y días de ventilación mecánica invasiva) se reportó utilizando Rho de Spearman.
En términos de las variables de valoración primarias, se establecieron relaciones de dependencia a través de la prueba de chi cuadrado para comparar las variables nominales u ordinales. Se estableció el tipo de distribución para comparar las variables cuantitativas; cuando se cumplieron los supuestos de distribución normal, se utilizaron pruebas paramétricas (t de Student, anova). En caso de no cumplirse estos supuestos, se utilizaron pruebas no paramétricas (Mann-Whitney U, Kruskal Wallis). La cantidad de días en ventilación mecánica se comparó entre los subgrupos, de acuerdo con el valor del poder mecánico discriminado por terciles y se usó un análisis de sobrevida utilizando la regresión de Cox. La muerte se consideró un desenlace final. Se controlaron los análisis ajustados en función de la edad, el género, la presencia de terapia de reemplazo renal, soporte inotrópico, relación neuromuscular, infección por SARS-CoV-2 y parámetros ventilatorios. El modelo multivariado 1 se ajustó en función de la frecuencia respiratoria, el volumen corriente y la presión de conducción, mientras que el modelo 2 se ajustó para el poder mecánico. Se obtuvieron y reportaron los hazard ratios y su significación se determinó según un intervalo de confianza del 95% (IC 95%).
RESULTADOS
La cohorte incluyó un total de 91 pacientes que ingresaron a 3 UCIs en la ciudad de Pereira entre junio y octubre de 2020. 72,5% (n = 66) de los pacientes eran hombres y la edad promedio fue de 59,6 ± 14,9 años. El promedio del APACHE II score fue de 14,5 ± 7,9 y SOFA 8,6 ± 3,4. Se diagnosticó infección por SARS-CoV-2 en 51,6% (n = 47) pacientes y 62,6% (n = 57) fallecieron. Doce porciento (n = 11) de los pacientes requirieron terapia de reemplazo renal, 41,8% (n = 38) recibieron soporte inotrópico y/o vasopresor y 64,8% (n = 59) estaban recibiendo relajantes neuromusculares.
La Tabla 1 muestra las características de los pacientes incluidos, así como la comparación entre pacientes con infección por SARS-CoV-2 y pacientes sin ella. Con relación a los desenlaces clínicos, no se encontraron diferencias entre los grupos de pacientes.
Tabla 1, Características de los pacientes en ventilación mecánica.
| Infección por SARS-CoV-2 | |||
|---|---|---|---|
| (n=91) | Negativos (n=44) | Positivos (n=47) | |
| Femenino | 25 (27,5) | 14 (31,8) | 11 (23,4) |
| Masculino | 66 (72,5) | 30 (68,2) | 36 (76,6) |
| Edad | 59,6±14,9 | 61,3±17,0 | 58,1±12,5 |
| <45 años | 15 (16,5) | 9 (20,5) | 6 (12,8) |
| 45-64 | 38 (41,8) | 24 (54,5) | 14 (29,8) |
| >65 años | 38 (41,8) | 11 (25) | 27 (57,4) |
| Enfermad respiratoria previa | 21 (23,1) | 12 (27,3) | 9 (19,1) |
| SDRA Severo | 34 (37,4) | 13 (29,5) | 21 (44,7) |
| APACHE II | 14,5±7,9 | 15,6±4,7 | 13,9±9,5 |
| SOFA | 8,6±3,4 | 9,0±4,0 | 8,2±2,7 |
| Terapia de reemplazo renal | 11 (12,1) | 6 (13,6) | 5 (10,6) |
| Soporte inotrópico / vasopresor | 38 (41,8) | 23 (52,3) | 15 (31,9) |
| Relajantes neuromusculares | 59 (64,8) | 13 (29,5) | 46 (97,9) |
| Desenlaces | |||
| Días en UCI | 12,3±6,2 | 11,5±7,1 | 13,2±5,1 |
| Días de soporte VMI | 9,2±5,6 | 9,1±5,1 | 11,1±4,7 |
| Días sin ventilación | 2,3±3,1 | 2,2±3,5 | 2,0±2,7 |
| Muertes | 57 (62,6) | 26 (59,1) | 31 (66) |
Fuente: Autores.
Parámetros ventilatorios
La Tabla 2 muestra los parámetros ventilatorios al inicio y 24 horas después de la ventilación mecánica invasiva. Hubo una reducción del FiO2 entre la primera y la segunda medición (de 56 ±21 a 41 ± 15, p <0,001) y en el índice I:E (de 2,7 ± 0,8 a 2,4 ± 0,7, p = 0,016, que fue similar, de acuerdo con el estado de la infección por SARS-CoV-2. La frecuencia respiratoria (p <0,001), índice I: E (p = 0,025), FiO2 (p = 0,003), PEEP (p <0,001), presión pico (p = 0,001), presión meseta (p <0,001), presión de conducción y poder mecánico (p <0,001) fueron más elevados en los pacientes con infección por SARS-CoV-2, mientras que la distensibilidad dinámica (p = 0,003) y la distensibilidad estática (p = 0,001) fueron más elevadas en pacientes sin infección por SARS-CoV-2.
Tabla 2 Parámetros ventilatorios iniciales y 24 horas después del soporte con VMI en tres hospitales en Pereira, Colombia.
| Parámetros ventilatorios | Total (n=91) | Negativos a infección por SARS-CoV-2 (n=44) | Positivos a infección por SARS-CoV-2 (n=47) | Valor p* | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| To | T24 | Valor p | To | T24 | Valor p | To | T24 | Valor p | ||
| Frecuencia respiratoria | 21+5 | 20±6 | 0,100 | 18±4 | 17±6 | 0,811 | 23+5 | 24±4 | 0,049 | <0,001 |
| Índice I:E | 2,7±0,8 | 2,4±0,7 | 0,016 | 2,8±0,9 | 2,6±0,8 | 0,050 | 2,5+0,6 | 2,3±0,4 | 0,066 | 0,025 |
| Volumen corriente | 434+50 | 431+50 | 0,857 | 433+54 | 427+54 | 0,312 | 435+46 | 435+45 | 0,299 | 0,82 |
| Volumen (mL/Kg) | 6,95+0,84 | 6,91±0,87 | 0,954 | 7,04±0,97 | 6,95+1,01 | 0,362 | 6,87±0,68 | 6,87±0,73 | 0,329 | 0,328 |
| FiO2 | 56+21 | 41+15 | <0,001 | 50+19 | 38±13 | <0,001 | 63±22 | 43±17 | <0,001 | 0,003 |
| PaFi | 135+65 | 164±74 | 107±39 | <0,001 | ||||||
| PEEP (cm H2O) | 9±2 | 9±2 | 0,146 | 8±2 | 9±3 | 0,845 | 10±2 | 10±1 | 0,225 | <0,001 |
| Presión pico | 31±8,7 | 30±8 | 0,091 | 27,8±9,6 | 28±10 | 0,282 | 34±6,6 | 32±6 | 0,900 | 0,001 |
| Presión meseta | 21±6 | 20±4 | 0,034 | 18+5 | 19±4 | 0,226 | 23+5 | 22±4 | 0,510 | <0,001 |
| Presión de conducción | 11+5 | 11±3 | 0,075 | 10±4 | 10±3 | 0,221 | 13+5 | 12±3 | 0,849 | 0,002 |
| Distensibilidad dinámica | 23,7±11,1 | 23,34±9,21 | 0,479 | 27,3±13,1 | 25,9+10,8 | 0,732 | 20,2±7,4 | 20,9±6,7 | 0,381 | 0,003 |
| Distensibilidad estática | 44,6±20,0 | 43,8+15,8 | 0,157 | 52,1+24,5 | 48,4±19,0 | 0,684 | 37,6±10,9 | 39,6+10,5 | 0,273 | 0,001 |
| Poder o poder mecánico | 22,7±11,0 | 22,4±11,3 | 0,767 | 18,2±11,2 | 17,2±11,0 | 0,741 | 26,8±9,2 | 27,2±9,4 | 0,351 | <0,001 |
*El valor p para la diferencia entre pacientes con y sin infección por SARS-CoV-2.
Fuente: Autores.
Poder mecánico
El poder mecánico promedio fue 22.7 ± 1 Joules/min. En el subgrupo de pacientes con infección por SARS-CoV-2, el poder mecánico fue más alto (26,8 ± 9 Joules/min) que el subgrupo de pacientes sin diagnóstico de infección por SARS-CoV-2 (18,2 ± 1 Joules/min) (p <0,001).
Desenlaces clínicos
Los desenlaces clínicos de los pacientes representados en la Tabla 1 muestran que los pacientes pasaron 12,3 ± 6,2 días en la UCI y 9,2 ± 5,6 días con soporte ventilatorio invasivo. La mortalidad en la UCI fue de 62,6% (n = 57 pacientes). Los desenlaces fueron similares entre los grupos con y sin infección por SARS-CoV-2.
La Tabla 3 muestra el análisis de sobrevida utilizando la regresión Cox para el riesgo de muerte, controlada en función de género, edad, distensibilidad estática, terapia de reemplazo renal, soporte inotrópico, relajantes neuromusculares, infección por SARS-CoV-2 y parámetros ventilatorios. Se encontró una asociación de protección entre los relajantes musculares y el tiempo hasta el fallecimiento en el modelo 1 (HR = 0,175, IC 95% 0,043-0,712), mas no en el modelo 2.
Tabla 3 Análisis utilizando la regresión Cox para el riesgo de muerte en pacientes con soporte ventilatorio y con y sin infección por SARS-CoV-2 en tres hospitales en Pereira, Colombia.
| Variables | Modelo crudo | Modelo ajustado 1* | Modelo ajustado 2* | ||||||
|---|---|---|---|---|---|---|---|---|---|
| HR | IC95% | HR | IC95% | HR | IC95% | ||||
| Terapia de reemplazo renal | 1,456 | 0,65 | 3,24 | 1,369 | 0,525 | 3,571 | 1,423 | 0,56 | 3,615 |
| Soporte Inotrópico / vasopresor | 0,88 | 0,51 | 1,51 | 0,556 | 0,243 | 1,271 | 0,764 | 0,398 | 1,468 |
| Relajación Neuro- muscular | 0,77 | 0,44 | 1,34 | 0,175 | 0,043 | 0,712 | 0,358 | 0,121 | 1,057 |
| Infección por SARS-CoV-2 | 1,03 | 0,6 | 1,75 | 1,116 | 0,418 | 2,976 | 1,496 | 0,613 | 3,651 |
| Parámetros Ventilatorios | |||||||||
| Frecuencia respiratoria | |||||||||
| 12 a 17 | 1 | 1 | |||||||
| 18 a 21 | 0,906 | 0,462 | 1,775 | 3,033 | 0,791 | 11,629 | |||
| 26 a 35 | 1,306 | 0,697 | 2,445 | 4,178 | 0,983 | 17,761 | |||
| Volumen corriente | |||||||||
| 330 a 399 | 1 | 1 | |||||||
| 400 a 459 | 0,94 | 0,52 | 1,7 | 1,015 | 0,501 | 2,058 | |||
| 460 a 562 | 0,603 | 0,28 | 1,301 | 0,381 | 0,132 | 1,100 | |||
| Presión de conducción | |||||||||
| 3 a 9 | 1 | 1 | |||||||
| 10 a 11 | 1,453 | 0,742 | 2,845 | 2,219 | 0,782 | 6,301 | |||
| 12 a 26 | 1,39 | 0,753 | 2,566 | 3,119 | 0,737 | 13,200 | |||
| Poder mecánico | |||||||||
| 4 a 16 | 1 | ||||||||
| 17 a 25 | 0,89 | 0,466 | 1,698 | 1,141 | 0,503 | 2,589 | |||
| 26 a 63 | 1,095 | 0,572 | 2,096 | 1,52 | 0,664 | 3,479 | |||
*Ajustado en función de género, edad y distensibilidad estática.
Fuente: Autores.
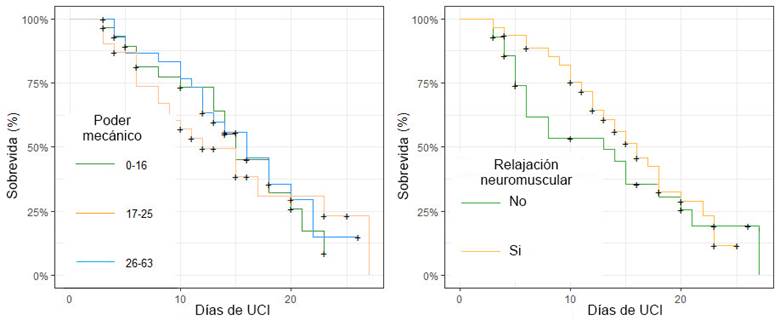
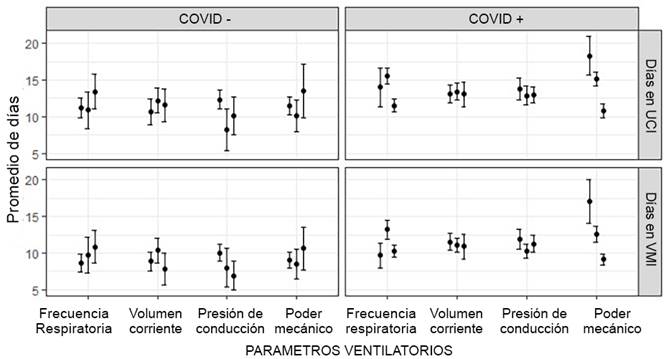
La Figura 1 muestra el promedio de días en la UCI y el número de días en ventilación mecánica invasiva (VMI) de acuerdo con los terciles de los parámetros ventilatorios. La Figura 2 muestra la sobrevida de pacientes con ventilación mecánica invasiva. El panel A muestra la sobrevida de acuerdo con los terciles de poder mecánico sin que se identificaran diferencias entre grupos. El panel B muestra la sobrevida de acuerdo con el uso de relajantes neuromusculares, observándose un mayor porcentaje de sobrevida y menos días de permanencia en la UCI en el grupo de pacientes con relajantes neuro-musculares.
Fuente: Autores.
Figura 1 Promedio de días promedio en una UCI y días en VMI, de acuerdo con los terciles de parámetros ventilatorios en pacientes con ventilación mecánica invasiva en 3 UCIs en Pereira, Colombia.
DISCUSIÓN
La LPIVM es el resultado de la relación entre la energía proporcionada por el ventilador al parénquima pulmonar y cómo responde el pulmón. Por otra parte, existen diversas causas de LPIVM, incluyendo las presiones, el volumen, el flujo y la frecuencia respiratoria. Además, existen condiciones que favorecen la lesión pulmonar, a saber: la cantidad de edema pulmonar, la reducción del volumen del pulmón, heterogeneidad de los pulmones, colapso cíclico y pérdida de la distensibilidad, además de factores extra-pulmonares tales como la perfusión, el pH, y la temperatura durante el soporte con ventilación mecánica. Todos estos factores interactúan10-11.
La mayoría de los estudios sobre LPIVM se enfocan en los componentes estáticos de la ventilación. Sin embargo, otro factor de impacto es la frecuencia respiratoria que determina el número de veces que se induce barotrauma o volutrauma potencial por minuto (12, 13). El flujo de inspiración es otra variable relacionada con el desarrollo de la LPIVM y podría partirse del supuesto de que la velocidad de flujo juega un papel aún más significativo en un pulmón heterogéneo desde el punto de vista mecánico14. Existen predictores dinámicos y estáticos, pero tradicionalmente las estrategias de protección pulmonar se han enfocado en mediciones y características estáticas del ciclo de corriente, como el volumen corriente (Tv), la presión meseta (Pplat), el PEEP, y recientemente la presión de conducción (AP). La importancia de estas mediciones se basa en experimentos en animales y en datos clínicos que respaldan su pertinencia14-25.
El grupo de Gattinoni afirma que todos los factores mecánicos que participan en la ventilación, a saber: volumen corriente, presión de conducción, flujo, resistencia, frecuencia respiratoria y PEEP, son solo diferentes componentes de una única variable física que es el suministro de energía en el tiempo; es decir, el poder mecánico5. La ecuación del poder mecánico se deriva de la ecuación de movimiento respiratorio en la cual la presión del sistema respiratorio tiene un componente elástico necesario para distender el parénquima pulmonar, un componente de resistencia necesario para que avance el flujo de aire contra la resistencia de la vía aérea y un componente de inercia debido a cambios en el parénquima pulmonar, producidos por la aceleración de volumen3,4. Con la adición del PEEP en cualquier momento, la presión en todo el sistema respiratorio será igual a:
P = ELrs ∙ AV + Raw -F+ PEEP
(P: presión en el sistema respiratorio en cualquier momento. ELrs: elastancia total del sistema respiratorio. AV: Volumen corriente. Raw: resistencia del tracto respiratorio. F: flujo. PEEP: presión positiva al final de la espiración.)
Por lo tanto, la LPIVM es el resultado del intercambio de energía o del poder mecánico entre el ventilador y el parénquima pulmonar, entre otros factores. En nuestro estudio, la razón principal del uso de la ventilación mecánica en pacientes sin diagnóstico de infección por SARS-CoV-2 fue la falla hipoxémica respiratoria secundaria a la infección aguda del tracto respiratorio; la presión de conducción y el poder mecánico fueron más elevados en pacientes con infección por SARS-CoV-2, mientras que tanto la distensibilidad dinámica como la estática fueron más elevadas en pacientes sin infección por SARS-CoV-2.
Los valores del poder mecánico encontrados concuerdan con los reportados en estudios de cohortes de las bases de datos internacionales; se documentó un valor más alto del poder mecánico en pacientes con infección por SARS-CoV-2 y el análisis de terciles no se observaron diferencias significativas entre grupos, como tampoco diferencias significativas en el análisis de la sobrevida utilizando la regresión Cox para el riesgo de muerte. Sin embargo, no existe evidencia científica concluyente hasta la fecha que indique cuál es el valor límite del poder mecánico en la población con infección por SARS-CoV-2 sometida a ventilación mecánica invasiva, e incluso en la población con SDRA debido a otras causas; los valores de poder mecánico han sido heterogéneos en los distintos estudios publicados hasta el presente.
Los resultados del presente estudio deberán interpretarse a la luz de algunas posibles limitaciones: diferencias poblacionales en términos de los motivos por los cuales se administra ventilación mecánica y, en el contexto de la pandemia de COVID-19, la heterogeneidad de las características pulmonares y ventilatorias de los pacientes. Por lo tanto, llevamos a cabo algunos análisis de sub-grupos según se describe. Una de las limitaciones del estudio son las diferencias en cómo se registra la mecánica ventilatoria por parte de diferentes miembros del personal en un estudio multicéntrico, a pesar de que se monitoreó al terapeuta respiratorio para asegurar la correcta implementación del protocolo. Con relación a la posición de los pacientes, la variable de ventilación en posición prona no se consideró en el diseño inicial, y debido a factores fisiológicos inherentes a la posición, estos factores pudieran alterar los resultados de la mecánica ventilatoria.
En nuestro estudio se observaron tanto una mejor tasa de sobrevida y una permanencia en UCI más corta, entre el grupo de pacientes en los que se usaron relajantes musculares; no obstante, sería necesario un estudio diseñado específicamente para verificar esta asociación. Deberán realizarse otros estudios prospectivos para evaluar el valor del poder mecánico, tanto al momento del ingreso, como a las 24 a 48 horas se seguimiento, además de una valoración después de 8 días de aplicar la estrategia de ventilación mecánica.
Este estudio sienta las bases para investigaciones futuras en el campo del poder mecánico, en pacientes con SDRA por causa de infección por SARS-CoV-2 y plantea la necesidad de un monitoreo permanente de este grupo de pacientes sometidos a ventilación mecánica.
En conclusión, el monitoreo continuo de la ventilación mecánica favorece un abordaje terapéutico seguro26. Un alto poder mecánico es una variable descrita como predictor de desenlaces desfavorables en pacientes sometidos a ventilación mecánica, considerando el substrato fisiológico de la ecuación de movimiento. Sin embargo, el valor específico del poder mecánico límite para garantizar una ventilación que proteja en todos los grupos de pacientes tratados con ventilación mecánica no está aún claramente definido. Nuestros resultados abren el camino hacia investigaciones en el futuro en el campo de poder mecánico, como variable a ser evaluada en el monitoreo de rutina de la ventilación mecánica.
DECLARACIONES ÉTICAS
Aprobación ética
El protocolo de este estudio fue aprobado por el Comité de Ética de la Universidad Tecnológica de Pereira, bajo el número 04010620, con fecha 4 de junio, 2020.
Protección de personas y animales
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
RECONOCIMIENTOS
Contribuciones de los autores
• ARP y JAE: Concepto y diseño del estudio, adquisición, análisis e interpretación de los datos, redacción del manuscrito, revisión crítica del manuscrito para garantizar un contenido intelectual importante, material original y construcción de las imágenes y de las tablas. Apoyo administrativo, técnico y material; supervisión del estudio.
• GS: Concepto y diseño del estudio; redacción del manuscrito, revisión crítica del mismo para garantizar su contenido intelectual importante, material original y construcción de imágenes y tablas; supervisión del estudio.
• JFGG: Concepto y diseño del estudio y diseño, redacción del manuscrito, revisión crítica para asegurar su contenido intelectual importante, material original y construcción de imágenes y tablas. Supervisión administrativa, técnica y material del estudio.
• DAR: Revisión crítica del manuscrito para asegurar su contenido intelectual importante, supervisión del estudio, Interpretación de los datos, redacción del manuscrito. Apoyo administrativo, técnico y material.
• PM: Concepto y diseño del estudio, análisis e interpretación de los datos, redacción del manuscrito, material original y construcción de imágenes y tablas. Apoyo administrativo, técnico y material. Análisis estadístico.
• AVL: Adquisición, análisis es interpretación de los datos, construcción de tablas, apoyo administrativo, técnico y material. Redacción del manuscrito.
• MAF y AGD: Revisión del manuscrito. Traducción al inglés. Apoyo administrativo, técnico y material.
Todos los autores aprobaron el manuscrito final según se entregó y aceptan la responsabilidad por todos los aspectos del trabajo.
Agradecimiento
Dr. Carlos Alberto Marulanda, Director de la UCI del Hospital Universitario San Jorge; Dr. Carlos Mario Sánchez, Director de la UCI de la Clínica Los Rosales; Dr. Juan Carlos Cobo, Director de la UCI de la Clínica Comfamiliar Risaralda.
REFERENCIAS
1. Chiappero GR, & Villarejo, F. Ventilación mecánica: libro del Comité de Neumonología Crítica de la SATI2010. ISBN 9500609010 [ Links ]
2. Vasques F, Duscio E, Cipulli F, et al. Determinants and Prevention of Ventilator-Induced Lung Injury. Crit Care Clin. 2018;34(3):343-56. doi: https://doi.org/10.1016/j.ccc.2018.03.004. [ Links ]
3. Marini JJ, Jaber S. Dynamic predictors of VILI risk: beyond the driving pressure. Intensive Care Med. 2016;42(10):1597-600. doi: https://doi.org/10.1007/s00134-016-4534-x. [ Links ]
4. Gattinoni L, Marini JJ, Collino F, et al. The future of mechanical ventilation: lessons from the present and the past. Crit Care. 2017;21(1):183. https://doi.org/10.1186/s13054-017-1750-x [ Links ]
5. Gattinoni L, Tonetti T, Cressoni M, et al. Ventilator-related causes of lung injury: the mechanical power. Intensive Care Med . 2016;42(10):1567-75. doi: https://doi.org/10.1007/s00134-016-4505-2. [ Links ]
6. Katira BH. Ventilator-Induced Lung In-jury: Classic and Novel Concepts. Respir Care. 2019;64(6):629-37. doi: https://doi.org/10.4187/respcare.07055. [ Links ]
7. Cressoni M, Gotti M, Chiurazzi C, et al. Mechanical Power and Development of Ventilator-induced Lung Injury. Anesthesiology. 2016;124(5):1100-8. doi: https://doi.org/10.1097/ALN.0000000000001056. [ Links ]
8. Serpa Neto A DR, Johnson AE, Bos LD. Mechanical power of ventilation is associated with mortality in critically ill patients: an analysis of patients in two observational cohorts. Intensive Care Med . 2018;44(11):1914-22. doi: https://doi.org/10.1007/s00134-018-5375-6. [ Links ]
9. Rosas Sánchez K, Gutiérrez Zárate, D, Cerón Díaz UW. Asociación y valor predictivo del poder mecánico con los días libres de ventilación mecánica. Medicina Crítica. 2017;31(6):320-5. [ Links ]
10. Parrillo JE. General Principles of Mechanical Ventilation. 2019. In: Critical Care Medicine: Principles of Diagnosis and Management in the Adult. 129-43. ISBN: 9780323611602 [ Links ]
11. Aoyama H, Yamada Y, Fan E. The future of driving pressure: a primary goal for mechanical ventilation? J Intensive Care. 2018;6:64. doi: https://doi.org/10.1186/s40560-018-0334-4 [ Links ]
12. Beitler JR, Malhotra A, Thompson BT. Ventilator-induced Lung Injury. Clin Chest Med. 2016;37(4):633-46. doi: https://doi.org/10.1016/j.ccm.2016.07.004. [ Links ]
13. Silva PL, Rocco PRM. The basics of respiratory mechanics: ventilator-derived parameters. Ann Transl Med. 2018;6(19):376. doi: https://doi.org/10.21037/atm.2018.06.06. [ Links ]
14. Garcia-Prieto E, Amado-Rodriguez L, Albaiceta GM, et al. Monitorization of respiratory mechanics in the ventilated patient. Med Intensiva. 2014;38(1):49-55. doi: https://doi.org/10.1016/j.medin.2013.09.003. [ Links ]
15. Brower RG, Lanken PN, MacIntyre N, et al. Higher versus lower positive end-expiratory pressures in patients with the acute respiratory distress syndrome. N Engl J Med. 2004;351(4)327-36. doi: https://doi.org/10.1056/NEJMoa032193. [ Links ]
16. Ferrer L. Ortiz G, Celis E. Tratado de ventilación mecánica. Un enfoque interdisciplinario. In: Distribuna, editor. Distribuna. ed. 2017. ISBN 9789588813585 [ Links ]
17. Brower RG MM, Morris A, Schoenfeld D, et al. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. N Engl J Med . 2000;342(18):1301-8. doi: https://doi.org/10.1056/NEJM200005043421801. [ Links ]
18. Amato MB, Meade MO, Slutsky AS, et al. Driving pressure and survival in the acute respiratory distress syndrome. N Engl J Med . 2015;372(8):747-55. doi: https://doi.org/10.1056/NEJMsa1410639. [ Links ]
19. Chiumello D, Carlesso E, Brioni M, et al. Airway driving pressure and lung stress in ARDS patients. Crit Care . 2016;20:276. doi: https://doi.org/10.1186/s13054-016-1446-7. [ Links ]
20. Laffey JG, Bellani G, Pham T, et al. Potentially modifiable factors contributing to outcome from acute respiratory distress syndrome: the LUNG SAFE study. Intensive Care Med . 2016;42(12):1865-76. doi: https://doi.org/10.1007/s00134-016-4571-5. [ Links ]
21. Slutsky AS, Ranieri VM. Ventilator-induced lung injury. N Engl J Med . 2013;369(22):2126-36. doi: https://doi.org/10.1056/NEJMra1208707 [ Links ]
22. Yoshida T UA, Matsuura N, Mashimo T, et al. Spontaneous breathing during lung-protective ventilation in an experimental acute lung injury model: high transpulmonary pressure associated with strong spontaneous breathing effort may worsen lung injury. Crit Care Med. 2012;40(5):1578-85. doi: https://doi.org/10.1097/CCM.0b013e3182451c40. [ Links ]
23. Gattinoni LA, Carlesso E, Caironi P. Stress and strain within the lung. Current Opinion in Critical Care 2012;18(1):42-7. doi: https://doi.org/10.1097/MCC.0b013e32834f17d9. [ Links ]
24. Rahaman U. Mathematics of Ventilator-induced Lung Injury. Indian J Crit Care Med. 2017;21(8):521-4. doi: https://doi.org/10.4103/ijccm.IJCCM_411_16. [ Links ]
25. Chiumello D, Carlesso E, Cadringher P, et al. Lung stress and strain during mechanical ventilation for acute respiratory distress syndrome. Am J Respir Crit Care Med. 2008;178(4):346-55. doi: https://doi.org/10.1164/rccm.200710-1589OC. [ Links ]
26. Avila D, García B, Salazar G, et al. Mechanical ventilation in SARS-CoV-2 patients: state of art. narrative review. Colombian Journal of Anesthesiology. 2021. doi: https://doi.org/10.5554/22562087.e971 [ Links ]
Asistencia para el estudio
Grupo de terapia respiratoria de la Clínica Los Rosales: Angie Vanessa Lara Martínez. Fisioterapeuta especializada en cuidado crítico de adultos.
Grupo de terapia respiratoria del Hospital Universitario San Jorge: Oscar Edwin Moncayo Arboleda. Terapeuta respiratorio. Francia Milena Vásquez González. Terapeuta respiratorio.
Grupo de terapia respiratoria de la Clínica Comfamiliar: Ángela María Martínez Ávila. Terapeuta respiratorio. Especialista en terapia respiratoria de cuidado crítico. Luz Angélica Osorio Gallo. Terapeuta respiratorio.
¿Como citar este artículo? Rivera Palacios A, España JA, Gómez González JF, Salazar Gutierrez G, Ávila Reyes D, Mo reno P, et al. Mechanical power measurement during mechanical ventilation of sars-cov-2 critically ill patients. a cohort study. Colombian Journal of Anesthesiology. 2022;50:e1037.
Material complementario 1. Instrumento para recolectar la información.
Universidad Tecnológica de Pereira Correlación entre el poder mecánico y el número de días sin vetilación mecánica en tres unidades de cuidados intensivos en la ciudad de pereira, entre julio y agosto de 2020
| Datos sociodemográficos | ||
|---|---|---|
| Fecha (D-M-A) | Institución | |
| Documento de Identidad | Sexo | M__ F__ |
| del paciente | ||
| Edad (años) | Peso (kg) | Estatura (cm) |
| Datos de la hospitalización | ||
| Fecha de hospitalización (D-M-A) | ||
| Fecha de ingreso a la UCI (D-M-A) | ||
| Diagnóstico al ingreso a la UCI | ||
| Variables clínicas | Puntaje SOFA | APACHE II |
| Volumen corriente | Frecuencia Respiratoria | pH |
| PaCO2 mm Hg | pO2 mm Hg | PEEP |
| PaFi: PaO2/ FiO2 | Presión meseta (cm H2O) | |
| Presión de dilatación cmH20 | Poder mecánico J/min | |
| Marca | Sí | No |
| Terapia de reemplazo renal | ||
| Soporte vasopresor | ||
| Soporte inotrópico | ||
| SDRA severo | ||
| Shock séptico | ||
| Desenlaces | ||
| Días sin ventilación mecánica | Estancia en la UCI | |
| Diagnóstico de patología pulmonar Sí __ No __ | ||
| Diagnóstico de SDRA durante la hospitalización en la UCI Sí __ No __ | ||
| Tipo de falla respiratoria aguda I__ II__ III__ IV__ | ||
| Clasificación de la severidad de la falla respiratoria según PaO2 / FiO2 | ||
| Leve __ Moderada __ Severa __ | ||
Fuente: Autores.
Material complementario 2. Protocolo de la ventilación mecánica.
Procedimiento para calcular el poder mecánico.
La fórmula simplificada sugerida por el grupo del Dr. Gattinoni será utilizada para calcular el poder mecánico: poder mecánico (J / min) = 0,098 x (Pplateau-PEEP) x Vc xPEEP
Las variables utilizadas para calcular el poder mecánico se obtienen de la hoja de control de la ventilación mecánica y los parámetros de configuración del ventilador mecánico.
Mecánica de la ventilación
Un procedimiento de rutina en pacientes sometidos a ventilación mecánica invasiva, idealmente bajo relación neuromuscular, a fin de obtener información sobre el estado del sistema respiratorio, para ayudar a brindar un manejo seguro a través de los parámetros programados en el ventilador. Los datos obtenidos a través del monitoreo de este procedimiento son la presión de inspiración, la presión meseta, la presión media, la distensibilidad dinámica (volumen de espiración dividido por la presión de inspiración, menos la presión positiva al final de la espiración), estática (volumen de espiración dividido por la presión meseta, menos la presión positiva al final de la espiración), la presión de conducción (presión meseta menos presión positiva al final de la espiración), resistencia de la vía aérea (diferencia entre la presión pico menos la presión positiva al final de la espiración, dividida por el flujo en un segundo).
Procedimiento: En pacientes sometidos a ventilación mecánica invasiva bajo sedación y - de acuerdo con los criterios del médico tratante - con relación neuromuscular, se llevará a cabo la respiración mecánica de acuerdo con el procedimiento descrito anteriormente, 24 horas después de haber iniciado el soporte ventilatorio. Se tomará una segunda medición a las 24 horas de la primera. Estas mediciones se harán en modo de volumen ventilatorio controlado; se programa las frecuencias respiratorias, se ajusta el volumen corriente al peso ideal del paciente (estatura en centímetros menos 152,9 multiplicado por 0,91, +45 para mujeres y +50 para hombres), la fracción de oxígeno inspirado, el tiempo de inspiración para un índice de inspiración-espiración 1: 2,0 y presión positiva al final de la espiración, que son programadas por el intensivista a cargo del paciente, de acuerdo con cada paciente individual. A fin de proceder con el procedimiento, debe deshabilitarse el modo de autoflujo de salida, puesto que éste regula las presiones de la vía aérea, dando resultados distintos a las condiciones reales del paciente. Inmediatamente después, empezando con una presión positiva al final de la espiración de 20 cmH2O para 10 ciclos respiratorios, se hará una pausa de inspiración de 0,3 segundos, observando el gráfico de presión-tiempo a flujo cero, monitoreando los datos antes mencionados. Luego se reduce la presión positiva al final de la espiración, reduciendo 2 cmH2O y esto se mantiene durante 10 respiraciones y se hace luego la siguiente pausa de inspiración. Una vez más, los datos ya mencionados se registran y se repite el ciclo de manera sucesiva hasta llegar a una presión positiva al final de la espiración de 7 cmH2O, y luego continúa aumentando hasta alcanzar el PEEP óptimo, incluyendo todos los valores de PEEP. El objetivo de esta maniobra es identificar el nivel de la presión positiva al final de la espiración en donde se logre la mejor distensibilidad, las menores presiones de la vía aérea que incluyan la presión de conducción y la presión meseta, generando el menor compromiso hemodinámico y reducir el riesgo de reclutamiento. Estos datos permiten identificar los componentes que participan en la fórmula del poder mecánico para lograr el objetivo del presente estudio. Cabe destacar que en el caso de sedación sin relajación neuromuscular, se debe calcular el índice asincrónico (número de eventos asíncronos sobre la frecuencia respiratoria total, multiplicado por 100) y éste deberá ser de menos del 10%, para garantizar una buena interpretación de los datos. Las respectivas mediciones las debe registrar un terapeuta respiratorio; los datos necesarios para calcular la fórmula están disponibles a través de la mecánica respiratoria realizada en los pacientes en cada unidad y se configuran los parámetros ventilatorios.
Se obtuvieron los registros de las siguientes variables: volumen corriente (Tv), nivel de PEEP, presión pico (Ppico), frecuencia respiratoria (Rr), índice inspiración: espiración (I: E), tiempo de inspiración (It), y durante una pausa inspiratoria, se registrará la presión meseta de la vía aérea (Pplat).
Las siguientes variables secundarias se calculan como sigue:
Distensibilidad (C) = Tv / (Pplat-PEEP), medición de la distensibilidad dinámica y estática; ésta última solamente se hará si el paciente está recibiendo relajantes neuromusculares por indicación médica. Si se hace el cálculo de disten-sibilidad dinámica, el índice asíncrono debe ser <10% para garantizar la con-fiabilidad de las mediciones.
Elastancia (E) = 1 / C
Presión de coducción de la vía aérea (ΔPaw) = Pplat-PEEP = Tv / C=E Tv
El poder mecánico (PM) deberá calcularse en base a la fórmula simplificada por Gattinoni y col.5:
Poder mecánico (Joule / min) = 0,098 x (frecuencia respiratoria) x (volumen corriente) x presión pico - (ΔP / 2).
Recibido: 23 de Mayo de 2021; Aprobado: 27 de Enero de 2022; : 29 de Abril de 2022











 text in
text in