Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Colombian Journal of Anestesiology
versión impresa ISSN 0120-3347versión On-line ISSN 2256-2087
Rev. colomb. anestesiol. vol.50 no.4 Bogotá oct./dic. 2022 Epub 22-Oct-2022
https://doi.org/10.5554/22562087.e1020
REVISIÓN NARRATIVA
Bloqueo del plano del músculo erector de la espina. Revisión narrativa de la literatura
a Anestesiología, Universidad Militar Nueva Granada. Bogotá, Colombia.
b Anestesiología, Universidad de Antioquia. Medellín, Colombia.
c IPS Universitaria Clínica León XIII. Medellín, Colombia.
El bloqueo del plano del músculo erector de la espina (ESP, por sus siglas en inglés) es un bloqueo interfascial descrito en 2016 por Forero y colaboradores, con amplios usos clínicos y beneficios en relación con el control analgésico de diferentes modelos quirúrgicos. Este consiste en la aplicación de anestésico local (AL) en un plano profundo sobre apófisis transversa anterior al músculo erector de la espina, sitio anatómico donde se encuentra la bifurcación de los ramos dorsal y ventral de las raíces nerviosas espinales.
En esta revisión, se expondrán los usos clínicos según diferentes modelos quirúrgicos, la evidencia que existe de ellos y las complicaciones descritas hasta la actualidad.
Palabras clave: Bloqueo nervioso; Anestesia y analgesia; Fascia; Anestesia regional; Anatomía regional
The erector spinae plane (ESP) block is an interfascial block described in 2016 by Forero and collaborators, with wide clinical uses and benefits when it comes to analgesic control in different surgeries. This block consists of the application of local anesthetic (LA) in a deep plane over the transverse process, anterior to the erector spinae muscle in the anatomical site where dorsal and ventral branches of the spinal nerve roots are located.
This review will cover its clinical uses according to different surgical models, the existing evidence and complications described to date.
Keywords: Post-cardiac arrest syndrome; In-hospital cardiac arrest; Cardiopulmonary resuscitation; Return of spontaneous cardiac circulation; Ischemia-reperfusion injury
INTRODUCCIÓN
El bloqueo del plano del músculo erector de la espina (ESP) es una técnica de anestesia regional descrita por primera vez en 20i6 por Forero y colaboradores 1 como una modificación a las técnicas de bloqueo interfascial dirigida inicialmente a pacientes con dolor torácico neuropático crónico, mediante un amplio bloqueo sensitivo, incluyendo región anterior y posterior del tórax.
Reportes y series de casos 2-6 han sugerido buenos resultados, generando interés en la comunidad científica y motivando la realización de estudios para la evaluación de la anatomía, fisiología y usos clínicos.
La utilidad y seguridad del ESP se ha dilucidado en diferentes escenarios 1-3. Como técnica analgésica/anestésica parece ofrecer ventajas respecto a otras opciones regionales como bloqueos neuroaxiales y paravertebrales, los cuales presentan mayor riesgo de punción dural o pleural y de otros efectos secundarios 3.
Pese a resaltar que no existen curvas de aprendizaje hasta el momento para este bloqueo, el ESP ha venido posicionándose como una técnica innovadora, descrita en la práctica anestésica como de sencilla ejecución 1-8.
El propósito de esta revisión es resumir las principales indicaciones de uso del bloqueo ESP en la práctica anestésica y documentar las complicaciones descritas a la actualidad. Se realizó una búsqueda bibliográfica amplia entre julio de 2018 y noviembre de 2020 en PubMed, Google Scholar y Cochrane Library. Los criterios de inclusión fueron los artículos relacionados con el bloqueo ESP identificados en la búsqueda, los cuales incluían cartas al editor, reporte de casos, series de caso, estudios cadavéricos, revisiones, metaanálisis y ensayos clínicos tanto en adultos como en población pediátrica. Los criterios de exclusión fueron artículos en idiomas diferentes al español o inglés, estudios en animales o artículos no relacionados con el bloqueo ESP. Los términos de búsqueda utilizados incluyeron: Erector Spinae Plane Block, ESP block, y Erector Spinae block.
Se completó la lectura de 80 artículos. Se extrajeron los datos de modelo quirúrgico, sitio anatómico del dolor, dosificación y tipo de anestésico utilizado, escala numérica del dolor, complicaciones y demás observaciones relevantes. Los hallazgos más destacados se describen en las Tablas 1 y 2.
Tabla 1 Ensayos clínicos aleatorizados bloqueo ESP
| Área quirúrgica | Autor/ año | Tipo de estudio | Dolor | Modelo quirúrgico/intervención | Comparación | Muestra | Nivel | Dosis única vs. continuo | Latera-lidad | Anestésico local y dosis | Promedio NRS* después | Conclusión | Complicación | Valor estadístico desenlace primario |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Tórax | Barrios, 2020 13 | CO | A | Fracturas costales, neuritis herpética zóster, toracostomía y síndrome de dolor miofascial | 18 | T5-T7 | DU | U | B 0,5 % 20 mL | < 2 | 16 pacientes modulación del dolor, extensión media del dermatoma bloqueado de 9 (rango, 8-11) | Ninguna | ||
| Ciftci, 2019 28 | ECA | A | Videotoracoscopia | ESP vs. analgesia multimodal | 60 | T5 | DU | U | B 0,25 % 20 mL | ESP 1 vs. No ESP 5 | ESP menor dolor POP y menor rescate con opioides. No efectos adversos | Ninguna | Consumo de opioi-des ESP 10.00 μg ± 14,62 μg vs. no ESP 47,33 μg ± 16,17 μg, p <0,001 | |
| Gaballah, 2019 29 | ECA | A | Videotoracoscopia | ESP vs. BPS | 60 | T5 | DU | U | B 0,25 % 20 mL | ESP 1,13 vs. No ESP 5,13 | ESP menor dolor POP, mayor tiempo a 1ra dosis de rescate analgésico, menor consumo opioides | Ninguna | Dolor POP primeras 4 h menor en grupo ESP 1.87 ± 0.35 vs. 2.0 ± 0.01, p = 0,04, dolor POP 6 h menor en grupo ESP 3.33 ± 0.48 vs. 3.73 ± 0.45, p = 0,002.Tiempo a 1ra analgesia mayor grupo ESP 379.07±7.78 vs. 296.04 ± 6.62 minutos, p < 0,001 | |
| Chen, 2020 30 | ECA | A | Videotoracoscopia | ESP vs. BPV vs. BNI | 75 | T5 | DU | U | R 0,375 % 20 mL | Tres grupos < 4 | PPV menor dolor POP. Mayor necesidad de analgesia de rescate para ESP. Mayor consumo de morfina a las 24 h para ESP | Hematoma en 4 pacientes BPV, 5 BNI, 0 ESP | Consumo de morfina BPV 10,5 (9-15) mg; BNIC, 18 (13,5-22,1) mg; ESP, 22 (15-25,1) mg; p = 0,000 | |
| Cardio | Nagaraja, 2018 34 | ECA | A | Esternotomía mediana | ESP bilateral vs. catéter epidural | 50 | T5 | CC | BL | B 0,25 % 15 mL en cada lado y CC (B 0,125 % 0,1 mL/kg/h) | Primeras 12 horas ESP 1.68 /10 vs. Epid 1,92/10 /// 24 horas ESP 1.44 /10 vs. Epid 2,08/10 | ESP menor dolor POP a las 24 horas, sin diferencia NSR primeras 12 horas, consumo de opioide, espirometría, estancia en UCI. No efectos adversos | Ninguna | NSR Epid 1.56 ±1.08 vs. ESP 1.04 ± 0.98 P < 0.08 primeras 12 horas // NRS Epid 2 ±1.32 vs. ESP 0.8±0.64 p < 0,0002 luego de 24 horas |
| Borys, 2020 36 | CO | A | Toracotomía mínimamente invasiva (reemplazo de válvula mitral) | ESP vs. analgesia IV | 44 | T4 | DU | U | R 0,375 % 0,2 mL/kg | 3,72 de 10 | Menor tiempo de ventilación mecánica y menos días en UCI | Ninguna | Consumo de oxicodona en el grupo ESP fue de 18,26 (IC 95 %: 15,55-20,98) mg | |
| Krishna, 2019 37 | ECA | A | Esternotomía mediana | ESP bilateral vs.tramadol + paracetamol | 106 | T6 | DU | BL | R 0,375 % 3 mg/kg (1,5 mg/kg cada lado, 20-25 mL en cada lado) | < 4 de 10 primeras 8 horas | Modulación del dolor más prolongada en el grupo ESP | Ninguna | NRS < 4/10 postextubación p = 0,0001 a favor de ESP | |
| Columna | Yayik, 2020 40 | ECA | A | Descompresión de la columna lumbar | ESP vs. Control (PCA tramadol) | 60 | L3 | DU | BL | B 0,25 % 20 mL en cada lado | Grupos ESP < 2,4 en reposo y < 2,6 dinámico en las primeras 24 h | ESP menor dolor dinámico y estático, menor consumo de tramadol | Ninguna | Consumo de tramadol mayor para el grupo control (370,33 ± 73,27 mg y 268,33 ± 71,44 mg, p < 0,001). Dolor en reposo ESP 1.93 ± 0.87 vs. 3.83 ±1.18 y dinámico 2.30 ± 0.60 vs. 4.63 ±1.10 p < 0,001 |
| Singh, 2020 41 | ECA | A | Cirugía de columna lumbar mayor | ESP vs. control | 40 | T10 | DU | BL | B 0,5 % 20 mL en cada lado | Grupo EPS < 3 vs. grupo control < 4 | ESP menor consumo de morfina y menores puntuaciones de dolor que grupo control | Ninguna | Menor consumo de morfina (1,4 ± 1,5 vs. 7,2 ± 2,0 mg p < 0,001) ESP | |
| Qiu, 2020 42 | M | A | Cirugía de columna lumbar | 171 | T8 a L4 | DU + C | BL | B, R, L | Efectividad y seguridad de ESP para cirugía de columna lumbar aún es controvertida | |||||
| Mama | Aksu, 2019 43 | ECA | A | Cirugía de mama | ESP + PCA vs. Control (PCA) | 50 | T2 y T4 | DU | U | B 0,25 % 20 mL (10 mL para T2 y 10 mL para T4) | Ambos grupos < 2 | Consumo de morfina significativamente menor en el grupo ESP a las 6, 12 y 24 horas POP | Ninguna | Consumo de morfina 24 h menor en ESP 3,02 ± 2,06 mg vs.13,2 ± 4,98 mg en grupo control, p < 0,001 |
| Swisher, 2020 44 | ECA | A | Cirugía de mama sin mastectomía uni o bilateral | ESP vs. BPV | 100 | T3 o T4 | DU | U o BL | R 0,5 % CE 20 mL unilateral o 16 mL/ lado para bilateral | Grupo ESP 3 vs. grupo BPV 0 | Puntuaciones de dolor y consumo de opioides más altos grupo ESP Consumo POP morfina menor para grupo BPV | Ninguna | Puntuaciones de dolor -3,0 a 0 (p = 0,0011) | |
| Gürkan, 2020 45 | ECA | A | Cirugía por cáncer de mama | ESP vs. BPV vs. control (solo opioide) | 75 | T4 | DU | U | B 0,25 % 20 mL vs. 20 mL vs. Analgesia opioide | Grupo ESP y BPV < 2 primeras 12 h < 5 en primeras 24 h | Consumo de opioides (sin diferencia ESP y BPV), EVA 1 y 6 horas POP (mejor BPV que control, pero ESP sin diferencia con control) | Ninguna | Consumo de morfina a las 24 horas 5,6 ± 3,43 mg en el grupo ESP, 5,64 ± 4,15 mg grupo BPV y 14,92 ± 7,44 mg en grupo control p = 0,001 | |
| Gürkan, 2018 46 | ECA | A | Cirugía por cáncer de mama | ESP vs. control (solo opioide) | 50 | T4 | DU | U | B 0,25 % 20 mL | < 2 en primeras 24 h para ambos grupos | Modulación del dolor sin diferencia con el control, menor consumo de morfina 65 % que en el grupo control | Ninguna | Consumo de morfina en 1, 6, 12, 24 horas menor en ESP 5,76 ± 3,8 mg vs. 16,6 ± 6,92 mg en grupo control, p < 0,05 | |
| Leong, 2020 47 | RS, M | A | Cirugía de mama | ESP vs. no bloqueo vs. Otros bloqueos | 861 | T4 | DU | U | B 0,25 % 20 mL | Grupo EPS menores escalas de dolor vs. grupo no bloqueo. Grupo ESP mayores escalas de dolor vs. Grupo BNP en las primeras 12 h | ESP menor dolor a las 2, 6, 12, 24 h POP. Menor requerimiento de morfina y mejor calidad de recuperación | Neumotórax 2,6 % BPV, 0 % ESP | Dolor POP a las 2 horas (-2.97 a -0.29 p = 0,02), a las 6 horas (-1.49 a -0.30 p = 0,003), a las 12 horas (-0.67 a -0.25 p <0,0001), y a las 24 h (-0.70 a -0.30 p <0,00001). Requerimientos de morfina menores para el grupo ESP (-32.57 a -10.52) p = 0,00 | |
| Altiparmak, 2019 48 | ECA | A | Cirugía por cáncer de mama (mastectomía radical) | ESP vs. PEC2 | 38 | T4 | DU | U | B 0,25 % ESP 20 mL vs. PEC2 (20 mL entre pectoral menor y serrato + 10 mL entre pectoral mayor y pectoral menor) | Escalas de dolor similares (< 1,5) ente ambos grupos a los 15 y 30 minutos. Escalas más bajas en grupo PECS luego de los 60 min | Modulación del dolor mayor en grupo PEC2, menor consumo de tramadol grupo PEC2 | Consumo de tramadol POP menor en grupo PEC2 (132.78 ± 22.44) que en grupo ESP (196 ± 27.03) p=0,001 | ||
| Gad, 2019 49 | ECA | A | Mastectomía radical | ESP vs. PEC2 | 50 | T4 | DU | U | L 0,25 % 20 mL | Escalas menores de 20/100 en ambos grupos | Grupo PECS menor consumo de opioides, mejor modulación del dolor y menor consumo POP de morfina | Ninguna | Consumo de opioides mayor en el grupo ESP (16.7 ± 7.21) vs. (10.7 ± 3.12) p = 0,001 | |
| Sinha, 2019 50 | ECA | A | Mastectomía radical modificada | ESP vs. PEC2 | 64 | T4 | DU | U | R 0,2 % 20 mL | Grupo PECS2 2 vs. Grupo ESP de 2,6 | Consumo POP de morfina menor en el grupo PEC2 | Consumo de morfina menor en PEC2 (4,40 ± 0,94 mg) vs. grupo ESP (6,59 ± 1,35 mg; p = 0,000) | ||
| El Gha mry, 2019 51 | ECA | A | Mastectomía radical | ESP vs. BPV | 70 | T5 | DU | U | B 0,25 % 20 mL | Grupo ESP < 3 primeras 6 h, grupo BPV < 4 primeras 6 h | Consumo POP de morfina durante las 24 horas y el tiempo de la primera solicitud de analgesia similares entre ambos grupos. Sin diferencias en EVA, NVPO ni consumo de fentanil intraoperatorio entre ambos grupos. Consumo POP de morfina durante 24 horas similar | 4 pacientes del grupo de BPV desarrollaron neumotórax, 0 en el grupo ESP | Consumo POP de morfina grupo ESP (26.7 ± 2,1) vs. (27.3 ± 2.9) (p = 0,32) | |
| Moustafa, 2020 52 | ECA | A | Mastectomía radical | ESP vs. BPV | 102 | T4 | DU | U | B 0,25 % 20 mL | No evaluados | Tasa de éxito del 100 % en ESP vs. 77,8 % en BPV. Consumo POP de morfina similar entre ambos grupos | Ninguna | Tasa de éxito del 100 % en ESP vs. 77,8 % en BPV (X2=9,n p = 0,002) | |
| Sharma, 2020 53 | ECA | A | Cirugía por cáncer de mama (mastectomía radical + vaciamiento axilar) | ESP vs. control (solo opioide) | 60 | T5 | DU | U | R 0,5 % 0,4 mL/ kg | Grupo ESP < 1, grupo control < 4 | Modulación del dolor similar en ambos grupos, menor consumo de morfina ESP 43 % | Ninguna | Consumo de morfina primeras 24 horas menor en ESP diferencia de medias 2.1 (2.0-2.2), p 0,01 | |
| Singh, 2019 54 | ECA | A | Mastectomía radical modificada | ESP vs. control (solo opioide) | 40 | T5 | DU | U | B 0,5 % 20 mL | Grupo ESP 2,7 vs grupo control 4,2 | Modulación del dolor mayor y menor consumo de opioides en grupo ESP | Ninguna | Consumo de morfina en ESP (1,95 ± 2,01 mg) vs. grupo control (9,3 ± 2,36 mg) p = 0,01 | |
| Yao, 20 20 55 | ECA | A | Mastectomía radical | ESP vs. placebo (SSN 0,9 %) | 82 | T4 | DU | U | R 0,5 % 25 mL | Grupo ESP con mejores puntuaciones globales de QoR-15 24 horas POP, menor dolor estático y dinámico | Grupo ESP mejor calidad de recuperación y modulación del dolor | Ninguna | Calidad de recuperación más alta (IC 95 %: 9 a 12, p < 0,001) | |
| Altiparmak, 2019 56 | ECA | A | Mastectomía radical modificada unilateral | ESP con B 0,375 % vs. ESP con B 0,25 % | 42 | T4 | DU | U | B 0,375 % vs. 0,25 % 20 mL | Grupo ESP con B 0,375 % menor de 2 vs. grupo ESP con B 0,25 % menor de 3,5 en primeras 12 h | Consumo POP de tramadol menor en el grupo ESP con B 0,375 % | Ninguna | Consumo de tramadol POP en grupo ESP con B 0,375 % (I49,52±25,39mg) vs. grupo ESP con B 0,25 % (I99,52±32,78mg) (p = 0,00l) | |
| Oksuz, 2019 57 | ECA | A | Mamoplastia de reducción | ESP vs. anestesia tumescente | 44 | T4 | DU | BL | B 0,25 % 40 mL (20 mL a cada lado) | Grupo ESP 4.1 ± 1.4, grupo control 5.6 ± 1.0 | Modulación del dolor, consumo de opioide y satisfacción del paciente mejor en grupo ESP | Ninguna | Consumo de tramadol 24 horas menor en ESP que tumescente p < 0,001 | |
| Abdomen | Altiparmak, 2019 (59) | ECA | A | Colecistectomía laparoscópica | ESP vs. OSTAP | 68 | T7 | DU | BL | B 0,375 % 20 mL cada lado en ambos grupos | Grupo ESP 1,5 vs. Grupo OSTAP 2,2 | Modulación del dolor y requerimiento de tramadol menor en grupo ESP | Ninguna | Consumo de tramadol menor en ESP (- 72.40 a - 48.19 p < 0,001) |
| Tulgar, 2019 (60) | ECA | A | Colecistectomía laparoscópica | ESP vs. OSTAP vs. Grupo control (no bloqueo) | 60 | T9 | DU | BL | B 0,5 % 20 mL, L2 10 mL, SSN 0,9 % 10 mL, se aplicaron 20 mL a cada lado en los grupos de bloqueo | Grupo ESP 1,4 vs. Grupo OSTAP 1.7 vs. Grupo control 2.4 | Modulación del dolor, requerimiento de analgesia tramadol y paracetamol menor en ambos grupos de bloqueos que en grupo control | Ninguna | NRS en grupo ESP 1 ± 1.10, OSTAP 1.27 ± 1.41, y grupo control 2.95 ± 1.81, p < 0,001 | |
| Tulgar, 2018, 61 | ECA | A | Colecistectomía laparoscópica | ESP vs. control (solo opioide) | 30 | T9 | DU | BL | B 0,375 % 20 mL (0,375 % a cada lado) | Grupos ESP 1.4 vs. Grupo OSTAP 2.3 | Modulación del dolor, requerimiento de analgesia tramadol y paracetamol menor en ESP que en grupo control | Ninguna | NRS a las 0-3 h grupo ESP 1.00 ± 1.13 vs. grupo control 2.88 ± 1.79, p < 0,01 | |
| Kwon, 2020 62 | ECA | A | Colecistectomía laparoscópica | ESP + BVR vs. BVR | 53 | T7 | DU | BL | R 0,20 % 20 mL a cada lado | Grupo ESP + BVR 2 vs. BVR 3 | Menor consumo de opioides, puntajes de dolor y consumo de remifentanil en grupo ESP + BVR | Ninguna | Consumo de analgésico a las 6 h POP de 41,9 μg (165,1 ±67,7 μg) en grupo ESP + BVR vs.207 ± 45,5 μg en BVR, p=0,012,a las 24 h POP, de 77,2 μg (206,5±82,8 μg) en grupo ESP + BVR vs. 283,7± 102,4 μg en BVR p = 0,004 |
A: agudo; B: bupivacaína; BL: bilateral; BNIC: Bloqueo del nervio intercostal; BPS: bloqueo del plano del serrato; BPV: bloqueo paravertebral; BVR: bloqueo de la vaina de los rectos; C: continuo; CC: catéter continuo; CO: cohorte; DU: dosis única; ECA: ensayo clínico aleatorizado; Epid: Epidural; EVA: escala visual análoga; IC: Intervalo de confianza; IV: intravenosa; L: lidocaína; M: metaanálisis; NRS: escala de calificación numérica (por sus siglas en inglés de numbering rating scale); NVPO: náusea y vómito postoperatorio; OSTAP: TAP (plano transverso del abdomen) subcostal; PCA: analgesia controlada por el paciente (por la iniciales en inglés de patient controlled analgesia); PEC2: bloqueo pectoral 2; PECS: bloqueo del plano pectoral; POP: postoperatorio; QoR-15: quality of recovery (calidad de recuperación); R: ropivacaína; RS: revisión sistemática; SSN 0,9 %: solución salina 0,9 %; U: unilateral; UCI: nidad de cuidados intensivos.
Fuente. Autores.
Tabla 2 Series y reportes de caso bloqueo ESP
| Sitio anatómico comprometido | Autor/año | Dolor | Modelo quirúrgico/intervención | Muestra | Nivel | DU vs. CC | Lateralidad | Dosis y anestésico |
|---|---|---|---|---|---|---|---|---|
| Tórax | Forero, 2016 1 | A/C | Dolor oncológico/fracturas costales/ VATS | 4 | T5 | DU + C | U | B 0,25 % 20 mL/ R 0,5 % 20 mL/ 1:1 L 2 % + R 0,5 % 20 mL / R 0,5 % 20 mL |
| Muñoz, 2017 3 | A | Toracotomía para resección de tumor costal (T11) | 3 | T8 | DU | U | B 0,5 % con epinefrina 5 ug/ mL 14 mL | |
| Adhikary, 2018 5 | A | VATS | 1 | T5 T9 | DU + C | U | R 0,5 % 20 mL + infusión R 0,2 % 8 mL/h | |
| De la Cuadra, 2018 14 | A | Toracotomía para corrección de paresia de diafragma | 1 | C | U | LB 8 mL bolo inicial, infusión 0,1 % 3 mL/h | ||
| Forero, 2017 16 | A | Toracotomía para lobectomía | 1 | T5 | C | U | R 0,5 % 25 mL + infusión 8 mL/h de R 0,2 % | |
| Wilson, 2018 25 | A | VATS (metástasis timoma paraespinal T11) | 1 | T5 | DU | U | R 0,5 % 30 mL | |
| Hu, 2019 26 | A | VATS (bulectomía) | 1 | T5 | DU | U | R 0,375 % 20 mL | |
| Navarro, 2018 27 | A | VATS (metástasis pulmonares/carcinoma quístico/lobectomía/lobectomía) | 4 | T5 | C | U | B 0,5 % 20 mL + infusión continua de R 0,15 % a 12 mL/h (primer y segundo pacientes), R 0,15 % a 7-12 mL/h (tercer paciente) y R 0,15 % a 12 mL/h (cuarto paciente) | |
| Raft, 2019 32 | A | Toracotomía | 1 | T5 | DU + C | U | R 0,5 % 20 mL + infusión R 0,2 % 8 mL/h | |
| Kelava, 2018 33 | A | Toracotomía para trasplante de pulmón | 1 | T5 | C | U | B 0,25 % 15 mL + infusión R 0,2 % 10 mL/h, bolos programados cada 4 horas de 10 mL mientras el paciente estuviera intubado y luego de extubación infusión a 8 mL/h con bolos de 12 cm3 | |
| Leyva, 2020 35 | A | Toracotomía mínimamente invasiva (reemplazo de válvula mitral) | 1 | T7 | C | U | Bupivacaína 0,125 % 7 mL/h | |
| Gaio, 2018 65 | A | Toracotomía para resección de teratoma paracardiaco | 1 | T5 | C | U | R 0,2 % 5 mL (0,45 mL/kg) más infusión continua de R 0,1 % a 2 mL/hora | |
| Nardiello, 2018 66 | A | Reconstrucción esternal (péctum excavatum/péctum carinatum) | 2 | T5 | DU | BL | B 0,25 % 20 mL a cada lado | |
| Forero, 201722 | C | Dolor crónico postoracotomía | 7 | T5-T6 | DU | U | R. Las dosis variaron entre 0,25 a 0,50 %, así como 20-30 mL volumen | |
| Hamilton, 2017 17 | A | Fracturas costales | 1 | T5 | C | U | B 0,125 % 10 mL/h | |
| Ahiskalioglu, 2020 23 | C | Dolor torácico crónico oncológico | 1 | T5 | C | U | B 0,25 % 20 mL más infusión B 0,250 % 8 mL/h y 5 mL/h bolos | |
| Ueshima, 2018 21 | A | Manejo de dolor agudo luego de neuralgia posherpética | 1 | T6 | DU | U | LB 0,25 % 10 mL | |
| Mama | Bonvicini, 2017 6 | A | Exéresis siliconomas + implante mamario | 1 | T5 | DU | U | R 75 mg + M 20 mg 25 mL |
| Nair, 2018 15 | A | Mastectomía radical modificada + vaciamiento ganglionar | 5 | T4 | DU | U | B 0,25 % 30 mL | |
| Ueshima, 2018 73 | A | Mastectomía radical | 1 | T4 | DU | U | L 0,25 % 10 mL | |
| Columna | Ueshima, 2017 38 | A | Cirugía vertebral torácica (canal lumbar estrecho y resección tumor medular) | 2 | T5 | DU | BL | L 0,375 % 40 mL (20 mL cada lado) |
| Canturk, 2019 39 | A | Corrección de espondilolistesis | 1 | L1 | DU | BL | B al 0,25 % 10 mL, P 1 % 10 mL | |
| Abdomen y pelvis | Hannig, 2018 7 | A | Colecistectomía laparoscópica | 3 | T7 | DU | BL | R 0,5 % 20 mL |
| Chin, 2017 2 | A | Cirugía bariátrica laparoscópica | 3 | T7 | DU/DU/C | BL | R 1 % 5 mL + L 2 % 5 mL + SSN 0,9 % 10 mL / R 0,5 % 20 mL / R 0,5 % 20 mL | |
| Tulgar, 2018 58 | A | Cirugía abdominal laparoscópica | 3 | T8 | DU | BL | B 0,5 % 10 cm3, L 2 % 5 cm3, SSN 0,9 % 5 cm3 | |
| Restrepo, 2017 64 | A | Cirugía abdominal mayor (cistoprostatectomía radical abierta) | 1 | T8 | C | BL | L 2 % 3 mL + B 0,25 % 10 mL + infusión continua B 0,1 % a 6 mL/h | |
| Aksu, 2019 67 | A | Colecistectomía laparoscópica | 3 | T7 | DU | U | B al 0,25 % 0,5 mL/kg | |
| Hernández, 2018 68 | A | Herniorrafia inguinal (anestésico) | 1 | T6 | DU | U | 0,4 mL/kg (1:1 solución de B 0,25 % y L 1 %) | |
| Chin, 2017 18 | A | Reparación hernia ventral | 4 | T7 | DU | BL | R 0,5 % + adrenalina 5 μg/ mL 20 mL/ R 0,5 % + dexametasona 4 mg 30 mL / R 0,5 % + dexametasona 4 mg 20 mL/ R 0,5 % + dexametasona 4 mg 20 mL | |
| Selvi, 2018 75 | A | Cesárea | 1 | T11 | DU | BL | B 0,5 % 15 mL + L 2 % 5 mL+ SSN 0,9 % 5 mL | |
| Altinpulluk, 2018 63 | A | Cesárea | 1 | T9 | DU | BL | B 0,25 % 20 mL | |
| Extremidades | Forero, 2017 24 | C | Dolor crónico de hombro | 1 | T2 | DU | U | B 0,5 % 20 mL |
| Tulgar, 2018 69 | A | Artroplastia de cadera | 1 | L4 | DU | U | B 0,5 % 15 mL, L al 2 % 5 mL, SSN 0,9 % 10 mL | |
| Bugada, 2018 70 | A | Reemplazo de cadera/revisión quirúrgica de luxación recurrente de cadera | 2 | L4 | C | U | R al 0,75 % 25 mL, infusión mediante PCA 0,5 mL/h + 20 mL bolo cada 3 h | |
| Darling, 2018 71 | A | Luxación quirúrgica de cadera y osteotomía de fémur | 1 | T12 | C | U | R al 0,2 % 10 mL | |
| Balaban, 2019 72 | A | Artroplastia total de rodilla | 1 | L4 | C | U | B al 0,375 % 30 mL | |
| Am J Emerg Med., 2019 74 | C | Síndrome regional complejo en tobillo y pie derecho | 1 | L4 | DU | U | B 0,5 % + L 2 %30 mL |
A: agudo; B: bupivacaína; BL: bilateral; C: crónico; CC: catéter continuo; DU: dosis única; L: lidocaína; LB: levobupivacaína; PCA: analgesia controlada por el paciente; R: ropivacaína; SSN 0,9 %: solución salina al 0,9 %; U: unilateral; VATS: videotoracoscopia.
Fuente. Autores.
ANATOMÍA
La fascia toraco-lumbar (FTL) 9 es una estructura de importancia para el bloqueo ESP, que permite la dispersión del anestésico local (AL) hacia zonas distales al sitio de administración; está compuesta por capas de fascia y tejido aponeurótico, que separa los músculos paraespinales de los músculos de la pared abdominal posterior; se extiende hacia cefálico, pasando por la columna torácica y cervical, hasta la base del cráneo, y hacia caudal a la altura del sacroilíaco en la parte posterior 9-11.
El músculo erector de la espina está conformado por tres grupos musculares: iliocostal, longuísimo y espinoso (multífidos), que se originan en una aponeurosis común (las tres columnas del tendón ancho), se forma a la altura de L5 y se inserta en la cresta ilíaca postero-inferior, en el sacro posterior, en los ligamentos sacroi-líacos y en las apófisis espinosas sacras y lumbares inferiores. La inserción cefálica es propia para cada músculo; se inserta en la parrilla costal y las vértebras C4-C6; apófisis transversas de vértebras torácicas, cervicales, huesos mastoides y temporal; y en las apófisis espinosas lumbares superior y torácicas, respectivamente 9-12.
El componente nervioso del tórax está dado especialmente por los nervios espinales torácicos, los cuales, luego de emerger del agujero intervertebral, son conocidos como nervios intercostales (T6 a T11), que se dividen en ramos posterior y anterior, inervando estructuras musculares, articulaciones, pleura, peritoneo y piel de la región dorsal y ventral. Además de su trayecto intercostal, tienen divisiones que se dirigen hacia el abdomen, para dar inervación motora y sensitiva a los músculos de la pared abdominal anterior 13.
El bloqueo ESP está clasificado como un bloqueo del plano fascial del músculo erector de la espina, una vez se administra el AL, este se dispersa a través de las fascias descritas a nivel dorsal. En las fascias lumbares y el triángulo interfascial lumbar permite dispersión hacia anterior, posterior, cefálico y caudal involucrando los ramos ventral y dorsal de los nervios espinales, además de los ramos comunicantes de la cadena simpática, que conducen fibras simpáticas presinápticas y postsinápticas, tanto en la columna torácica como lumbar, con el potencial de proveer analgesia visceral y somática 1,8,9.
TÉCNICA
El paciente puede ubicarse en posición sentado o decúbito lateral 1,14 con el lado que se va a bloquear hacia superior. Se han descrito varias formas en la orientación del transductor para ubicar el sitio objetivo. Se menciona el posicionamiento paramediano sagital 14,15 y transverso 2 con un transductor lineal de alta frecuencia.
En el eje paramediano sagital se ubica el transductor aproximadamente a 3 cm de la línea media, para localizar la apófisis transversa de la vértebra (T5 para intervenciones en tórax); se sugiere iniciar en dirección lateral a medial visualizando las costillas, las cuales presentan convexidad marcada y ángulo más pronunciado (más redondas o en forma de U), para, posteriormente, evidenciar la apófisis transversa que es más amplia y aplanada (rectangular) {1]. Al identificar la apófisis transversa se visualizan los 3 músculos: trapecio, romboides mayor y erector de la espina (Figura 1). El romboides mayor se encuentra solo hasta el nivel de T5-T6 (16). Una vez ubicada dicha imagen, se procede a puncionar "en plano" (Figura 2).
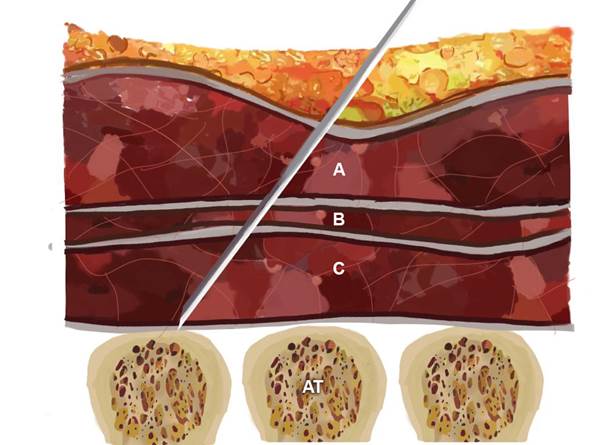
A: Trapecio; B: romboides mayor; C: erector de la espina. AT: apófisis transversa. Fuente. Autores.
Figura 1 Imagen esquemática de posicionamiento de la aguja para bloqueo ESP

A: trapecio; B: romboides mayor; C: erector de la espina a nivel de la apófisis transversa de T6. Fuente. Autores.
Figura 2 Técnica y visualización ecográfica de la apófisis transversa y los tres músculos paraespinales que se localizan superficiales a la misma, enumerados de superficial a profundo.
El volumen de AL es variable en la literatura; sin embargo, la administración entre 20 mL 1,17 y 30 mL 18 ha demostrado, según modelos cadavéricos, una extensión desde T2 hasta T9 luego de aplicarlo sobre la apófisis transversa T5 2 (incluso desde C5 hasta L3) 5,18, cubriendo en promedio 9 dermatomas (rango de 8-11) en área dorsal, con requerimiento de 2,2 mL (1,81-2,5 mL) de AL por dermatoma 13; de T2-T3 a T6-T9 en la región anterolateral y extensión variable a zona axilar y cara medial del brazo 19. En niños existen reportes donde se utilizan dosis de 0,6 mL/kg de volumen 14.
USOS CLÍNICOS DEL BLOQUEO ERECTOR DE LA ESPINA
Esta técnica es aparentemente segura y fácil de implementar 4,8; sin embargo, no existen estudios con gran número de pacientes que respalden su aplicación en ciertas patologías. Describimos su uso en el ámbito del dolor crónico 1-4,18, cirugía cardiaca, torácica, abdominal, de mama y extremidades, en algunas de estas áreas con ensayos clínicos aleatorizados (ECA) 20.
En el reporte original 1, y otros similares 21, el ESP se realizó en pacientes adultos con dolor neuropático crónico (neuralgia posherpética y dolor crónico neuropático secundario a fracturas costales). Posteriormente, Forero describe una serie de casos para dolor crónico neuropático postoracotomía 22 y aparecen nuevas publicaciones con resultados favorables 23, incluyendo en dolor crónico de hombro 24.
En cirugía de tórax, en lobectomía guiada por videotoracoscopia (VATS), se ha documentado adecuada modulación del dolor 1. Algunos reportes describen el uso de este bloqueo en pacientes donde la analgesia epidural o cualquier otra técnica regional representan más riesgos 25,26, están contraindicadas o son técnicamente más difíciles 27. Un ECA comparó el bloqueo ESP guiado por ecografía más analgesia intravenosa en 60 pacientes sometidos a VATS. Se evidenció que el consumo de opioides a las 1, 2, 4, 8, 16 y 24 horas y los puntajes de dolor dinámico y estático a dichas horas fueron estadísticamente más bajos en el grupo ESP (5 pacientes de 30) que en el grupo control (22 pacientes de 30) 28. En este último grupo, la tasa de náuseas y prurito fueron más altas y no existieron diferencias entre los grupos en términos de otros efectos adversos.
Al comparar el bloqueo del plano serrato vs. ESP para VATS en 60 pacientes adultos, el grupo ESP mostró una puntuación de dolor estático significativamente menor que el grupo del bloqueo del serrato 4-6 horas después de la intervención, además de menor puntuación de dolor dinámico. De manera similar, el tiempo requerido para el primer analgésico fue más prolongado en el grupo ESP, sin efectos secundarios importantes 29.
Pese a sus buenos resultados, la comparación de este bloqueo con el bloqueo paravertebral (BPV), no es tan favorecedor. En un ECA publicado en el 2020 30 se comparó en 75 pacientes llevados a VATS el ESP vs. BPV vs. bloqueo del nervio intercostal (BNI), evidenciando mejores controles de dolor postoperatorio (POP) en el grupo BPV y mayor necesidad de rescate para el ESP, sin diferencias entre las comparaciones del ESP y el BNI. Sin embargo, para los tres grupos, las puntuaciones de dolor fueron similares en diferentes momentos POP.
Toracotomía para lobectomía
Se reportan casos en los que se usa como técnica de rescate exitoso ante analgesia peridural torácica fallida 16. Según algunas publicaciones, la técnica neuroaxial peridural tiene una tasa de falla entre el 11,2 % 31 y el 32 % 32, razón por la cual, el bloqueo ESP continuo representa una opción con excelentes resultados en este grupo de pacientes. De igual forma, se ha descrito el uso de este bloqueo en dos niveles torácicos 32, para lo cual faltan ECA que evidencien su superioridad comparada con la técnica de inyección en un único nivel. Se describen reportes de caso para analgesia POP en toracotomía para trasplante pulmonar 33. En resumen, en cirugía de tórax encontramos soporte para uso de ESP en VATS, toracotomía para lobectomía, trasplante pulmonar y como rescate de analgesia peridural fallida.
Cirugía cardiaca
Hay un estudio prospectivo, aleatorizado, de 50 pacientes asignados al azar en dos grupos: uno de analgesia epidural torácica continua y otro de bloqueo ESP bilateral continuo para el manejo del dolor perioperatorio. Los puntajes de dolor dinámico y en reposo fueron equiparables para ambos grupos en diferentes momentos durante las primeras 12 horas; sin embargo, luego de 24 horas y hasta las 48 horas, el dolor fue menor y estadísticamente significativo en el grupo del bloqueo ESP comparado con la analgesia epidural. No hubo diferencias en estancia en UCI o necesidad de ventilación mecánica (VM) invasiva 34. En pacientes sometidos a reparación valvular mitral y/o tricuspídea a través de minitoracotomía derecha, además de un reporte de caso 35, se evaluó en un estudio de cohorte en el que el uso del bloqueo ESP como parte de la analgesia multimodal, mostró que el tiempo de VM y la estancia en UCI fue menor en el grupo del bloqueo ESP 36.
Un ECA publicado en 2019 compara en 106 pacientes el ESP bilateral vs. analgesia convencional en pacientes sometidos a cirugía cardiaca con derivación cardiopulmonar. Al grupo del ESP se le realizó el bloqueo guiado por ultrasonografía antes de la inducción anestésica en T6. Los resultados evidenciaron menores puntajes de la escala numérica de dolor (NRS) y mayor duración analgésica para el grupo del bloqueo ESP bilateral 37.
Cirugía de columna
La evidencia actual es insuficiente para apoyar el uso generalizado del ESP; sin embargo, se han descrito casos de su uso en cirugías de resección de tumor de cordón espinal, en laminoplastia para corrección de estenosis del canal espinal 38 y en corrección de espondilolistesis con buenos resultados, ahorro de opioides y sin complicaciones 39. A la fecha hay dos ECA 40,41 con prometedores resultados analgésicos en cirugía de columna lumbar sin efectos adversos. Pese a lo anterior, una revisión sistemática realizada en 2020 concluyó que la efectividad y seguridad de este bloqueo para cirugía de columna lumbar son controvertidas 42.
Cirugía de mama
En el modelo quirúrgico de cirugía de mama, incluyendo el escenario oncológico 15,43, el ESP ha venido ganando importancia, por su adecuada respuesta analgésica 6 y ahorro de opioides. En los últimos años se han publicado ECA que comparan el ESP con otras técnicas, como el BPV 44, o técnicas endovenosas, mostrando superioridad para los bloqueos de fascia en relación con las estrategias intravenosas y similitud entre estas para el control del dolor y el consumo de opioides 45,46.
En mastectomía radical, en algunos ECA que comparan el bloqueo del nervio pectoral y el bloqueo ESP han encontrado mejores resultados POP en el primer grupo 47-50. Al comparar ESP y BPV 51, no se informan diferencias en el consumo de opioides a las 24 horas POP, escalas de dolor o NVPO, pero sí menor tiempo de ubicación del bloqueo ESP por anestesiólogos con 44 o sin experiencia 52 en técnicas regionales; y la comparación entre ESP vs. analgesia intravenosa 53, reporta significativamente menor consumo de morfina y menores escalas numéricas del dolor en las primeras 4 horas POP en los pacientes en quienes se realizó ESP 54.
Un ECA 55 compara la calidad de la recuperación POP en pacientes llevadas a mastectomía radical modificada cuando se administra AL vs. placebo, con mejor calidad de recuperación según el cuestionario QoR-15 en el grupo aleatorizado para la técnica con AL. Según una revisión sistemática y metaanálisis 47, en este modelo quirúrgico, el ESP ofrece superioridad analgésica y menor consumo de morfina oral POP en comparación con la no realización de técnicas regionales, además de similitud analgésica con el BPV y ausencia de riesgo de neumotórax y de otras complicaciones. La dosis y concentración anestésica útil, aún no se ha clarificado; sin embargo, en un reciente ECA 56 se comparan dos concentraciones anestésicas del ESP, evidenciando que las concentraciones de bupivacaína al 0,375 % ofrecen mejores resultados analgésicos sobre las concentraciones de 0,25 %.
En otros modelos quirúrgicos, como la mastectomía de reducción, hay evidencia con un ECA 57 doble ciego, de 44 mujeres, donde se comparó el método de anestesia tumescente y el bloqueo ESP con respecto al consumo de analgesia POP, puntuaciones de dolor y la satisfacción del paciente. Se determinó que el consumo de tramadol fue significativamente menor en el grupo de ESP, al igual que las puntuaciones de dolor durante varios momentos de las primeras 24 horas, los requerimientos de analgesia adicional y la satisfacción del paciente.
Debido a que el músculo erector de la espina se extiende hacia la región espinal inferior, dicho bloqueo a la altura de T7-T8 permite una difusión de la mezcla anestésica hacia los nervios toracoabdominales inferiores que proveen inervación abdominal; además de esto, su mecanismo de acción incluye la penetración del AL al espacio paravertebral, actuando sobre los ramos ventral y dorsal, y sobre ramos comunicantes que contienen fibras nerviosas simpáticas, proporcionando así un bloqueo sensitivo somático y visceral en cirugía abdominal 2. Bajo estas consideraciones se hace un reporte de 3 pacientes que fueron sometidos a cirugía bariátrica laparoscópica con adecuada respuesta analgésica al bloqueo ESP 2. Se ha descrito bajo esta técnica una disminución en los requerimientos de opioides en pacientes sometidos a herniorrafia ventral laparoscópica 2 y en diferentes modelos quirúrgicos de laparoscopia, según series de casos 7,58.
Colecistectomía laparoscópica
Se encuentran tres ECA: el primero 59 con 76 pacientes, que en la comparación del uso del ESP y el bloqueo del plano transverso abdominal, muestra que el consumo POP de tramadol fue significativamente menor para el primer grupo, al igual que las puntuaciones de dolor. El segundo compara las mismas técnicas regionales en 72 pacientes en relación con la escala NRS, el consumo de paracetamol y tramadol y la necesidad de rescate analgésico 60. El estudio evidenció que la intensidad del dolor fue similar en ambos grupos en las primeras 3 horas POP, a su vez, fueron equiparables los consumos analgésicos adicionales. Un tercer ECA 61, con 36 pacientes, comparó el bloqueo ESP vs. analgesia multimodal y mostró que el dolor según la escala NRS fue menor el grupo del bloqueo durante las primeras 3 horas, sin diferencia en las siguientes; a su vez, el consumo de tramadol y los requerimientos analgésicos adicionales fueron más bajos, conclusiones también respaldadas por un metaanálisis 62.
Cirugía de abdomen inferior
En cirugía de abdomen inferior, específicamente en cirugía ginecológica para cesárea, se encuentra un caso de bloqueo ESP bilateral como analgesia POP efectiva y duradera en paciente sometida a procedimiento emergente bajo anestesia general 63. De igual modo, se describe un caso de un paciente llevado a cirugía abdominal mayor (cistoprostactectomía radical abierta) en el cual se ofreció analgesia continua con ESP bilateral, logrando muy buenos resultados analgésicos 64.
Pacientes pediátricos
En estos pacientes, el bloqueo del ESP es una alternativa analgésica al parecer segura y eficaz, especialmente en toracotomía 3,14,65. En otros modelos de cirugía de tórax, se ha descrito el uso del ESP para pacientes pediátricos sometidos a corrección de péctum excavatum y carinatum, con valores de la escala visual análoga menores de 4 y ausencia de requerimientos de opioides de larga duración durante el intra o el POP 66. A su vez, hay descripción de series de casos 67 de pacientes pediátricos a quienes se les ha practicado colecistectomía laparoscópica con analgesia regional con bloqueo ESP, demostrando adecuado control del dolor y satisfacción POP. De igual modo, en un reporte de caso 68 donde se utilizó el ESP en dosis única como método anestésico para un paciente de 2 meses de edad (nacido a la semana 29 de gestación) de 2,5 kg llevado a herniorrafia inguinal, se garantizó estabilidad hemodinámica durante los 35 minutos del procedimiento, tolerancia a la vía oral en las siguientes 6 horas y puntaje de dolor según la escala FLACC (por sus siglas en inglés: Face, Legs, Activity, Cry, Consolability) de 0 en las siguientes 24 horas.
Extremidades inferiores
Finalmente, para cirugías que comprometen las extremidades inferiores, se han publicado algunos reportes de casos que muestran posible efectividad analgésica del ESP, dada la difusión de AL al plexo lumbar, para modelos quirúrgicos como artroplastia de cadera 69, cirugías de corrección de luxación congénita de cadera, osteotomías de fémur 70,71 y artroplastia de rodilla 72; sin embargo, hacen falta estudios de mejor calidad metodológica que permitan concluir el papel del bloqueo EPS en estos procedimientos.
COMPLICACIONES
El ESP pareciera evitar las complicaciones que sí se pueden presentar con el uso de otras técnicas regionales, como hipotensión, lesión permanente de médula espinal y retención urinaria en la analgesia epidural, diseminación epidural, punción vascular en el BPV, y neumotórax en bloqueos del nervio intercostal y del BPV 8,47. Sin embargo, se ha documentado aparición de neumotórax 73 y de priapismo 74 en dos pacientes a quienes se les realizó bloqueo ESP.
Recientemente, se reportó un caso de bloqueo motor como efecto colateral imprevisto del ESP en una paciente poscesárea, quien rechazó las técnicas neuroaxiales 75. Durante su estancia en la unidad de cuidado postanestésico, se documentó debilidad motora bilateral y déficit sensitivo entre los dermatomos de T9 y L3. La fuerza motora comenzó a retornar 13 horas después de la cirugía, con resolución completa a las 16 horas. Los autores de este caso proponen como primera posibilidad la infiltración de AL en el plexo lumbar o diseminación a través del espacio epidural dado que el examen neurológico reveló debilidad de los músculos psoas, ilíaco y cuádriceps, confirmando compromiso de los nervios espinales L1, L2, L3 y del nervio femoral.
La ausencia de vasos sanguíneos importantes y estructuras neurales en la vecindad inmediata minimiza preocupaciones respecto al desarrollo de hematomas clínicamente significativos. Sin embargo, hasta que se acumulen más datos clínicos, se debe tener precaución en pacientes con trastornos de la coagulación o que estén recibiendo anticoagulación perioperatoria 76.
Aunque las complicaciones se han descrito generalmente en el abordaje ecográ-fico en plano, el uso del ESP con abordaje fuera de plano con transductor convexo para cirugía de cadera 69, hombro, tórax, mama y abdomen, ha demostrado similar tasa de complicaciones y de eficacia 77.
CONCLUSIÓN
El bloqueo ESP plantea un manejo analgésico eficaz en el ámbito anestésico y debe contemplarse como parte de las estrategias de analgesia multimodal dados sus buenos resultados analgésicos, baja incidencia de complicaciones y disminución de efectos secundarios comparado con la analgesia epidural y el amplio uso en diferentes modelos quirúrgicos; por lo tanto, podría considerarse como una alternativa analgésica segura, simple y óptima para los pacientes 1,3,8.
Esta intervención requiere estudios más amplios que permitan conocer con mayor detalle su mecanismo de acción, duración de efecto y efectos secundarios, por lo que incentivamos la investigación al respecto.
Agradecimientos
A nuestras familias por su apoyo incondicional.
REFERENCIAS
1. Forero M, Adhikary SD, López H, Tsui C, Chin KJ. The erector spinae plane block a novel analgesic technique in thoracic neuropathic pain. Reg Anesth Pain Med. 2016;41(5):621-7. doi: http://www.doi.org/10.1097/AAP.0000000000000451 [ Links ]
2. Chin KJ, Malhas L, Perlas A. The erector spinae plane block provides visceral abdominal analgesia in bariatric surgery a report of 3 cases. Reg Anesth Pain Med . 2017;42(3):372-6. doi: http://www.doi.org/10.1097/AAP.0000000000000581 [ Links ]
3. Muñoz F, Cubillos J, Bonilla A, Chin KJ. Erector spinae plane block for postoperative analgesia in pediatric oncological thoracic surgery. Can J Anesth/J Can Anesth. 2017;10-2. doi: http://www.doi.org/10.1007/s12630-017-0894-0 [ Links ]
4. Chin KJ, Adhikary S, Forero M. Is the erector spinae plane (ESP) block a sheath block ? A re-ply 'Medicolegal' or 'patient-centred' consent? Anaesthesia. 2017;72:910-24. doi: http://www.doi.org/10.1111/anae.13926 [ Links ]
5. Adhikary S Das, Pruett A, Forero M, Thiruvenkatarajan V. Erector spinae plane block as an alternative to epidural analgesia for post operative analgesia following video assisted thoracoscopic surgery: A case study and a literatura review on the spread of local anaesthetic in the erector spinae plane. Indian J Anaesth. 2018;62(1):83-6. doi: http://www.doi.org/10.4103/ija.IJA 693 17 [ Links ]
6. Bonvicini D, Giacomazzi A, Pizzirani E. Use of the ultrasound-guided erector spinae plane block in breast surgery Use of the ultrasound-guided erector spinae plane block in breast surgery. Minerva anestesiol 2017. 2018;83(10):1111-2. doi: http://www.doi.org/10.23736/S0375-9393.17.12015-8 [ Links ]
7. Hannig KE, Jessen C, Soni UK, B0rglum J, Bendtsen TF. Case report erector spinae plane block for elective laparoscopic cholecystectomy in the ambulatory surgical setting. Case Rep Anesthesiol. 2018;2018:1-6. doi: https://doi.org/10.1155/2018/5492527 [ Links ]
8. El-Boghdadly K, Pawa A. The erector spinae plane block: plane and simple. Anaesthesia. 2017;72:427-38. doi: http://www.doi.org/10.1111/anae.13830 [ Links ]
9. Willard FH, Vleeming A, Schuenke MD, Dan-neels L, Schleip R. The thoracolumbar fascia: anatomy, function and clinical considerations. J Anat. 2012;507-36. doi: http://www.doi.org/10.1111/j.1469-7580.2012.01511.x [ Links ]
10. Benjamin M. The fascia of the limbs and back - a review. J Anat. 2009;(214):1-18. doi: http://www.doi.org/10.1111/j.1469-7580.20 08.01011.x [ Links ]
11. Vleeming A, Pool-Goudzwaard A, Stoeckart R, van Wingerden J-P, Snijders CJ. The posterior layer of the thoracolumbar fascia. Spine (Phila Pa 1976). 1995;20(7):753-8. [ Links ]
12. Stecco A, Macchi V, Porzionato A, Masiero S, Tiengo C, Delmas V, et al. Pectoral and femoral fasciae: common aspects and regional specializations. Surg Radiol Anat. 2009;31:35-42. doi: http://www.doi.org/10.1007/s00276-008-0395-5 [ Links ]
13. Barrios A, Camelo J, Gómez J, Forero M, Peng PWH, Visbal K, et al. Evaluation of sensory mapping of erector spinae plane block. Pain Physician. 2020;23(5):289-95. [ Links ]
14. De la Cuadra-Fontaine JC, Concha M, Vuletin F, Arancibia H. Continuous erector spinae plane block for thoracic surgery in a pediatric patient. Pediatr Anesth. 2018;28:74-5. doi: http://www.doi.org/10.1111/pan.13277 [ Links ]
15. Nair AS, Seelam S, Naik V, Rayani BK. Opioid free mastectomy in combination with ultrasound guided erector spinae block : A series of five cases. Indian J Anaesth . 2018;62(8):632-4. doi: http://www.doi.org/10.4103/ija.IJA_314_18 [ Links ]
16. Forero M, Rajarathinam M, Adhikary S, Chin KJ. Continuous erector spinae plane block for rescue analgesia in thoracotomy after epidural failure: a case report. A Case Reports. 2017;8(10):254-6. doi: http://www.doi.org/10.1213/XAA.0000000000000478 [ Links ]
17. Hamilton DL, Manickam B. Erector spinae plane block for pain relief in rib fractures. Br J Anaesth. 2016;118(3):474-5. doi: http://www.doi.org/10.1093/bja/aex013 [ Links ]
18. Chin KJ, Adhikary S, Sarwani N, Forero M. The analgesic efficacy of pre-operative bilateral erector spinae plane (ESP) blocks in patients having ventral hernia repair. Anaesthesia. 2017;72:452-60. doi: http://www.doi.org/10.1111/anae.13814 [ Links ]
19. Wild K, Chin KJ. Regional techniques for thoracic wall surgery. Curr Anesthesiol Rep. 2017;7(2):212-9. doi: http://www.doi.org/10.1007/s40140-017-0212-y [ Links ]
20. Layera S, Bravo D, Aliste J. Bloqueos de tronco. Rev Chil Anest. 2020;49:65-78. doi: http://www.doi.org/10.25237/revchilanestv49n01.06 [ Links ]
21. Ueshima H, Otake H. Erector spinae plane block for pain management of wide post-herpetic neuralgia. J Clin Anesth. 2018;51:37. doi: https://doi.org/10.1016/j.jclinane.2018.07.010 [ Links ]
22. Forero M, Rajarathinam M, Adhikary S, Chin KJ. Erector spinae plane (ESP) block in the management of post thoracotomy pain syndrome: A case series. Scand J Pain. 2017;2-6. doi: http://dx.doi.org/10.1016/j.sjpain.2017.08.013 [ Links ]
23. Ahiskalioglu A, Alici HA, Ciftci B, Celik M, Karaca O. Continuous ultrasound guided erector spinae plane block for the management of chronic pain. Anaesth Crit Care Pain Med. 2020;38(4):395-6. doi: http://dx.doi.org/10.1016/j.accpm.2017.11.014 [ Links ]
24. Forero M, Rajarathinam M, Adhikary S Das, Chin KJ. Erector spinae plane block for the management of chronic shoulder pain: a case report. Can J Anesth/J Can Anesth . 2018;65(3):288-93. doi: http://www.doi.org/10.1007/s12630-017-1010-1 [ Links ]
25. Wilson J, Lohser J, Klaibert B. Erector spinae plane block for postoperative rescue analgesia in thoracoscopic surgery to the editor. J Cardiothorac Vasc Anesth. 2018;32:5-7. doi: https://doi.org/10.1053/j.jvca.2018.06.026 [ Links ]
26. Hu B, Zhou H, Zou X. The erector spinae plane block (ESPB) for non-intubated video-assisted thoracoscopic surgery. J Clin Anesth . 2019;54:50-1. doi: https://doi.org/10.1016/j.jclinane.2018.10.032 [ Links ]
27. Luis Navarro JC, Seda Guzmán M, Luis Moreno C, López Romero JL. The erector spinae plane block in 4 cases of video-assisted thoracic surgery. Rev Esp Anestesiol Reanim. 2020;65(4):204-8. doi: https://doi.org/10.1016/j.redar.2017.12.004 [ Links ]
28. Ciftci B, Ekinci M, Celik EC, Tukac IC, Bayrak Y, Atalay YO. Efficacy of an ultrasound-guided erector spinae plane block for postoperative analgesia management after video-assisted thoracic surgery : a prospective randomized study. J Cardiothorac Vasc Anesth . 2020;34:444-9. doi: https://doi.org/10.1053/j.jvca.2019.04.026 [ Links ]
29. Gaballah KM, Soltan WA, Bahgat NM. Ultrasound-guided serratus plane block versus erector spinae block for postoperative analgesia after video-assisted thoracoscopy: a pilot randomized controlled trial. J Cardiothorac Vasc Anesth . 2020;33(2019):1946-53. doi: https://doi.org/10.1053/j.jvca.2019.02.028 [ Links ]
30. Chen N, Qiao Q, Chen R, Xu Q, Zhang Y, Tian Y. The effect of ultrasound-guided intercostal nerve block, single-injection erector spinae plane block and multiple-injection paravertebral block on postoperative analgesia in thoracoscopic surgery: A randomized, double-blinded, clinical trial. J Clin Anesth . 2020;59:106-11. doi: https://doi.org/10.1016/j.jclinane.2019.07.002 [ Links ]
31. Jhy Y, Gates S, Bv N, Mja W, F GS, Jhy Y, et al. Paravertebral block versus thoracic epidural for patients undergoing thoracotomy (Review). Cochrane Database Syst Rev. 2016;(2). doi: http://www.doi.org/10.1002/14651858.CD009121.pub2. [ Links ]
32. Raft J, Chin KJ, Belanger M, Clairoux A, Ri-chebé P, Brulotte V. Continuous erector spinae plane block for thoracotomy analgesia after epidural failure. J Clin Anesth . 2019;54(Sep-tember 2018):132-3. doi: https://doi.org/10.1016/j.jclinane.2018.10.024 [ Links ]
33. Kelava M, Anthony D, Elsharkawy H. Continuous erector spinae block for postoperative analgesia after thoracotomy in a lung trans-plant recipient. J Cardiothorac Vasc Anesth . 2020;32(2018):2018-20. doi: https://doi.org/10.1053/j.jvca.2018.04.041 [ Links ]
34. Nagaraja PS, Ragavendran S, Singh NG, Asai O, Bhavya G, Manjunath N, et al. Comparison of continuous thoracic epidural analgesia with bilateral erector spinae plane block for perioperative pain management in cardiac surgery. Ann Card Anaesth. 2018;21(3)323-7. doi: http://www.doi.org/10.4103/aca.ACA_16_18 [ Links ]
35. Muñoz Leyva FM, Mendiola WE, Bonilla AJ, Cubillos J, Moreno DA, Chin KJ. Continuous Erector Spinae Plane (ESP) Block for Postoperative Analgesia after Minimally Invasive Mitral Valve Surgery. J Cardiothorac Vasc Anesth . 2020;32(2018):2271-4. doi: https://doi.org/10.1053/j.jvca.2017.12.020 [ Links ]
36. Borys M, Gawçda B, Horeczy B, Kolowca M, Olszówka P, Czuczwar M. Erector spinae-plane block as an analgesic alternative in patients undergoing mitral and / or tricuspid valve repair through a right mini-thoracotomy - an observational cohort study. Videosurgery Other Miniinvasive Tech. 2020;1(March):208-14. doi: https://doi.org/10.5114/wiitm.2019.85396 [ Links ]
37. Krishna SN, Chauhan S, Bhoi D, Kaushal B, Hasija S, Sangdup T, et al. Bilateral erector spinae plane block for acute post-surgical pain in adult cardiac surgical patients: a randomized controlled trial. J Cardiothorac Vasc Anesth . 2020;33(2019)368-75. doi: https://doi.org/10.1053/j.jvca.2018.05.050 [ Links ]
38. Ueshima H, Otake H. Clinical experiences of ultrasound-guided erector spinae plane block for thoracic vertebra surgery. J Clin Anesth . 2017;38(August 2016):137. doi: http://dx.doi.org/10.1016/j.jclinane.2016.12.028 [ Links ]
39. Canturk M. Ultrasound-guided bilateral lumbar erector spinae plane block for postoperative analgesia after spondylolisthesis correction surgery. J Clin Anesth . 2020;57(February 2019)77-8. doi: https://doi.org/10.1016/j.jclinane.2019.03.015 [ Links ]
40. Yayik AM, Cesur S, Ozturk F, Ahiskalioglu A, Ay AN, Celik EC, et al. Postoperative analgesic efficacy of the ultrasound-guided erector spinae plane block in patients undergoing lumbar spinal decompression surgery: a randomized controlled study. World Neurosurg. 2020;126:e779-85. doi: https://doi.org/10.1016/j.wneu.2019.02.149 [ Links ]
41. Singh S, Choudhary NK, Lalin D, Verma VK. Bilateral ultrasound-guided erector spinae plane block for postoperative analgesia in lumbar spine surgery: a randomized control trial. J Neurosurg Anesth. 2020;32(4)330-4. doi: http://www.doi.org/10.1097/ANA.0000000000000603 [ Links ]
42. Qiu Y, Zhang T, Hua Z. Erector spinae plane block for lumbar spinal surgery : a systematic review. J Pain Res. 2020;13:1611-9. doi: http://doi.org/10.2147/JPR.S256205 [ Links ]
43. Aksu C, Kus A, Yorukoglu H, Tor Kilic C, Gurkan Y. Analgesic effect of the bi-level injection erector spinae plane block after breast surgery: A randomized controlled trial. Agri Pain. 2019;31:132-7. doi: http://www.doi.org/10.14744/agri.2019.61687 [ Links ]
44. Swisher MW, Wallace AM, Sztain JF, Said ET, Khatibi B, Abanobi M, et al. Erector spinae plane versus paravertebral nerve blocks for postoperative analgesia after breast surgery: a randomized clinical trial. Reg Anesth Pain Med . 2020;0(2020):1-7. doi: http://www.doi.org/10.1136/rapm-2019-101013 [ Links ]
45. Gürkan Y, Aksu C, Ku A, Yórüko UH. Erector spinae plane block and thoracic paravertebral block for breast surgery compared to IV-morphine: A randomized controlled trial. J Clin Anesth J. 2020;59:84-8. doi: https://doi.org/10.1016/j.jclinane.2019.06.036 [ Links ]
46. Gürkan Y, Aksu C, Ku A, Yórüko UH, Cennet TK. Ultrasound guided erector spinae plane block reduces postoperative opioid consumption following breast surgery: A randomized controlled study. J Clin Anesth J. 2018;50(April):65-8. doi: https://doi.org/10.1016/j.jclinane.2018.06.033 [ Links ]
47. Leong RW, Tan ESJ, Wong SN, Tan KH, Liu CW. Efficacy of erector spinae plane block for analgesia in breast surgery: a systematic review and meta-analysis. Anaesthesia. 2020;:1-10. doi: http://www.doi.org/10.1111/anae.15164 [ Links ]
48. Altiparmak B, Korkmaz M, ihsan A, Turan M. Comparison of the effects of modified pectoral nerve block and erector spinae plane block on postoperative opioid consumption and pain scores of patients after radical mastectomy surgery: A prospective , randomized, controlled trial. J Clin Anesth . 2019;54:61-5. doi: https://doi.org/10.1016/j.jclinane.2018.10.040 [ Links ]
49. Gad K, Abdallah A, Abdelkhalek M, Abdelaziz M. Ultrasound-guided erector spinae plane block compared to modified pectoral plane block for modified radical mastectomy operations. Anesth Essays Res. 2019;13(2)334-9. doi: http://www.doi.org/10.4103/aer.AER_77_19. [ Links ]
50. Sinha C, Kumar A, Kumar A, Prasad C, Priya D. Pectoral nerve versus erector spinae block for breast surgeries: A randomised controlled trial. Indian J Anaesth . 2019;63:617-22. doi: https://doi.org/10.4103/ija.IJA_163_19 [ Links ]
51. El Ghamry MR, Amer AF. Role of erector spinae plane block versus paravertebral block in pain control after modified radical mastectomy. A prospective randomised trial. Indian J Anaesth [Internet]. 2019;63:1008-14. doi: https://doi.org/10.4103/ija.IJA_310_19 [ Links ]
52. Moustafa M, Alabd A, Ahmed A, Deghidy E. Erector spinae versus paravertebral plane blocks in modified radical mastectomy: Randomised comparative study of the technique success rate among novice anaesthesiologists. Indian J Anaesth . 2020;64(1):49-54. doi: http://www.doi.org/10.4103/ija.IJA_536_19 [ Links ]
53. Sharma S, Arora S, Jafra A, Singh G. Efficacy of erector spinae plane block for postoperative analgesia in total mastectomy and axillary clearance: A randomized controlled trial. Saudi J Anesth. 2020;14(2):1-6. doi: http://www.doi.org/10.4103/sja.SJA_625_19 [ Links ]
54. Singh S, Kumar G, Akhlleshwar. Ultrasound guided erector spinae plane block for postoperative analgesia in modified radical mastectomy: A randomised control study Address. Indian J Anaesth . 2019;63(3):42-6. doi: http://www.doi.org/10.4103/ija.IJA_758_18 [ Links ]
55. Yao Y, Li H, He Q Chen T, Wang Y, Zheng X. Efficacy of ultrasound- guided erector spinae plane block on postoperative quality of recovery and analgesia after modified radical mastectomy: randomized controlled trial. Reg Anesth Pain Med . 2019;0:1-5. doi: http://www.doi.org/10.1136/rapm-2019-100983. [ Links ]
56. Altiparmak B, Toker M, Uysal A, Demirbilek S. Comparison of the efficacy of erector spinae plane block performed with different concentrations of bupivacaine on postoperative analgesia after mastectomy surgery: ramdomized, prospective, double blinded trial. BMC Anesthesiol. 2019;19(32):1-9. doi: https://doi.org/10.1186/s12871-019-0700-3 [ Links ]
57. Oksuz G, Bilgen F, Arslan M, Duman Y. Ultrasound-guided bilateral erector spinae block versus tumescent anesthesia for postoperative analgesia in patients undergoing reduction mammoplasty: a randomized controlled study. Aesth Plast Surg. 2019;43:291-6. doi: https://doi.org/10.1007/s00266-018-1286-8 [ Links ]
58. Tulgar S, Selvi O, Kapakli MS, Reports C. Erector spinae plane block for different laparoscopic abdominal surgeries: case series. Case Rep Anesthesiol . 2018;2018:8-10. doi: http://www.doi.org/10.1155/2018/3947281 [ Links ]
59. Altiparmak B, Korkmaz M, Ihsan A, Kuççu Y. Ultrasound-guided erector spinae plane block versus oblique subcostal transversus abdominis plane block for postoperative analgesia of adult patients undergoing laparoscopic cholecystectomy: Randomized, controlled trial. J Clin Anesth . 2019;37 (December 2018)31-6. doi: https://doi.org/10.1016/j.jclinane.2019.03.012 [ Links ]
60. Tulgar S, Kapakli MS, Kose HC, Senturk O, Selvi O, Serifsoy TE, et al. Evaluation of ultrasound guided erector spinae plane block and oblique subcostal transversus abdominis plane block in laparoscopic cholecystectomy: randomized, controlled, prospective study. Anesth Essays Res . 2019;13(1):50-6. doi: http://www.doi.org/10.4103/aer.AER_194_18 [ Links ]
61. Tulgar S, Sertan M, Senturk O, Selvi O, Ercan T. Evaluation of ultrasound-guided erector spinae plane block for postoperative analgesia in laparoscopic cholecystectomy: A prospective, randomized, controlled clinical trial. J Clin Anesth . 2018;49(April):101-6. doi: https://doi.org/10.1016/j.jclinane.2018.06.019 [ Links ]
62. Kwon H, Kim D, Jeong S, Choi KT, Park S, Kwon H, et al. Does erector spinae plane block have a visceral analgesic effect?: a randomized controlled trial. Sci Rep. 2020;10(8389):1-8. doi: http://dx.doi.org/10.1038/s41598-020-65172-0 [ Links ]
63. Altinpulluk EY, Simón DG. Erector spinae plane block for analgesia after lower segment caesarean section: Case report. Rev Esp Anestesiol Reanim . 2020;65(5):284-6. doi: https://doi.org/10.1016/j.redar.2017.11.006 [ Links ]
64. Restrepo-Garcés CE, Chin KJ, Hons M, Suárez P, Díaz A. Bilateral continuous erector spinae plane block contributes to effective postoperative analgesia after major open abdominal surgery: a case report. A Case Reports . 2017;9(11):319-21. doi: http://www.doi.org/10.1213/XAA.0000000000000605 [ Links ]
65. Gaio-Lima C, Costa CC, Moreira JB, Lemos TS, Trindade HL. Continuous erector spinae plane block for analgesia in pediatric thoracic surgery: A case report. Rev Esp Anestesiol Reanim . 2020;65(5):287-90. doi: https://doi.org/10.1016/j.redar.2017.11.010 [ Links ]
66. Nardiello MA, Herlitz M. Bilateral single shot erector spinae plane block for pectus excavatum and pectus carinatum surgery in 2 pediatric patients. Rev Esp Anestesiol Reanim . 2018;65(9):530-3. doi: https://doi.org/10.1016/j.redar.2018.04.006 [ Links ]
67. Aksu C, Gurkan Y. Ultrasound-guided bilateral erector spinae plane block could provide effective postoperative analgesia in laparoscopic cholecystectomy in paediatric patients. Anaesth Crit Care Pain Med . 2020;38(2019):87-8. doi: https://doi.org/10.1016/j.accpm.2018.03.008 [ Links ]
68. Hernández MA, Palazzi L, Lapalma J, Cravero J. Erector spinae plane block for inguinal hernia repair in preterm infants. Pediatr Anesth . 2018;00(December 2017):2017-8. doi: https://doi.org/10.1111/pan.13325 [ Links ]
69. Tulgar S, Senturk O. Ultrasound guided Erector Spinae Plane block at L-4 transverse process level provides effective postoperative analgesia for total hip arthroplasty. J Clin Anesth . 2018;44:68. doi: https://doi.org/10.1016/j.jclinane.2017.11.006 [ Links ]
70. Bugada D, Zarcone AG, Manini M, Lorini LF. Continuous erector spinae block at lumbar level (L4) for prolonged postoperative analgesia after hip surgery. J Clin Anesth . 2018;52:24-5. doi: https://doi.org/10.1016/j.jclinane.2018.08.023 [ Links ]
71. Darling CE, Pun SY, Caruso TJ, Tsui BCH. Successful directional thoracic erector spinae plane block after failed lumbar plexus block in hip joint and proximal femur surgery. J Clin Anesth . 2018;49(April 2018):1-2. doi: https://doi.org/10.1016/j.jclinane.2018.05.002 [ Links ]
72. Balaban O, Aydin T. Lumbar erector spinae plane catheterization for continuous postoperative analgesia in total knee arthroplasty: A case report. J Clin Anesth . 2019;55:138-9. doi: https://doi.org/10.1016/j.jclinane.2018.12.017 [ Links ]
73. Ueshima H. Pneumothorax after the erector spinae plane block. J Clin Anesth . 2018;48(April 2018):12. doi: https://doi.org/10.1016/j.jclinane.2018.04.009 [ Links ]
74. Elkoundi A, Eloukkal Z, Bensghir M, Belyamani L. Priapism following erector spinae plane block for the treatment of a complex regional pain syndrome. Am J Emerg Med. 2019;37(4):796.e3-796.e4. doi: https://doi.org/10.1016/j.ajem.2019.01.012 [ Links ]
75. Selvi O, Tulgar S. Ultrasound guided erector spinae plane block as a cause of unintended motor block. Rev Esp Anestesiol Reanim . 2018;65(10):589-92. doi: https://doi.org/10.1016/j.redar.2018.05.009 [ Links ]
76. Sondekoppam RV, Tsui BCH. Factors associated with risk of neurologic complications after peripheral nerve blocks. Anesth Analg. 2017;124(2):645-60. doi: http://www.doi.org/10.1213/ANE.0000000000001804 [ Links ]
77. Tulgar S, Selvi O. Ultrasound-guided erector spinae plane block: indications, complications, and effects on acute and chronic pain based on a single-center experience. Cureus. 2019;11(1):e3815. doi: http://www.doi.org/10.7759/cureus.3815 [ Links ]
Recibido: 26 de Enero de 2021; Aprobado: 19 de Junio de 2021; Aprobado: 30 de Diciembre de 2021











 texto en
texto en 



