Introducción
Los países de América Latina, en especial Colombia, han mejorado en materia de salud en los últimos años. La expectativa de vida en 1953 era cerca de 52 años; sin embargo, un colombiano nacido en 2013 vivirá aproximadamente 74 años [1,2]. Estos cambios significativos a nivel demográfico se deben a diferentes factores, como las medidas de política pública en salud, acceso a agua potable, incremento en el nivel educativo de las personas, acceso a mejores tecnologías sanitarias, entre otros [1-3].
Como consecuencia de la transición demográfica de Colombia, la estructura de la población ha sufrido variaciones en los últimos años. La participación de los niños y jóvenes en la población ha ido disminuyendo en el tiempo, mientras que la de los adultos va en aumento en relación con el total. Se estima que a 2025, la pirámide poblacional de Colombia tendrá características similares a lo observado en la actualidad en los países desarrollados [4]. Esto se debe a que los años de vida perdidos por causas evitables han menguado en forma considerable en el tiempo, es decir, las personas mueren a mayor edad. Ello puede explicarse fundamentalmente por el acceso a tecnologías sanitarias que prolongan la vida y aumentan la calidad de vida de la población (5- 10). Todos estos cambios impactan el gasto sanitario de los países, puesto que la demanda de servicios de salud se hace mayor. El gasto sanitario es entendido como los montos destinados a preservar, recuperar y mantener la salud de los afiliados del sistema de salud, sin incluir el costo administrativo.
El gasto médico, que forma parte del gasto sanitario, está altamente concentrado en un bajo porcentaje de la población en Estados Unidos [11]. En el estudio referenciado se encontró que el 5 % de quienes consumen servicios médicos representan más de la mitad del total de los gastos. La concentración es aún mayor en los gastos hospitalarios, donde el 5 % de los consumidores representa el 80 % de los gastos. En cuanto a la edad respecto a los gastos médicos, en ese país la concentración del gasto es mayor en las personas mayores de 65 años; el coeficiente de Gini para este grupo es de 0,63, mientras que el de las personas de entre 25 y 64 años es 0,75 [11].
En un estudio llevado a cabo en Francia, los investigadores encontraron que, en 2013, el 10 % de la población representaba el 62 % de todos los gastos de atención en salud. Estas estimaciones fueron consistentes con las de países como Estados Unidos. Así mismo, hallaron que el gasto médico es 16 % más alto para las mujeres que para los hombres. El gasto en hombres de 65 años o más, es tres veces más alto que el de los hombres con edades entre 25 y 64 años, lo que es consecuente con lo se conoce a nivel mundial, pues los gastos en salud aumentan con la edad [12].
Respecto a Alemania, se encontraron resultados similares: el gasto de atención médica se duplica entre los 50 y 80 años, y el 10 % superior de todos los usuarios concentra el 53 % de todos los gastos médicos. Así mismo, el gasto médico en el último año de vida de los pacientes es seis veces superior [13].
Los Países Bajos se hallan entre los principales consumidores en salud de los países miembros de la Organización para la Cooperación y el Desarrollo Económico (ocde). Dicho gasto está concentrado: el 1 % de las personas con los niveles más altos de gasto representan el 25 % del total en un año. De igual modo, el gasto en atención (que hace parte del gasto sanitario) a largo plazo, que equivale a un tercio del total de gastos en la atención, también se encuentra concentrado, ya que el 1 % superior consume más de la mitad del gasto total de este tipo de atención. Como en la mayoría de los países, el gasto promedio aumenta considerablemente con la edad [14].
La mayoría de los estudios se enfocan en la concentración del gasto total en salud, pero muy pocos en la concentración de los gastos prevenibles en salud. En uno de estos estudios, los investigadores observaron que el 4,8 del gasto de Medicare1 en Estados Unidos era potencialmente evitable, de los cuales el 73,8 % fue incurrido por pacientes de alto costo (beneficiarios en el 10 % más alto del gasto individual). Entre estos, los ancianos, que solo representan el 4 % de la población de Medicare, consumieron el 43,9 % del total de los gastos potencialmente prevenibles; las personas discapacitadas que no son ancianos representan el 14,7 %, y el grupo crónico complejo incurrió en el 11,2 % [15].
Por su parte, en México, la concentración del gasto en salud prima en la población afiliada a la seguridad social, es decir, aquella que tiene un trabajo en el sector formal. Los beneficiarios de este esquema representan un gasto 50 % mayor que el de los no afiliados [16].
Al observar las cifras de gasto en salud en Colombia y el resto de países, se evidencia la existencia de una brecha amplia con el promedio de países de la ocde en el gasto total, pero no de la misma forma en el gasto público, y una brecha menor con países de Latinoamérica, en contraste con la de los países de la ocde para el gasto total [17]. Según cifras del Ministerio de Salud y Protección Social de Colombia, entre 2012 y 2016, los gastos del Sistema General de Seguridad Social se incrementaron en un 24,69 %. Este crecimiento se vio impactado, en gran parte, por el aumento de uso de gastos en el régimen subsidiado,2 debido a la unificación del plan de beneficios, que originó un mayor acceso a una serie de procedimientos, actividades y medicamentos.
En ese sentido, el objetivo de la presente investigación es describir la concentración del gasto sanitario según grupos de patologías y tipos de servicios de una empresa promotora de salud (eps) del régimen subsidiado del Sistema General de Seguridad Social en Salud de Colombia, en 2014.
Materiales y método
Se llevó a cabo un estudio descriptivo, a partir de fuentes de información de las bases de datos de afiliados y facturación de servicios de salud de una de las aseguradoras del régimen subsidiado con mayor número de afiliados (1 666 477). Los valores expresados corresponden al gasto sanitario de la aseguradora.
En la base de datos de afiliados, construida y controlada por la aseguradora, se encuentran registrados cada uno de los afiliados, con sus características socioeconómicas, como sexo, edad, lugar de residencia, entre otras variables. La base de datos de facturación contiene información sobre el gasto de los eventos en un periodo de tiempo determinado. En esta se halla la fecha de prestación, fecha de radicación de factura, costo, patología y grupo de servicio.
El estudio de las desigualdades en salud dispone de diversos métodos para describir la forma en que se distribuye una variable entre los diferentes grupos de individuos de una sociedad [18]. El método más habitual para analizar la desigualdad es a través de la Curva de Lorenz [19,20]. La curva ilustra la desigualdad en la distribución del gasto y da soporte al cálculo del coeficiente de Gini, como medida del grado de concentración de dicho gasto. Este coeficiente cuantifica el grado de desigualdad reflejado en la curva de Lorenz. El coeficiente toma valores entre 0 y 1, donde 0 representa igualdad total y 1 máxima desigualdad [19,21,22].
En esta investigación se analizó el gasto por grupo de servicios, por patología y, finalmente, se cruzaron los gastos por patología y grupos de servicios para determinar cuáles grupos de servicios tienen mayor impacto sobre las respectivas patologías, utilizando la clasificación de tres dígitos de la “Clasificación Internacional de Enfermedades” (10.a revisión) (cie-10) [23]. El análisis se segmentó por grupo etario y género. Los procedimientos estadísticos se realizaron en el software Stata® 13,1, y los gráficos y las tablas se procesaron en Excel® 2013. Los costos fueron expresados en pesos colombianos del 2014 y en dólares americanos del mismo año, con una tasa de cambio de $ 2001,78, según cifras del BancoMundial[24].
Resultados
De los 1 666 477 afiliados de la aseguradora a nivel nacional, el 51,6 % son de género femenino, el 73,0 % están concentrados en la zona de residencia urbana y el 78,5 % pertenece al nivel 1 del Sisbén.3 Estos datos se pueden ver en la Tabla 1, que contiene la caracterización de los afiliados de la eps.
La pirámide poblacional de afiliados y de Colombia se observan en la Figura 1. La pirámide de la aseguradora [Figura 1a) muestra una base ancha que, a medida que incrementa el grupo etario, se va reduciendo. La población entre 0 y 4 años de edad representa aproximadamente el 6 % de afiliados del total. La pirámide indica una estructura de población eminentemente joven y con perspectivas de crecimiento; cerca del 48 % de los afiliados se encuentran concentrados entre los 5 y los 29 años. Las personas que superan los 60 años de edad representan el 12 % sobre el total de los afiliados. Este tipo de pirámide poblacional corresponde normalmente a poblaciones que están en transición demográfica de países en desarrollo [2,25].
Tabla 1 Estadísticas descriptivas de los afiliados a la aseguradora subsidiada, 2014.
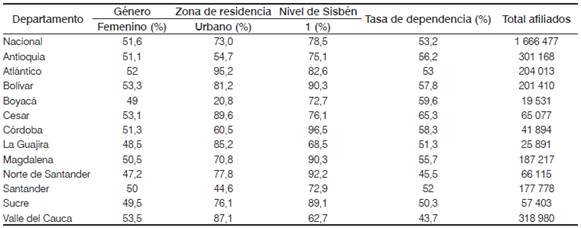
Fuente: Base de datos de afiliados activos de la aseguradora. Cálculos propios.
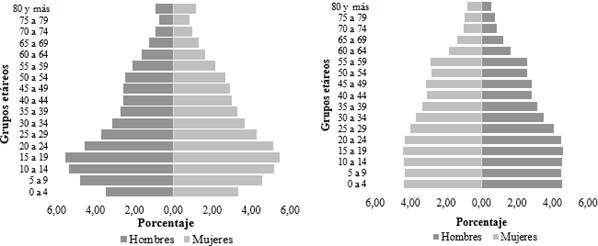
Fuente: Base de datos de afiliados activos de la aseguradora. Departamento Administrativo Nacional de Estadísticas (dane). Cálculos propios.
Figura 1 Pirámide poblacional a. de la eps y b. de Colombia, 2014.
Por su parte, la pirámide poblacional de Colombia [Figura 1b) es diferente en cuanto al comportamiento del primer grupo etario (0 y 4 años). La estructura de la población colombiana es joven en su mayoría. La pirámide es de tipo progresiva, característica de países subdesarrollados que poseen altas tasas de mortalidad y de natalidad.
El gasto sanitario de la aseguradora en el 2014 fue distribuido en un 33 % para los programas de promoción y prevención, y un 67 % para recuperar la salud, presentando un gasto per cápita de $501 879. En la Tabla 2 se muestra el comportamiento del gasto per cápita y la distribución del gasto sanitario de las diferentes sucursales, siendo Magdalena y Norte de Santander las sucursales con menor gasto per cápita, y Bolívar, la del mayor gasto. Además, se muestra la distribución del gasto por tipo de contratación, es decir, si se trata de un pago anticipado por una suma fija por persona que cubre un determinado grupo de servicios, conocido como capitación, o si se trata del tipo de contratación por evento, en el que el pago se realiza por las actividades, los procedimientos, las intervenciones, los medicamentos u otros.
Tabla 2 Gasto per cápita y tipo de contratación por sucursal de afiliación de la eps, 2014.
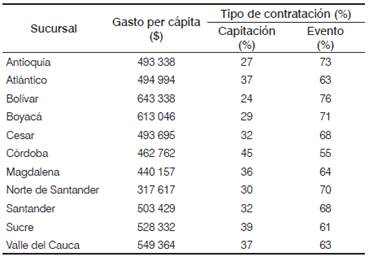
Fuente: Base de datos de facturación y capitación de la aseguradora, 2014. Cálculos propios.
Los resultados evidencian una distribución del gasto similar entre departamentos, siendo el evento el tipo de contratación más frecuente. Solo en Córdoba se evidencia una distribución en la que hay 10 puntos porcentuales de diferencia entre un tipo de contratación y otro. Teniendo en cuenta que el tipo de contratación por capitación se caracteriza por estar enfocado a gastos en promoción y prevención en salud, es posible afirmar que en Córdoba se destinan más recursos a este fin que en las demás sucursales.
En la Tabla 3 se puede observar que los primeros diez grupos diagnósticos representan aproximadamente el 67,5 % del gasto de 2014. La distribución del gasto sanitario por grupos diagnósticos muestra que el grupo diagnóstico cardiovascular genera los mayores costos, representando el 14,3 % del total facturado, seguido del grupo diagnóstico cáncer, que expresa el 7,8 % sobre el total general.
Los servicios diagnósticos, los curativos y los de rehabilitación representaron el 77,8 % del gasto sanitario, siendo la hospitalización el grupo de servicio que más impactó el costo (47 %) y las consultas, el más utilizado.
En la Tabla 4 se describe la distribución del gasto sanitario clasificado por los servicios médicos de las cinco patologías que más impacto causan en la aseguradora. Cada grupo diagnóstico tiene un comportamiento característico en cuanto a los servicios, guardando semejanza en las hospitalizaciones, procedimientos diagnósticos y de tratamiento, cirugía hospitalaria y medicamentos.
Tabla 3 Proporción del gasto sanitario de la EPS por grupo diagnóstico, en 2014.
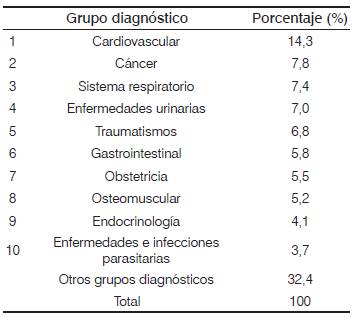
Fuente: Base de datos de facturación de la aseguradora, 2014.
Cálculos propios.
Tabla 4 Distribución porcentual del valor (servicios) de los grupos diagnósticos más costosos de la eps, 2014.
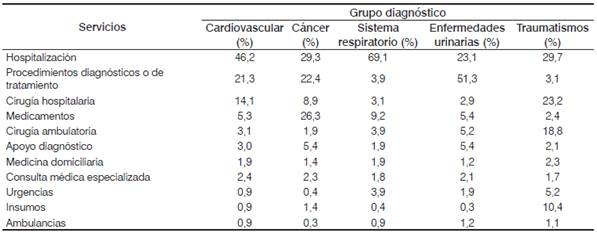
Fuente: Base de datos de facturación de la aseguradora, 2014. Cálculos propios
Para los grupos diagnósticos cardiovascular y sistema respiratorio, la hospitalización es el servicio que consume la mayoría de los gastos (46,2 y 69,1 % respectivamente). Para el caso del cáncer, el 26 % de los gastos se concentran en medicamentos, siendo este el mayor gasto de este tipo de servicio entre todos los grupos diagnósticos. La participación de los gastos por consulta médica especializada es equivalente en todos los grupos diagnósticos (2 %).
La Figura 2 muestra la curva de Lorenz, donde se aprecia que aproximadamente el 80 % de los afiliados consumen el 30 % de los recursos; en otras palabras, el 20 % de los afiliados consumen el 70 % del gasto sanitario de la aseguradora. El coeficiente de Gini fue de 0,58, lo que demuestra la concentración del gasto sanitario.
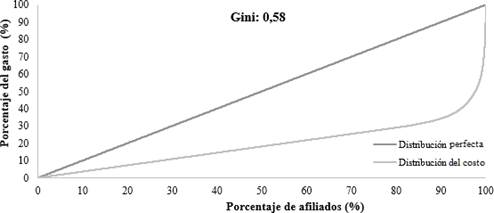
Fuente: Bases de datos, capitación y facturación 2014. Cálculos propios
Figura 2 Curva de concentración del gasto sanitario en la EPS, 2014.
A cada una de las cinco patologías más costosas para la aseguradora se le graficó la concentración y se calculó el coeficiente de Gini. El coeficiente para Cáncer fue de 0,827; en Sistema respiratorio fue 0,853; Traumatismo, con 0,858; enfermedades urinarias, con 0,891, y Cardiovascular, con 0,898.
En la Figura 3 se puede observar la concentración del gasto para los grupos diagnósticos más costosos.
Los grupos diagnóstico cardiovascular y enfermedades urinarias presentaron la mayor concentración, donde aproximadamente el 10 % de los pacientes consume el 87 % del gasto de cada grupo, mientras que, en cáncer, el mismo porcentaje de pacientes consume el 70 % del gasto para este grupo.
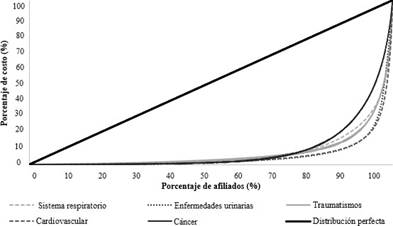
Fuente: Base de datos de facturación 2014. Cálculos propios.
Figura 3 Curva de concentración de las cinco patologías más costosas de la EPS, en 2014. La distribución perfecta es la distribución ideal, la que debería tener los gastos en caso de que no existiera concentración del gasto. En ese sentido, se usa para mostrar qué tan alejada está la curva de gastos de la EPS, de la que es la curva de distribución perfecta.
Discusión
En este estudio se presenta evidencia de cómo es la distribución del gasto sanitario de una de las aseguradoras subsidiadas con mayor número de afiliados en Colombia. Los resultados muestran, por un lado, que el país está experimentando una transición demográfica, al concentrar gran parte de la población en el segmento intermedio y superior de la pirámide poblacional. La tendencia negativa de la tasa de mortalidad confirma avances en salud, que se deben principalmente a la política pública sanitaria, a la eliminación de las barreras de acceso a los servicios de salud y tecnologías sanitarias, y a aspectos externos al Sistema de Salud, que han contribuido significativamente a dicha reducción [1,3]. Por otro lado, las curvas de concentración y el coeficiente de Gini evidencian la distribución del gasto sanitario en los afiliados de la aseguradora; se observa que pocos afiliados consumen gran parte de los recursos del sistema, como sucede en Estados Unidos [26,27].
En cuanto a la distribución del gasto sanitario, se observa que el 33 % fue destinado a la promoción y la prevención en salud, mientras que el 67 % se destinó a servicios que aumentaran o recuperaran el estado de salud. La distribución del costo por grupo diagnóstico evidencia que las enfermedades crónicas transmisibles y no transmisibles impactan el costo en mayor proporción que las enfermedades agudas, como lo muestran estudios realizados en Estados Unidos [26,27]. La distribución del costo genera la necesidad de realizar estudios de carga de enfermedad que sirvan de evidencia para fortalecer la toma de decisión y el gerenciamiento de dichas patologías crónicas.
Al igual que en Estados Unidos, el servicio con mayor peso en el costo es la hospitalización [27]. Las curvas de concentración de los grupos diagnósticos más costosos evidencian que la concentración es más profunda, que muy pocos pacientes se llevan gran parte de los recursos de la empresa. A nivel general, el servicio que mayor gasto sanitario ocasiona para la eps es la hospitalización.
El estudio presenta algunas limitaciones. Solo se muestra la concentración del gasto sanitario en un periodo de tiempo definido. Sin embargo, dado el tamaño de la muestra y la representatividad de la aseguradora a nivel nacional, los resultados arrojan evidencias relevantes que sirven como base para la elaboración de políticas públicas que tiendan a mejorar el financiamiento y el acceso a los servicios de salud de las personas sin poder adquisitivo, teniendo en cuenta la distribución del costo por grupos relacionados de diagnóstico.
En conclusión, las enfermedades crónicas tienen un impacto significativo en la estructura financiera de las eps y del sistema de salud [26,27]. La transición demográfica que está experimentando el país al incrementar, en términos proporcionales, las personas jóvenes y adultas en relación con el total, como producto del mejoramiento de la calidad de vida y mayores accesos a servicios de salud, impactan financieramente a las empresas promotoras de salud. La concentración del gasto sanitario es significativa en términos generales y se acentúa en los grupos diagnósticos más costosos. De ahí que las recomendaciones de política estén orientadas a los planes de prevención de dichas enfermedades, así como también a la adopción de estilos de vida saludables, y puntualmente se recomienda que el pago de la unidad de pago por capitación (upc) tenga en cuenta la prevalencia de las patologías de las enfermedades crónicas no transmisibles, con el objetivo de que la carga de enfermedad sea compensada con solvencia financiera.














