Introducción
En el año 2014, la Organización Mundial de la Salud (oms) declaró que “todas las mujeres tienen derecho a recibir el más alto nivel de cuidados en salud, que incluye el derecho a una atención digna y respetuosa en el embarazo y en el parto, y el derecho a no sufrir violencia ni discriminación” [1]. En dicha declaración se solicitó mayor respaldo de los gobiernos en relación con el apoyo a investigaciones y acciones dirigidas a mejorar el trato que se provee a las mujeres durante la atención del parto institucionalizado. También se señaló la importancia de promover programas encaminados a mejorar la calidad de la atención en los servicios de salud, fundamentada en el cambio de comportamiento de los profesionales de salud y en la atención del parto humanizado, que comprende el acompañamiento, la confidencialidad, la comunicación, la disponibilidad de alimentos y el reforzamiento de sistemas de información que permitan la obtención de registros sobre prácticas inadecuadas en los servicios obstétricos para su respectiva intervención.
Tal declaración de la oms [1] tiene como antecedente principal la “Declaración de Fortaleza” [2] sobre la tecnología apropiada para el nacimiento, donde las mujeres desempeñan un papel central como participantes de la atención, lo que incluye la participación en su planificación y evaluación, en el marco de su derecho a una atención prenatal adecuada en términos de factores sociales, emocionales y psicológicos. Como recomendaciones generales, el documento designó a los ministerios de salud para establecer políticas específicas para los servicios de salud, lo que debería acompañarse de encuestas para evaluar las tecnologías de atención del parto que deberían ser comunicadas a la sociedad para permitir que cada mujer eligiera el tipo de atención del parto. Asimismo, las recomendaciones específicas incluyeron: el acceso de un acompañante elegido por la mujer durante el parto y durante el período posnatal, el derecho a decidir sobre la ropa, los alimentos, la eliminación de la placenta y otras prácticas culturales importantes, y la permanencia del recién nacido sano con la madre, siempre que sea posible. El documento también aclaró la necesidad tanto de la transformación de los servicios de salud, incluyendo la redistribución de recursos humanos y físicos, como el cambio de las actitudes del personal.
De manera más reciente, en el documento “Recomendaciones de la oms para la conduccion del trabajo de parto” se reiteró la necesidad de considerar tanto el estado general de la mujer y de su bebé, como sus deseos y preferencias, garantizando el respeto por su dignidad y autonomía [3].
En Colombia, actualmente está en funcionamiento el “Modelo de Atención Integral en Salud”, definido en la Resolución 429 de 2016 [4], que ordena la implementación de la Ruta Integral de Atención en Salud Materno Perinatal [5], lo que implica que los aseguradores y prestadores generen estrategias dentro de las cuales se garanticen las buenas prácticas en la atención del parto. Esta propuesta se alinea con la declaración de la oms [1] y con la Iniciativa Instituciones Amigas de la Mujer y la Infancia (iami), adoptada por Colombia (citada en 6), cuyo objetivo es: “Garantizar la atención del trabajo de parto y el parto con calidad y calidez acompañada en lo posible de una persona significativa para la madre, dentro de un ambiente de respeto, libre de intervenciones innecesarias, favoreciendo el contacto piel a piel al nacer y el inicio temprano de la lactancia materna en la primera hora” [6].
En la actualidad, el Ministerio de Salud y Protección Social incluye la atención humanizada del parto en todas las recomendaciones consignadas en las “Guías de práctica clínica para la prevención, detección temprana y tratamiento de las complicaciones del embarazo, parto y puerperio” [7], y mediante la Circular 016 de 2017, dirigida a direcciones de salud de orden departamental, distrital y municipal, entidades administradoras de planes de beneficios (eapb) e instituciones prestadoras de servicios de salud (ips), se determinó el obligatorio cumplimiento de acciones dirigidas la garantía de la atención segura, digna y adecuada a las mujeres durante el embarazo, el parto y puerperio en todo el territorio nacional [8].
Desde la perspectiva de género se señala que la intervención, la medicalización y la institucionalización del embarazo, el parto y el puerperio subordinan a las mujeres al saber médico [9], mediante el despliegue de un conjunto de prácticas y saberes que regulan y controlan la experiencia de la maternidad. El acto de parir, más que un proceso natural, parece una enfermedad que necesita ser resuelta de acuerdo con estándares o protocolos médicos [10], donde las mujeres que paren son objetos de intervención y no sujetos de derecho [10].
En países latinoamericanos como Argentina [11,12], Cuba [13], Venezuela [14], Uruguay [15] y México [16-18] se ha reportado que durante el parto se vulneran los derechos de las mujeres, hay subordinación y discriminación, descalificación de los conocimientos y las opiniones de las mujeres por parte del personal de salud, obtención de consentimiento bajo presión, desacreaditación de ellas como sujetos que sufren y naturalización de tales formas de mal trato.
En Colombia, se ha reportado la negación del personal de salud ante las creencias y los presaberes de las mujeres sobre la maternidad y la importancia de visibilizar estas prácticas [19,20]. Asimismo, se ha sugerido que la atención médica autoritaria, la naturalización de la violencia y un sistema de atención en salud jerárquico son favorecedores de las relaciones de poder que tienen lugar durante la atención del parto, y que son fuente de violencia obstétrica [21]. A esto se suma un estudio de revisión que reporta que la atención humanizada del parto es menos frecuente en gestantes adolescentes, de alto riesgo o de bajo nivel socioeconómico [22].
La atención a las mujeres durante el parto institucionalizado implica un sin número de prácticas por parte del personal de salud, encaminadas a garantizar un alumbramiento mediante intervenciones médicas dirigidas a la protección de ambas vidas, pero a su vez estas prácticas y el actuar propio del personal de salud constituyen un habitus medicus [16], que hace referencia a relaciones jerárquicas, las cuales se aprenden en la academia y se recrean en la práctica diaria, donde las mujeres atendidas y los profesionales de salud interactúan a partir del conocimiento aplicable a la atención en salud. El habitus medicus se observa con la práctica diaria, la espontaneidad preconsciente, la lógica de su quehacer y los mecanismos propios de la atención en salud, que son conductas institucionalizadas y que en ocasiones violan los derechos de las mujeres [16]. Esta relación subordinada se puede observar a partir del modo en que las instituciones organizan los servicios de obstetricia, en cómo se concibe la formación de los profesionales y la manera en que se representa a las mujeres, lo que coincide con que tanto la sociedad como ellas mismas naturalizan estas prácticas, legitimándolas e invisibilizándolas [23].
De este modo, este estudio tuvo como objetivo analizar las prácticas del personal de salud, durante la atención del parto, en una institución prestadora de servicios de salud (ips) de la ciudad de Bogotá, para lo cual se describieron las prácticas de atención que tuvieron lugar en el encuentro entre el personal de salud y las mujeres, se identificaron las percepciones del personal de salud frente a las prácticas de atención del parto y se identificaron las experiencias de las mujeres durante la atención del parto institucionalizado.
Metodología
Tipo de estudio
Se realizó un estudio cualitativo, descriptivo e interpretativo [24] entre junio y agosto de 2017,1 * cuyo trabajo de campo incluyó: observación no participante [24] en las salas de parto de una ips, durante 48 horas distribuidas en seis turnos (mañana, tarde y noche), en los cuales se observaron ocho partos; y entrevistas semiestructuradas [24] a las mujeres a quienes se les observó el parto y al personal de salud que las atendió.
Instrumentos
Se construyó:
1). una guía para la observación no participante, que incluyó el registro de: espacio físico, prácticas del personal de salud y comportamientos de las mujeres atendidas;
2). una guía de entrevista para el personal de salud, que incluyó como categorías: “información sociodemográfica”, “percepción del personal de salud hacia las mujeres” y “prácticas del personal de salud”, y
3). una guía de entrevista para las mujeres, que abordó las categorías: “información sociodemográfica”, “accesibilidad a la información de procedimientos médicos”, “comunicación” y “experiencia durante el parto”.
Para la construcción de estos instrumentos se tuvieron en cuenta el marco teórico y la revisión de antecedes [1,9,25,26]. Además, aquellos fueron revisados por tres investigadoras expertas en género y salud, como forma de validación. Cada instrumento fue sometido a una prueba piloto, posterior a lo cual se obtuvieron los instrumentos definitivos.
Participantes
Para este estudio se seleccionó una ips de atención a población afiliada al régimen contributivo, habilitada según normatividad vigente.
Las entrevistas semiestructuradas fueron realizadas a ocho participantes del personal de salud, dos por especialidad (ginecología, anestesiología, enfermería, auxiliares de enfermería), y a ocho mujeres atendidas en los servicios obstétricos de la ips.
Muestreo
Se hizo un muestreo teórico, según los siguientes criterios:
Criterios de inclusión para la observación no participante: personal de salud que trabaja en la atención del parto de la ips. Mujeres que ingresaron en trabajo de parto directamente a la sala de trabajo de parto y parto.
Criterios de exclusión para la observación no participante: personal de salud y administrativo de la ips que no trabaje en la atención del parto. Mujeres embarazadas que ingresaron a la institución por causas diferentes a trabajo de parto y mujeres menores de edad.
Criterios de inclusión para las entrevistas semiestructuradas: personal de salud que labora en salas de parto de la ips de las especialidades de ginecología, anestesiología, enfermería y auxiliares de enfermería. Mujeres mayores de 18 años que ingresaron a la ips en trabajo de parto.
Criterios de exclusión para las entrevistas semiestructuradas: cualquier integrante del personal de salud que no tuviera relación con la atención del parto o que no fuera de las especialidades antes mencionadas. Mujeres menores de edad.
Análisis
Se llevó a cabo un análisis de contenido, mediante codificación abierta, axial y selectiva. Con los diarios de campo y las transcripciones de las entrevistas se efectuó una codificación abierta, con el fin de localizar unidades de significado relevantes dentro de lo narrado, para asignarles categorías y códigos, permitiendo inicialmente la emergencia de aspectos no contemplados [24]. Se continuó con una codificación axial entre los códigos obtenidos, a fin de agrupar categorías en temas y patrones, y establecer relaciones entre ellas [24], para finalizar con la codificación selectiva y así describir las relaciones e interconexiones entre las categorías identificadas [24].
Todo lo anterior se acompañó de la comparación constante de información proveniente de las tres técnicas de recolección de información implementadas.
Este análisis se elaboró de modo independiente; después se revisó en conjunto y se llegó al consenso entre las tres investigadoras.
Las categorías obtenidas mediante el criterio de saturación fueron: comunicación, trabajo rutinario y falta de coordinación, medicalización y subordinación; luego fueron trianguladas [27].
Consideraciones éticas
Esta investigación recibió aprobación del Comité de Ética de la ips, en el Acta 201, con fecha del 21 de marzo de 2017. Se consideró de riesgo mínimo e incluyó la firma del consentimiento informado tanto por el personal de salud como por las mujeres participantes durante la observación y las entrevistas.
Resultados
En las entrevistas semiestructuradas participaron ocho miembros del personal de salud que laboraban en el servicio de ginecobstetricia de la institución donde se realizó el estudio (véase Tabla 1] y ocho mujeres atendidas en el mismo servicio, a quienes se les había observado el parto durante las observaciones no participantes (véase Tabla 2].
Tabla 1 Información sociodemográfica del personal de salud entrevistado.
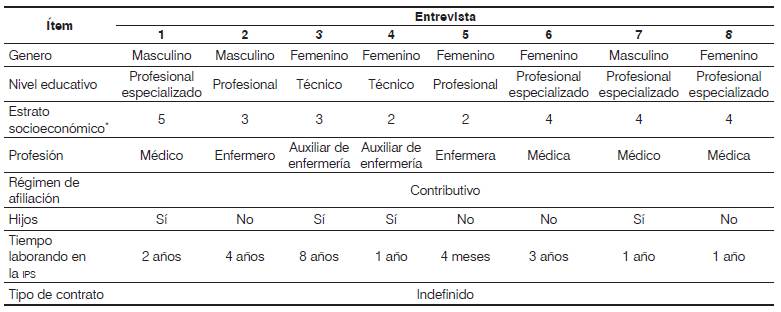
* Estrato: se refiere a la clasificación de los inmuebles residenciales, basado en la capacidad económica y poder adquisitivo, en una escala de 1 a 6, siendo 1el más bajo y 6 el más alto.
Tabla 2 Información sociodemográfica de las mujeres entrevistadas.
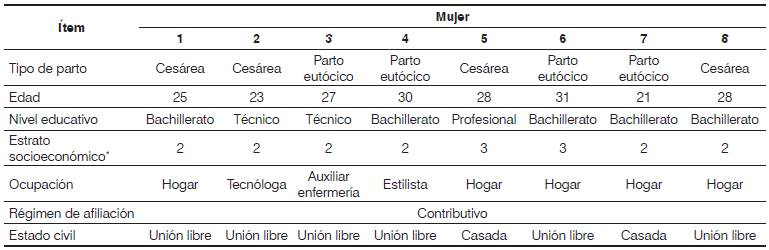
* Estrato: se refiere a la clasificación de los inmuebles residenciales, basado en la capacidad económica y poder adquisitivo, en una escala de 1 a 6, siendo 1el más bajo y 6 el más alto.
El análisis de contenido permitió establecer tres categorías: “Comunicación y empatía”, “Trabajo rutinario y falta de coordinación”, y “Medicalización y subordinación”; se destaca que esta última no se presentó en el análisis de contenido de las entrevistas del personal de salud.
A continuación se presentan los hallazgos de las observaciones y de las entrevistas de forma independiente, y luego los resultados de la triangulación de la información, en torno a las tres categorías mencionadas.
Observación
La ips, ubicada en la zona norte de la ciudad de Bogotá, cuenta con una trayectoria de más de 10 años en la prestación de servicios obstétricos a mujeres afiliadas al régimen contributivo, atendiendo partos y cesáreas, en promedio 400 al mes.
El servicio dispone de una sala de trabajo de parto, adecuada con ocho camillas, separadas entre sí por una cortina blanca, que permanece recogida la mayor parte del tiempo, lo que limitaba la privacidad.
Las mujeres no tuvieron el acompañamiento de un familiar durante el trabajo de parto ni en el parto. Los especialistas les brindaron a los familiares presentes un informe de la evolución, y una vez presentado el parto, se les daba la oportunidad de ingresar para conocer al bebé y ver a las mujeres.
Comunicación y empatía
Se observó la falta de comunicación entre el personal de salud y las mujeres, ejemplificada en las siguientes situaciones: el encuentro entre el personal de salud y las mujeres se iniciaba con la presentación de personal de salud, dando cumplimiento al protocolo institucional; los procedimientos médicos destinados a acelerar el trabajo de parto, a mejorar la sintomatología de dolor y el tacto vaginal no fueron informados antes de realizarse; las mujeres no eran llamadas por su nombre, sino por el número de la camilla o los centímetros de dilatación del cuello uterino; fue frecuente que el personal de salud utilizara términos y tonos infantiles para dirigirse a las mujeres, empleando apelativos como “mamá” y “mamita”; la aplicación de analgesia epidural se explicó mediante un formato escrito, entregado en momentos de mayor dolor. En este aspecto se observó también que, ante el dolor referido por las mujeres, el personal de salud las escuchaba, pero su actuar solo se limitaba a decirles: “Se tiene que calmar para que al bebé no le pase nada” o a reconocer su dolor diciendo: “Pobrecita”.
Trabajo rutinario y falta de coordinación
Los tactos vaginales fueron hechos de forma rutinaria por parte del especialista en ginecología; se realizaban uno tras otro a todas las mujeres. El tacto fue continuado, al tiempo que se les decía: “flojita, flojita”, y en desconocimiento del dolor o incomodidad referidos por las mujeres.
Se observó que la atención del trabajo de parto y parto se repetía en una misma secuencia y de manera rutinaria.
La falta de coordinación entre el personal de salud se ejemplifica en la siguiente situación: en la sala se encontraba una mujer con mucho dolor; el especialista en ginecología había solicitado inicio de anestesia, pero el anestesiólogo no se hallaba disponible. Pasó cerca de una hora hasta que llegó una anestesióloga, quien le preguntó a la mujer si quería la anestesia; en medio del dolor, la mujer le respondió que sí. La anestesióloga preguntó: “¿En cuánto está la paciente?”. Nadie respondió, ya que el obstetra había salido de la sala.
Basándose en los datos de la historia clínica, la anestesióloga le preguntó a la mujer si le habían puesto analgesia antes; ella indicó que sí y que le había ido muy mal, porque casi no sintió las piernas después de la cesárea. La anestesióloga omitió esa información y prosiguió, indicándole que debía firmar el consentimiento; en medio del dolor, la mujer firmó, sin leerlo. Cinco minutos después de aplicado el medicamento, la mujer indicó que quería pujar. Cuando el ginecólogo llegó, la auxiliar le informó que la anestesióloga le había puesto analgesia y que no sabía en cuánto estaba la dilatación; acto seguido el especialista realizó el tacto y dijo: “Está en siete centímetros de dilatación”. Solo dos o tres minutos después volvió a hacer el tacto sin avisarle a la mujer y decidió pasarla a la sala de parto, dado que se encontraba en expulsivo.
Cada especialista llevó a cabo el procedimiento que le correspondía, sin haberlo discutido previamente, lo que sometió a la mujer a una intervención innecesaria, dado el estado avanzado de su trabajo de parto, como la aplicación de medicación para el dolor sin considerar el tiempo transcurrido entre la solicitud y la respuesta del servicio de anestesia.
Medicalización y subordinación
Durante el trabajo de parto, el dolor fue manejado con medicamentos, al igual que la inducción y el manejo posparto. En todos los casos, la prescripción de estos correspondió al criterio del especialista.
Se evidenció que, mediante el suministro o no del medicamento, el trabajo de parto fue controlado en correspondencia con los turnos del personal de salud. A las mujeres que recibieron medicación para inducción del parto durante el turno de la tarde, les fue suspendida al llegar la noche, con el fin de continuar el trabajo de parto al día siguiente, sin importar que hubiesen iniciado actividad uterina.
En los partos observados no se realizaron enemas o cateterismos vesicales, y se mantuvo una monitorización continua de madre e hijo y acompañamiento permanente de algún miembro del personal de salud.
En el posparto inmediato también se observó medicalización, que se ejemplifica en la forma en que eran acomodadas las mujeres en las camillas de recuperación, ya que se encontraban con el brazalete del control de la tensión arterial en un brazo y, en el otro, la venoclisis, mientras que les era entregado el recién nacido para amantar.
Fue habitual que los especialistas explicaran parcialmente los procedimientos a las mujeres y que, con gestos amables, usaran palabras que en el fondo constituían la transferencia del riesgo a ellas y su subordinación frente al personal de salud. La siguiente observación ejemplifica lo anterior: mientras el especialista en ginecología realizaba la atención, hizo la episiotomía sin informar previamente a la mujer; así mismo, le efectuó la maniobra de Kristeller sin informarle. Una vez se produjo el alumbramiento, el especialista le indicó a la mujer que, dado que su bebé la había rasgado, debía proceder a suturarla, procedimiento que llevó a cabo sin ofrecer una intervención alternativa y sin tener en cuenta el dolor que la mujer le manifestaba.
Percepciones del personal de salud
Comunicación y empatía
El personal de salud entrevistado comentó que se presentan ante las mujeres con el nombre y la profesión de una manera rutinaria, sin mayor interacción con la mujer. En ningún relato fue relevante indagar sobre el contexto social o la situación particular de la mujer que se iba a atender.
No hay empatía, porque en eso también tiene que haber empatía con los pacientes, porque a veces uno llega y la paciente no le cae a uno bien (Mujer profesional en enfermería).
El personal de salud considera que a las mujeres les falta educación para el proceso de parto, para que lleguen mejor preparadas y el proceso se facilite; manifiestan que durante el parto se pierde la capacidad de raciocinio y que sería más fácil si ellas siguieran las recomendaciones dadas.
A pesar de que uno ya les ha dicho siete mil setecien- tas setenta veces, no entienden; entonces, ya son cosas que se le salen a uno de las manos, que uno no sabe cómo explicarles, cómo decirles (Hombre profesional en enfermería).
En las entrevistas se identifica que reiteradamente, en la comunicación que se establece entre el personal de salud y las mujeres, dirigida a dar indicaciones durante el proceso de parto, se transfiere el riesgo y la responsabilidad de los desenlaces del parto a la mujer, en ocasiones culpándolas de las situaciones o complicaciones.
Entonces, se le explicaba que era, pues, en beneficio del niño; entonces, ella no colaboraba, y entonces, a lo que hiperventilaba, hacía que no pensara bien las consecuencias (Mujer profesional en enfermería).
Trabajo rutinario y subordinación
El personal de salud describió su labor como una rutina, caracterizada por el cumplimiento de aspectos técnico- científicos. Resaltaron la adecuada atención médica que se brinda, enfocada en la mitigación de riesgos y daños, y que sus prácticas están centradas en la atención protocolaria y mecánica en la mujer. También resaltaron que tienen una adecuada vinculación laboral.
Asimismo, se evidencia, con lo descrito en las entrevistas, una atención rutinaria, homogénea y centrada en el protocolo de la institución.
De 1 [de la tarde] a 7 de la noche es nuestra jornada laboral. Recibimos turno en conjunto. Como tenemos delegadas funciones, entonces revisamos lo que tene- mos a cargo, como inventario, revisar las salas que todo esté completo. Es una revisión general de cada sala; cada persona tiene asignada un área. Entonces, después que se revisa eso -son estimados de 5 a 10 minutos-; entonces, después de eso, ahí sí hacemos la entrega formal del turno. Yo entrego y recibo, que son aproximadamente 15 minutos. Revisamos las pa- cientes, el estado general, todo tiene que ser rápido, para que no se pase ninguna cosa (Mujer profesional en enfermería).
A partir de las entrevistas semiestructuradas efectuadas al personal de salud, se identificó la relación que establecen con las mujeres que atienden, fundamentada en una posición de dominación, donde estas deben aceptar y obedecer órdenes, en ocasiones sin calidez ni explicación de las mismas.
Las pacientes que acuden a este centro saben que es un centro docente asistencial y están sometidas a escrutinio generalizado de toda la cadena de ascenso (Hombre especialista en ginecología).
A su vez, en esta interacción se puede resaltar que el personal de salud naturaliza esta forma de relación, respaldándola en que la mujer, por su bienestar, debe seguir las instrucciones.
[…] paciente de 18 años y cuando llegó al expulsivo, se alborotó, se enloqueció; se paraba en la camilla, daba vueltas, se me saltó la baranda y se bajó al piso; no quería seguir las recomendaciones; no pujaba bien, a pesar de que se le explicaba; se quitaba toda la monitorización. Terminó en cesárea, porque no se logró que ella siguiera las recomendaciones que se le daban sobre cómo pujar y no lo pudo pujar (Mujer especialista en ginecología).
Además del seguimiento de instrucciones, el personal de salud subrayó la importancia de que las mujeres tengan una actitud colaboradora en el momento del parto; las mujeres que no tienen esta disposición son valoradas de forma negativa.
Había una paciente que en su dolor se exaltó, no quería nada, quería que le sacaran el niño por cesárea, no que- ría colaborar (Mujer profesional en enfermería).
Hay una naturalización respecto a la ausencia de privacidad como parte de la atención de parto. Esto coincide con la situación observada durante el trabajo de campo, sobre la disposición de los espacios en las salas de la institución.
La paciente del lado está pujando, está gritando, está desnuda, pues tapada sí con una sábana y todo, pero, pues, hay momentos que hay que estar vigilando el trabajo de parto (Mujer especialista en ginecología).
En relación con la subordinación, se destaca que el personal de salud percibe que el comportamiento de las mujeres atendidas es diferente según el régimen de afiliación. Si bien las mujeres atendidas en la institución donde se realizó este estudio pertenecen al régimen contributivo, la relación que se establece con ellas es distinta de la que se entabla con mujeres afiliadas al régimen subsidiado o en servicios de medicina prepagada, a quienes atienden en otras instituciones donde también hacen turnos.
Para dicho personal, las mujeres que acceden a los servicios por medio de un plan de medicina prepagada o un plan complementario, pueden tener mayor educación y conocimiento, y esto lo relacionan con que son más exigentes y “caprichosas”, lo que genera una demanda adicional para el personal de salud.
[…] Porque hay clínicas donde son estratos altos y son muy difíciles; ellas están acostumbradas a que todo lo tienen fácil, todo se lo dan rapidísimo (Hombre profesional en enfermería).
[…] “mmmm, me duele la herida”, “me duele la mmm”, no sé, “tengo dolor bajito”, lo que fuera; son mucho más demandantes en ese sentido. Es una atención que es más desgastante emocionalmente (Hombre especialista en ginecología).
[…] las subsidiadas son como más permisivas; desde un inicio, pues, hasta un final, ellas se dejan tratar (Hombre profesional de enfermería).
Percepciones de las mujeres
En términos generales, las mujeres percibieron que la atención recibida fue buena. En las entrevistas, no hicieron mención de forma particular respecto al trato recibido por los especialistas; en cambio, sí refirieron que se habían sentido bien atendidas por el personal de enfermería, salvo casos puntuales, en los que manifestaron que las auxiliares fueron indiferentes a sus solicitudes.
[…] yo entiendo que el estrés es complicado, que todas ahí aguantando dolor, y estar muy atentos de cada una, pues, es difícil; pero yo también creo que es tener la actitud y el profesionalismo de atenderlo a uno, por- que, pues, uno también es persona, y en ese momento como mujer se siente muy vulnerable por el dolor, por estar rodeada de tantas mujeres, estar en una situación donde uno no está cómodo completamente; entonces, de pronto sí como ser un poquito más persona en eso y no verle el lado fastidioso al caso (Mujer 2).
Comunicación y empatía
Los relatos de las mujeres describen sus opiniones acerca de la dificultad que tiene el personal de salud para responder adecuadamente a sus inquietudes o requerimientos, desde la explicación antes de realizar algún procedimiento, hasta la solicitud de agua o algún alimento; señalan la falta de empatía, cuidado y privacidad. La falta de información sobre su proceso de parto les genera ansiedad, incertidumbre y angustia.
Todas las entrevistadas refirió haberse sentido desinformadas, incomunicadas con el personal de salud y sus familiares, y vulnerables, por el desconocimiento sobre lo que sucedería en el parto.
De pronto en ese momento sí me sentí como muy vulnerable, porque había muchas mujeres en la sala de parto, y pues siempre era como, no sé, los nervios de saber si era por cesárea o por parto natural, porque incluso los médicos, pues, al principio, la idea que me decían era que fuera por parto natural, pero a último minuto, pues, fue por cesárea, porque ya no se podía pasar más el tiempo (Mujer 8).
Para las participantes, la respuesta que otorga el personal de salud es informar protocolariamente los procedimientos, sin tener en cuenta la opinión de las mujeres o sus creencias sobre la atención del parto.
[…] en ese momento, cuando me anestesiaron, yo sentí que no estaba completamente anestesiada, y cuando comenzaron el procedimiento, yo sentí mucho dolor y después de eso me sedaron y me aplicaron morfina, creo. Esa parte fue lo que no me pareció, porque no tuvieron en cuenta cuando yo les dije que no estaba dormida. Pues, yo creo que deberían tener más en cuenta lo que uno dice en ese momento. Yo creo que si hubiera sido mi primera cesárea, yo pensaría que era capricho; pero como ya era mi segundo procedimiento, yo ya sabía que yo sí sentía; él me tocaba las piernas y yo sentía, y yo sabía que no debería sentir (Mujer 5).
La comunicación con sus familiares fue mencionada como un elemento fundamental para disminuir su ansiedad; relataron que pasaron muchas horas en aislamiento y que la información que les dieron a sus familiares fue inespecífica. Asimismo, las mujeres que tenían hijos manifestaron preocupación por ellos, lo que les generó mayor ansiedad.
A mi familiar le dijeron era que la información solo la daban a las once de la mañana y por ahí a las seis de la tarde, que era cuando cambiaba el turno del ginecólogo. Entonces, era un transcurso de tiempo muy largo, que ellos no sabían de mí y yo no sabía de ellos (Mujer 3).
Dada la falta de privacidad, las mujeres entrevistadas mencionaron haber sentido angustia y vulnerabilidad por ver a las otras “compañeras” en trabajo de parto y con dolor, y que, a su vez, la respuesta del personal de salud no fuera receptiva, ante lo cual prefirieron vivir su trabajo de parto en silencio, buscando no causarles molestias adicionales.
Las mujeres manifestaron entender que no son únicas dentro de la atención y que hay más mujeres alrededor que requieren ser atendidas; sin embargo, dijeron que les molesta ser ignoradas y no recibir respuesta a sus solicitudes.
Trabajo rutinario y falta de coordinación
Los tactos vaginales se hacen de manera rutinaria; la percepción de las mujeres entrevistadas es que el personal de salud lo realiza una a una, por orden, sin comunicarlo previamente, resaltando que no lo informan, aspecto que fue manifestado con normalidad por parte de las mujeres.
No, pues, eso le hacían de rutina a todas, porque pues en realidad, cuando llegaba el doctor que le tocaba, él tenía que ver dónde iba la paciente (Mujer 7).
Algunas mujeres percibieron que, debido a la permanencia en los servicios obstétricos, el personal de salud pierde empatía con las necesidades de las mujeres, lo que les resta sensibilidad.
Pero, sí digamos que el trato que yo vi con esa chica, que yo digo que llegó manchando, fue brusco, fue violento, fue impactante, porque como que era tan in- sensible: “sí, sí, sí, tome su turno y espere”, y uno: “pero véala, pobrecita, está que se muere y ustedes no la atienden”. Ese era como el dolor ajeno, o no sé si será porque uno no está en eso y ellos están todo el tiempo en eso, y no sé si se vuelven de corazón duro (Mujer 2).
Para algunas mujeres, el trabajo del personal de salud presentó falta de coordinación. Refirieron situaciones en las que notaron discrepancia de conceptos en la toma de decisiones y falta de trabajo en equipo, lo que les hizo sentirse vulnerables y con incertidumbre.
[…] una de las estudiantes de enfermería me iba a poner el medicamento y me di cuenta que la jefe de enfermería se dio cuenta que la estudiante estaba aplicando mal el medicamento (Mujer 4).
Medicalización y subordinación
Las entrevistadas refirieron prácticas como la aplicación de medicamentos endovenosos, ruptura de membranas para acelerar el trabajo de parto, inducción de trabajo de parto de acuerdo con la rotación de los turnos del personal de salud.
[…] me colocaron el medicamento para iniciar el proceso y como a las seis de la tarde ya me lo suspendieron, porque sí me había iniciado las contracciones, pero no había dilatado mucho; entonces, el médico me lo suspendió por la noche y el otro médico [que] me comenzó a ver como a las siete de la mañana, me dijo lo mismo (Mujer 6).
Varias mujeres relataron que se les suspendió el medicamento de inducción de parto en el turno de la noche y que fue reiniciado al día siguiente. Una mujer menciona que, al iniciar el turno al día siguiente, el especialista le dijo:
[…] “vamos a iniciar trabajo de parto a ver si salimos de eso hoy”. Me colocó el medicamento. Como a las once de la mañana estaba como en cuatro, me dijo que me iba a romper membranas, para que fuera más rápi- do el proceso (Mujer 6).
Algunas mujeres relatan la derivación a cesáreas, cuando la expectativa inicial era un trabajo de parto normal y las mujeres lo deseaban; indicaron, sin embargo, que por la salud de su hijo aceptaron los motivos por los que se les realizó el procedimiento quirúrgico. Las mujeres, en general, indican que fueron informadas antes de hacerles la cesárea, ante lo cual se mostraron agradecidas.
Yo realmente no quería, o bueno, no lo esperaba, por- que había tenido otra niña antes y había sido un parto vaginal; pero, pues, era de alto riesgo por el tamaño del bebé y pues obviamente primero está la salud del bebé y pues la mía. Entonces, pues yo accedí; pero, pues, me dieron siempre las razones. Yo dije que no quería cesárea cuando me dijeron que era cesárea, pero de una manera muy amable me hicieron entender por qué había sido, o sea, no sentí en ningún momento que fuera una obligación ni nada (Mujer 2).
Relataron que en los casos en que las mujeres eran más demandantes en la atención, el personal de salud decidió realizar cesárea para acortar el tiempo de estancia en la sala de trabajo de parto.
[…] todas con ese dolor y mire, esa muchacha que se paraba, se sentaba, gritaba, se subía y se bajaba. La pasaron a cesárea rápido, fue por eso.
[…] la van a pasar, porque los médicos están cansados con ella, o sea, ella los desesperó para que la atendieran rápido (Mujer 1).
En los relatos de las mujeres entrevistadas, se mencionan algunas prácticas que sugieren subordinación en la atención, resaltando que hacen referencia a lo sucedido a las demás mujeres y no manifiestan experiencias propias.
Una “mamita” le decía a una de las que nos atendió que ya no podía más y le dijo que ella sabía a qué se sometía y, si no, para qué lo había hecho; pero de una forma no tan pacífica como la estoy diciendo yo, que hasta incluso yo la mire, como “eso no se dice” (Mujer 3).
Discusión
A partir de la triangulación de la información recolectada, se analizaron las prácticas que se ejercen durante la atención del parto mediante las categorías que se enuncian en los siguientes apartados.
Comunicación y empatía
Tanto la observación como las entrevistas a las mujeres concuerdan con lo dicho por el personal de salud, al indicar que la comunicación hace parte de un protocolo. Para el personal de salud, el suministro de información responde a un protocolo, pero no es de su interés saber si aquellas comprenden la información suministrada; consideran que las mujeres no están educadas en la atención del parto y que ese momento específicamente es de tal confusión que no les permitirá entender lo que está sucediendo. Para las mujeres, el personal de salud no responde sus inquietudes, lo cual propicia la subordinación e incrementa la confusión de las mujeres, como se ha reportado previamente en otro estudio [26]. A partir de las entrevistas al personal sanitario se observó que la relación que este establece con las mujeres atendidas se enmarca en un conjunto de significados acerca de los comportamientos de colaboración y seguimiento pasivo de instrucciones que ellas deben asumir durante el parto [19-21], lo que tiene que ver con lo reportado previamente acerca de que, para los especialistas, la comunicación es interrumpida por el nivel educativo y cultural de las mujeres [16].
Para las mujeres y el personal de salud, una mujer que no demande más atención de la necesaria, se mantenga silenciosa, respire adecuadamente y coopere con las indicaciones del especialista es la paciente ideal. Para las mujeres entrevistadas fue claro que una mujer que grite o se comporte de manera inapropiada por dolor o cualquier sensación de falta de bienestar, recibirá menos atención que quien obedezca las indicaciones del personal de salud.
Tanto en la observación como en las entrevistas al personal de salud se evidenció la utilización de un lenguaje infantilizado [28], que puso de manifiesto la intención de brindar una comunicación empática. Sin embargo, como señalan Castro y Erviti, este lenguaje genera y fortalece el poder del personal de salud sobre las mujeres [16].
Entre las mujeres entrevistadas fue frecuente mencionar el hecho de no tener información de sus familiares durante largas horas; para el personal de salud, por el contrario, fue reiterativo responder que brindan información en ciertos momentos del turno, como parte del protocolo de la institución. Respecto a esto, la oms [2,3] señala la importancia del acompañamiento de una persona elegida por la mujer durante el parto.
Trabajo rutinario y falta de coordinación
En la observación participante y en las respuestas de las mujeres en las entrevistas se resalta que las prácticas del personal de salud dentro de la sala de trabajo de parto eran ejercidas de manera rutinaria; en especial se hizo mención a los tactos vaginales. Es importante el hecho de que el personal de salud no mencionara esta situación de forma particular, lo que puede sugerir que para ellos es una práctica naturalizada que no amerita mayor mención.
También se puede señalar que la atención a las mujeres por el personal de salud es mecanizada y protocolaria, propiciada por la institución, lo que fue referido por aquellas como una atención carente de empatía, apreciación que coincide con lo observado en la sala de partos.
Lo anterior contrasta con la inclusión del parto humanizado en la Política de Atención Integral en Salud, según Resolución 429 de 2016 del Ministerio de Salud y Protección Social [5], lineamientos que adoptan la declaración de la oms [2], y que señalan el derecho que tiene una mujer a ser atendida de manera digna y con la mejor calidad, respetando su intimidad y derecho a no sufrir violencia ni discriminación.
De igual manera, estas prácticas rutinarias han sido evidencia de que el personal de salud, al brindar atención o al efectuar los procedimientos de revisión rutinarios durante el trabajo de parto, genera falta de respeto hacia las mujeres [11-18].
Medicalización y subordinación
En la observación y las entrevistas se evidenció la medicalización del parto, tal como aparece reportado en estudios previos [13,15,19,28], en particular en relación con la inducción farmacológica del mismo, ruptura de membranas para acelerar el trabajo de parto, uso sistemático de episiotomías, inmovilización, aislamiento y presión fúndica durante el parto, también conocida como la “maniobra de Kristeller”, sin que fueran parte de un protocolo institucional.
La información aportada por las mujeres y las notas derivadas de la observación coinciden en que la inducción del parto dependió de la rotación de turnos según disposición del personal de salud; es decir, que el trabajo de parto dejó de ser un proceso natural y pasó a ser un proceso controlado, según las necesidades laborales del personal de salud. Lo anterior reitera lo reportado previamente [22] acerca de la aceleración del parto por el personal de salud, con el fin de cumplir con las actividades asignadas en menos tiempo, generando en las mujeres momentos de desinformación, incertidumbre y vulneración durante el parto.
Tales acciones del personal de salud contrastan con las guías de la oms [1-3,29], donde se reporta que dichas prácticas tienen poca evidencia científica y son perjudiciales e ineficaces, por lo que su uso inapropiado puede ser nocivo [29]. Una intervención clínica innecesaria en el proceso de parto afecta la autonomía y la dignidad de la mujer como beneficiaria de cuidados y puede tener un impacto negativo en su experiencia de parto [3].
Con relación a la maniobra de Kristeller, aunque este procedimiento fue observado durante el trabajo de campo, en las entrevistas el personal de salud afirmó no realizar esta práctica, al tiempo que las mujeres no lo refirieron puntualmente, por el desconocimiento técnico de esta práctica. Lo anterior permite afirmar que la maniobra aún es una práctica habitual, naturalizada en el personal de salud y las mujeres. Dicha maniobra es clasificada en categoría C según la oms [29], grupo que recoge las prácticas de las que no existe una clara evidencia para fomentarlas y que, por tanto, debieran evitarse.
Es importante puntualizar que las prácticas de la atención del parto en las mujeres se caracterizan por una atención homogeneizada y subordinadora por el personal de salud, propiciadas en parte por las instituciones, con las que se desconocen la individualidad y el requerimiento de cada mujer, lo que da cuenta del habitus medicus reportado en estudios previos [13,21,23]. Como ejemplos, en la observación participante se evidenció falta de privacidad, atención generalizada, referencia a las mujeres según dilatación del cuello uterino, aislamiento, atención sin calidez y mayor importancia a aspectos laborales que a la atención a la mujer.
Las mujeres refirieron falta de privacidad, aislamiento y algunas muestras de trato desinteresado de parte del personal de salud, lo que contrasta con que, en las entrevistas, este no percibió tales situaciones y consideró normal el trato dado, el aislamiento y la falta de privacidad, como se mencionó en estudios previos [19,23,28]. Al respecto, un estudio realizado en México indicó que el 89 % de las mujeres entrevistadas manifestaron haber sentido temor en algún momento de trabajo de parto y que el 69 % refirió sentir pena por la falta de privacidad a lo largo del trabajo de parto, relacionada con la presencia de varias personas a la vez, muchas personas haciendo recorridos permanentes y muchos médicos efectuando tactos vaginales [26].
Tanto el personal de salud como las mujeres coincidieron al mencionar que las solicitudes encaminadas a resolver inquietudes de las mujeres son una molestia adicional que incomoda al personal de salud, lo que también se observó en el trabajo de campo. Si bien en el trabajo de campo se evidenciaron acciones autoritarias por parte del personal de salud, en las entrevistas ni las mujeres ni el personal de salud reconocieron que dichas prácticas las subordinaban [19,28]. Las prácticas están normalizadas [23].
Previamente, se ha mencionado que la violación de los derechos reproductivos durante la atención del parto da cuenta de una forma de autoritarismo, al realizar la atención a una mujer adolorida y angustiada que se espera se comporte con obediencia y conformidad, lo que puede suponer un modo de subordinación [16,17]. Lo anterior coincide con lo observado en el trabajo de campo y lo relatado por las mujeres, donde se resaltó la descalificación de los preconceptos y saberes de las mujeres, como se ha expuesto en otros estudios [10,19,28].
Sobre las cesáreas, tanto el personal de salud como las mujeres entrevistadas manifestaron que la realización de cesárea también corresponde a una forma práctica de completar el parto y que en algunas ocasiones este procedimiento se efectuó a las mujeres que causaron requerimientos adicionales durante el trabajo de parto. Es este un tema de importancia, ya que la oms recomienda cumplir con una tasa de cesárea no mayor al 15 % en comparación con un parto eutócico, y resalta que, como en cualquier otra cirugía, la cesárea está asociada a riesgos a corto y a largo plazo que pueden perdurar muchos años después de la intervención y afectar la salud de la mujer y del neonato [3].
Respecto a lo anterior, se afirma que la alta tasa de cesáreas es un problema mundial [3]. En Colombia, el Departamento Administrativo Nacional de Estadística reportó un aumento en la tasa de cesáreas a 61,1 % durante el 2013 [30]. Este aumento ha sido calificado por las autoridades en salud como una epidemia, resultante del contagio social, que corresponde a las preferencias y expectativas de las mujeres [31]. Tal posición contrasta con este estudio, donde la cesárea no fue realizada a solicitud de las mujeres según sus expectativas ni preferencias, sino según necesidades clínicas y también como una forma de culminar el parto rápidamente.
Conclusiones
Si se tiene en cuenta que hay una carencia de estudios nacionales en revistas científicas que aborden la atención del parto en las instituciones de salud desde las perspectivas del género y la humanización; que hay un debate actual en el país sobre la atención del parto, de cara a la reciente visibilización de la violencia obstétrica; que hay importantes retos derivados de la implementación del nuevo modelo de atención en salud vigente en Colombia, y que la mayoría de estudios revisados se centra en la perspectiva de las mujeres, se puede afirmar que este estudio constituye un aporte a la literatura científica, regional y nacional, relacionado con la atención dada a las mujeres durante la asistencia institucionalizada del parto, pues se incluyeron diversas fuentes de información que permitieron analizar, en un mismo estudio, la atención del parto según las prácticas observadas en una sala de partos, los significados del personal de salud que allí labora y las experiencias de las mujeres a quienes se observó durante su parto.
Sin desconocer los beneficios que la práctica médica ha tenido en la reducción de la morbimortalidad materna y perinatal, es pertinente revisar las prácticas del personal de salud hacia las mujeres durante la atención del parto, de cara a los lineamientos internacionales y nacionales actualmente vigentes sobre el parto humanizado.
En este estudio se estableció que la atención durante el parto pone a las mujeres en una posición subordinada respecto al personal de salud y que las prácticas son ejercidas rutinariamente y sin la suficiente coordinación, lo que se aúna a fallas en la comunicación y se traduce en una vulneración de sus derechos durante la atención. Las prácticas de atención en salud propician la homogeneización de los cuerpos y dificultan el reconocimiento de las mujeres como sujetos de derechos. La medicalización, vista como el aislamiento, la falta de privacidad, la utilización de fármacos para inducción del trabajo de parto, la ruptura de membranas para acelerar el parto, entre otros, está normalizada entre las mujeres y el personal de salud, siendo un mecanismo para controlar el trabajo de parto, en virtud de aminorar los tiempos y mitigar los riesgos, aspecto propiciado por la institución en el control de sus tiempos. Esta situación, aunque predominó durante la observación, no tuvo reconocimiento entre el personal de salud ni entre las mujeres, siendo un asunto normalizado que aporta a la problematización de la atención del parto y visibiliza factores que justificaron la realización del estudio.
De acuerdo con los resultados, surgen algunas recomendaciones:
antes de implementar las políticas de humanización de servicios, determinadas según la normatividad vigente, las instituciones de salud deberían visibilizar esta problemática;
la calidad de la atención no solo debe ocupar la infraestructura y los protocolos, sino también brindar un enfoque de humanización y verificación de prácticas del personal asistencial;
se requiere voluntad institucional para modificar el modelo de atención, encaminado a mejorar los esquemas de atención y trato hacia las mujeres; y
instituciones y entes de control deberían proporcionar instrucción al personal de salud acerca de la humanización de servicios, enfocados a la comunicación empática, respeto por las mujeres y su dignidad, así como al reconocimiento de sus necesidades y la garantía de sus derechos.














