Introducción
La lepra o enfermedad de Hansen es producida por Mycobacterium leprae y Mycobacterium lepromatosis, este último identificado recientemente en infecciones duales con predominio en algunas regiones endémicas de América [1]. La enfermedad ha sido descrita desde el siglo vi antes de nuestra era. Se diseminó desde Asia a Europa, a través de las tropas de Alejandro Magno.
A Colombia llega a mediados del siglo xvi, con la migración de europeos y africanos. Las primeras medidas de control se instauraron con el aislamiento de los enfermos en el Lazareto de Cartagena de Indias, en el cual se registraron 82 pacientes (1767-1809). Para 1923, el número de casos se estimaba en 6568 en todo el territorio nacional. Con el ingreso de la poliquimioterapia en 1982, los casos de la enfermedad se empezaron a reducir, llegando a 1731 casos en 2004 [2,3].
Sin embargo, la lepra continúa siendo un problema de salud pública. Se considera una enfermedad altamente estigmatizante y debido a la variabilidad de sus manifestaciones clínicas y a sus largos periodos de incubación, puede pasar inadvertida por el personal de salud, limitando la detección temprana y el manejo oportuno [4].
Con excepción del sistema nervioso central, la lepra puede afectar a cualquier órgano o sistema, siendo la piel, las mucosas y el sistema nervioso periférico los más frecuentemente afectados. Las primeras manifestaciones de la enfermedad pueden ser manchas hipocrómicas, alteraciones en la sensibilidad, anhidrosis, pérdida del cabello, placas eritematoescamosas y ulceraciones en mucosas. Las lesiones pueden progresar a alteraciones oculares, engrosamiento de los nervios, crecimiento de nódulos que pueden confluir y ser deformantes, pérdida de la motilidad y atrofia muscular en las extremidades [4].
La Organización Mundial de la Salud (oms) ha propuesto diversas estrategias para el control de la lepra. A pesar de esto, aún continúa presentándose un número no despreciable de casos. Durante 2019 se reportaron 202 185 casos nuevos de lepra en todo el mundo [5].
Colombia es uno de los países de América Latina en donde aún hay trasmisión activa de la enfermedad. En 2019, el Sistema Nacional de Vigilancia en Salud Pública (sivigila) recibió 388 notificaciones de casos de lepra, para una tasa de detección de casos nuevos de 0,66 por 100 000 habitantes. Los departamentos con mayor número de casos notificados fueron Valle del Cauca, con 13,91 % (54/388); Cesar, con 8,76 % (34/388); Norte de Santander, con 8,24 % (32/388); Huila, con 7,21 % (28/388), y Santander, con 6,95 % (27/388); el restante 52,31% se distribuyó en 26 departamentos. San Andrés y Providencia no reportaron casos [6].
Aunque se ha observado una reducción en el número de casos nuevos, para el año 2019 la proporción de casos con discapacidad grado 2 (dg2) a nivel mundial fue de 5,3 %, y en Colombia, de 9,7 % [5,6], lo cual sugiere un bajo nivel de sospecha de los signos y síntomas que se expresan al inicio de la enfermedad y la poca anticipación ante complicaciones que son prevenibles.
Si bien se conoce la situación epidemiológica de la enfermedad en Colombia y en el Valle del Cauca, la información sobre las características específicas de la población afectada es limitada. El objetivo de esta investigación fue describir la frecuencia, las características clínico-demográficas y los factores relacionados con el retraso en el diagnóstico, con tratamientos incompletos y con el desarrollo de discapacidad entre el ingreso y el egreso de pacientes inscritos en el en el “Programa de Control de la Enfermedad de Hansen del Valle del Cauca”, de 2010 a 2016.
Se espera que este estudio pueda poner de relieve la lepra en la región y ayude a orientar estrategias y acciones en salud pública, a fin de que los médicos y otros trabajadores de la salud puedan incrementar su sospecha diagnóstica en estadios tempranos.
Metodología
Se realizó un estudio observacional descriptivo de una cohorte retrospectiva de registros de pacientes con diagnóstico de Lepra, inscritos en el programa enunciado. Se tomaron como fuentes de información el registro de los casos notificados de lepra del programa de la Secretaría Departamental de Salud del Valle del Cauca, que está consolidado en un archivo de Excel®, y las fichas individuales de reporte y seguimiento del sivigila, cuya información se resume en el registro mencionado.
Como criterios de inclusión se consideraron registros de pacientes de todas las edades, con diagnóstico de lepra por clínica o laboratorio (baciloscopia o biopsia), y como criterios de exclusión no se analizaron registros sin confirmación del diagnóstico, así como los registros duplicados.
Las variables incluidas en el análisis corresponden a las que el programa de control de enfermedad de Hansen incluye en su proceso de vigilancia en salud pública de la enfermedad. Dentro de las características demográficas se incluyeron edad, sexo, aseguramiento al sistema general de seguridad social en salud y lugar de procedencia; como características clínicas se analizaron: la clasificación epidemiológica como multibacilar y paucibacilar; la clasificación clínica como lepra lepromatosa, tuberculoide, indeterminada y dimorfa (o borderline); el número de lesiones e índice bacilar; la presencia de discapacidad al ingreso; la evolución de la discapacidad durante el seguimiento por parte del programa, y la presencia de leprorreacciones.
Finalmente, como características programáticas se analizó la condición de ingreso, como paciente nuevo o previamente inscrito en el programa, y el retraso en el diagnóstico, según lo definido por la literatura [7], como el transcurso de un año entre la percepción del paciente de la aparición de los síntomas y la fecha del diagnóstico. También se incluyó en el análisis si hubo pérdida en el seguimiento de los pacientes por parte del programa.
Las variables cuantitativas se resumieron, usando como medidas de tendencia central y dispersión a la mediana y los rangos intercuartílicos (ric) respectivamente. La normalidad de los datos se contrastó con la prueba estadística Shapiro Wilk, tomando como valor significante de p≤ 0,05. Las variables categóricas se presentan en tablas de frecuencia como proporciones. Para explorar los factores relacionados con los desenlaces “retraso en el diagnóstico de lepra”, “tratamiento inconcluso” y “evolución de la discapacidad”, se usó odds ratio (or) y sus respectivos intervalos de confianza del 95 % (ic 95 %); la dependencia entre variables categóricas se evaluó mediante la prueba estadística chi-cuadrado (χ2).
Para determinar el peso de cada variable de exposición y ajustar por posibles confusores, se hizo un análisis multivariado por medio de una regresión logística. Todos los análisis estadísticos se hicieron con stata 16 (StataCorp, College Station, tx, licencia de Beatriz E. Ferro).
Este estudio fue avalado como una investigación sin riesgo, de acuerdo con los lineamientos de la Resolución 8430 de 1993 del Ministerio de Salud de Colombia [8] y por el Comité de Ética de Investigación Humana de la Universidad Icesi, Acta 152 del 19 de febrero de 2018.
Resultados
Entre el 1 de enero de 2010 y el 31 de diciembre de 2016, el “Programa de Control de la Enfermedad de Hansen del Valle del Cauca” inscribió 537 pacientes, de los cuales se analizaron 374 registros que cumplieron los criterios de inclusión, mientras que 163 (30 %) fueron excluidos por no tener confirmación del diagnóstico o por duplicidad en los registros.
Durante el periodo de estudio, la frecuencia de pacientes con lepra registrados en el programa departamental fue variable y osciló entre 42 y 74 casos anuales. La incidencia promedio fue de 0,99 casos / 100 000 habitantes. En los años 2010 y 2011, la incidencia fue superior a 1 / 100 000 habitantes (véase Figura 1].
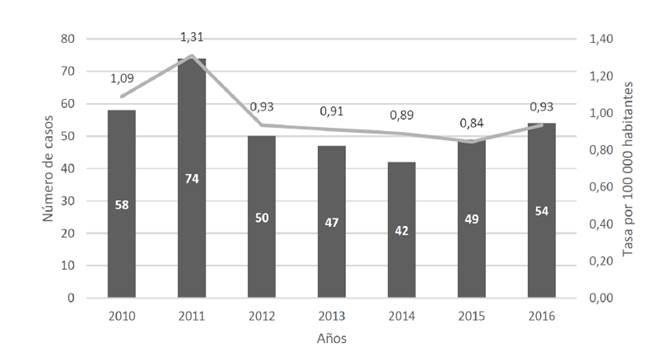
Fuente: Elaboración propia
Figura 1 Frecuencia anual de casos y tasa de incidencia de lepra en el Valle del Cauca, de 2010 a 2016.
La mayor cantidad de pacientes provino de los municipios de Cali (38,23 %), Tuluá (10,16 %) y Palmira (8,55 %) (véase Figura 2).
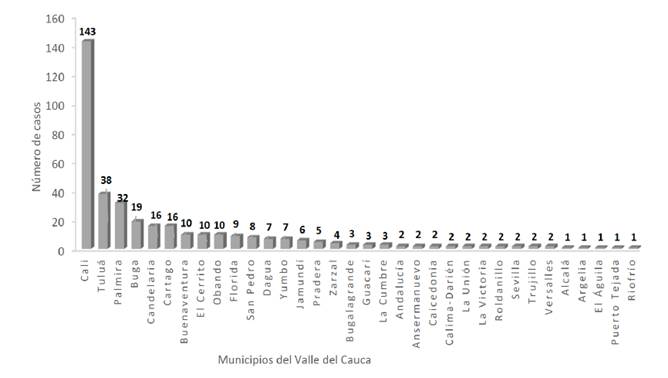
Fuente: Elaboración propia.
Figura 2 Distribución de casos de lepra, por municipios, en el Valle del Cauca, de 2010 a 2016.
La mediana de edad fue de 54 años ( ric: 39-65). El paciente más joven tenía 8 años y el mayor, 95 años. El 58,82 % de casos fueron de sexo masculino (220/374), el 96,52 % (361/374) contaba con algún tipo de aseguramiento al sistema general de seguridad social en salud y el 49,73 % pertenecía al régimen subsidiado.
Con respecto a la condición de ingreso, el 83,69 % (313/374) de los pacientes fueron nuevos en el programa.
El 76,47 % (286/374) fueron clasificados como multibacilares; el 50 % de los pacientes presentó al menos 10 lesiones, mientras que en 47,91 % (160/334) de los pacientes la enfermedad se clasificó como lepra lepromatosa.
De los casos nuevos, se documentó algún grado de discapacidad en 59,55 % (184/309); 8,10 % (25/309) se clasificó como dg2.
Con relación a la presencia de leprorreacciones, en 10,54 % (33/313) de los registros de los pacientes que ingresaron por primera vez al programa se observó alguna leprorreacción; la de tipo 2 fue la más común (véase Tabla 1].
Tabla 1 Características demográficas, clínicas y programáticas de los pacientes con lepra en el Valle del Cauca, de 2010 a 2016.
| Característica | n | % | |
|---|---|---|---|
| Edad en años | Mediana: 54 (ric: 39-65) | ||
| Sexo | Masculino | 220 | 58,82 |
| Femenino | 154 | 41,18 | |
| Aseguramiento a régimen de salud | Subsidiado | 186 | 49,73 |
| Contributivo | 167 | 44,66 | |
| No asegurado | 13 | 3,48 | |
| Excepción/Especial | 8 | 2,13 | |
| Condición de ingreso | Nuevo | 313 | 83,69 |
| Recidiva | 34 | 9,09 | |
| Recuperado | 20 | 5,34 | |
| Recibido | 7 | 1,88 | |
| Clasificación epidemiológica | Multibacilar | 286 | 76,47 |
| Paucibacilar | 88 | 23,53 | |
| Número de lesiones | Mediana: 10 (ric: 5-30) | ||
| Clasificación clínica | Lepromatosa | 160 | 47,91 |
| Tuberculoide | 70 | 20,96 | |
| Indeterminada | 59 | 17,66 | |
| Dimorfa | 27 | 8,08 | |
| Lepromatosa dimorfa | 11 | 3,29 | |
| Tuberculoide dimorfa | 7 | 2,1 | |
| Discapacidad al ingreso en pacientes nuevos | Grado 0 | 125 | 40,45 |
| Grado 1 | 159 | 51,45 | |
| Grado 2 | 25 | 8,1 | |
| Leprorreacción en pacientes nuevos | Negativa | 280 | 89,46 |
| Tipo 1 | 6 | 1,92 | |
| Tipo 2 | 27 | 8,62 | |
| Retraso diagnóstico | Mediana: 15,1 (ric: 5,9-34,3) | ||
| Índice bacilar de ingreso | Paucibacilar | 0 | 79* |
| ≤ 1 | 3* | ||
| > 1 | 0* | ||
| Multibacilar | 0 | 87* | |
| ≤ 1 | 58* | ||
| > 1 | 104* |
ric: Rango intercuartílico.
*Número absoluto.
El 50 % de los pacientes fue diagnosticado después de un año de haber manifestado síntomas, tiempo que define el retraso diagnóstico.
De los 331 pacientes a quienes se les realizo baciloscopia al ingreso del programa, todos los paucibacilares presentaron índice bacilar menor o igual a uno, mientras que en los multibacilares, el índice bacilar mayor o igual a uno fue el más frecuente (104/249).
Se registró el 9,09 % (34/374) de abandono del programa. Al egreso, en 166 registros se reportó algún grado de discapacidad y se evidenció progresión en al menos 1 grado de discapacidad en 13 pacientes, y de 2 grados en un paciente.
El análisis bivariado mostró relación positiva entre el retraso en el diagnóstico de lepra y presentar algún grado de discapacidad al ingreso al programa de 2,17 veces, comparado con quienes no tuvieron discapacidad al ingreso (or = 2,17, ic 95 %: 1,32-3,56, p= 0,001) (véase Tabla 2). La relación entre estas dos variables fue confirmada mediante el análisis multivariado, que expresó un or similar de 2,09 (or = 2,09, ic 95%: 1,28-3,41, p= 0,003), después de ajustar por sexo, aseguramiento a régimen de salud y clasificación epidemiológica, los cuales no presentaron significancia estadística en la regresión logística.
Tabla 2 Factores relacionados con retraso diagnóstico en casos nuevos de lepra, Valle del Cauca, 2010-2016
| Característica | Definición | n | Retraso diagnóstico | No retraso diagnóstico | or | Valor p |
|---|---|---|---|---|---|---|
| (ic 95%) | ||||||
| Sexo | Masculino* | 177 | 99 | 78 | 0,87 | 0,57 |
| Femenino | 132 | 78 | 54 | (0,54-1,42) | ||
| Aseguramiento a régimen de salud | Sí* | 299 | 170 | 129 | 1,77 | 0,4 |
| No | 10 | 7 | 3 | (0,39-10,79) | ||
| Clasificación epidemiológica | Multibacilar* | 227 | 136 | 91 | 1,49 | 0,11 |
| Paucibacilar | 82 | 41 | 41 | (0,87-2,56) | ||
| Discapacidad al ingreso | Sí* | 183 | 120 | 63 | 2,17 | 0,001 |
| No | 122 | 57 | 65 | (1,32-3,56) |
or: Odds ratio.
*Categoría de referencia.
De los factores relacionados con los tratamientos inconclusos, el análisis bivariado mostró que los pacientes previamente tratados para la enfermedad tenían una razón de odds de exposición de 3,23 veces, comparado con quienes ingresaban al programa sin tratamiento previo para la enfermedad. Esta dependencia fue estadísticamente significante (or = 3,23, ic 95%: 1,36-7,33, p= 0,001), lo cual fue confirmado por el análisis multivariado después de ajustar por sexo, clasificación epidemiológica y retraso diagnóstico (or = 2,82, ic 95%: 1,28-6,18, p= 0,009) (véase Tabla 3).
Tabla 3 Factores relacionados con tratamientos inconclusos para lepra en el Valle del Cauca, de 2010 a 2016
| Característica | Definición | n | Tratamiento inconcluso | Tratamiento concluido | or | Valor p |
|---|---|---|---|---|---|---|
| ic 95% | ||||||
| Sexo | Masculino* | 220 | 21 | 199 | 1,14 | 0,71 |
| Femenino | 154 | 13 | 141 | (0,52-2,57) | ||
| Aseguramiento a régimen de salud | Sí* | 361 | 33 | 328 | 0,82 | 0,85 |
| No | 13 | 1 | 12 | (0,01-5,94) | ||
| Condición de ingreso | Previamente | 61 | 12 | 49 | 3,23 | 0,001 |
| tratado * | (1,36-7,33) | |||||
| Nuevo | 313 | 22 | 291 | |||
| Clasificación epidemiológica | Multibacilar* | 286 | 30 | 256 | 2,46 | 0,09 |
| Paucibacilar | 88 | 4 | 84 | (0,83-9,87) | ||
| Discapacidad al Ingreso | Sí* | 226 | 26 | 200 | 2,21 | 0,05 |
| No | 144 | 8 | 136 | (0,93-5,80) | ||
| Leprorreacción | Sí* | 39 | 2 | 37 | 0,51 | 0,36 |
| No | 335 | 32 | 303 | (0,05-2,15) | ||
| Retraso diagnóstico | Sí* | 219 | 20 | 199 | 1,06 | 0,86 |
| No | 151 | 13 | 138 | (0,48-2,41) |
or: odds ratio.
*Categoría de referencia.
Ninguna de las variables evaluadas en el análisis bivariado estuvo relacionada con evolución de la discapacidad (véase Tabla 4).
Tabla 4 Factores relacionados con evolución de la discapacidad en pacientes con lepra en el Valle del Cauca, de 2010 a 2016
| Característica | Definición | n | Evolución discapacidad | No evolución discapacidad | or | Valor p |
|---|---|---|---|---|---|---|
| ic 95% | ||||||
| Sexo | Masculino* | 146 | 8 | 138 | 1,08 | 0,88 |
| Femenino | 118 | 6 | 112 | (0,31-3,90) | ||
| Condición de ingreso | Previamente tratado * | 40 | 3 | 37 | 1,57 | 0,5 |
| Nuevo | 224 | 11 | 213 | (0,26-6,32) | ||
| Clasificación epidemiológica | Multibacilar* | 191 | 11 | 180 | 1,42 | 0,59 |
| Paucibacilar | 73 | 3 | 70 | (0,36-8,18) | ||
| Discapacidad al ingreso | Sí* | 153 | 5 | 148 | 0,38 | 0,08 |
| No | 111 | 9 | 102 | (0,09-1,32) | ||
| Leprorreacción | Sí* | 28 | 3 | 25 | 2,45 | 0,17 |
| No | 236 | 11 | 225 | (0,41-10,12) | ||
| Retraso diagnóstico | Sí* | 160 | 9 | 151 | 1,18 | 0,77 |
| No | 104 | 5 | 99 | (0,34-4,61) |
or: Odds ratio.
*Categoría de referencia.
Discusión
Este estudio describe el perfil clínico-demográfico de la lepra en el Valle del Cauca, durante el período 2010-2016. La incidencia promedio de la enfermedad en este departamento, de 0,99 / 100 000 habitantes durante los años de estudio, superó la incidencia nacional en cerca del 25 % [9-15].
Según los informes anuales de la situación de la lepra reportados por sivigila (2010-16) hubo un incremento en el número de casos para los años 2010-2013 y un decremento en 2014-2016 en el Valle del Cauca. Posiblemente este descenso en el reporte de casos hacia el año 2014, tanto a nivel departamental como nacional, fue el reflejo de los resultados de una lucha activa contra la lepra mediante programas como el “Plan estratégico de Colombia para aliviar la carga de la enfermedad y sostener las actividades de control de lepra de 2010 a 2015” [16].
A pesar de esto, la enfermedad se mantiene y cada año se detectan casos nuevos. Esto demanda la evaluación y el ajuste continuo de las estrategias de control, alineadas al “Plan para la eliminación global de la lepra” [16].
En el Valle del Cauca, al igual que en el resto de Colombia, la lepra afecta principalmente a hombres; la mediana de edad fue 54 años, siendo inferior en el Valle del Cauca respecto a lo reportado para Colombia [9-15]. Aunque existen diferencias en la presentación demográfica en cada país, por la variabilidad en la estructura social, cultural y económica, aún hacen falta estudios para definir si existen factores biológicos que influyan en predominancia de un género en la lepra.
En cuanto al grupo de edad, varios estudios confirman que la población económicamente activa es la más afectada en Latinoamérica [17,18].
La mayoría (83,69 %) de los casos ingresó al programa bajo la condición de nuevo, con una mayor proporción de casos multibacilares, lo cual es similar a lo observado a nivel nacional para los años de estudio [9-15].
Por otro lado, más de la mitad de los pacientes que fueron diagnosticados tenían algún grado de discapacidad (59,55 %), lo que podría sugerir que la enfermedad se está diagnosticando de manera tardía y en estadios avanzados en el Valle del Cauca. Según informes del evento lepra del Instituto Nacional de Salud, a nivel nacional, en los años de estudio, la proporción de pacientes que ingresó con alguna discapacidad fue en promedio menor que el 40 % [9-15].
Una investigación llevada a cabo en Colombia por Ortiz et al., en 2003, reporta resultados parecidos a los descritos en el presente estudio. Preocupa que, en ambos, la discapacidad sea mayor del 50 %. En Ortiz et al., el 63 % de los casos de estudio correspondía al género masculino, la mediana de edad fue de 46,5 años, el 62,2 % presentó la forma multibacilar y el 55,6 % de los casos nuevos tenía en el momento del diagnóstico discapacidad grado 1 o 2 [19].
En el ámbito internacional, un estudio realizado en India reporta un porcentaje de discapacidad del 54,7 %, similar al encontrado en este estudio. En contraste, reportes de Salvador, México, Argentina, Brasil y Paraguay notifican una menor discapacidad (17-26 %) en los casos nuevos de lepra [20-22]. Lo anterior reafirma la necesidad de implementar nuevas estrategias para: 1) visibilizar la enfermedad a nivel general; 2) educar a los profesionales de salud, y 3) promover, dentro de los algoritmos diagnósticos, la incorporación de la lepra como un diferencial de enfermedades con manifestaciones dermatológicas y neurológicas, a fin de mejorar la captación temprana [23,24].
Adicionalmente, en este estudio, el 50% de los pacientes fue diagnosticado después de un año, con una mediana de 15 meses. En otros estudios colombianos, Guerrero Muvdi y León, en 2013, encontraron asociación entre discapacidad y demora en el diagnóstico mayor que 1 año, y Gómez et al., en 2018, en el nordeste del país reportaron un retraso diagnóstico con mediana de 19 meses [7,25]. Además, en el sureste de Brasil, en 2015, Lima et al. describieron, en los hallazgos de su estudio, un retraso diagnóstico de 24,5 meses [26].
Fuera de Latinoamérica, en China, en 2007, Shen et al. hicieron un análisis con 1462 casos nuevos de lepra, con un retraso promedio de 3,2 años; solo el 13,6 % fueron detectados dentro del primer año del inicio de los síntomas de la lepra [27]. Esto evidencia que esta es una problemática que se da no solo en Colombia, sino también a nivel global.
El retraso en el diagnóstico podría explicarse por la inespecificidad de las manifestaciones clínicas de la enfermedad, que pueden generar confusión con otras patologías y dificultar el diagnóstico precoz, como se ha reportado en la literatura [7].
Se sabe que el retraso diagnóstico y la discapacidad asociada son prevenibles cuando se realiza diagnóstico oportuno. Es necesario estudiar e intervenir las causas de estos, para generar un impacto, que redundaría en acercarnos a la meta de la oms de limitar la tasa de pacientes recién diagnosticados con lepra que presentan deformidades visibles a menos de 1 caso por cada millón de habitantes [28].
A pesar de que en este estudio no se encontraron factores relacionados con la evolución de la discapacidad durante la permanencia en el programa, otros estudios efectuados en Latinoamérica han identificado asociación entre la evolución de la discapacidad y la discapacidad al ingreso [29,30].
La detección temprana de la lepra ayuda a prevenir la discapacidad; por ello, se han propuesto nuevas intervenciones a grupos de alto riesgo, como lo son los contactos cercanos. Una de estas es la administración de rifampicina en dosis única como profilaxis a los contactos, lo que ha demostrado reducir el riesgo de desarrollar lepra en los años siguientes [31-33].
Otros autores han planteado el uso de pruebas serológicas y moleculares en combinación con la evaluación clínica, para el diagnóstico temprano en los contactos domiciliarios [34-36].
Se ha demostrado que los contactos asintomáticos con una prueba elisa anti-pgl-i positiva tienen mayor probabilidad de compromiso neuronal; mientras que otras pruebas como la prueba anti-lid-1, pueden diagnosticar la lepra incluso en ausencia de síntomas clínicos, y la reacción en cadena de la polimerasa cuantitativa (qPCR) en sangre periférica detecta M. leprae, lo cual se relaciona con mayor riesgo de desarrollar lepra [34-36]. Se requieren estudios para evaluar la aceptabilidad y la factibilidad de estas intervenciones a nivel local.
De igual forma, cada vez son más frecuentes los casos de lepra dimorfa, lepra lepromatosa dimorfa y neural, en los que se identifica a M. lepromatosis como el agente etiológico [1]. Se ha descrito que este tiene una respuesta más lenta al tratamiento con poliquimioterapia; sin embargo, para la diferenciación del microorganismo, se requieren técnicas moleculares que no siempre están disponibles o al alcance de los programas de control de la enfermedad de Hansen.
Dado que en el Valle del Cauca, durante el periodo de estudio, no se usaron pruebas moleculares para el diagnóstico de lepra, no se tiene información sobre la circulación de las especies en el departamento. Para una mejor comprensión de la etiología de la enfermedad y su relación con los desenlaces clínicos y el éxito del tratamiento, son necesarios estudios futuros que aborden la caracterización molecular y poblacional de la lepra en la región [1,37].
Con respecto a las leprorreacciones, estas se manifestaron en 10,55 % de los pacientes nuevos registrados. La más común fue la tipo 2, que puede aparecer hasta en el 60% de los pacientes con lepra lepromatosa [4]. En este estudio, esta presentación de la lepra fue la más frecuente, con 47,92 %. Llama la atención que estas proporciones difieren de la tendencia nacional, en la cual más del 20% de los casos nuevos reporta leprorreacciones, siendo la tipo 1 la más común [38].
En otro estudio realizado en un centro de referencia colombiano, Nova y Sánchez, en 2013, encontraron que más del 50% de las leprorreacciones tipo 1 y 2 se presentaban durante el tratamiento y menos del 9% se manifestaron después de concluido el tratamiento. Además, como principales factores de riesgo para la reacción lepromatosa tipo 2, identificaron la forma lepromatosa, el incide bacilar alto y el sexo femenino [39].
Otra investigación internacional, realizada en Brasil por Queiroz et al. (de 2015), sugiere que las leprorreaciones son más frecuentes en estratos socioeconómicos bajos [40]. Nosotros reconocemos que, ante las limitaciones del pequeño tamaño de muestra de nuestro estudio, no podemos evaluar estas asociaciones. Lo que a su vez hace necesario promover estudios con tamaños de muestra apropiados para evaluar los factores de riesgo para presentar leprorreaciones, además de implementar estrategias de educación en el personal de salud, los pacientes y los cuidadores, a fin de identificarlas e intervenirlas de manera oportuna, lo que permitiría optimizar el éxito del tratamiento y mejorar la calidad de vida en estos pacientes.
Encontramos un abandono del 9,1 % en el programa, el cual fue significativamente mayor en quienes eran previamente tratados. Esto pone de manifiesto que se debe hacer un estrecho acompañamiento a la población que reingresa al programa, con el fin de reducir el abandono y la potencial evolución de la discapacidad.
La principal limitación de este estudio provino de trabajar con fuentes secundarias de datos, recolectada para fines de vigilancia en salud pública, de múltiples fuentes de información, lo cual pudo afectar la calidad de la misma. Además, los datos faltantes y la variabilidad en los registros recolectados pudieron haber ocasionado un sesgo de información. Sin embargo, se incluyó una amplia ventana de tiempo y la ausencia de datos fue similar entre años. Por otro lado, no se abordaron aspectos que son determinantes en la vida del paciente con lepra, como el estigma, la funcionalidad, la limitación de la actividad y las barreras de acceso a los servicios de salud [41], los cuales deberían incluirse en estudios actualizados para el departamento del Valle del Cauca.
En conclusión, la lepra continúa siendo frecuente en el departamento del Valle del Cauca, el cual aporta un alto porcentaje de la carga de la enfermedad en el país. El retraso en el diagnóstico y el ingreso con algún grado de discapacidad connotan la captación tardía de los pacientes y en estadios avanzados. El abandono y la discapacidad al egreso se suman a la complejidad de la situación. Lo anterior evidencia la necesidad de fortalecer las intervenciones actuales hacia el paciente, sus contactos domiciliarios, el personal de salud y la comunidad en general.
Aún hay varios asuntos sin resolver y desafíos por enfrentar, entre ellos, el uso de quimioprofilaxis, la necesidad de métodos de mejor rendimiento para la detección de los agentes etiológicos M. leprae y M. lepromatosis en las primeras etapas, y la progresión de la discapacidad a pesar de recibir el tratamiento estándar, lo cual demanda incluir la investigación en lepra dentro del plan estratégico local y mejorar los sistemas de información del programa.














