Introducción
La mejora de la salud humana es uno de los objetivos del desarrollo humano propuestos por las Naciones Unidas. Como derecho, posee una relación muy estrecha con la vida, y por tal razón se concibe como fundamental. A pesar de ello, históricamente en Colombia se ha recorrido un largo camino, tanto legal como jurisprudencial, para su consagración. Inicialmente se le brindó un manejo como servicio público esencial, hasta evolucionar para convertirse en un derecho fundamental autónomo.
La salud, entendida como un derecho fundamental, no puede distar de la definición que de esta plantea la Organización Mundial de la Salud, la cual ha sido reproducida en múltiples tratados y convenciones de derechos humanos, por ejemplo el artículo 12 del Pacto Internacional de Derechos Económicos, Sociales y Culturales (Organización Mundial de las Naciones Unidas, 1966), donde se define como el conjunto de múltiples variables que no solo pertenecen al campo médico, anatómico o físico del individuo; sino que también vincula aspectos mentales, del ambiente, de la sexualidad, de las condiciones de vivienda, entre otros elementos, que en una mirada prima face serían descartados del concepto de salud. Por ello, es necesario recurrir al artículo 25 de la Declaración Mundial de las Naciones Unidas, que desarrolla un significado mucho más amplio y extenso sobre la salud (Organización Mundial de las Naciones Unidas, 1948). El gobierno de turno, mediante la Ley 1753 del 2015, presentó el Plan Nacional de Desarrollo 2014-2018, donde se encuentra, a partir del artículo 65 al 72, los lineamientos en materia de salud. Al igual, y de manera ilustrativa, está la ordenanza 11 de junio del 2016, mediante la cual la Asamblea departamental de Antioquia aprueba el Plan de Desarrollo de Antioquia 2016-2019, denominado "Antioquia piensa en Grande". Dentro de este plan de desarrollo territorial, se encuentra la salud definida como un componente perteneciente a una línea estratégica. Haciendo un análisis de ambos planes de desarrollo, se logra concluir que tanto el gobierno territorial de Antioquia como el gobierno nacional definen la salud como eje fundamental de sus planes de desarrollo. Dichos planes son introducidos formalmente, pero de su contenido no se deriva una ejecución idónea o una política pública propia para un derecho de vital importancia en la vida de las personas. No existen lineamientos claros y determinantes para el goce y acceso al sistema de servicios públicos de salud y demás componentes mínimos del bienestar de los administrados.
En Colombia no se tenía la percepción de la salud como un derecho. Antes de la Constitución de 1991 se trataba a la salud como una prestación patronal para los eventos donde existía una relación laboral, y en aquellas personas que no tenían los recursos económicos para acceder a servicios médicos privados o por medio de su trabajo, podían acceder al servicio público que brindaba el Estado con sus diferentes entes territoriales.
Con la constitución de 1991 se determinó el concepto de salud como un servicio público cuya prestación podría ser realizada por entidades privadas o públicas, bajo la constante vigilancia y control del Estado. No fue consagrada dentro del capítulo respectivo como un derecho fundamental de cada persona, y su regulación fue mediante la Ley 100 de 1993, que creó el Sistema General de Seguridad Social en Salud.
Solo a partir de las interpretaciones dadas por la Corte Constitucional en diferentes sentencias de tutela, y de manera más importante en la Sentencia T-760 del año 2008, se logró entender a la salud como un derecho fundamental de todos los colombianos, que puede ser protegido y reclamado mediante la acción de tutela. Han sido muchas las oportunidades en la que los colombianos han alcanzado la protección de su salud por medio de esta acción, bajo las apreciaciones de la Corte Constitucional de la salud como un derecho fundamental autónomo, en conexidad y directa afectación con un derecho de mayor jerarquía, o por tratarse de un sujeto de especial protección constitucional. Bajo estas concepciones se interpretó la naturaleza fundamental del derecho a la salud, sin presentarse una consagración formal o legal que diera por determinada dicha situación.
En febrero del 2015, el Congreso de la República promulgó la Ley Estatutaria 1751 con el fin de proclamar la salud en Colombia como un derecho fundamental, autónomo e irrenunciable a cada persona. Para cumplir con su fin, esta ley introdujo cambios importantes al Sistema de Salud, tales como la eliminación del Plan Obligatorio de Salud, la creación de mecanismos idóneos para la protección y prevención del derecho, la aplicación de principios rectores al sistema de salud en general, entre otras directrices. Otorgó un término de dos años, contados desde su promulgación, para que el Gobierno Nacional regulara todo lo concerniente a la aplicación, introducción y estructuración de la ley en el Sistema, y especialmente con el tema de exclusiones y autorizaciones de bienes y servicios dentro del mismo. Dicho término finalizó en febrero del año 2016 y el Gobierno Nacional, por medio del Ministerio de Salud y Protección Social, profirió una serie de resoluciones en las cuales se crean y se desarrollan una serie de conceptos y procedimientos para determinar que se encuentra o no autorizado dentro del nuevo conjunto de bienes y servicios, llamado el Plan de Beneficios en Salud. Con lo anterior, se hace necesario realizar un análisis de lo planteado en la Ley Estatutaria 1751 de 2015 y las posteriores Resoluciones del Ministerio, al correr un serio riesgo de estar en las mismas condiciones del extinto P.O.S o NO P.O.S, pero con diferentes nombres y procesos. Para alcanzar este objetivo, se hace necesario conocer los antecedentes del Sistema y del derecho a la salud, los diferentes postulados y posturas que ha tomado la Corte Constitucional a través de sus diferentes sentencias, las Resoluciones del Ministerio de Salud y, por supuesto, la Ley Estatuaria 1751 de 2015.
Materiales y método
Este artículo es el resultado de una investigación cualitativa, en la cual se analizó el contenido normativo de la Ley Estatutaria 1751 del 2015, a partir de una interpretación sistemática con las diferentes normas que hasta el momento regulaban el derecho a la salud en Colombia. En complemento del texto normativo objeto de investigación, se tiene una serie de resoluciones expedidas por el Ministerio de Salud y Protección Social, que regulan y complementan la definición del Derecho Fundamental a la Salud.
Para la recolección de textos e información de base, se acudieron a dos criterios: identificar toda la legislación en materia de salud anterior a la expedición de Ley Estatuaria, en paralelo con la determinación de la jurisprudencia más relevante por parte de la Corte Constitucional en protección al derecho fundamental de la salud. El otro criterio de búsqueda y recolección de información fue indagar dentro de la doctrina colombiana sobre material debidamente documentado acerca de las incidencias del derecho fundamental a la salud.
El trabajo se desarrolló en tres etapa:, la primera fue la recolección de fuentes legales, jurisprudenciales y escritos de la doctrina sobre el tema, seguida de la selección y posterior clasificación de los mismos. En segundo lugar, se realizó el análisis individual y sistemático de las fuentes determinadas, para así terminar con la tercera y última etapa de informe final contemplada en este escrito.
Antecedentes de la Ley Estatutaria 1751 de 2015
Los antecedentes de la Ley Estatutaria 1751 de 2015 se encuentran históricamente divididos con la promulgación de la Constitución Política de 1991. Su contenido instauró reformas políticas de gran importancia a todo el ordenamiento jurídico existente en su momento, lo cual significó cambios en la mayoría de instituciones y ámbitos sociales del país. Uno de los conceptos afectados fue la salud, concebida bajo un esquema de prestación social, derivado de un contrato laboral cuya responsabilidad recaía en cabeza del empleador. La salud era un servicio que el empleador costeada a cada uno de sus trabajadores, no existía la presencia de un sistema integrado y universal, cuyas responsabilidades fueran solidarias entre cada uno de sus miembros. Con el transcurrir del tiempo, los empleadores se percataron de lo costoso que resultaba sostener la obligación de la salud de cada uno de sus trabajadores y por ende acudieron a sistemas de seguros, muy utilizados en Europa para dichos eventos (Jaramillo, 1994). Pero solo se tenía una obligación expresa de atención en salud para aquellas personas que gozaran de una relación laboral y contractual, las demás podían acudir a las seccionales de salud, que funcionaban como establecimientos para la beneficencia pública y se financiaban con recursos fiscales provenientes de los ingresos ordinarios de la nación, que no eran lo suficientemente para una atención digna a la población. Sumándole a ello, el tema de corrupción en su momento, con nominas paralelas o salarios sobrevalorados a los funcionarios del servicio de la red hospitalaria, hacían cada vez más ineficiente el servicio de salud prestado (Orozco, 2006, pp. 9-22).
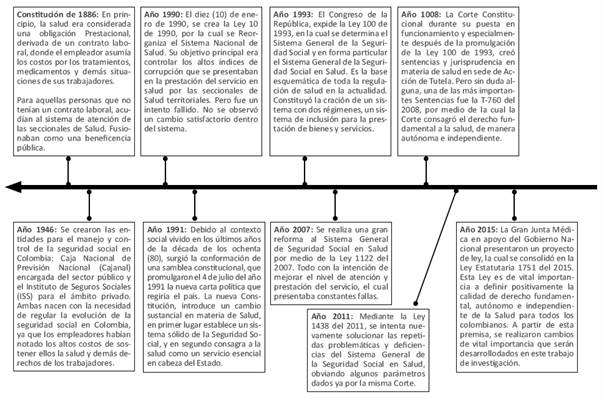
Fuente: Elaboración propia.
Gráfico 1 Línea de tiempo que representa las principales transformaciones del derecho a la salud en la normatividad colombiana.
Como una medida prevención frente a las diferentes falencias que presentaba el servicio en atención en salud a cargo de las seccionales, el Congreso de la República creó la Ley 10 de 1990, facultando la prestación de servicios de baja complejidad por parte de los municipios, pero todo el tema de evaluación, control y sobre todo licenciamiento fue consignado a las mismas seccionales de salud, que no permitieron un desarrollo normal de lo establecido en la ley, para no ver afectadas sus partidas presupuestales. (Orozco, 2006, pp. 9-22).
Con la reforma constitucional del 1991, el ordenamiento jurídico colombiano fue objeto de múltiples cambios bajo la premisa de Colombia un "Estado Social de Derecho", lo que significó una evolución normativa frente a las concepciones formales y materiales del Estado. La salud también se vio afectada con la nueva carta política, al establecerse como un servicio esencial bajo la responsabilidad y supervisión del Estado. En búsqueda de una congruencia y armonía dentro del ordenamiento jurídico, se expide la Ley 100 de 1993, la cual instituyó y reguló el Sistema General de la Seguridad Social en Colombia, compuesto por tres subsistemas: el sistema de pensión, Salud y A.R.P, hoy conocida como A.R.L. según la Ley 1562 del año 2012 (Congreso de la República de Colombia, 2012, pp. 1-22).
La Ley 100 es la base estructural del Sistema General en Salud
En la materia que compete a este artículo, la Ley 100 define el objeto del sistema general de seguridad social en salud de forma muy precisa, al establecer la regulación del servicio público esencial de salud y crear las condiciones de acceso al servicio de toda la población en todos los niveles de atención. Para ello determina una serie de principios rectores del sistema, que deben ser respetados y alicados a todas las actuaciones y manifestaciones del mismo (Congreso de la República de Colombia, 1993, pp. 1-168).
La Ley 100 de 1993 implementó la creación de las Entidades Prestadoras de Salud (E.P.S.) (Congreso de la República de Colombia, 1993, Art. 177 y siguientes), a las cuales se delega la responsabilidad de afiliar, cubrir los riesgos de los afiliados, y el recaudo de sus cotizaciones. En otras palabras, las E.P.S. son los entes llamados a afiliar a los individuos al sistema, para así brindar los servicios de salud en el momento requerido. Estas entidades pueden ser mixtas, privadas o públicas, sus licencias y autorización de funcionamiento las otorga la Superintendencia Nacional de Salud, de acuerdo a los requisitos plasmados en el artículo 180 de la Ley 100.
El esquema que contempla la Ley 100 para el sistema general en salud, se encuentra compuesto por dos regímenes de financiación, administración y aplicación de los bienes y servicios que la misma ley obliga a las entidades en función de sus afiliados. Estos dos regímenes son:
Régimen contributivo: es aquel creado para la atención y cobertura de todas las personas que poseen capacidad económica para contribuir al sistema en contraprestación de la atención en los servicios legales de salud. También es utilizada en razón de los contratos laborales, en los cuales cada trabajador debe contribuir solidariamente con su empleador al sistema de salud y así asegurar su atención. El cotizante tiene el derecho de afiliar a su familia al sistema, para así garantizar su atención en salud sin la obligación de aportar más dinero para la cobertura por parte de las E.P.S. (Congreso de la República de Colombia, 1993, Art. 202 y siguientes).
Régimen subsidiado: está diseñado para brindar atención a la población más pobre y vulnerable de la sociedad, se financia a través de dineros fiscales y del mismo fondo de solidaridad del sistema. Fue creado en función de cumplir con los principios de solidaridad y universalidad, sus afiliados pueden ser todos los ciudadanos colombianos que no posean un vínculo laborar y mucho menos la capacidad económica de contribuir al sistema. Al igual que el régimen contributivo, en este se puede afiliar y verse beneficiados de todos los bienes y servicios en salud las familias completas que se encuentren en las condiciones sociales ya descritas (Congreso de la República de Colombia, 1993, Art. 211 y siguientes).
Ambos regímenes se encuentran regulados por el Decreto 2353 del 2015 (Ministerio de Salud y Protección Social, 2015), por el cual se crea la afiliación transaccional, se modifican las reglas de afiliación al sistema, entre otras consideraciones en materia de atención y prestación de servicios de acuerdo a cada régimen. Y también se regula por el Decreto 780 del año 2016, (Ministerio de Salud y Protección social, 2016), que unifica todas las regulaciones en materia de salud y protección social, determinando todas las estipulaciones necesarias para el desarrollo y ejecución de cada régimen de prestación en salud en Colombia como lo son la afiliación, recursos, funciones y demás.
En los artículos 162 y siguientes de la ley 100, el legislador crea un Plan Obligatorio de Salud, donde se detallan y relacionan todos los medicamentos y procedimientos médicos que cada cotizante o beneficiario podrá acceder en desarrollo de su afiliación al sistema. En principio, los planes obligatorios en salud eran diferentes para ambos regímenes, pues el régimen subsidiado se encontraba limitado en la aplicación de algunos servicios que sí les eran ofrecidos a los miembros del régimen contributivo (Congreso de la República de Colombia, 1993, Art. 162 y siguientes).
Los Planes Obligatorios en Salud deben ser definidos por el Consejo Nacional de Seguridad Social en Salud, al igual que su actualización y modificación con base a una serie de factores como la estructura demográfica, el perfil epidemiológico nacional, la tecnología, entre otros.
Con el fin de financiar la cobertura universal de todos los individuos pertenecientes al sistema y garantizar los recursos necesarios y suficientes para la atención en salud de todos los usuarios, la ley 100 creó el Fondo de Solidaridad y Garantía (Congreso de la República de Colombia, 1993, Art. 218 y siguientes), conocido como el Fosyga. Este es una cuenta perteneciente al Ministerio de Salud bajo la modalidad de fiducia sin personería jurídica. El destino de los dineros recaudados por el fondo será decisión del Consejo Nacional de Seguridad Social en Salud.
Este fondo se encuentra compuesto por cuatro subcuentas, que son creadas con fines de financiación distintos y con total independencia entre ellas. Las subcuentas son:
De compensación interna del régimen contributivo
De Solidaridad del régimen de subsidios en salud
De Promoción en salud
De seguros catastróficos y accidentes de tránsito, según el artículo 167 de la ley 100. Hoy en día denominados ECAT, según el Decreto 056 del 14 de enero del 2015 (Ministerio de Salud y Protección Social, 2015, pp. 1-23).
La estructura contenida en la ley 100 de 1993 para la salud en Colombia, se basó en la atención general de todas las personas de acuerdo a los nuevos mandatos de la Constitución Política de 1991. Establecen un plan básico de atención obligatorio en el que ninguna entidad prestadora de salud podrá negarse a su prestación; crean mecanismos de financiación y autosostenimiento que garantizan los recursos económicos suficientes para una atención universal.
La ley 100 ha sido objeto de múltiples reformas desde su promulgación frente a cada una de las materias que regula y que integran el Sistema General de Seguridad Social. Dentro del subsistema de salud también se han presentado algunas modificaciones a los mandatos iníciales de la ley en cuestión, pero solo ha sido objeto de dos reformas sustanciales e integrales, las cuales se encuentran consignadas en las leyes 1122 del año 2007 y 1438 del año 2011.
Estas reformas comparten muchas semejanzas entre ellas: ambas se dan en puntos de crisis financiera en el sector salud, lo cual hacía necesaria una evaluación al método de financiamiento del sistema; se implementan como la solución a la baja calidad en atención de los entes prestadores de bienes y servicios, especialmente en el régimen subsidiado. Al igual, plantean las estrategias necesarias para lograr obtener una cobertura general a todos los ciudadanos de todo el país.
No obstante, la reforma implementada en la Ley 1122 de 2007 no solucionó todas las problemáticas evidenciadas del sistema. Se hizo necesaria entonces la creación de la Ley 1438 del año 2014, que provocó un debate político y social dentro de la sociedad. Dicha reforma fue rechazada por todos los ciudadanos, le tomó al gobierno un lapso de tiempo importante en lograr que el Congreso de la República la aprobara. Sus principales puntos de reforma fueron:
Un cambio a la metodología de financiación y a la composición del Fondo de Solidaridad y Garantía (Fosyga), para lograr sanear el déficit presupuestal y poner el sistema al día con las sumas que se debían a las E.P.S., I.P.S. y demás redes de atención médica, situación que estaba generando serias dificultades financieras al sector salud.
Mejorar los mecanismos de atención al ciudadano a través de servicios de mejor calidad y con un pago moderado por su adquisición.
Generar la libertad de escogencia de cada individuo ante su Entidad Promotora de Salud E.P.S, sin la necesidad de demostrar preexistencias o tiempos de cotización mínimos para realizar los cambios de las mismas.
Poner fin a los cobros que realizaban las E.P.S. al Fosyga por el concepto de tratamientos no cubiertos por el Plan Obligatorio de Salud. Estos pagos son cuantiosos y generan un desequilibrio a las cuentas financieras del sistema. Obviamente, la Ley 1438 de 2011 imparte la orden al Gobierno Nacional de crear e implementar mecanismos idóneos para la realización u homologación de los tratamientos No P.O.S., que se debían aplicar a favor de la protección de la salud en los casos particulares.
Como medida de protección y vigilancia al gremio de la salud, que desde la constitución anterior ha sido víctima de la corrupción en pro del aprovechamiento y captación de los dineros públicos, la reforma planteó estrategias en las que se garantizara a los afiliados del sistema que los recursos disponibles para la salud fueran efectivamente destinados a su rubro, logrando así invertir de forma eficaz en los hospitales, medicamentos y demás bienes y servicios fundamentales para la atención idónea en salud.
Otro cambio relevante en el Sistema de Salud y en cumplimiento por mandato expreso de la Corte Constitucional en la Sentencia T-760 del 2008, tuvo que ver con la unificación de los dos Planes Obligatorios que se regían para cada régimen dentro del sistema. Como ya se ha dicho, para el régimen contributivo existía un P.O.S. más amplio que para el régimen subsidiado, los cuales fueron unificados para así no atentar con el derecho fundamental a la igualdad. Frente al Plan Obligatorio en Salud, también se presentó una segunda reforma importante que atañe a lo pertinente a su actualización. La Ley 100 definía muy bien quién era el órgano encargado de su actualización y, además, establecía los parámetros necesarios para ello, pero nunca estableció un periodo de tiempo necesario para su actualización hasta que la Ley 1438 manifestó que en periodos de dos años se debería actualizar el P.O.S. para poder brindar un mejor servicio a sus afiliados.
Reconstrucción del concepto de derecho fundamental a la salud a través de la jurisprudencia de la Corte Constitucional
La salud en Colombia no fue establecida en la Constitución Política de 1991 como un derecho fundamental de todas las personas; se consagró dentro de los derechos sociales, económicos y culturales en el artículo 48 y particularmente en el 49, los cuales no gozan de la protección especial con la que el constituyente revistió a los derechos de primera generación. Con base en una interpretación literal del texto constitucional, no existe ningún fundamento normativo válido para tratar formalmente a la salud como un derecho fundamental en el país, ni mucho menos revestirse con la protección especial de los mecanismos de protección esenciales para esta categoría de derechos.
El constituyente primario, en su momento, interpretó la salud como un servicio público administrado y controlado por el Estado, y dio la instrucción de crear una regulación legislativa que brindara una prestación idónea del servicio, dando origen a la Ley 100, que nunca consideró a la salud como un derecho exigible de cada individuo, sino como un servicio público colectivo de gran relevancia social.
Sin embargo, como ya se ha advertido en numerosa jurisprudencia de tutela, la Corte Constitucional se ha pronunciado sobre protección al derecho a la salud1. Para un análisis más práctico y de mayor entendimiento en cuanto a las posturas y evolución jurisprudencial del derecho fundamental en la Corte Constitucional, se presenta la siguiente tabla:
Tabla 1 Las tres principales posturas adoptadas por la Corte Constitucional para entender el carácter de derecho fundamental a la salud.
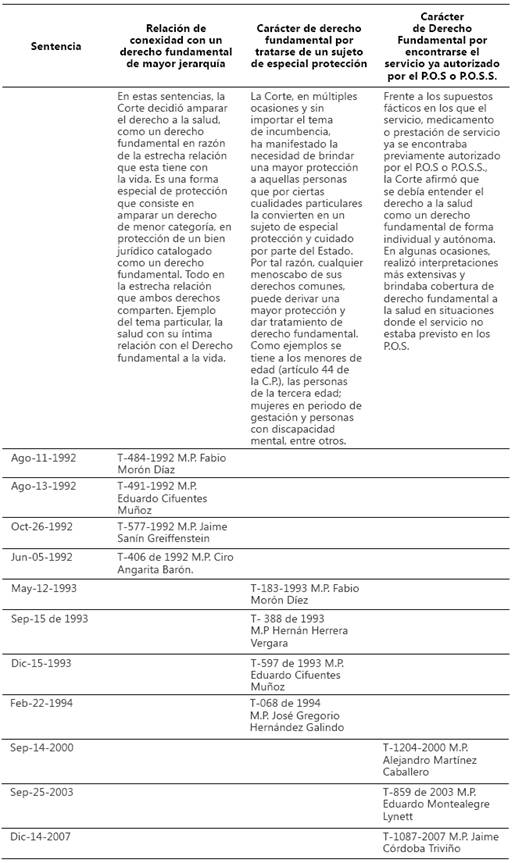
Fuente: Elaboración propia.
La tabla muestra la evolución del concepto del derecho fundamental a la salud, pues claramente se aprecia que la Corte, a través del tiempo, fue adoptando una postura más garantista hasta llegar a la Sentencia T-760 del 2008, donde se proclamó el derecho a la Salud en forma autónoma e independiente.
Es importante señalar que han sido diversas las sentencias que la Corte ha proferido en relación del derecho a la salud, su protección vía acción de tutela y su calidad de derecho fundamental. Las sentencias aquí consignadas son solo una muestra del concepto y el desarrollo jurisprudencial desarrollado por la Corte Constitucional. Estas sentencias fueron escogidas al desarrollar los criterios doctrinales y jurisprudenciales que permiten entender los elementos y posturas que la Corte identifica para interpretar el carácter fundamental del derecho a la salud. La mayoría de las sentencias de tutela protegen y reconocen el estatus especial de la salud, pero sin desarrollar a fondo los supuestos fácticos y jurídicos para su interpretación.
Con base en el análisis profundo de una serie de problemas particulares y aislados, la Sentencia T-760 del 2008 logró establecer y estudiar las problemáticas que todo el sistema de salud enfrentaba en su momento, y cómo a través de todos estos supuestos fácticos, se vulneraba el derecho fundamental a la salud de la mayoría de colombianos.
Son cinco los problemas que la Corte encuentra como elementales en la prestación del servicio de salud en Colombia, siendo los culpables de los atropellos y fallas que el sistema muestra en contra de los derechos fundamentales de los ciudadanos. Las situaciones de discordia son:
El primer problema general del acceso al derecho a la salud en Colombia es la existencia del Plan Obligatorio de Salud. La incertidumbre que este plan genera a los asociados, entidades prestadoras del servicio de salud y en general a todas las personas que han tenido contacto con el sistema, consiste en la incapacidad de poder determinar qué servicios y prestaciones se encuentran autorizadas por la ley para su aplicación, provocando una falla que afecta al sistema en su normal proceder. Por ello, la Corte sugiere la eliminación del mismo y nombra una comisión para estudiar su necesidad y brindar un seguimiento anual.
En segundo lugar la Corte advierte que la mayoría de acciones de tutela en contra de las E.P.S. se tratan de servicios o medicamentos ya autorizados por el P.O.S. En ese orden de ideas, la entidad no debe presentar ningún obstáculo por un servicio ya financiando y ayudar a la eficacia del sistema en salud y a la descongestión judicial, pues si se trata de un servicio o beneficio ya aprobado y plasmado en el P.O.S., la única alternativa que tiene la entidad promotora de salud es prestar el servicio.
El Estado desconoce el derecho a la salud al establecer la coexistencia de dos sistemas de salud: el contributivo y el subsidiado, cuando dicha distinción afecta a personas de especial protección como los niños. Ante ello, la Corte ordena la unificación de un plan para la atención especializada de los niños sin importar el régimen al cual pertenezca. La pregunta aquí es qué pasa con los demás sujetos del régimen subsidiado que necesiten servicios o medicamentos excluidos en el P.O.S.S. pero aprobados en el P.O.S.
Viola el derecho fundamental de la salud, la necesidad de ejecutar un medicamento o procedimiento excluido en el P.O.S., y del cual dependa la vida y la dignidad humana del usuario. Además, se deba acceder por acción de tutela para la protección y ejecución de dichos tratamientos, pudiendo el Estado regular un procedimiento idóneo para la aprobación de dichos medicamentos o tratamientos.
En el quinto problema, la Corte desprende una serie de acciones que deberán ser adoptadas e implementadas por parte del Gobierno Nacional, en pro del crecimiento eficaz y completo del sistema general de seguridad social en salud en Colombia. Las instrucciones se centran en:
Las acciones de repetición que presentan las E.P.S. en contra del Fosyga, de los tratamientos y medicamentos excluidos del P.O.S., pero que por vía de acción de tutela, los entes judiciales facultan reclamar, le generan un desfalco fiscal al sistema en general.
Obliga la Corte a las E.P.S. a entregar una carta de derechos a sus afiliados con toda la información necesaria para el acceso en salud.
La Corte ordena la implementación de las medidas necesarias para alcanzar la universalidad de cobertura en salud para el año 2010.
Luego, la Corte desarrolló los argumentos que en repetidas ocasiones manifestó a favor de tutelar la salud como un derecho fundamental de cada individuo, estableciendo que dicha naturaleza debe ser predicada y asumida para cada persona perteneciente al sistema, y de total respeto por parte del Estado y las entidades promotoras. Adicionalmente, determina los elementos esenciales del derecho fundamental a la salud, derivados de la Observación General 14 del año 2000, y los cuales son i) disponibilidad ii) accesibilidad iii) aceptabilidad y iv) calidad.
La Corte, dentro de esta sentencia, realiza un importante análisis del concepto de derecho fundamental y desarrolla toda una hipótesis innovadora frente a la teoría del núcleo esencial de los derechos, que acopla para garantizar el derecho a la salud en su estrecha y vinculante relación con el derecho a la vida.
La Corte Constitucional, a través del magistrad Jorge Iván Palacio Palacio, reconoció a la Comisión de Seguimiento de la Sentencia T-760/08 y de Reforma Estructural del Sistema de Salud y Seguridad Social CSR, como un grupo de seguimiento autorizado para el cumplimiento de lo establecido en dicha sentencia, pero lo que se torna extraño es que hasta el momento no hay un pronunciamiento especifico de la Ley Estatutaria 1751 del 2015, en relación si sus exposiciones son acordes a lo ordenado y determinado por la Corte Constitucional en tan importante providencia.
Ley Estatutaria 1751 de 2015
Aspectos Generales
El 16 de febrero de 2015, el Congreso de la República de Colombia promulgó la ley estatutaria 1751 del año 2015, "Por medio de la cual se regula el derecho fundamental a la salud y se dictan otras disposiciones" (Congreso de la República de Colombia, 2015). Su propósito principal era establecer de carácter fundamental a la salud, como un derecho autónomo e irrenunciable de todas las personas, por ello debió impregnar tramite de ley estatutaria de acuerdo a la Constitución Política de 1991 en su artículo 152 literal a), donde se predice que para efectos de regular o legislar en materia de derechos fundamentales, solo se podrá hacer mediante la creación de una ley estatutaria, dado que es objeto de un control previo y automático de constitucionalidad por parte de la Corte Constitucional. Esta norma está compuesta por IV títulos y veintiséis (26) artículos, que se observarán a continuación en el cuadro resumen con una explicación muy breve para contextualizar el texto normativo, para luego concentrarse en lo estipulado en el Capítulo II, y especialmente en los articulo 14 y 15, sobre los mecanismos de autorización y exclusión de los bienes y servicios en salud, antes denominado Plan Obligatorio de Salud.
Los artículos 14; 15 y 23 serán desarrollados y analizados con mayor detenimiento dentro de este escrito, al regular temas que comparten una relación más directa con el tema y comprensión de esta investigación. Los primeros dos artículos se encuentran en el Capítulo II y tratan sobre la eliminación del P.O.S. y P.O.S.S. y los criterios de exclusión de los bienes y servicios autorizados por el U.P.C. Y el artículo 23 del Capítulo IV de la Ley Estatutaria 1751 del 2015, establece la obligación de desarrollar una política pública farmacéutica nacional.
Son solo 26 artículos, el último establece la entrada en vigencia de la ley al ordenamiento jurídico colombiano. El Congreso de la República y el gobierno nacional realizan la gestión pertinente para la creación de esta ley, con el fin de contrarrestar los efectos nefastos de la constante crisis en el Sistema de Salud, la alta congestión judicial que se presenta por el número de tutelas que son interpuestas en razón de garantizar el derecho fundamental a la salud y la baja calidad en la prestación de los servicios de atención básica y en general. Ambas ramas del poder público presentan la Ley Estatutaria 1751 como un adelanto innovador y de gran importancia para todo lo concerniente en salud en el país, pues afirman que la nueva categoría de derecho fundamental con el carácter autónomo que reviste la salud a partir de su promulgación, mejorará todo el sistema de salud y ayudara a brindar un mejor servicio de atención a todos los ciudadanos. Pero al realizar un análisis profundo del contexto normativo colombiano, se lograr advertir que las afirmaciones plasmadas en ley estatuaria no ofrecen, en su mayoría, algo nuevo que no se haya desarrollado con anterioridad por la Corte Constitucional mediante las respectivas revisiones de las acciones de tutela.
La Corte, desde sus inicios, ha desarrollado la evolución conceptual del derecho fundamental a la salud desde muchas perspectivas. Inicialmente, se pretendió a través de la conexión directa o indirecta que podría generarse con un derecho fundamental debidamente reconocido por nuestro constituyente primario, luego por protección especial a personas o sujetos calificados, que hacían poner en riesgo los demás derechos fundamentales, para terminar con la Sentencia T 760 del 2008, que hace todo un análisis del núcleo esencial de los derechos de primera generación, y concluir en la autonomía de la salud como derecho fundamental. Por tal razón, se puede deducir que este precepto normativo no introdujo un verdadero cambio sustancial a la salud en Colombia, fue más el impacto mediático y político aprovechado por los mandatarios para su propia favorabilidad política y aparentar que habían desarrollado la solución al caos en el sistema de atención en salud. Además, Colombia ya había ratificado y aceptado muchos acuerdos y tratados internacionales, en los cuales ya había determinado el carácter fundamental a la salud, por ende, dentro del mismo bloque de constitucionalidad ya se tenía un fundamento sobre la naturaleza fundamental de la salud.
Por lo anterior, surge el interrogante de por qué el Congreso de la República se concentró en determinar la salud como un derecho fundamental, a sabiendas de la existencia de múltiples escenarios en los que ya se reconocía dicho estatus de fundamental, autónomo e irrenunciable. Debió dirigir sus esfuerzos en decretar e implementar una regulación que realmente brindara mecanismos idóneos para garantizar el acceso del derecho a la salud de una forma completa e integral, en razón de los conceptos y componentes establecidos en materia de salud en las diversas declaraciones, en especial en la Declaración Universal de los Derechos Humanos. Además de ello, debió tener más en cuenta las dificultades y soluciones que se plasmaron por la Corte Constitucional en la Sentencia T-760 del 2008, que desarrolló el concepto de derecho fundamental a la salud en Colombia.
El texto inicial del proyecto de la Ley Estatuaria 1751 fue sometido por mandato normativo al control previo de constitucionalidad por parte de la Corte Constitucional, quien realizo su estudio y análisis en la Sentencia C-313 de 2014 declarando lo siguiente:
Tabla 3 Análisis del control previo y automático por la Corte Constitucional a la Ley Estatutaria 1751 del 2015.
| Artículos | Evaluación | Explicación |
|---|---|---|
| 2, 3, 4, 7, 9, 12, 13, 16, 17, 18, 19, 20, 21, 22, 24, 25 y 26 | Exequible | No encontró la Corte motivo para declarar la inconstitucionalidad de dichos artículo o condicionarlos. |
| 6, 10, 11, 14, 15 y el parágrafo del articulo 8 | Algunas expresiones particulares de estos artículos fueron declaradas inexequibles | La Corte considero que dichas expresiones eran totalmente contrarias a la Constitución y los principios rectores del Sistema de Salud. |
| 1, 5 y parágrafo 2 del artículo 15 | Condicionalmente exequibles | Bajo el entendido de no menoscabar o violentar los mecanismos de protección, especialmente la acción de tutela. |
| 23 | Condicionalmente exequibles | Bajo el entendido de no limitarse al control y supervisión de las etapas iniciales de la comercialización de medicamentos. |
Fuente: Elaboración propia.
Análisis de los artículos 14 y 15, en contra posición de las resoluciones del Ministerio de Salud y Protección Social, que reglamentan la Ley Estatutaria 1751 de 2015
El capítulo II de la Ley Estatutaria 1751 de 2015, "Garantía y Mecanismos de Protección del Derecho Fundamental a la Salud", imparte una serie de derechos a los afiliados del sistema que ayudan a una participación más vinculante en función de las decisiones y desarrollo del sistema de salud, y a la vez, en la obtención de un servicio de atención más integro sobre el que se puedan ejercer mecanismos de protección y vigilancia para afianzar la garantía del derecho fundamental (Congreso de la República de Colombia, 2015).
En el artículo 12 define el derecho de participación que todas las personas tienen para intervenir directamente en las decisiones adoptadas por cada uno de los agentes del sistema en Salud. Este artículo brinda la facultad de intervenir en las instancias de deliberación, veeduría y seguimiento del sistema, al igual que otorga la facultad de intervenir en la elaboración de las políticas públicas de salud. También faculta a todos los afiliados al sistema a participar en las decisiones de inclusión o exclusión de bienes y servicios pertenecientes al sistema (Congreso de la República de Colombia, 2015).
En el artículo 13 se establece la estructura de la prestación al servicio de salud, se define que esta se hará mediante las redes integrales de servicio en salud y permite la posibilidad de que dichas redes sean de naturaleza pública, privada o mixta. Una definición deficiente, pues no trasciende más allá de su naturaleza, por lo cual no se tiene el pleno conocimiento de cómo deben de operar a partir de un manual especifico de funciones y deberes, su dependencia jerárquica y económica, campos de acción y demás elementos esenciales para su aplicación e implementación en el Sistema de Salud (Congreso de la República de Colombia, 2015).
En este capítulo, por medio del artículo 14, se prohíbe la posibilidad de negar la prestación de un servicio o la de suministrar un medicamente requerido en la atención de urgencias, eliminando así el procedimiento y autorización administrativa que existía entre el prestador del servicio y la entidad de gestión de servicios en salud. Un paciente con una urgencia inmediata podía poner en riesgo su vida mientras las entidades solicitaban y esperaban las autorizaciones respectivas para la atención, mientras este paciente requería la intervención de servicios urgentes (Congreso de la República de Colombia, 2015).
También se determinan las prestaciones en salud que deberán ser ofrecidas y ejecutadas dentro de la atención del servicio de salud a todos sus afiliados. Es la forma mediante la cual el Congreso de la República eliminó el tedioso concepto de Plan Obligatorio de Salud, P.O.S., ya que su aplicación era más excluyente, discriminatoria y lesiva al derecho fundamental de los afiliados. Por tal razón, la Corte Constitucional, en diversas ocasiones y mediante sus sentencias de tutela, puso en conocimiento su desacuerdo con dicha institución y solicitó al igual su eliminación del Sistema en Salud (Congreso de la República de Colombia, 2015).
Ningún ordenamiento jurídico del mundo tiene libertad absoluta ante los bienes y servicios autorizados dentro del sistema en salud, existen varias formas de determinar que está o no autorizado, las dos más usuales son una lista taxativa de los medicamentos, procesos o consultas autorizadas, y aquellos bienes o servicios que no sean expresamente nombrados, se entenderán no autorizados. Así estaba pensado el Plan Obligatorio de Salud, todo lo consignado en dicha lista era autorizado y a cargo de la Unidad de Pago por Capitación. Con el artículo 15 de ley estatutaria de salud, se optó por una determinación más vinculante, que solo será limitada la prestación del servicio en salud cuando el fin o propósito de este se encuentre estrechamente vinculado con los seis criterios que el mismo artículo 15 define. Los criterios son:
Que su finalidad principal sea un propósito netamente cosmético o estético, no relacionado con procedimientos de recuperación o mantenimiento de capacidad funcional.
Que no exista evidencia científica sobre su seguridad y eficiencia clínica.
Que no exista evidencia científica sobre su eficacia clínica.
Que su uso no haya sido autorizado por la autoridad competente.
Que se encuentre en fase de experimentación.
Que tenga que ser prestada en el exterior.
(Congreso de la República de Colombia, 2015).
Todo procedimiento médico que no comparta estas finalidades, deberá ser autorizado y practicado a favor del derecho fundamental de cada individuo. La forma de excluir y negar un tratamiento con base a estos criterios, serán a través de procedimientos técnico científicos de carácter público, colectivo, participativo y transparente en cabeza del Ministerio de Salud y Protección Social.
En este orden de ideas, se podría concluir el fin de una de las más fehacientes pesadillas del sistema general de seguridad social en salud. Simplemente el médico, haciendo uso de su autonomía y conocimiento, prescribe y ordena los bienes y servicios necesarios e idóneos para la pronta recuperación de su paciente, sin preocuparse por cargas administrativas que en muchos casos particulares se convierten en limitantes al acceso del goce del derecho fundamental de la salud. Al no existir un Plan Obligatorio de Salud, mucho menos existirá lo que se ha denominado como el No P.O.S, que corresponde al conjunto de bienes y servicios excluidos del listado autorizado para el pago por el U.P.C, pero que mediante sede de tutela, el juez constitucional autorizaba su aplicación y tratamiento, ordenando a la Entidad Prestadora de Servicio el recobro al Fosyga, para lograr garantizar el derecho fundamental a la salud de los afiliados al sistema.
Para implementar de manera exacta lo estipulado en este articulo 15 sobre la eliminación del P.O.S. y los procedimientos de exclusiones de acuerdo a los criterios dados, el Congreso de la República concede un término de dos años contados a partir de la promulgación para que sea el gobierno nacional quien reglamente la forma y demás asuntos para cumplir este mandando.
Para desarrollar la implementación del artículo 15 de la Ley Estatutaria 1751 del 2015, el gobierno nacional, mediante el Ministerio de Salud y Protección Social, expidió una serie de resoluciones encaminadas a la reglamentación del artículo 15, las cuales se deben interpretar de forma sistemática y de ahí determinar el nuevo sistema para negar y excluir los servicios cobrados por la U.P.C.
La primera resolución es la número 6408 del 26 de diciembre del año 2016 (Ministerio de Salud y Protección Social, 2016), por la cual se modifica el Plan de Beneficios en Salud con cargo a la Unidad de Pago por Capitación (UPC), es algo extraño que el gobierno nacional instituya nuevamente una lista taxativa, a sabiendas de lo plasmado en el artículo 15 de la ley estatutaria, donde se deduce la eliminación de una lista de estas características con bienes y servicios, pero el gobierno sigue con la idea de determinar un conjunto de medicamentos y servicios, que ha nombrado Plan de Beneficios en Salud, pero que su naturaleza es muy similar a la del P.O.S. Es prudente resaltar que dentro del nuevo Plan de Beneficios en Salud, P.B.S. se han logrado integrar algunos bienes y servicios que no estaban dentro del P.O.S., que eran constante objeto de las acciones de tutela, y que los usuarios buscaban mediante el juez constitucional autorizar el recobro de los medicamentos y procedimientos No P.O.S. al Fosyga.
Es decepcionante ver la verdadera intención del gobierno en mejorar el sistema en Salud. Se había logrado un avance significativo dentro del articulado de la ley estatutaria, pero con esta resolución se vuelve al mismo esquema conflictivo y poco eficaz del P.O.S. con el nombre de P.B.S. Pero el problema realmente no termina ahí, se vuelve más grave, cuando se analiza lo pertinente con los bienes y servicios excluidos del nuevo Plan de Beneficios de Salud, lo que antes se conocía como No P.O.S.
Para determinar las acciones a emprender dentro de los eventos que sean necesarios, la prescripción de medicamentos no consignados en el P.B.S se reguló por el Ministerio de Salud y Protección Social, mediante una serie de resoluciones y la aplicación de un software llamado "MIPRE", que se deriva de la palabra mi prescripción, con el fin de autorizar por medio de comités médico científicos internos y potestativos de cada empresa promotora de salud aquel conjunto de bienes y servicios.
Este procedimiento, que inicia con el registro en el software "MIPRE" y del cual tiene conexión directa con el mismo Ministerio de Salud, se encuentra regulado inicialmente por la Resolución número 3951 del año 2016 y luego modificada por la Resolución número 532 del 28 de febrero de 2017. Luego pasa a la evaluación de la junta de médicos o comité de las respectivas E.P.S., que de acuerdo a un fundamento profesional y científico, autorizaran la aplicación del medicamento o procedimiento.
Pese al gran esfuerzo que se realizó con el fin de mejorar el sistema de salud en Colombia, realmente todo lo dicho por el legislador en la ley estatutaria no va ser aplicado al pie de la letra, pues a través de una resolución que solo debe tener la competencia de regular lo ya legislado, la están utilizando para legislar a su amaño un tema de vital importancia para todos los ciudadanos. También existe otra vulneración muy grave, generada por la aplicación del software "MIPRES", y que de igual forma atenta en contra de una afirmación consignada en el artículo 17 de la Ley 1751: la autonomía profesional de los médicos tratantes, quienes van a sentirse reprimidos a la hora de recetar un medicamento o servicio no especificado en el Plan de Beneficios en Salud, pues su nombre y registro medico quedarán comprometidos en el sistema, siendo más fácil para el gobierno o para la misma E.P.S. determinar que médico del sistema está autorizando o prescribiendo servicios no previstos en el P.B.S.
En cuanto al procedimiento de exclusiones de medicamentos, servicios, diagnóstico y demás componentes propios de la prestación de salud, el Ministerio de Salud y Protección Social creó el procedimiento técnico-científico y participativo para la determinación de los servicios y tecnologías que no serán autorizados dentro del Plan de Beneficios en Salud. Dicho proceso fue desarrollado por mandato del legislador en el parágrafo primero del artículo 15 de la ley estatutaria, con base en los seis criterios de exclusión determinados en el mismo articulado. Este proceso se encuentra definido en la Resolución 330 del 2017 (Ministerio de Salud y Protección Social, 2017, pp. 1-9) y cuenta con cuatro etapas a desarrollar:
Fase de nominación y priorización
Fase de análisis técnico-científico
Fase de consulta a pacientes potencialmente afectadas
Fase de adopción y publicación de las decisiones
Es de notar que dicho proceso no brinda las garantías reales necesarias para un verdadero trabajo objetivo y en función del bien general de todas las personas que interactúan dentro del Sistema General de Salud. En su fase inicial de nominación y priorización, cualquier persona, gremio o entidad relacionada con la salud, podrá presentar su nominación, la cual será recibida y priorizada de forma arbitraria por el Ministerio de Salud y Protección Social. Luego esta nominación será estudiada y analizada por el grupo de análisis técnico-científico, quien rendirá un informe y recomendaciones en cuanto a la pertinencia o no de excluir el servicio o la tecnología del P.B.S. Luego del análisis profesional, se realiza una consulta de las diferentes asociaciones potencialmente afectadas con dicha medida, para que rindan y presenten sus conceptos sobre la pertinencia de exclusión o no sobre las tecnologías o servicios en particular. Por último, es el Ministerio de Salud y Protección Socia, quien toma una decisión de forma autónoma e independiente de los conceptos e informes otorgados con anterioridad.
Este proceso desarrollado para la exclusión de servicios y tecnologías no tiene concordancia con lo estipulado por la ley estatutaria o la Sentencia C-313 del 2014, en términos de la participación ciudadana y gremial en dichas decisiones. Es cierto que el proceso define una etapa técnico-científica y otra de consulta a la ciudadanía, ya sea en forma directa o por medio de sus respectivas agrupaciones representativas, pero al realizar una interpretación sistemática del parágrafo del artículo 8 y el artículo 29 de la misma resolución 330 del 2017, donde el primero advierte que los diferentes aportes, conceptos, informes, análisis y recomendaciones allegados por las diferentes entidades, personas en cada una de las fases del proceso tiene un alcance informativo orientador, sin carácter vinculante. Y el artículo final de esta resolución, determina la autonomía del Ministerio en decidir sobre la exclusión o no del servicio o tecnología en cuestión, sin sujetarse a una congruencia o fuerza vinculante con los conceptos, análisis o consultas aportadas al proceso. En pocas palabras, pese al espacio brindado para la participación, el contenido de este no será determinante para la toma de decisiones y será el Ministerio quien obtiene la facultad de decisión.
Es importante ver la poca intensión del gobierno en mejorar el Sistema de Salud. Si hubiere querido hacer una transformación positiva a las atenciones básicas y de urgencias de todos los afiliados, sus resoluciones hubieran sido de otro talante, y con objetos totalmente contrarios a los que hoy por hoy se tienen. No es posible precisar si el Ministerio con estas resoluciones quiso beneficiar a las E.P.S. o a los grandes laboratorios farmacéuticos, los cuales siempre han vigilado la normatividad interna de cada país en el cual tengan oportunidad de mercado. O tomando una postura más ingenua, al pensar que solo quería a través de estas resoluciones generar un control de precios en el mercado, ya que al existir una libertad en los bienes y servicios autorizados dentro de un sistema de salud, los mismos laboratorios pueden abusar en los precios perjudicando económicamente el mismo sistema, reacción la cual podría ser mitigada con la aplicación de otras medidas de mercado.
Sea cual haya sido la intención del Gobierno a través de sus resoluciones, solo deja una realidad devastadora para todos los colombianos, y esta es que el Sistema de Seguridad Social en Salud va seguir siendo una enorme pesadilla para todos los usuarios y afiliados que accedan a él en busca de mejorar su estado de salud, porque realmente no hubo un cambio significativo que renovara el esquema formal del sistema que se conocía.
Discusión
Posible afectación de la Ley Estatutaria 1751 del 2015 a la acción de tutela, cuando se esté amparando el fundamental a la salud
Otra situación preocupante derivada del capítulo segundo de la ley estatuaria, se presenta en relación a las acciones de tutela que han servido como medio eficaz e idóneo para la protección de la salud de todos los colombianos, pues en varias oportunidades le indica al gobierno nacional que deberá realizar la creación de procedimientos y mecanismos de protección al derecho fundamental en las circunstancias de negación o exclusión de tratamientos o medicamentos que se requieran en cada situación concreta. Estos mecanismos serían de naturaleza administrativa, se adelantarían ante los diferentes entes territoriales del Estado y se convertirían en los medios de protección idóneos al derecho a la salud, lo cual -en teoría- puede significar un avance importante y pertinente a favor del derecho fundamental, pero que en la práctica se puede convertir en un verdadero problema para acceder ante el juez constitucional mediante acción de tutela y con el propósito de salvaguardar el derecho fundamental a la salud.
Con la existencia de mecanismos de protección de dicha naturaleza, el juez constitucional podrá, al momento de estudiar la viabilidad de una acción de tutela, decidir a partir de las características transitorias y excepcionales de la tutela y no conocer dicha acción al contar el accionante con otros medios idóneos para la protección del derecho fundamental invocado.
Esta preocupación fue plasmada por algunas de las intervenciones brindadas en la Sentencia C 313 del año 2013, la cual se ocupó del análisis de constitucionalidad del proyecto de la Ley Estatutaria 1751 del 2015 (Corte Constitucional de la República de Colombia, 2014). En ese momento, la Corte consideró que no existía ninguna clase de perturbación a la acción de tutela en el sentido estricto del artículo 152, que para realizar modificaciones a dicha acción, se hace necesaria la expedición de otra ley estatutaria que su objeto se refiera a modificar la tutela. A favor del principio de unidad de materia, esta ley no genera inconvenientes a dicha acción, dejando a su suerte lo que pueda suceder en el supuesto factico en el cual se deniegue la intervención del juez constitucional por la existencia de estos mecanismos.
Conclusiones
La conclusión principal que se deriva del presente escrito, es que la naturaleza fundamental del derecho a la salud no es realmente un concepto que se derive directamente de la Ley Estatutaria 1751 del año 2015. Esta ha sido una postura que ha venido siendo desarrollada por la Corte Constitucional, acompañada de la evolución del Sistema General de Seguridad Social en salud pero con falencias en la atención, que han permitido el deterioro general de la salud de muchos de los afiliados y usuarios del sistema.
No era realmente necesario que el Congreso de la República se tomara la tarea de debatir el proyecto de ley presentado por la Gran Junta Medica Nacional de Colombia, para determinar el carácter fundamental del derecho a la salud. Este proyecto de ley estatutaria fue presentado con el objeto de lograr un consenso en el país en materia de salud y, en especial, en el ámbito de la prestación de bienes y servicios, pues años atrás a la aparición de esta iniciativa se habían fallado en múltiples intentos de reforma al sistema por parte del ejecutivo y otras instituciones del ámbito privado. Se argumentaba en los medios y demás escenarios propicios para el tema, que ya era necesaria una reforma sustancial y estructural al sistema de seguridad social en salud, dado que se encontraba en un estado de crisis devastador. Determinar por medio de una ley estatutaria la naturaleza fundamental del derecho a la salud, no ayuda a alcanzar una estabilidad económica y una buena estadística en las prestaciones dentro del sistema de salud, más aún cuando la Corte Constitucional, en múltiples sentencias, ya había reconocido a la salud en un estatus de derecho superior. La Gran Junta Medica Nacional y el mismo Congreso debieron concentrarse más en regular el derecho fundamental a la salud de forma completa con base en las problemáticas enunciadas en la sentencia T-760 del año 2008, y que al día de hoy siguen presentes y causando serios perjurios al sistema en general y a los derechos fundamentales en forma particular a cada uno de sus afiliados.
Dentro del tema de las exclusiones, el nuevo Plan de Beneficios en Salud y la aplicación del "MIPRES" en los eventos de medicamentos no autorizados expresamente por el P.B.S, es lamentable pensar que el gobierno nacional realmente no le interesa mejorar la atención básica y especializada del Sistema General de Seguridad Social en Salud. Si esa hubiere sido su verdadera intención, las múltiples resoluciones que ha emitido el Ministerio de Salud y Seguridad Social estarían encaminadas en otro sentido, como el de saber interpretar los seis criterios dados en el mismo artículo 15, y dar la plena libertad al médico tratante en recetar lo que su juicio profesional sea necesario para el mejoramiento y recuperación de su paciente. Al contrario, el gobierno logró acomodar a su disposición los preceptos tan importantes que se habían desarrollado en la ley estatutaria, para no salir del esquema que por tantos años solo ha logrado beneficiar a los dueños y dirigentes del sistema.
En cuanto a las perturbaciones que pueden generar las implementaciones de los mecanismos de protección descritos en los artículos 14 y 15 de la Ley 1751 de 2015, se puede concluir que no generan ninguna afectación a la acción de tutela la existencia de dichos mecanismos y procesos especializados en resolver los asuntos pertinentes al derecho fundamental a la salud. Tanto es así que la misma Corte Constitucional, en la Sentencia T-760 de 2008, sugirió la creación de procedimientos alternos a la acción de tutela, con el fin de descongestionar el poder judicial y proteger la salud con la aplicación de un proceso más rápido y pertinente. No quiere decir que la posibilidad que la acción de tutela se encuentra ya saldada y que no pueda sentirse vulnerada en razón de la implementación de estos mecanismos, solo que para el día de hoy no se encuentran elaborados dichos mecanismos. Tendrá el gobierno que presentarlos para así ejercer un análisis profundo de su constitucionalidad y en relación del libre ejercicio de la acción de tutela.
Es primordial señalar la importancia que tiene la salud para cada individuo, al poseer una relación directa con la vida, que puede causar estados de indignidad insoportables o la misma muerte. Por este y otros argumentos similares, la Corte Constitucional ha expresado la calidad de derecho fundamental a la salud, inicialmente en algunos casos particulares con supuestos fácticos que exigían la garantía y protección especial a la salud. Con el pasar del tiempo, y la interpretación integral del bloque de constitucionalidad, se hizo posible la adopción de una postura general del derecho fundamental a la salud, que fue muy bien plasmada por el alto tribunal constitucional en la sentencia T-760 del año 2008, y posteriormente reformulada por la Ley Estatuaria 1751 del 2015.
A pesar de las múltiples manifestaciones por parte de los diferentes órganos del poder público en Colombia frente a la importancia y su carácter fundamental del derecho a la salud, el país sigue soportando una grave crisis frente a la prestación del servicio, que se manifiesta en la gran proporción de los usuarios y afiliados que necesitan de forma efectiva los tratamientos y atención para el mejoramiento de su estado y salvaguardar sus derechos de la vida y la dignidad humana. Lo anterior genera una contradicción entre las normas, la jurisprudencia y la misma Constitución, en términos de integridad con su bloque de constitucionalidad, que predican una protección y carácter especial a la salud, mientras la realidad del país muestra un panorama devastador y totalmente contrario a lo pretendido y plasmado en la norma.
Jurídicamente, en Colombia existen los postulados normativos suficientes e idóneos para satisfacer de la mejor manera la salud de todos los ciudadanos. En los diferentes escenarios, se enuncia la importancia y un concepto muy amplio de la salud en favor de los afiliados al sistema, pero lo triste es ver en la realidad el sufrimiento y la angustia que ocasiona el pésimo servicio y la tan deficiente prestación que hoy en día brindan cada una de las Entidades Promotoras de Salud, sin importar el régimen al que se encuentren relacionadas. En tal sentido, produce indignación recordar que la Ley Estatutaria 1751 del año 2015 fue presentada como la mejor solución a toda la crisis del Sistema en Salud de la época, y que por medio de las diversas reformas a la Ley 100 de 1993 no habían podido solucionar. Pero más indignación y preocupación genera hoy el simple hecho de engañar al pueblo con estipulaciones normativas que son modificadas y mal interpretadas en el campo de la regulación, y que ponen en vano el gran esfuerzo que la comunidad ha puesto en vías de mejorar la atención médica y no seguir en los mismos esquemas y estructuras que ya se encuentran colapsadas.
A pesar de no ser necesaria la determinación legal de la naturaleza fundamental a la salud en Colombia, no se pueden negar los múltiples beneficios que la Ley Estatutaria 1751 ha constituido para el bienestar de todas las personas. Al existir un mandato positivo en tal sentido, genera un consenso normativo frente a la naturaleza fundamental a la salud, carácter que siempre fue reconocido por la jurisdicción constitucional gracias a las vastas interpretaciones y jurisprudencia elaborada por la Corte Constitucional, pero que en muchas ocasiones fue desconocido por agentes e instituciones del mismo sistema. De tal forma, ya se plasmó un precedente legal y normativo que brinda una protección integral y constitucional a la salud, donde no se exige una argumentación extensa y detallada sobre del porqué se debe amparar por medio de la acción de tutela a la salud, sino que basta con demostrar la vulneración o amenaza frente a la integridad del derecho de cada persona. No solamente es importante la protección emanada del artículo 86 de la carta política, sino también todas las demás características propias de los derechos fundamentales, ya que esto son inalienables, irrenunciables, imprescriptibles, universales y se pueden concluir al ser inherentes a cada persona, por lo cual ninguna otra persona o institución podrá controvertir o vulnerar el concepto de salud integral del otro















