Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Biomédica
versão impressa ISSN 0120-4157versão On-line ISSN 2590-7379
Biomédica v.24 n.2 Bogotá jun. 2004
Haga usted el diagnóstico
Segunda parte
Angélica Knudson, Nohora Marcela Mendoza, Rubén Santiago Nicholls
Grupo de Parasitología, Instituto Nacional de Salud, Bogotá, D.C., Colombia.
Respuestas:
1. ¿Cuál es su diagnóstico?
Malaria por Plasmodium malariae.
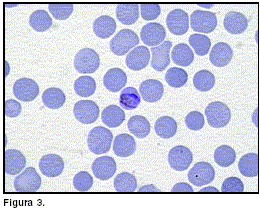
Se encontraron formas parasitarias compactas con abundante pigmento malárico y cromatina única en forma de punto o alargadas (
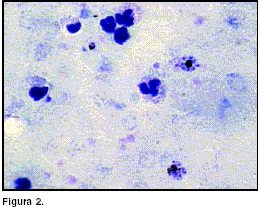
figura 1); se identificaron, también, esquizontes con pocos núcleos, en ocasiones, dispuestos a manera de rosetas (figura 2) y diferentes estadios en forma de banda en el extendido, todos compatibles con P. malariae (figura 3). El recuento parasitario fue de 2.307 parásitos por µl de sangre. 2. ¿Cuál es el tratamiento indicado? Según la Resolución No. 0412 de febrero de 2002, el esquema terapéutico indicado por el Ministerio de la Protección Social en Colombia para las infecciones por P. malariae es cloroquina como medicamento esquizonticida y primaquina como medicamento gametocitocida. La dosificación y vía de administración se encuentran en el cuadro 1.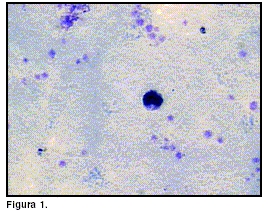

En casos como éste, en el cual la paciente va a permanecer por tiempo prolongado en Bogotá en donde no existe transmisión de malaria, podría darse el tratamiento esquizonticida con cloroquina sin acompañarlo de primaquina.
La paciente recibió el tratamiento indicado con mejoría de la sintomatología y negativización de la parasitemia.
Comentarios
La malaria constituye la primera causa de morbimortalidad por enfermedades parasitarias en el mundo; afecta 100 países y presenta una incidencia anual de 300 a 500 millones de casos, con una mortalidad anual entre 1 y 2 millones. La gran mayoría de éstas ocurren en África, son ocasionadas por Plasmodium falciparum y afectan, principalmente, a niños (1-3).
P. malariae se reporta en gran parte de las zonas endémicas para malaria del mundo; no obstante, su distribución y presentación se da en focos dispersos y bien delimitados (4). En Mozambique, lugar de origen de la infección en esta paciente, la malaria causa alta morbimortalidad y el 97% de los episodios corresponden a P. falciparum, con muy baja frecuencia relativa de P. malariae y Plasmodium ovale (5,6)
El parásito de la malaria predominante en las Américas es Plasmodium vivax. Hay un número pequeño de casos por P. malariae, el cual ocupa el tercer lugar en cuanto a prevalencia en la región (7).
En Colombia, P. malariae tiene baja prevalencia y su distribución geográfica es exclusiva de la región del Pacífico (8). Según el Programa Nacional de Control de Enfermedades Transmitidas por Vectores del Ministerio de la Protección Social, en el 2003 hubo 172.776 casos de malaria, de los cuales, únicamente 5 fueron por P. malariae (0,003%). En el 2002 se presentaron 195.719 casos de malaria, de los cuales solamente 35 (0,02%) fueron por P. malariae. Todos los casos de malaria por esta especie se informaron en el Valle del Cauca. A pesar de su muy baja frecuencia relativa en Colombia, la posibilidad de una infección por P. malariae debe tenerse en cuenta y especialmente en casos como éste, cuando hay antecedentes de residencia en un área endémica de África.
P. malariae es uno de los parásitos más antiguos de la malaria humana. Debido a ello y a su prolongada interacción hospedero/parásito, la adaptación del parásito al hombre es más evolucionada que en las otras especies, lo cual genera un cuadro clínico más crónico, que trae menor daño y que tiene una sintomatología más benigna (fiebre cuartana) (8,9). Por esta misma razón, los períodos prepatente y de incubación tienden a ser más prolongados en la malaria por P. malariae que por otras especies de Plasmodium (10).
Aunque la mayoría de los parásitos de la malaria producen cuadros clínicos agudos, P. malariae puede ocasionar, como ya se señaló, infecciones asintomáticas por décadas, con parasitemias muy bajas, con examen clínico normal o con esplenomegalia y palidez mucocutánea como únicos hallazgos (11). La infección por P. malariae puede estar asociada con síndrome nefrótico pero no con complicaciones cerebrales, las que son exclusivas de P. falciparum (12,13).
En ocasiones, el diagnóstico diferencial es difícil, sobre todo cuando las manifestaciones clínicas son escasas. Por el carácter crónico de la malaria por P. malariae y la presencia de esplenomegalia, es necesario hacer diagnóstico diferencial con el síndrome de esplenomegalia tropical o con esplenomegalia malárica hiperreactiva (11).
El diagnóstico por el laboratorio se basa en un conjunto de hallazgos morfológicos del parásito encontrados en la gota gruesa y en el extendido.
El extendido brinda información adicional sobre la célula hospedera, el eritrocito, el cual mantiene su tamaño y forma normal, aunque en ocasiones se observa disminuido hasta en el 25%; en él es posible observar esporádicamente las granulaciones de Ziemann (14). P. malariae parasita glóbulos rojos viejos; ésta es una de las razones que explica las bajas parasitemias en esta especie; a diferencia de él, P. vivax y P. ovale invaden los reticulocitos, mientras que P. falciparum parasita glóbulos rojos de todas las edades (14).
P. malariae presenta en sangre periférica todos los estadios del parásito, los que se observan compactos y dispuestos a manera de banda en el glóbulo rojo (
figura 4). El pigmento malárico es prominente, se encuentra desde los estadios jóvenes y puede variar en color del amarillo al negro (14).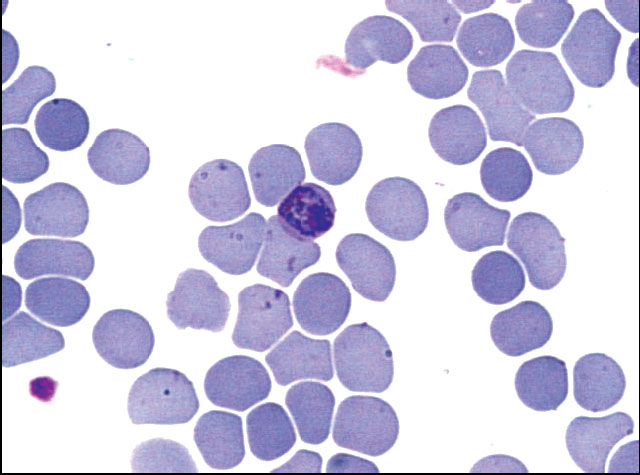
Los trofozoítos jóvenes generalmente son anillos con una cromatina puntiforme o alargada. Los trofozoítos maduros tienen forma regular; la cromatina también puede presentarse alargada. Los esquizontes ocupan, generalmente, todo el eritrocito y tienen de 6 a 12 merozoítos dispuestos generalmente en forma de roseta o margarita con el pigmento malárico central (figura 2 y
figura 5). Los gametocitos son redondos u ovalados, ocupan todo el eritrocito y poseen abundante pigmento malárico disperso en el citoplasma (14).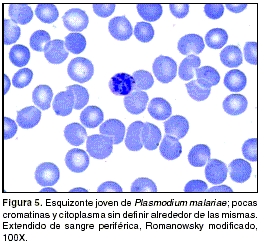
Correspondencia:
Angélica Knudson, Laboratorio de Parasitología, Instituto Nacional de Salud, Avenida Calle 26 No. 51-60, Bogotá D.C.
Teléfono 2 207700 Extensión 423.
Recibido: 28/05/04; aceptado: 31/05/04
Referencias
1. Wilairatana P, Viriyavejakul P, Looareesuwan S, Chongsuphajaisiddhi T. Artesunate suppositories: an effective treatment for severe falciparum malaria in rural areas. Ann Trop Med Parasitol 1997;91:891-6.
2. World Health Organization. Management of severe malaria, a practical handbook. Second edition. Geneva, Switzerland: World Health Organization; 2000.
3. Hyde JE. Mechanisms of resistance of Plasmodium falciparum to antimalarial drugs. Microbes Infect 2002; 4:165-74.
4. Tropical Disease Reseach. Malaria, disease information. Geneva: TDR; 2004. Disponible en URL:
http://www.who.int/tdr/diseases/malaria/diseaseinfo.htm5. Mendis C, Jacobsen JL, Gamage-Mendis A, Bule E, Dgedge M, Thompson R, et al. Anopheles arabiensis and Anopheles funestus are equally important vectors of malaria in Matola, coastal suburb of Maputo, southern Mozambique. Med Vet Entomol 2000;14:171.
6. Chilundo B, Sundby J, Aanestad M. Analysing the quality of routine malaria data in Mozambique. Malar J 2004; 3:1-11.
7. Organización Panamericana de la Salud. Evaluación de la eficacia terapéutica de los medicamentos para el tratamiento del paludismo por Plasmodium falciparum sin complicaciones en las Américas. (OPS/HCP/HCT/113/98) Washington D.C.: Organización Panamericana de la Salud; 1998.
8. Vergara J, Hurtado S, Alvarez VH, Arevalo M, Herrera S. Caracterización de la transmisión de Plasmodium malariae en cuatro regiones colombianas endémicas de malaria. Biomédica 2001;21:53-61.
9. Botero D, Restrepo M. Parasitosis humana. Cuarta edición. Medellín: Corporación para Investigaciones Biológicas (CIB); 2003.
10. Centers for Disease Control and Prevention. Malaria. Atlanta: CDC; 2004. Disponible en URL: http://
www.cdc.gov.malaria.disease.htm11. Vinetz JM, Li J, McCutchan TF, Kaslow DC. Plasmodium malariae infection in an asymptomatic 74-year-old Greek woman with splenomegaly. N Engl J Med 1998;338:367-71.
12. Chadee DD. Reactivation of Plasmodium malariae infection in a Trinidadian man after neurosurgery. N Engl J Med 2000;342:1924.
13. Barsoum RS. Malarial acute renal failure. J Am Soc Nephrol 2000;11:2147-54.
14. Mendoza NM, Nicholls RS, Olano VA, Cortés LJ, Raad J. Manejo Integral de Malaria. Primera edición. Bogotá D.C.: Instituto Nacional de Salud; 2000
.













