Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Biomédica
versão impressa ISSN 0120-4157versão On-line ISSN 2590-7379
Biomédica v.31 n.3 Bogotá jul./set. 2011
EDUCACIÓN CONTINUA
1Grupo de Parasitología, Instituto Nacional de Salud, Bogotá, D.C, Colombia
2Laboratorio Departamental de Salud Pública de Risaralda, Secretaría de Salud de Risaralda, Pereira, Colombia
Recibido: 13/12/10; aceptado:10/06/11
Respuestas:
¿Cuál es su diagnóstico con base en las muestras observadas?
No se observaron hemoparásitos que correspondieran a Plasmodium spp.ni a Babesia spp. Se observaron inclusiones en los glóbulos rojos, anillos de Cabot, cuerpos de Howell-Jolly y punteado basófilo (figura 1 y figura 2).
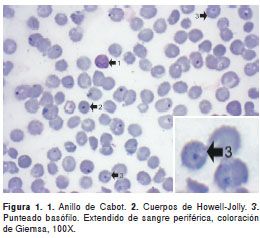
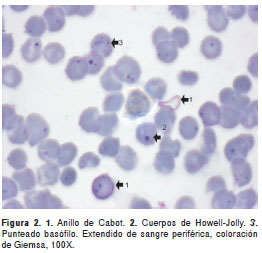
En los pacientes con esplenectomía es normal observar inclusiones en los glóbulos rojos.
Los anillos de Cabot se disponen a manera de anillos dentro del glóbulo rojo y pueden adoptar forma de ocho. Se observan de color azul.
Los cuerpos de Howell-Jolly corresponden a restos nucleares que se observan como masas redondeadas únicas, a veces dobles, de color azul, en el interior del glóbulo rojo.
El punteado basófilo se observa dentro del glóbulo rojo como agregaciones puntiformes de sustancia basófila; algunas se observan un poco más gruesas.
Por otra parte, los trofozoítos de P. falciparum se observan dentro del glóbulo rojo, diferenciándose uno o dos puntos de cromatina, una vacuola o espacio entre la cromatina y el citoplasma, un citoplasma de color azul dispuesto de manera regular y pigmento palúdico de color amarillento ubicado en el citoplasma (figura 3).
¿Cuál sería la conducta por seguir con la paciente?
Suspender el tratamiento para hemoparásitos y continuar la búsqueda encaminada a encontrar la enfermedad que estaba produciendo el cuadro febril y el aumento de los leucocitos. Como sucedió en el caso expuesto en el que se encontró infección urinaria por la bacteria E. coli la cual fue tratada exitosamente.
Comentario
La esferositosis hereditaria es una enfermedad genética caracterizada por anemia hemolítica y esplenomegalia, con presencia de glóbulos rojos de forma esférica y de tamaño inferior al normal, ocasionado por la deficiencia de una proteína de membrana llamada espectrina. Los esferocitos tienen aumento de la fragilidad osmótica, lo cual interfiere en la capacidad de deformación propia de estas células, necesaria para atravesar estructuras tales como el bazo y la circulación microvascular en general.
En la fisiopatología de la esferocitosis hereditaria, se encuentra directamente involucrado el bazo, puesto que los esferocitos son allí retenidos, lo cual genera un secuestro esplénico y la destrucción de los glóbulos rojos. Por esta razón, el tratamiento en casos graves de esferocitosis hereditaria usualmente consiste en practicar la esplenectomía, dado que los esferocitos pueden sobrevivir si no son atrapados en este órgano (1,2).
Sin embargo, la esplenectomía conlleva algunos riesgos, como la infección y complicaciones por bacterias encapsuladas tales como Haemophilus influenzae, neumococo o meningococo,que pueden llevar una alta mortalidad especialmente en los primeros años, ytambién, por infecciones por Capnocytophaga canimorsus, bacteria Gram negativa transmitida por mordeduras de perros o gatos; además hay mayor riesgo de babesiosis y malaria complicada. Por esta razón, se aconseja que los pacientes con esplenectomía reciban una educación especial cuando emprendan viajes a zonas endémicas de malaria, para motivar la prevención de la enfermedad mediante medidas de protección personal como mosquiteros, repelentes y, eventualmente, profilaxis con medicamentos, dependiendo del riesgo de la zona o país visitados (3).
Por otra parte, los cuerpos de Howell-Jolly son remanentes de núcleos de eritroblastos que normalmente serían eliminados por el bazo (4) y su presencia indica la condición de asplenia o hipoesplenismo funcional, que es propia de pacientes con esplenectomía (5). Ocasionalmente, estos cuerpos pueden confundirse con hemoparásitos intracelulares, cuando se tiene poca experiencia en el diagnóstico microscópico.
En este cuadro clínico que se presenta, se pueden discutir varios aspectos relacionados con el diagnóstico y el tratamiento.
En primer lugar, llama la atención que en el momento del primer diagnóstico de malaria, con criterios de complicación, no existiera en la institución la posibilidad de suministrar sulfato de quinina. Sin embargo, es sabido que la indicación de medicamento para malaria complicada era el clorhidrato de quinina, según los esquemas terapéuticos vigentes en ese momento (6,7). Llama la atención la poca disponibilidad de medicamentos para malaria complicada, lo cual reafirma la necesidad de tener una adecuada gestión de medicamentos para dicha enfermedad en Colombia.
Se ha reportado una gran eficacia de la combinación arteméterlumefantrina para el tratamiento de P. falciparum en la mayor parte del mundo, con excepción de Cambodia. Por consiguiente, y según el conocimiento actual, se desconoce aún la resistencia de P. falciparum a esta combinación en las Américas (8) y, en general, de los tratamientos combinados con artemisininas en Colombia (9). Teniendo en cuenta esto, es poco probable pensar que en este caso se tratara de una falla terapéutica y menos de una resistencia.
Por otra parte, se sabe que el diagnóstico de malaria en Colombia está sometido a un proceso de control de calidad, frente al cual hay varios aspectos por mejorar. Teniendo como base este caso particular, vemos que la paciente recibió en varias oportunidades esquemas antipalúdicos, lo que estaba indicado solamente en la primera ocasión, cuando el diagnóstico fue confirmado por el Laboratorio Departamental. De hecho, la paciente presentó efectos secundarios asociados a la administración de quinina, medicamento que probablemente fue suministrado innecesariamente.
Es importante destacar que, en la segunda ocasión, cuando la institución de salud solicitó nuevamente la confirmación diagnóstica para hemoparásitos al Laboratorio Departamental, fue posible descartar este diagnóstico debido a que la muestra fue confirmada por el Instituto Nacional de Salud como negativa para hemoparásitos y se evidenció la presencia de inclusiones en los glóbulos rojos.
Si bien el diagnóstico de babesiosis es una posibilidad en un paciente con esplenectomía, en Colombia existen pocos antecedentes de esta enfermedad. El primer informe de un caso probable de babesiosis, publicado en 2003, fue encontrado en 1998 durante un estudio de seroprevalencia en la población de Puerto Berrío, Antioquia (10). Posteriormente, se publicó un estudio que demostró alta prevalencia de anticuerpos anti-Babesia microtti (30,6 %) en población humana de la zona rural y urbana de Córdoba (11). A pesar de esto, un informe presentado por la Corporación Colombiana de Investigación Agropecuaria asegura que no existen pruebas suficientes para concluir que la babesiosis humana circula en Colombia y esto conllevaría a una situación epidemiológica nueva para el país (12). Teniendo en cuenta esto, realmente hacer un diagnóstico de babesiosis en Colombia implicaría una exhaustiva comprobación y un estudio epidemiológico de las posibles condiciones de transmisión.
El mejoramiento de la calidad y la exactitud del diagnóstico sigue siendo una necesidad, debido a que un diagnóstico errado de malaria puede conllevar a desenlaces fatales en el paciente. El diagnóstico temprano y el tratamiento efectivo son elementos básicos en el control de la malaria y son la clave para impactar la morbimortalidad de la enfermedad (13).
El diagnóstico de referencia para malaria sigue siendo el microscópico con cuantificación de la gota gruesa, el cual puede complementarse con el extendido de sangre periférica (14,15). La confirmación diagnóstica de la malaria por el laboratorio es la base para iniciar el esquema de tratamiento; sin embargo, la calidad del diagnóstico empieza con un proceso de capacitación, seguido de actividades de evaluación del desempeño del trabajador, las cuales brindan resultados que orientan a la planeación de actualizaciones de conocimientos o nuevos entrenamientos para el fortalecimiento del recurso humano.
En los talleres programados en los entrenamientos, es necesario incluir una variedad de láminas que reflejen los posibles hallazgos del microscopista en su trabajo rutinario; por lo tanto, es importante incluir muestras con artefactos, contaminantes y elementos de la sangre, que puedan causar confusión en el diagnóstico de la malaria (16).
Con el fin de hacer planes de mejoramiento dirigido a los microscopistas que hacen el diagnóstico rutinario de malaria en los municipios y localidades, la Organización Mundial de la Salud ha establecido el porcentaje mínimo de competencia, así: sensibilidad en la detección de parásitos (90 %), especificidad en la identificación de las especies (80 %), exactitud en el informe de P. falciparum cuando está presente(95 %), cuantificación, y distinción exacta de P. falciparum en densidades inferiores a 10 por campo y superiores a 10 por campo (80 %) (17).
La recomendación actual de la Organización Mundial de la Salud para malaria no complicada por P. falciparum, en regiones donde hay resistencia a las 4-aminoquinoleínas y a la sulfadoxina-pirimetamina, es implementar esquemas de tratamiento combinados con derivados de la artemisinina. Estos medicamentos son absorbidos rápidamente por el organismo, produciendo una disminución acelerada de la parasitemia, con una consecuente resolución de los síntomas (18). Se ha demostrado efectividad y buena tolerancia del tratamiento con arteméterlumefantrina para malaria por P. falciparum y aún no hay evidencia de resistencia o falla terapéutica a este esquema en Colombia (19).
Agradecimientos
Los autores expresan sus agradecimientos a Olga Lucía Ospina Rodríguez del Grupo de Parasitología de la Red Nacional de Laboratorios, por la imagen del extendido positivo para P. falciparum.
Correspondencia: Nohora Marcela Mendoza, Laboratorio de Parasitología, Instituto Nacional de Salud, Avenida Calle 26 N° 51-20, Bogotá, D.C., Colombia Teléfono: (571) 220 7700, extensión 1321; fax: (571) 220 7700, extensión 1323 marcemendoza07@gmail.com
Referencias
1. Bolton-Maggs P. Hereditary spherocytosis; new guidelines. Arch Dis Child. 2004;89:809-12. [ Links ]
2. Herrera M, Estrada M. Esferocitosis hereditaria: aspectos clínicos, bioquímicos y moleculares. Rev Cubana Hematol Inmunol Hemoter. 2002;18:7-24. [ Links ]
3. Leder KWoolley I, Cameron P, Cheng A, Spelman D. Postsplenectomy infection-strategies for prevention in general practice. Aust Fam Physician. 2010;39:383-6. [ Links ]
4. Akhtari M, Waller EK. Howell-Jolly bodies in patients with chronic GVHD. Blood. 2009;113:2125. [ Links ]
5. Brigden ML. Detection, education and management of the asplenic or hyposplenic patient. Am Fam Physician. 2001;63:499-506. [ Links ]
6. Ministerio de Salud. Unidad administrativa especial de campañas directas. Guías integrales de manejo de las enfermedades transmitidas por vectores. Módulo 4. Malaria, dengue y leishmaniasis. Santa Fe de Bogotá; Imprenta Nacional; 1996. [ Links ]
7. Ministerio de la Protección Social. Guía de atención clínica de malaria 2010 (documento actualizado de versión convenio 256/09). Bogotá; 2010. Fecha de consulta: 1 de abril de 2011. Disponible en: http://www.risaralda.gov.co/sitio/salud/images/stories/files/guia%20de%20atencion%20clinica%20de%20malaria%202010.pdf. [ Links ]
8. World Health Organization. Global Report on antimalarial drug efficacy and drug resistence: 2000-2010. Geneva: WHO; 2010. [ Links ]
9. De la Hoz F, Rico A, Porras A, Córdoba F, Rojas D. Epidemiología de Servicios de Salud 1. Evaluación de la eficacia terapéutica contra la malaria no complicada de dos combinaciones con artemisinina. Bogotá: Universidad Nacional de Colombia; 2010. [ Links ]
10. Ríos L, Álvarez G, Blair S. Serological and parasitological study and report of the first case of human babesiosis in Colombia. Rev Soc Bras Med Trop 2003;36:493-8. [ Links ]
11. Buelvas F, Alvis N, Buelvas I, Miranda J, Máttar S. A high prevalence of antibodies against Bartonella and Babesia microti has been found in villages and urban populations in Córdoba, Colombia. Rev Salud Pública (Bogotá). 2008;10:168-77. [ Links ]
12. Benavides E, García P, Patiño P, Henao G, Cortés L. Enfermedad de Tobia: posible causa de enfermedad febril trasmitida por garrapatas en Colombia. Corporación Colombiana para la Investigación agropecuaria, 2005. Fecha de consulta: 1 de abril de 2011. Disponible en: http://200.75.42.3/SitioWeb/Ofertas/articulo.asp?id=1126. [ Links ]
13. World Health Organization. Malaria light microscopy creating a culture of quality. RS/2005/GE/03/(MAA). Kuala Lumpur: WHO; 2005. Fecha de consulta: 27 de octubre de 2010. Disponible en: http://www.wpro.who.int/internet/resources.ashx/MVP/malaria_light_microscopy.pdf. [ Links ]
14. Organización Mundial de la Salud. Uso de las pruebas rápidas en el diagnóstico de la malaria. Organización de la Salud. Oficina Regional para el Pacífico Occidental. Geneva: WHO; 2006. Fecha de consulta: 28 de octubre de 2010. Disponible en: http://www.wpro.who.int/NR/rdonlyres/69975F00-AB92-4D21-8C1A-261F97938DF3/0/Malaria_RDT2ndEd_Spanish.pdf. [ Links ]
15. Mendoza NM, Nicholls RS, Olano VA, Cortés LJ. Manejo Integral de malaria. Primera edición. Bogotá, D.C.: Instituto Nacional de Salud; 2000. [ Links ]
16. World Health Organization. Basic malaria microscopy. Part I. Learner´ guide. Second edition. Geneva: WHO; 2010. [ Links ]
17. World Health Organization. Malaria microscopy quality assurance. Geneva: WHO; 2009. [ Links ]
18. World Health Organization. Guidelines for the treatment of malaria. Geneva: WHO; 2010. Fecha de consulta: 28 de octubre de 2010. Disponible en: http://whqlibdoc.who.int/publications/2010/9789241547925_eng.pdf. [ Links ]
19. Hatz C, Soto J, Nothdurft HD, Zoller T, Weitzel T, Loutan L, et al. Treatment of acute uncomplicated Falciparum malaria with artemether-lumefantrine in nonimmune populations: A safety, efficacy, and pharmacokinetic study. Am J Trop Med Hyg. 2008;78:241-7. [ Links ]














