Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Biomédica
versão impressa ISSN 0120-4157versão On-line ISSN 2590-7379
Biomédica v.32 supl.1 Bogotá mar. 2012
ARTÍCULO ORIGINAL
Arletta Añez1, Marco Fidel Suárez1, Jorge Cuba2
1Programa de Malaria, Organización Panamericana de la Salud, La Paz, Bolivia
2Programa de Malaria Riberalta, Riberalta, Bolivia
Contribución de los autores:
Arletta Añez: redacción del artículo, diseño del estudio y análisis estadístico de los datos.
Marco Fidel Suárez: interpretación de los resultados y revisión de la estructura del artículo.
Jorge Cuba: recolección de la información y revisión de la estructura del artículo.
Recibido: 23/05/11; aceptado:19/10/11
Introducción. Se publican pocos estudios sobre las causas del retardo del diagnóstico y el tratamiento de la malaria en Bolivia.
Objetivo. Conocer los factores que retardan el diagnóstico y el tratamiento de la malaria en el servicio público del municipio de Riberalta, Bolivia.
Materiales y métodos. Se calcularon los tiempos transcurridos entre el inicio de los síntomas y el tratamiento, entre el inicio de los síntomas y el diagnóstico, y entre el diagnóstico y el inicio del tratamiento; se compararon las medias de los tiempos calculados con el lugar de infección, la especie parasitaria, el nivel de atención, el lugar y el método de diagnóstico, y la edad se correlacionó con los tiempos calculados.
Resultados. De 2.482 casos positivos válidos evaluados entre enero y diciembre de 2010, se encontró una media de 4,16 días entre el inicio de los síntomas y el inicio del tratamiento, de 4,07 días entre el inicio de los síntomas y el diagnóstico, y de 0,10 días entre el diagnóstico y el tratamiento. El retardo del diagnóstico y los factores, lugar de diagnóstico, lugar de infección, nivel de atención, especie parasitaria y método de diagnóstico, mostraron una diferencia estadística significativa (p<0,05). En el análisis de la covarianza se observó una asociación estadística con el nivel de atención y la especie parasitaria (p<0,05)
Conclusión. Existe un retardo en el diagnóstico de la malaria, lo cual es influenciado por factores como el lugar de infección, lugar del diagnóstico, nivel de atención, especie parasitaria y método de diagnóstico.
Palabras clave: malaria/diagnóstico, signos y síntomas, tratamiento, Plasmodium, Bolivia.
Factors that delay malaria diagnosis and treatment in the municipality of Riberalta in Bolivia
Introduction. Few studies on the causes of the delay of malaria diagnosis and treatment in Bolivia are published.
Objective. To know the factors that delay malaria diagnosis and treatment of malaria in the public service of the town of Riberalta, Bolivia.
Materials and methods. The times between the onset of symptoms and treatment, between the onset of symptoms and diagnosis and between the diagnosis and the start of treatment were calculated. The averages of the calculated times were compared with respect to the site of infection, parasite species, level of care, place of diagnosis and diagnostic method and th patient’s age was correlated with the calculated times.
Results. Between January and December 2010, 2,482 positive valid cases were studied. An average of 4.16 days was found between the onset of symptoms and the start of treatment, the average time between the onset of symptoms and diagnosis was 4.07 days, and between diagnosis and the start of treatment 0.10 days. Statistically significant (p<0.05) differences were found for factors related to the delay of diagnosis such as place of diagnosis, site of infection, level of care, parasite species and diagnostic method. The analysis of covariance showed a statistical association with the level of care and the parasite species (p<0.05).
Conclusion. The delay in malaria diagnosis is influenced by factors such as the site of infection, place of diagnosis, level of care, parasite species and diagnostic method.
Key words: malaria/diagnosis, signs and symptoms, therapy, Plasmodium, Bolivia.
La malaria todavía representa un serio riesgo de salud pública a nivel mundial. En la región de las Américas, aunque ha habido una disminución de los casos (30,7 %) desde el 2000, se registran todavía cada año, aproximadamente, 600.000 casos nuevos (1).
Una de las principales estrategias en la lucha contra la malaria es el diagnóstico y el tratamiento oportunos (2).
La transmisión del paludismo depende en gran parte de la producción de gametocitos infectados por los mosquitos del género Anopheles y del tiempo que permanecen en la sangre (3). Los gametocitos de Plasmodium falciparum hacen su aparición en un tiempo aproximado de 7 a 15 días, después de la picadura del vector, principalmente en la microcirculación de los tejidos profundos (4,5), mientras que los gametocitos de Plasmodium vivax aparecen en sangre periférica entre 2 y 3 días después de la picadura del vector, y sobreviven tres días más (6-8).
La aparición de los síntomas coincide con la primera ruptura de los glóbulos rojos y la liberación de merozoítos en la sangre, los mismos que liberan sustancias que estimulan al hipotálamo y ocasionan crisis febriles repentinas, cefalea y escalofríos, entre otros síntomas (9). Para interrumpir el ciclo de transmisión de la malaria es importante administrar el tratamiento específico inmediatamente iniciados los síntomas y antes del desarrollo de los gametocitos (10).
Aunque ha sido evidente la presencia de gametocitos maduros en la sangre (11) después del tratamiento con derivados de la artemisinina, también se sabe que el tratamiento temprano combinado con derivados de artemisinina evita el desarrollo de las formas sexuales del parásito (12,13).
El desarrollo de estrategias para interrumpir el ciclo de transmisión de la malaria es una prioridad mundial de salud pública (14). Un diagnóstico oportuno y un tratamiento eficaz, que eliminen los gametocitos de la sangre, ayudarían a reducir la tasa de transmisión de la malaria (15,16). La Organización Mundial de la Salud (OMS) recomienda hacer el diagnóstico e iniciar el tratamiento 24 horas después de la aparición de los síntomas, especialmente en los niños menores de cinco años, para prevenir complicaciones (17-20).
Por esta razón, conocer el tiempo que le toma a un servicio de salud llevar a cabo el tratamiento de sus pacientes después de iniciado los síntomas, es un dato que sirve para mejorar las estrategias de control de la malaria, y el tiempo que los servicios de salud tardan en iniciar el tratamiento después de hacer el diagnóstico es otro dato que sirve para mejorar la calidad de la atención de los servicios de salud y del recurso humano allí asignado.
El objetivo de este estudio fue conocer el tiempo que transcurría entre el inicio de los síntomas, el diagnóstico y el inicio del tratamiento, así como conocer los factores que retardan el tratamiento de la malaria en los servicios públicos de salud del municipio de Riberalta, Bolivia.
Materiales y métodos
Lugar del estudio
El presente estudio se llevó a cabo en el municipio de Riberalta, ubicado al norte de Bolivia en el departamento del Beni, y delimitado al oeste por los municipios del departamento de Pando y al noreste por el municipio de Guayaramerín (figura 1).
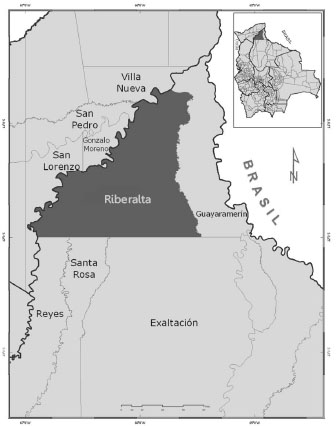
La actividad productiva de Riberalta depende principalmente de la extracción de la castaña. La mayoría de la población ingresa a la zona selvática de este municipio a través de los ríos de la amazonia, que pertenece al municipio de Pando, y permanecen en esta zona entre noviembre y abril del siguiente año (21).
Los municipios de Riberalta, Guayaramerín e Ixiamas y los del departamento de Pando, conforman la zona amazónica del país en la que cohabitan P. vivax y P. falciparum. En 2009, en la región se registró el 64 % de los casos de malaria del país, y el 98 % de los casos de malaria por P. falciparum. El municipio de Riberalta por sí solo, contribuyó con 22 % de los casos de malaria del país, de los cuales, 44 % fueron causados por P. falciparum. Esto trae como resultado considerar a este municipio y a Guayaramerín como los que reportan el mayor número anual de casos de malaria en Bolivia (22).
Metodología de recolección
Este es un estudio retrospectivo, en el que los datos se obtuvieron de la base de registros de casos de malaria del programa local de malaria de Riberalta del año 2010, información recolectada de todos los servicios de salud de Riberalta, 11 centros de salud, 3 hospitales del área urbana y 13 puestos de salud en las zonas rurales.
Los criterios de inclusión del estudio fueron los casos positivos de malaria por cualquier especie, no complicados, confirmados por microscopía o por pruebas de diagnóstico rápido, y los criterios de exclusión fueron aquellos diagnosticados por el servicio de salud privado, asintomáticos y registros sin datos de fechas de inicio de síntomas, fecha del diagnóstico y fecha de inicio al tratamiento.
De la base de datos mencionada, se obtuvieron las siguientes variables: fecha del inicio de los síntomas, fecha de la toma de la muestra para el diagnóstico de malaria, fecha del inicio del tratamiento, lugar de infección, lugar del diagnóstico, nivel de atención, método de diagnóstico, sexo y edad.
El término “caso autóctono” se utilizó para indicar que la infección fue adquirida en el municipio, y “caso importado”, cuando la infección fue registrada en otro municipio. Esta variable se obtuvo de la pregunta: ¿Dónde se encontraba usted hace dos semanas cuando le comenzaron los síntomas?
En el área urbana no se registraron casos autóctonos, sólo se diagnosticaron los casos importados de otros municipios o casos de malaria de las zonas rurales.
Análisis estadístico
El software Tableau® 5.1 (Professional Edition) fue utilizado para analizar los datos de frecuencia y calcular el tiempo entre el inicio de los síntomas y el inicio del tratamiento, y el tiempo entre el diagnóstico y el inicio del tratamiento.
El paquete estadístico SPSS® (Chicago, IL) 14 se utilizó para describir las variables cuantitativas. Las comparaciones de los tiempos hasta diagnóstico y tratamiento, se hicieron usando modelos de análisis de la varianzas (ANOVA y ANCOVA), y las comparaciones múltiples se corrigieron usando la propuesta Bonferroni. Se cuantificó y se calculó la dependencia entre variables y se evaluó el índice de correlación de Spearman. Todos los contrastes de hipótesis se evaluaron con un riesgo alfa de 5 %.
Resultados
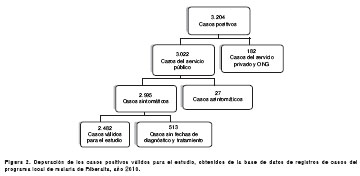
De los 3.204 casos de malaria confirmados por microscopía y por pruebas de diagnóstico rápido en el año 2010, se excluyeron 182 casos que no fueron atendidos por el servicio público, 27 que se registraron como asintomáticos y 513 más que no tenían fecha del inicio de los síntomas, ni fecha de la toma de la muestra para el diagnóstico, ni fecha del inicio del tratamiento. Finalmente, se incluyeron 2.482 casos de malaria válidos para el estudio (figura 2).
En los casos válidos del estudio se observó una edad media de 26 años (DE=16,42, rango de 0 a 83 años); 434 (17,5 %) se atendieron en el área rural y 2.048 (82,5 %) en el área urbana. En el municipio de infección se registraron sólo 2.291, de los cuales, 803 (35 %) casos se registraron como autóctonos y 1.488 (65 %) como importados de otros municipios; 434 casos (17,5 %) se diagnosticaron en puestos de salud, 1.930 (77,8 %), en centros de salud, y 118 (4,8 %), en hospitales; hubo 811 (33 %) mujeres y 1.671 (67 %) hombres; 293 (12 %) casos fueron por P. falciparum y 2.189 (88 %) por P. vivax; 2.214 (97,3 %) diagnósticos se hicieron por microscopía y 68 (2,7 %), por pruebas rápidas.
El tiempo medio entre el inicio de los síntomas y el tratamiento fue de 4,16 días (IC95% 4,01-4,32) (DE=3,89) El tiempo medio entre el inicio de los síntomas y el diagnóstico fue de 4,07 días (IC95% 3,93-4,21) (DE=3,6) y el tiempo promedio entre el diagnóstico y el tratamiento fue de 0,10 días (IC95% 0,04-0,16) (2 horas y 24 minutos) (DE=1,52).
Según los resultados, 1.145 casos (45,3 %) comenzaron sus tratamientos 72 horas después de haber iniciado los síntomas y, 1.367 (54,7 %), después de las 72 horas (figura 3).
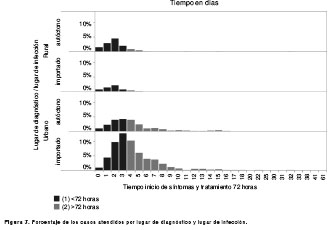
Retardo del diagnóstico y lugar de infección
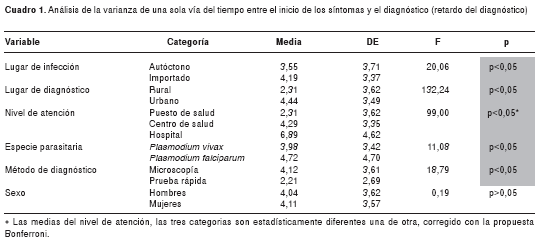
Entre el inicio de los síntomas y la toma de la muestra para la obtención del diagnóstico del paciente, se observó una media de 3,55 días (DE=3,71) en los casos autóctonos y de 4,19 días (DE=3,37) en los importados. La media de la edad fue de 25 años (DE=17,24) en los casos autóctonos y de 26 años (DE=15, 90) en los importados. El tiempo hasta el diagnóstico fue mayor en los casos importados y las diferencias fueron estadísticamente significativas (F=20,06; p<0,05). En las edades de ambos grupos no se observaron diferencias.
Retardo en el diagnóstico y lugar de diagnóstico
Entre el inicio de los síntomas y la toma de la muestra para la obtención del diagnóstico del paciente, se observó una media de 2,31 días (DE=3,62) en el área rural y, de 4,4 días (DE=3,49), en el área urbana; la diferencia es estadísticamente significativa (F=132,24; p<0,05) y, por lo tanto, el retardo fue mayor en el área urbana. La media de la edad fue de 23 años (DE=17,39) en los casos diagnosticados en el área rural y, de 27 años (DE=16,14), en el área urbana; esta diferencia de edad fue significativa ( F=5,61; p<0,05).
Retardo en el diagnóstico y nivel de atención de salud
Entre el inicio de los síntomas y la toma de la muestra para la obtención del diagnóstico del paciente, se observó una media de 2,31 días (DE=3,62), 4,29 días (DE=3,35) y 6,89 días (DE=4,62) en los puestos de salud, centros de salud y hospitales, respectivamente, con diferencias significativas (F=99; p<0,05), corregida con la propuesta Bonferroni; por lo tanto, el retardo fue mayor en los hospitales que en los centros de salud y el retardo fue mayor en los centros de salud que en los puestos de salud; la edad media fue de 23 años (DE=17,39) en los casos que acudieron al puesto de salud, de 26 años (DE=16,16) en los que acudieron al centro de salud, y, de 31 años (DE=15,30) en los que acudieron a los hospitales (F=13,13; p<0,05).
Retardo en el diagnóstico y especie parasitaria
La media fue de 3,98 días (DE=3,42) en los casos de P. vivax y, de 4,72 días (DE=4,70), en los casos de P. falciparum (F=11,08; p<0,05). La media fue de 25 años (DE=16,26) en los casos con P. vivax y, de 29 años (DE=17,27), en aquellos con P. falciparum; la edad fue mayor en el segundo grupo (F=11,75 de contraste, p<0,05).
Retardo en el diagnóstico y método de diagnóstico
La media fue de 4,12 días (DE=3,61) en los casos diagnosticados por microscopía y, de 2,21 días (DE=2,69) en los diagnosticados por prueba rápida, con diferencias significativas (F=18,79; p<0,05). La media de edad fue de 23 años (DE=16,26) en los casos diagnosticados por microscopía y, de 23 años (DE=17,27), en los diagnosticados por pruebas rápidas. En las edades de ambos grupos no se observaron diferencias significativas (cuadro 1).
Retardo en el diagnóstico y sexo
No se encontró diferencia entre el inicio de los síntomas y la toma de la muestra para la obtención del diagnóstico del paciente, entre ambos sexos.
Se observó una baja correlación positiva (Spearman=0,048; p<0,01) entre la edad del paciente y el tiempo transcurrido entre el inicio de los síntomas y el diagnóstico.
En el análisis de la covarianza se encontró asociación significativa con el retardo del diagnóstico y el nivel de atención en salud por especie parasitaria (F=7,58; p<0,005), independientemente de las otras variables.
En el análisis multivariado, teniendo en cuenta el retardo del diagnóstico y el retardo del tratamiento como variables dependientes, no se encontraron diferencias significativas con las variables relacionadas (p>0,05).
Discusión
Entre las medidas más adecuadas para el control de la malaria, se encuentran el diagnóstico y el tratamiento oportunos. Mientras más temprano se eliminen las formas jóvenes del parásito en la sangre, menor será su impacto.
El uso del tratamiento con derivados de la artemisinina para el tratamiento de P. falciparum(23) ha sido muy eficaz. Logra eliminar las formas asexuales, así como reducir sustancialmente las formas parasitarias secuestradas en la microcirculación, evitándose la formación de formas sexuales maduras del parásito infeccioso para los mosquitos (8).
En el caso de P. vivax la situación es más notoria (24); aunque se están estudiando nuevos medicamentos con buenos resultados (25), por el momento sólo contamos con primaquina disponible en el mercado para eliminar los gametocitos e hipnozoítos (2,26). Debido a esta limitación en medicamentos gametocidas, es importante mejorar los tiempos entre el acceso al diagnóstico y el tratamiento.
En el municipio de Riberalta, el 45 % de los casos recibe su tratamiento antes de las 72 horas de iniciados los síntomas, uno de los porcentajes más bajos en comparación con los encontrados en otros países vecinos, como Ecuador, Colombia y Brasil (22). Este dato nos induce a pensar que las estrategias utilizadas para el control de la malaria en el municipio de Riberalta no son las más adecuadas. Sin embargo, al observar la media del tiempo transcurrido desde la toma de la muestra para la obtención del diagnóstico y el inicio del tratamiento, de menos de tres horas, independientemente de los factores evaluados, nos hace pensar que la demora del inicio del tratamiento no se encuentra en la atención del paciente por parte de los servicios de salud, sino en la actitud de la población para buscar los servicios de diagnóstico y tratamiento. Por tal razón, nos centramos en investigar aquellos factores que inciden en el tiempo transcurrido entre el inicio de los síntomas y el diagnóstico, con un promedio mayor de cuatro días.
El lugar donde fue adquirida la infección es uno de los factores que muestra una asociación significativa. El promedio de la búsqueda del diagnóstico es mayor en los casos importados que en los autóctonos; las distancias que tienen que recorrer las personas y el mal estado de las carreteras hacia los servicios de salud, pueden influir en este tiempo, ya que más de 65 % de los casos habían sido infectados en otros municipios.
Así, también, el promedio en días de la búsqueda del diagnóstico es mayor en los casos atendidos en el área urbana que en el área rural; como la malaria se focaliza en el área rural, allí las personas tienen un mejor acceso al diagnóstico y el tratamiento. En el área urbana se observa todo lo contrario; a pesar de que cuentan con mayores servicios de salud, los resultados que observamos indican que son otros los factores, diferentes al número de servicios de salud y mejor infraestructura de la zona urbana, los responsables de que un programa tenga mejores resultados en acceso del diagnóstico.
El nivel de atención también juega un papel importante en el acceso al diagnóstico. En los hospitales, el retardo del diagnóstico es mayor que en los centros de salud y mucho más en los puestos de salud de salud, notándose que la población acude a los puestos de salud mucho más temprano que a los hospitales y centros de salud. La razón probable es que los procesos de atención son menos burocráticos en los puestos de salud, donde son atendidos por un solo profesional de la salud.
El uso de las pruebas rápidas disminuye el retardo del diagnóstico de malaria. El promedio del tiempo entre el inicio de los síntomas y el diagnóstico es menor que cuando se usa microscopía; la búsqueda activa de casos con el uso de pruebas rápidas es una buena estrategia, que mejora el acceso al diagnóstico y consiguiente acceso al tratamiento, sin que con esto se quiera decir que el diagnóstico por microscopía es el menos adecuado.
No cabe duda de que contar con un tratamiento eficaz en los servicios de salud y recibirlo oportunamente, ayuda al control de la malaria (2). No obstante, es importante trabajar en otros aspectos que permitan disminuir el tiempo transcurrido entre el inicio de los síntomas y la toma de la muestra para hacer el diagnóstico (27). También lo es trabajar en la actitud de la población frente a la búsqueda de diagnóstico y tratamiento, y en disminuir las distancias para llegar y acceder a los servicios de salud.
En esta zona, específicamente, al encontrarse un número elevado de casos importados provenientes de otros municipios, es importante incrementar puestos de diagnóstico microscópico y tratamiento en los municipios vecinos de Reyes, Santa Rosa, Gonzalo Moreno, Villa Nueva, etc. (figura 1) y, de esta manera, impedir que la población recorra largas distancias antes de encontrar un puesto de diagnóstico y tratamiento. La población que ingresa a la zona selvática de este municipio a través de los ríos de la amazonia, en busca de la extracción de la castaña, debe ir acompañada de brigadas móviles que brinden diagnóstico rápido y tratamiento oportuno de la malaria (28).
Por otro lado, las estrategias para trabajar en el cambio de comportamiento de la población en etapas graduales, como la estrategia COMBI (29) sobre la importancia de la búsqueda oportuna del diagnóstico de la malaria, son importantes para mejorar el control de la malaria.
El equipo de investigación agradece el acceso que nos dieron a la base de datos del Programa de Malaria del municipio de Riberalta, mediante el apoyo de Ruth Rollin, y a Links Media, por el apoyo en la edición del artículo.
Los autores declaran que no ha habido ningún tipo de conflicto de intereses durante la evaluación del presente estudio.
Este estudio fue realizado gracias al financiamiento de la Agencia de los Estados Unidos para el Desarrollo Internacional bajo la Iniciativa Amazónica contra la Malaria y la Red Amazónica de Vigilancia de la Resistencia de los Antimaláricos.
Correspondencia: Arletta Añez, Programa de Malaria, Organización Panamericana de la Salud, Edificio Barcelona piso 6, Plaza España, La Paz, Bolivia. Teléfono: (591) 2241 2465; celular: (591) 7969 9943 aanez@bol.ops-oms.org
1. World Health Organization. World Malaria Report 2009. Geneva: WHO; 2009. Fecha de consulta: 29 de marzo de 2011. Disponible en: http://www.who.int/malaria/world_malaria_report_2009/en/index.html. [ Links ]
2. World Health Organization. Malaria case management: Operation manual. Geneva: WHO; 2009. p. 55-65. [ Links ]
3. White JN. The role of anti-malarial drugs in eliminating malaria. Malar J. 2008;7:S8. [ Links ]
4. Price R, Nosten F, Simpson JA, Luxemburger C, Phaipun L, ter Kuile F, et al. Risk factors for gametocyte carriage in uncomplicated falciparum malaria. Am J Trop Med Hyg.1999;60:1019-23. [ Links ]
5. Talman AM, Domarle O, McKenzie FE, Ariey F, Robert V. The puberty of P. falciparum. Malar J. 2004;14:3-24. [ Links ]
6. Mendis K, Sina BJ, Marchesini P, Carter R. The neglected burden of P. vivaxmalaria. Am J Trop Med Hyg. 2001;64:S97-106. [ Links ]
7. Mckenzie F, Jeffery G, Collins W. P. vivax blood-stage dynamics. J Parasitol. 2002;88:521-35. [ Links ]
8. Bousema T, Drakeley C. Epidemiology and infectivity of Plasmodium falciparum and Plasmodium vivax gametocytes in relation to malaria control and elimination dynamics. Clin Microbiol Rev. 2011;24:377-410. [ Links ]
9. Engwerda C, Belnoue E, Grüner AC, Rénia L. Experimental model of cerebral en malaria. Curr Top Microbiol Immunol. 2005;297:103-43. [ Links ]
10. Collins WE, Jeffery GM. Retrospective examination of mosquito infection on humans infected with P. falciparum. Am J Trop Med Hyg. 2003;68:366-71. [ Links ]
11. Drakeley C, Sutherland C, Bousema JT, Sauerwein RW, Targett GA. The epidemiology of P. falciparum gametocytes: Weapons of mass dispersion. Trends Parasitol. 2006;22:424-30. [ Links ]
12. Price RN, Nosten F, Luxemburger C, ter Kuile FO, Paiphun L, Chongsuphajaisiddhi T, et al. Effects of artemisinin derivatives on malaria transmissibility. Lancet. 1996;347:1654-8. [ Links ]
13. Targett G, Drakeley C, Jawara M, von Seidlein L, Coleman R, Deen J, et al. Artesunate reduces but does not prevent post-treatment transmission of Plasmodium falciparum to Anopheles gambiae. J Infect Dis. 2001;183:1254-9. [ Links ]
14. Hommel M. Towards a research agenda for global malaria elimination. Malar J. 2008;7(Suppl.1):S1. [ Links ]
15. Kokwaro G. Ongoing challenges in the management of malaria. Malar J. 2009;8(Suppl.1):S2. [ Links ]
16. Global Malaria Programme. Malaria elimination: A field manual for low and moderate endemic countries.Geneva: WHO; 2007. [ Links ]
17. Hacer Retroceder la Malaria y Socios. Guía de monitoreo y evaluación VIH-sida, tuberculosis y malaria. Second edition. Ginebra; 2003. Fecha de consulta: 29 de marzo de 2011. Disponible en: http://www.theglobalfund.org/documents/me/M_E_Toolkit_es.pdf. [ Links ]
18. Organización Mundial de la Salud, Departamento Hacer Retroceder la Malaria. Malaria control today. Current WHO Recommendations. Working Document. Ginebra, 2005. p. 65. Fecha de consulta: 29 de marzo de 2011. Disponible en: http://www.who.int/malaria/docs/MCT_workingpaper.pdf. [ Links ]
19. Roll Back Malaria Partnership. Guidelines for core population-based indicators 2009. RBM/WG/2009/TP.1. Geneva: WHO; 2009. Fecha de consulta: 29 de marzo de 2011. Disponible en: http://www.rollbackmalaria.org/partnership/wg/wg_monitoring/docs/GuidelinesForCorePopulationFINAL9-20_Malaria.pdf. [ Links ]
20. World Health Organization. The African Summit on Roll Back Malaria. WHO/CDS/RBM/2000.17. Geneva: WHO; 2000. [ Links ]
21. Bedoya GE, Bedoya SA. Enganche y servidumbre por deudas en Bolivia. Oficina Internacional del Trabajo. Ginebra: OIT; 2005. p. 21-43. [ Links ]
22. Organización Panamericana de la Salud. Informe de la situación del paludismo en las Américas, 2008. Washington, D.C.: OPS; 2010. p. 31-2 y 72-8. [ Links ]
23. World Health Organization. Treatment of uncomplicated P. falciparummalaria en: Guidelines for the treatment of malaria. NLM classification: WC 770. Second edition. Geneve: WHO; 2010. p. 13-32. [ Links ]
24. Price RN, Tjitra E, Guerra CA, Yeung S, White JN, Anstey MN. Vivax malaria neglected and not benign. Am J Trop Med Hyg. 2007;77:79-87. [ Links ]
25. Dow GS, Gettayacamin M, Hansukjariya P, Imerbsin R, Komcharoen S, Sattabongkot J, et al. Radical curative efficacy of tafenoquine combination regimens in Plasmodium cynomolgi-infected Rhesus monkeys (Macaca mulatta). Malar J. 2011;10:212. [ Links ]
26. Gama BE, Lacerda MV, Daniel-Ribeiro CT, Ferreira-da-Cruz M de F. Chemoresistance of Plasmodium falciparum and Plasmodium vivax parasites in Brazil: consequences on disease morbidity and control. Mem Inst Oswaldo Cruz. 2011;106:159-66. [ Links ]
27. Giao PT, Vries PJ, Binh TQ, Nam NV, Kager PA. Early diagnosis and treatment of uncomplicated malaria and patterns of health seeking in Vietnam. Trop Med Int Health. 2005;10:919-25. [ Links ]
28. Organización Panamericana de la Salud. Plan estratégico regional contra la malaria en las Américas 2006-2010. Washington, D.C.: OPS; 2006. p. 27-9. [ Links ]
29. Parks W, Lloyd L. Planificación de la movilización y comunicación social para la prevención y el control del dengue, guía paso a paso. Ginebra: OMS; 2004. p. 5-11. [ Links ]














