Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Biomédica
versão impressa ISSN 0120-4157
Biomédica vol.35 no.4 Bogotá out./dez. 2015
https://doi.org/10.7705/biomedica.v35i4.2452
PRESENTACIÓN DE CASO
doi: http://dx.doi.org/10.7705/biomedica.v35i4.2452
1 Laboratorio de Micobacterias, Grupo de Investigación MICOBAC-UN, Departamento de Microbiología, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, D.C., Colombia
2 Dirección de Investigación, Fundación Universitaria Navarra, Neiva, Colombia
3 Unidad de Neurocirugía, Departamento de Cirugía, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, D.C., Colombia
Contribución de los autores:
Jaime Arias llevó a cabo los procedimientos quirúrgicos.
Liliana Sánchez hizo los análisis moleculares.
Martha I. Murcia interpretó los análisis moleculares.
Leonardo F. Jurado revisó la historia clínica y la literatura científica.
Todos los autores participaron en la escritura del manuscrito.
Recibido: 02/07/14; aceptado: 14/05/15
Cada año mueren alrededor de dos millones de personas a causa de la tuberculosis y se estima que un tercio de la población mundial está infectada con el bacilo que la causa, pero solo entre 5 y 10 % desarrolla la enfermedad. El riesgo de que la enfermedad progrese al estado activo depende de factores endógenos y exógenos. Las comunidades indígenas son un grupo con un alto riesgo de infectarse y enfermar de tuberculosis; además de factores como el aislamiento geográfico, el abandono social y cultural y la desnutrición, se han identificado en ellos polimorfismos genéticos que los hacen más propensos a la infección. La tuberculosis vertebral es la forma más destructiva de la enfermedad y representa cerca de la mitad de los casos de tuberculosis esquelética.
Se presenta el caso de un paciente indígena colombiano con tuberculosis vertebral y resultado negativo para HIV. El diagnóstico se basó en los hallazgos clínicos y en los estudios de imaginología, y se confirmó mediante la prueba molecular rápida Genotype MTBDR plus ® y de la reacción en cadena de la polimerasa PCR IS6110; el cultivo fue negativo a las 16 semanas de incubación.
Se discuten brevemente la patogénesis, el diagnóstico y el tratamiento, y se comentan algunos aspectos relacionados con la situación de la tuberculosis en las comunidades indígenas colombianas.
Palabras clave: Mycobacterium tuberculosis , tuberculosis, tuberculosis de la columna vertebral/diagnóstico, población indígena, Colombia.
doi: http://dx.doi.org/10.7705/biomedica.v35i4.2452
Pott´s disease in a Colombian indigenous man
Approximately 2 million people die each year from tuberculosis. One third of the world´s population is estimated to be infected with the tuberculosis bacillus, although only 5-10% will develop the disease in their lifetime. The disease progression risk depends on endogenous and exogenous factors. Indigenous communities are a high-risk group for infection and development of tuberculosis. In addition to factors such as geographical isolation, social and cultural neglect and malnutrition, susceptibility to genetic polymorphisms has been identified in them. Spinal tuberculosis is the most destructive form of the disease, which represents approximately half of all cases of skeletal tuberculosis.
The case of an HIV negative, indigenous Colombian man is presented. His diagnosis was done based on clinical and image findings, and it was confirmed with the rapid molecular assay Genotype MTBDRplus ® and IS6110 PCR.The culture in solid media was negative after 16 weeks.
We briefly discuss the pathogenesis, diagnosis and treatment. Finally, we comment on some aspects of the situation of tuberculosis among indigenous Colombian communities.
Key words: Mycobacterium tuberculosis ; tuberculosis; tuberculosis, spinal/diagnosis; indigenous population, Colombia.
doi: http://dx.doi.org/10.7705/biomedica.v35i4.2452
Al igual que los agentes que causan el paludismo y la lepra, Mycobacterium tuberculosis emergió en África hace unos 40.000 años y se expandió por el mundo con las migraciones humanas prehistóricas. Un hecho congruente con la larga evolución conjunta de huésped y patógeno, es que solo el 10 % de la población infectada desarrolla la enfermedad en algún momento de su vida, la mitad durante los primeros 18 meses a partir de la infección inicial y el otro 5 % durante el resto de su vida. En la mayoría de los infectados la condición se mantiene latente (1,2).
En el 2012, en el mundo se presentaron alrededor de 8,6 millones de casos nuevos de tuberculosis de todas las formas, la mayoría entre personas que viven en países de bajos recursos económicos, y 1,3 millones de personas murieron a causa de la enfermedad (160 muertes por hora) (3). En el 2011, Colombia reportó 12.701 casos de tuberculosis en todas las formas: 70 % de la forma pulmonar y 30 % de la extrapulmonar (Moreno E, Vera N. Colombia tuberculosis situation. International Congress: VI meeting of the SLAMTB 2012, Bucaramanga. Med UIS. 2012;(Supl.):19-20).
La frecuencia de tuberculosis esquelética varía, según los reportes, entre 1 y 11 % de todos los casos de la forma extrapulmonar, cuya presentación más común es el mal de Pott (50 %), seguida de la artritis extraaxial de grandes articulaciones (30 %), la osteomielitis (15 %) y la tenosinovitis (3 %) (4-6). El diagnóstico de la tuberculosis extrapulmonar no siempre es posible con los métodos convencionales, debido al lento crecimiento de la bacteria en los medios convencionales y a la naturaleza paucibacilar de las muestras, por lo que se requiere el uso de técnicas moleculares (7).
En Colombia, el 3,5 % de la población corresponde a las comunidades indígenas y los pueblos raizales, y el 10,3 % a afrodescendientes (8). Factores como la pobreza, el aislamiento geográfico, el abandono político, social y cultural, la discriminación, la desnutrición y el hacinamiento, hacen de estas minorías un grupo con gran riesgo de infectarse y enfermar de tuberculosis (9); además, los estudios genéticos han puesto en evidencia la existencia de polimorfismos genéticos que los hacen incluso más propensos a la infección (10).
Descripción del caso
Se trata de un hombre indígena de 51 años de edad perteneciente a la etnia nasa del departamento del Meta, que no tenía antecedentes reconocidos de enfermedad alguna, y se había desempeñado como agricultor y obrero de la construcción.
El paciente consultó por un cuadro clínico de dos años de evolución, aproximadamente, el cual se inició con dolor localizado entre las vértebras lumbares 1 a 3, no irradiado ni migratorio, de predominio vesperal y acompañado de diaforesis nocturna, episodios de escalofríos y fiebre subjetiva.
Cinco meses después del inicio de los síntomas, apareció en el área afectada por el dolor una lesión nodular y blanda de 5 cm por 5 cm, aproximadamente, sin cambios cutáneos ni lesiones satélites, cuyo tamaño aumentó progresivamente hasta alcanzar 8 cm por 12 cm; su centro presentaba signos de inflamación y una pequeña área de renitencia por donde espontáneamente comenzó a drenar un material amarillento y espeso, razón por la cual el paciente consultó en un centro de atención primaria donde le practicaron drenaje manual y le extrajeron 200 ml de material sanguinolento que no fue sometido a ningún estudio. Al paciente se le administró tratamiento antibiótico con vancomicina durante ocho días, seguido de 20 días con dicloxacilina y gentamicina, periodo en el que continuó con su quehacer diario.
En los cuatro meses siguientes, el paciente desarrolló paresia del miembro inferior izquierdo y la lesión lumbar reincidió hasta drenar un material similar al ya descrito; por este motivo, el paciente acudió nuevamente a consulta y se le practicó drenaje quirúrgico, lavado con solución salina y se le instaló un dispositivo de drenaje, pero no se hizo ningún estudio adicional. El paciente volvió a recibir el tratamiento antibiótico ya descrito, con el cual presentó mejoría parcial del dolor; sin embargo, los demás síntomas continuaron y la pérdida de peso se hizo evidente (10 kg).Terminado el tratamiento antibiótico, se le retiró el dispositivo de drenaje y, durante los tres meses siguientes, tuvo incapacidad y no pudo continuar con sus actividades laborales.
La lesión reapareció asociada esta vez a cifosis lumbar y lordosis derecha con vértice entre las vértebras lumbares 1 y 2, así como un empeoramiento del déficit neurológico en el miembro inferior izquierdo, ante lo cual el paciente consultó en otro centro asistencial.
Al ingresar en dicho centro, el paciente se encontraba en regulares condiciones generales y fue internado; se inició el tratamiento con oxacilina y vancomicina, y se le tomaron radiografías de columna en las que se evidenció la destrucción de las vértebras lumbares 1 y 2, hallazgo que se muestra en detalle en la tomografía (figura 1).
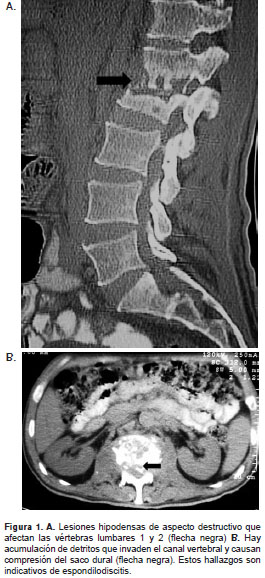
Dada su condición, fue remitido a una institución de mayor complejidad en Bogotá, donde se evaluaron su historia clínica, el manejo previo y las imágenes diagnósticas. Desde su ingreso se consideró el mal de Pott como posible diagnóstico, por lo que se consultó con los neurocirujanos. Estos evaluaron el caso y decidieron intervenir quirúrgicamente al paciente, con el fin de estabilizar la columna vertebral y tomar muestras para confirmar la etiología.
Se hizo una intervención por acceso anterior para lograr la descompresión medular y la estabilización instrumental de la columna, y se tomaron muestras que se enviaron al Laboratorio de Micobacterias de la Universidad Nacional de Colombia, donde se procesaron y se les aplicó la prueba Genotype MTBDR plus, cuyo resultado (disponible 24 horas después de la recepción de la muestra) confirmó la presencia de M. tuberculosis además de sensibilidad a la isoniacida y la rifampicina. La prueba de reacción en cadena de la polimerasa PCR IS6110 (secuencia de inserción presente en el complejo M. tuberculosis ) , también resultó positiva, en tanto que el cultivo fue negativo a las 16 semanas de incubación. Se utilizó, entonces, la estrategia de tratamiento breve bajo observación directa ( Directly Observed Treatment - Short Course , DOTS) sin corticosteroides, con la cual el paciente se recuperó satisfactoriamente sin ningún déficit neurológico.
Discusión
La tuberculosis es una enfermedad ligada a la pobreza, que afecta principalmente a adultos jóvenes en la edad productiva de sus vidas. La incidencia y la prevalencia exactas de la tuberculosis vertebral se desconocen en la mayoría de los países del mundo. Es de suponer que en países con alta carga de la enfermedad, la incidencia de la forma vertebral también sea alta.
Aproximadamente en el 10 % de los pacientes con tuberculosis extrapulmonar, hay compromiso del sistema esquelético. La columna vertebral es el sitio que con mayor frecuencia se ve afectado en estos casos, seguido por la cadera y la rodilla. En consecuencia, la tuberculosis vertebral corresponde a alrededor del 50 % de los casos de tuberculosis esquelética (7) y es la forma más peligrosa. El 95 % de los casos se presentan en países de bajos ingresos, y la enfermedad puede causar destrucción de las vértebras, deformidad vertebral y paresia o paraplejia por compresión de la médula espinal e, incluso, comprometer el sistema respiratorio debido a la eventual deformidad de la caja torácica (11). En un estudio adelantado en nuestro país durante diez años, del total de casos de tuberculosis, 3,5 % correspondían a la forma esquelética y, de estos, el 74 % se presentó en la columna vertebral (12).
La región torácica de la columna es la más frecuentemente afectada, seguida por la lumbar y la cervical. Los síntomas habituales incluyen fiebre, pérdida de peso, dolor de espalda, diaforesis nocturna y, en estadios avanzados, paresia de miembros inferiores y deformación vertebral (13); todos estos estuvieron presentes en este caso.
Para el diagnóstico, la resonancia magnética (RM) es la técnica más sensible y, la tomografía computadorizada (TC), la más específica (14). El análisis histopatológico de biopsias del sitio afectado, guiadas por imágenes, y el cultivo concomitante son el método de referencia para el diagnóstico de la enfermedad (7). Los medicamentos contra la tuberculosis son la piedra angular del manejo de la enfermedad. La cirugía puede contemplarse cuando hay abscesos de gran tamaño, cifosis grave o aparición de déficit neurológico (11), como en el caso que se presenta, o cuando no hay mejoría con el tratamiento médico. El diagnóstico y el tratamiento oportunos y adecuados son fundamentales para prevenir el daño neurológico permanente, así como para minimizar la posibilidad de deformidad vertebral.
La enfermedad se conoce comúnmente como mal de Pott, por Percival Pott, quien la describió en 1779 (15), principalmente en infantes y adolescentes. La condición se describe clásicamente como la destrucción del espacio discal y las vértebras adyacentes, así como de los demás elementos vertebrales, y la aparición y progresión de cifosis. Actualmente, se ha establecido que la enfermedad, mal o columna de Pott, es la infección tuberculosa de la columna vertebral, en tanto que se denomina paraplejia de Pott al daño neurológico secundario a la infección (16).
La tardía aparición de los síntomas y la demora en el diagnóstico son una constante en los casos de mal de Pott, sobre todo en los pacientes inmunocomprometidos, quienes tienden a presentar síntomas mucho más tardíamente debido a la disminución de la respuesta inflamatoria (17). En países como Colombia, la baja cobertura de los servicios de salud, evidente en la población general y más entre las minorías indígenas y afrodescendientes, que, además, tienen creencias ancestrales que condicionan la oportuna consulta médica, el diagnóstico y el manejo adecuado de las enfermedades, han convertido la enfermedad en un problema de salud pública (9).
Entre los factores que aumentan el riesgo de desarrollar tuberculosis y, por supuesto, el mal de Pott, están la pobreza, el hacinamiento, el analfabetismo, la desnutrición, el alcoholismo, el uso de drogas ilícitas, la diabetes mellitus, el tratamiento inmunosupresor y la infección por HIV (18), muchos de los cuales se presentan en las comunidades indígenas de Colombia.
El compromiso vertebral generalmente resulta de la diseminación hematógena de M. tuberculosis por los vasos del hueso esponjoso de las vértebras. El signo primario de infección es una lesión pulmonar o del sistema genitourinario, y la diseminación puede ocurrir por vía arterial o venosa, ya que la arteria que recorre el borde de cada vertebra de forma subcondral se deriva de las arterias vertebrales anterior y posterior, y dichas arcadas arteriales conforman un plexo vascular muy rico que favorece la diseminación del bacilo hacia las áreas alrededor de los discos; además, el plexo venoso de Batson, una red venosa libre de válvulas que permite el libre flujo de sangre en ambas direcciones, también se ha asociado a la patogenia de la enfermedad en estudios en animales. La diseminación de la bacteria por el sistema venoso intraóseo es la responsable de las principales lesiones internas. Cuando la enfermedad se presenta en múltiples sitios no contiguos, la diseminación también se produce por medio del sistema venoso (19).
La tuberculosis vertebral aparece inicialmente en la porción ántero-inferior de las vértebras y, posteriormente, se extiende y afecta también los discos, como sucedió en el presente caso, en el que se destruyeron dos vértebras contiguas y sus respectivos discos. En pacientes jóvenes, el disco intervertebral es el primer sitio que se ve afectado, pues cuenta con una rica irrigación. En pacientes de edad avanzada, debido a la poca irrigación del disco, el compromiso se presenta tardíamente. Generalmente, se afectan dos o más segmentos vertebrales, ya que el sistema de irrigación se bifurca en las arterias vertebrales para irrigar dos vértebras contiguas, situación esta que se evidenció en el caso aquí discutido (11,19).
Según los reportes, la incidencia de daño neuroógico en el mal de Pott fluctúa entre 23 y 76 %, y la extensión y las características del daño dependen de la presentación de la enfermedad (16). La paraplejia de Pott es la complicación más grave y devastadora de la tuberculosis vertebral. Las tres causas más frecuentes de su aparición son: 1) la compresión de la médula espinal por un absceso y tejido de granulación; 2) la compresión medular por secuestros óseos o por los bordes óseos posteriores debido a la cifosis, y 3) la estenosis del canal medular debido a la cifosis (11).
En su clásico informe sobre la paraplejia de Pott, Hodgson (20) describió tal condición en dos grupos de acuerdo con la actividad de la infección: la de inicio temprano y la de inicio tardío. La paraplejia de Pott de inicio temprano se suele presentar en adultos y se desarrolla en la fase activa de la tuberculosis vertebral, por lo que requiere tratamiento inmediato; es de buen pronóstico y se debe a la formación y acumulación de detritos y de tejido de granulación producto de la destrucción ósea, en el disco intervertebral. La de inicio tardío es una complicación neurológica que se desarrolla bastante después de que la enfermedad se ha curado, hasta dos o tres décadas después de la infección activa, y comúnmente se asocia con importantes deformidades vertebrales. En el caso de este paciente, el compromiso neurológico se debió a la compresión de la médula espinal por la acumulación de detritos y se desarrolló en la fase activa de la enfermedad, lo cual, además del adecuado enfoque diagnóstico y terapéutico, favoreció la curación de la enfermedad y la ausencia de secuelas neurológicas.
La progresión de la enfermedad es lenta. En la fase sintomática de la espondilitis tuberculosa, los síntomas son insidiosos e inicialmente inespecíficos; el malestar, la fiebre, la pérdida de apetito y de peso, así como la diaforesis nocturna, se presentan en alrededor de 20 a 30 % de los casos. La historia natural de la enfermedad puede extenderse a lo largo de meses o años, con un rango promedio de 4 a 11 meses (13). En el caso que se presenta aquí, transcurrieron cinco meses desde el inicio de los síntomas hasta la primera consulta y cerca de 18 hasta el diagnóstico exacto.
El diagnóstico del mal de Pott depende de los hallazgos clínicos y de los estudios imaginológicos (11). La confirmación etiológica requiere la demostración de la presencia de M. tuberculosis y el cultivo del material obtenido en la biopsia de la lesión (7). La PCR es un método útil para el diagnóstico de la tuberculosis vertebral (21). Se han reportado resultados positivos con la tinción de Ziehl-Neelsen y el cultivo, de hasta 52 y 83 %, respectivamente (7); sin embargo, en este paciente el estudio histológico no fue concluyente, y la tinción de Ziehl-Neelsen y el cultivo fueron negativos.
En este caso, además del enfoque diagnóstico acertado, se contó con el análisis molecular del tejido extraído en la cirugía (Genotype MTBDR plus), con el cual se confirmó la presencia del complejo M. tuberculosis en la muestra evaluada, y su sensibilidad a la isoniacida y la rifampicina, dada la ausencia de mutaciones en los genes rpoB , katG e inhA . El resultado estuvo disponible 24 horas después de la recepción de la muestra; la PCR IS6110 (secuencia de inserción presente en el complejo M. tuberculosis ) también fue positiva.
El análisis de la muestra mediante PCR ha demostrado ser de gran utilidad en el diagnóstico rápido de la tuberculosis vertebral. Esta técnica es capaz de detectar de uno a diez bacilos por centímetro cúbico de muestra y puede aplicarse virtualmente a cualquier espécimen (21,22). La PCR ofrece mayor rendimiento que la tinción de Ziehl-Neelsen y es mucho más rápida que el cultivo (7,21), situación que fue evidente en el caso aquí reportado.
Aunque siempre ha existido controversia sobre la aplicación del tratamiento quirúrgico para la tuberculosis vertebral, se sabe que juega un papel fundamental en casos de compresión medular y grave deformación vertebral. No obstante, es un hecho que no todos los casos necesitan cirugía para lograr una adecuada curación (23). En una revisión de la base de datos de Cochrane, se encontró una evaluación de la utilidad de la cirugía rutinaria acompañada de tratamiento antituberculoso para la tuberculosis vertebral, en la cual se concluyó que no había evidencia suficiente que apoyara el manejo quirúrgico en todos los casos (24).
En los países de bajos ingresos, la radiografía simple sigue siendo el estudio imaginológico esencial en la evaluación de la columna vertebral. La radiografía simple de columna es capaz de identificar cambios en el 99 % de los casos de tuberculosis vertebral; sin embargo, tiene la desventaja de que no evidencia los cambios de la enfermedad en sus estadios tempranos (11,14,19). La TC, en cambio, es capaz de detectar anormalidades en las fases tempranas de la enfermedad (14). El patrón de destrucción ósea puede adoptar diferentes formas: es fragmentario en el 47 % de los casos, osteolítico en el 34 %, localizado y esclerótico en el 10 % y subperióstico en el 30 % (14). La RM es la técnica de elección para el estudio de la tuberculosis vertebral, pues es más sensible que la radiografía simple y que la TC. Cuando existe compromiso neurológico, la RM revela su etiología y es útil para detectar tuberculomas intramedulares o extramedulares, así como cavitación de la médula espinal, edema y eventuales lesiones focales no contiguas (11,19).
El tratamiento combinado con cuatro medicamentos contra la tuberculosis debe iniciarse tan pronto como sea posible; muchas veces se inicia ante la sospecha clínica y con base en los estudios de imaginología, antes de la confirmación etiológica (11). La duración total del tratamiento y la cantidad de medicamentos que deben emplearse, han sido objeto de controversia. El Ministerio de Salud colombiano recomienda una fase inicial de dos meses con isoniacida, rifampicina, pirazinamida y etambutol durante seis días a la semana, seguida de una fase de cuatro meses con rifampicina e isoniacida tres veces a la semana. La American Thoracic Society (25) recomienda un esquema terapéutico de seis meses para adultos y de 12 meses para niños. La British Thoracic Society (26) recomienda el esquema de seis meses, independientemente de la edad. Aunque la mayoría de médicos tratantes considera que seis meses son adecuados para el tratamiento de la tuberculosis vertebral, algunos recomiendan esquemas de 12 o 24 meses, hasta que se evidencie radiológicamente la curación de la enfermedad (11). No existe consenso sobre el uso de corticosteroides contra la tuberculosis vertebral, excepto en los casos de aracnoiditis tuberculosa y de tuberculosis vertebral no ósea (27). En el presente caso se administró el esquema antituberculoso establecido en la norma de nuestro país y, aunque el tratamiento no incluyó corticoesteroides, se logró una curación exitosa, además de una notable mejoría de la condición general del paciente (ganancia de peso, marcha sin alteraciones y ausencia de síntomas neurológicos).
Alrededor de 400 grupos indígenas diferentes habitan en América Latina y el Caribe, y representan más del 10 % de la población de esta región. Con excepción de Uruguay, en cada país se hablan varias lenguas nativas (en algunos siete y en otros hasta 200) (28). En Bolivia, más del 70 % de la población es indígena (29), en tanto que, según el censo general del 2005, en Colombia residen 87 pueblos indígenas que representan el 3,43 % de la población, es decir, 1´392.623 indígenas (8). Aunque las políticas estatales establecen que la salud de las comunidades indígenas es una prioridad de explícita preocupación (29), los estudios llevados a cabo en algunos pueblos indígenas de Colombia muestran la complicada situación que atraviesan en materia de atención y promoción de la salud, y de prevención de la enfermedad, así como de seguridad alimentaria y nutricional (30). Para nombrar solo un par de indicadores, el índice de necesidades básicas insatisfechas en las comunidades indígenas es de 57 % (promedio nacional, 27 %) y el analfabetismo en mayores de 15 años alcanza el 71,3 % (31). En un análisis del Banco Interamericano de Desarrollo, se llegó a resultados contradictorios y se concluyó que entre los 21 países evaluados Colombia es el que mejor incluye y favorece a los indígenas en materia de diversidad cultural, identidad, territorios, jurisdicción, autonomía, recursos naturales, participación, idioma, salud, educación e impacto en proyectos de desarrollo (32).
La situación específica de la tuberculosis es preocupante en prácticamente todos los pueblos indígenas de América Latina. En Paraguay, por ejemplo, se han informado tasas de incidencia de la tuberculosis en los pueblos indígenas de hasta 392 por 100.000 habitantes (33). En nuestro país se han registrado prevalencias de 2.646 por 100.000 habitantes en el pueblo kogui, una de las cuatro etnias del departamento de Magdalena, y de 172 por 100.000 habitantes en pueblos indígenas amazónicos (30).
El Estado reconoce la desigualdad de los pueblos indígenas frente a la cobertura de atención y la atribuye, entre otras causas, a las dificultades de acceso geográfico a las comunidades por parte de los profesionales de la salud, el aseguramiento incompleto por falta del documento de identificación personal o por la existencia de contratos inadecuados con las aseguradoras y las barreras para conciliar la medicina ancestral indígena con la actual (29,30).
Como se mencionó al principio, el paciente de este caso pertenece a la etnia nasa, una de las cuatro que habitan el territorio del departamento del Meta. Dadas las desventajas de las comunidades indígenas en materia de salud en el país, es fácil inferir las causas de la demora para el diagnóstico oportuno y el manejo adecuado de la enfermedad en este caso.
Además de los factores ya discutidos, se sabe de la existencia de polimorfismos genéticos que confieren propensión a la infección y el desarrollo de la enfermedad tuberculosa, y de otras infecciosas y no infecciosas, los cuales se han detectado en la población indígena y la negra (10,34,35).
Consideraciones finales
Sin duda, el pronóstico del mal de Pott está condicionado por la prontitud del diagnóstico y la aplicación oportuna de un tratamiento adecuado.
Se requiere un alto índice de sospecha para diagnosticar la enfermedad y el manejo quirúrgico es de gran ayuda en casos avanzados. El control de la transmisión de la tuberculosis es la única vía efectiva para prevenir la forma vertebral. Para el control de la enfermedad y su eventual eliminación, sobre todo en las comunidades indígenas, se precisa que los países fortalezcan sus sistemas de vigilancia, información y acceso a la salud, y que todos los sectores involucrados coordinen sus acciones en aras de acabar con la pobreza y la desigualdad. Los estamentos gubernamentales, la sociedad civil, el sector privado y las comunidades afectadas por la tuberculosis, son piezas clave en el desarrollo de un programa que asegure el acceso universal a las estrategias de prevención, diagnóstico y tratamiento de todas las formas de tuberculosis.
Los autores declaramos no tener ningún conflicto de intereses.
La realización del presente trabajo no requirió financiación alguna.
Correspondencia:
Leonardo F. Jurado, Dirección de Investigación, Fundación Universitaria Navarra, Calle 10 N° 6-41, piso 1, Neiva, Colombia. Teléfono: (+578) 874 0089, extensión 102 investigacion@uninavarra.edu.co
1. Karlsson E, Kwiatkowski D, Sabeti P. Natural selection and infectious disease in human populations. Nat Rev Gen. 2014;15:379-93. http://dx.doi.org/10.1038/nrg3734 [ Links ]
2. Andrews JR, Noubary F, Walensky RP. Risk of progression to active tuberculosis following reinfection with Mycobacterium tuberculosis . Clin Infect Dis. 2012;54:784-91. http://dx.doi.org/10.1093/cid/cir951 [ Links ]
3. World Health Organization. Global tuberculosis report 2013. Geneva. Fecha de consulta: 20 de febrero de 2014. Disponible en: http://www.who.int/tb/publications/global_report/en/. [ Links ]
4. Walker G. Failure of early recognition of skeletal tuberculosis. Brit Med J. 1968;1:682-3. [ Links ]
5. Gardam M, Lim S. Mycobacterial osteomyelitis and arthritis. Infect Dis Clin North Am. 2005:4;819-30. http://dx.doi.org/10.1016/j.idc.2005.07.008 [ Links ]
6. Vardhan V, Yanamandra U. Diagnosis of osteoarticular tuberculosis. Ind J Rheumatol. 2011;6:87-94. http://dx.doi.org/10.1016/S0973-3698(11)60038-1 [ Links ]
7. Norbis L, Alagna R, Tortoli E, Codecasa L, Migliori G, Cirillo D. Challenges and perspectives in the diagnosis of extrapulmonary tuberculosis. Expert Rev Anti Infect Ther. 2014;12:633-47. http://dx.doi.org/10.1586/14787210.2014.899900 [ Links ]
8. Departamento Administrativo Nacional de Estadística. Dirección de Censos y Demografía: Colombia, una nación multicultural. Su diversidad étnica. Colombia, 2007. Fecha de consulta: 10 de abril de 2014. Disponible en: https://www.dane.gov.co/files/censo2005/etnia/sys/colombia_nacion.pdf. [ Links ]
9. Hernández JM, Dávila VL, Martínez LM, Restrepo L, Grajales DC, Toro AE, et al . Tuberculosis in indigenous communities of Antioquia, Colombia: Epidemiology and beliefs. J Immigr Minor Health. 2013;15:10-6. http://dx.doi.org/10.1007/s10903-012-9688-1 [ Links ]
10. Yim JJ, Selvaraj P. Genetic susceptibility in tuberculosis. Respirology. 2010;15:241-56. http://dx.doi.org/10.1111/j.1440-1843.2009.01690.x [ Links ]
11. Kumar R, Singh D. Spinal tuberculosis: A review. J Spinal Cord Med. 2011;34:440-54. http://dx.doi.org/10.1179/2045772311Y.0000000023 [ Links ]
12. López MA, Barrios EG, Uribe A, Toro A, López JE. Perfiles epidemiológico y clínico de la tuberculosis osteoarticular: estudio observacional en el Hospital Universitario San Vicente de Paúl, de Medellín, 1994-2004. Iatreia. 2005;18: 279-88. [ Links ]
13. Fuentes M, Gutiérrez L, Ayala O, Rumayor M, del Prado N. Tuberculosis of the spine. A systematic review of case series. Int Orthop. 2012;36:221-31. http://dx.doi.org/10.1007/s00264-011-1414-4 [ Links ]
14. Moore S, Rafii M. Imaging of musculoskeletal and spinal tuberculosis. Radiol Clin North Am. 2001;39:329-42. http://dx.doi.org/10.1016/S0033-8389(05)70280-3 [ Links ]
15. Pott P, Johnson J. Remarks on that kind of palsy of the lower limbs, which is frequently found to accompany a curvature of the spine, and is supposed to be caused by it. London: Printed for J. Johnson; 1779. [ Links ]
16. Moon MS, Moon JL, Moon YW, Kim SS, Kim SS, Sun DH, et al . Pott´s paraplegia in patients with severely deformed dorsal or dorsolumbar spines: Treatment and prognosis. Spinal Cord. 2003;41:164-71. http://dx.doi.org/10.1038/sj.sc.3101366 [ Links ]
17. Jurado LF, Murcia MI, Hidalgo P, Leguizamón JE, González LR. Diagnóstico genotípico y fenotípico de tuberculosis ósea y miliar en un paciente positivo para HIV en Bogotá, Colombia. Biomédica. 2015;35:8-15. http://dx.doi.org/10.7705/biomedica.v35i1.2275 [ Links ]
18. McLain RF, Isada C. Spinal tuberculosis deserves a place on the radar screen. Cleve Clin J Med. 2004;71:543-9. http://dx.doi.org/10.3949/ccjm.71.7.537 [ Links ]
19. Moon MS. Tuberculosis of spine: Current views in diagnosis and management. Asian Spine J. 2014;8:97-111. http://dx.doi.org/10.4184/asj.2014.8.1.97 [ Links ]
20. Hodgson AR, Yau A. Pott´s paraplegia: A classification based upon the living pathology. Paraplegia. 1967;5:1-16. http://dx.doi.org/10.1038/sc.1967.2 [ Links ]
21. Singh U, Bhanu V, Suresh N, Arora J, Rana T, Seth P. Utility of polymerase chain reaction in diagnosis of tuberculosis from samples of bone marrow aspirate. Am J Trop Med Hyg. 2006;75:960-3. [ Links ]
22. Jurado LF, Palacios DM, Álvarez J, Baldión M, Campos G. Diagnóstico patológico y molecular de un caso de tuberculosis laríngea primaria en un médico. Biomédica. 2014;34:15-20. http://dx.doi.org/10.7705/biomedica.v34i1. 1624 [ Links ]
23. Varatharajah S, Charles YP, Buy X, Walter A, Steib JP. Update on the surgical management of Pott´s disease. Orthop Traumatol Surg Res. 2014;100:229-35. http://dx.doi.org/10.1016/j.otsr.2013.09.013 [ Links ]
24. Jutte PC, van Loenhout-Rooyackers JH. Routine surgery in addition to chemotherapy for treating spinal tuberculosis. Cochrane Database Syst Rev. 2006;1:CD004532. http://dx.doi.org/10.1002/14651858.CD004532.pub2 [ Links ]
25. Bass JB, Farer LS, Hopewell PC, O´Brien R, Jacobs RF, Ruben F, et al . Treatment of tuberculosis and tuberculosis infection in adults and children. American Thoracic Society and the Centers for Disease Control and Prevention. Am J Respir Crit Care Med. 1994;149:1359-74. http://dx.doi.org/10.1164/ajrccm.149.5.8173779 [ Links ]
26. Joint Tuberculosis Committee of the British Thoracic Society. Chemotherapy and management of tuberculosis in the United Kingdom: Recommendations 1998. Thorax. 1998;53:536-48. http://dx.doi.org/10.1136/thx.53.7.536 [ Links ]
27. Hristea A, Constantinescu RV, Exergian F, Arama V, Besleaga M, Tanasescu R. Paraplegia due to non-osseous spinal tuberculosis: Report of three cases and review of the literature. Int J Infect Dis. 2008;12:425-9. http://dx.doi.org/10.1016/j.ijid.2007.12.004 [ Links ]
28. Montenegro RA, Stephens C. Indigenous Health 2. Indigenous health in Latin America and the Caribbean. Lancet. 2006;367:1859-69. http://dx.doi.org/10.1016/S0140-6736(06)68808-9 [ Links ]
29. Organización Panamericana de la Salud. Equidad en salud para las minorías étnicas en Colombia. Colombia 2007. Fecha de consulta: 10 de abril de 2014. Disponible en: http://www.col.ops-oms.org/publicaciones/equidad%20en%20salud.pdf. [ Links ]
30. Ministerio de la Protección Social. Tuberculosis en los pueblos indígenas de Colombia: el reto de la prevención y control. Colombia 2007. Fecha de consulta: 10 de abril de 2014. Disponible en: http://www.col.ops-oms.org/publicaciones/tuberculosis.pdf. [ Links ]
31. Departamento Nacional de Planeación. Plan Nacional de Desarrollo 2010-2014. Prosperidad para todos. Colombia 2011. Fecha de consulta: 10 de abril de 2014. Disponible en: https://www.dnp.gov.co/LinkClick.aspx?fileticket=u5i1XxlpFJA%3D&tabid=1238. [ Links ]
32. Zamudio T. Calidad legislativa indígena en América Latina. Washington, D.C.: Banco Interamericano de Desarrollo; 2003. Fecha de consulta: 10 de abril de 2014. Disponible en: http://www.indigenas.bioetica.org/leyes/BID.pdf. [ Links ]
33. Hurtado AM, Hill KR, Rosenblatt W, Bender J, Scharmen T. Longitudinal study of tuberculosis outcomes among immunologically naive Ache natives of Paraguay. Am J Phys Anthropol. 2003;121:134-50. http://dx.doi.org/10.1002/ajpa.10228 [ Links ]
34. Terán-Escandón D, Terán-Ortiz L, Camarena-Olvera A, González-Ávila G, Vaca-Marín MA, Granados J, et al . Human leukocyte antigen-associated susceptibility to pulmonary tuberculosis: Molecular analysis of class II alleles by DNA amplification and oligonucleotide hybridization in Mexican patients. Chest. 1999;115:428-33. http://dx.doi.org/10.1378/chest.115.2.428 [ Links ]
35. Goldfeld AE, Delgado JC, Thim S, Bozon MV, Uglialoro AM, Turbay D, et al . Association of an HLA-DQ allele with clinical tuberculosis. JAMA. 1998;279:226-8. http://dx.doi.org/10.1001/jama.279.3.226 [ Links ]













