La leptospirosis es una zoonosis causada por espiroquetas patógenas del género Leptospira y se considera una enfermedad reemergente de distribución mundial. La infección en humanos ocurre por contacto directo o indirecto con orina o tejidos contaminados de animales infectados, como roedores, animales de granja y mamíferos pequeños, o por contacto con agua o suelo contaminados con la orina de estos animales 1-4.
Alrededor del mundo se reportan más de 500.000 casos de leptospirosis grave cada año, con una incidencia de 0,1 a 1 por cada 100.000 habitantes en climas templados y de 10 a 100 por cada 100.000 habitantes en climas tropicales 5,6. En Colombia, la incidencia reportada en el 2014 fue de 1,7 por 100.000 habitantes y la seroprevalencia en zonas de alto riesgo es de 12,5 a 47 % según diferentes estudios 7-15.
La enfermedad se presenta en forma leve en 90 a 95 % de los casos y, de forma grave, en 5 a 10 % 7. Las manifestaciones clínicas incluyen fiebre, cefalea, mialgias, enrojecimiento de los ojos, náuseas, vómito e ictericia. Las principales complicaciones son el daño renal agudo, el compromiso pulmonar y la falla hepática. La mortalidad en los casos graves es del 10 % y, si se presenta con síndrome de Weil, fluctúa entre 5 y 40 %, en tanto que con hemorragia alveolar es mayor de 50 % 1,16.
Aunque se trata de una enfermedad claramente reconocida, se considera que hay subregistro, debido a que las manifestaciones clínicas en la fase inicial son inespecíficas y similares a las de otras enfermedades tropicales febriles, a la poca disponibilidad de pruebas diagnósticas y a que no suscita la sospecha clínica en el personal médico 2-4,7,17-19.
El propósito de este estudio fue describir las características sociodemográficas y clínicas, y el desenlace de la enfermedad en pacientes hospitalizados con leptospirosis, con el fin de mejorar el índice de sospecha clínica entre los médicos, promover un diagnóstico temprano y, en lo posible, incidir en el desenlace de la enfermedad en los pacientes.
Materiales y métodos
Se llevó a cabo un estudio descriptivo retrospectivo en cuatro hospitales de alta complejidad de Medellín, Colombia. Se incluyeron pacientes de todas las edades con diagnóstico clínico de leptospirosis y prueba de inmunoglobulina M (IgM) positiva contra Leptospira spp. (IgM ELISA-PanBio(r), BioMérieux), atendidos en las instituciones incluidas en el estudio, entre enero de 2008 y diciembre de 2013. Se excluyeron los pacientes con información insuficiente sobre las variables evaluadas.
Se registraron las variables sociodemográficas, las manifestaciones clínicas, los resultados de laboratorio, el tratamiento antibiótico, la estancia hospitalaria y las muertes. Se definió el daño renal agudo en cualquier momento de la evolución, según los criterios de la Acute Kidney Injury Network20. El compromiso pulmonar se definió como la presencia de alteración pulmonar en cualquier momento de la evolución según los registros de la historia clínica y se clasificó como derrame pleural, infiltrados intersticiales, infiltrados alveolares, síndrome de dificultad respiratoria aguda y hemorragia alveolar. En ausencia de otra explicación, dicho síndrome se definió por la presencia de hipoxemia e infiltrados alveolares en los cuatro cuadrantes. La falla hepática se definió como la elevación de los niveles de transaminasas (INR>1,5) y encefalopatía en cualquier momento de la evolución en ausencia de enfermedad hepática crónica. El síndrome de Weil se definió como la presencia de daño renal agudo y elevación de los niveles de bilirrubinas 21.
Los datos se analizaron con herramientas de estadística descriptiva, como la media con desviación estándar (DE), y valores mínimos y máximos para las variables cuantitativas. En el caso de las variables cualitativas, se utilizaron las frecuencias absolutas y relativas. Se empleó el programa SPSS 17.0(r). El proyecto fue aprobado por el Comité de Ética de la Escuela de Ciencias de la Salud de la Universidad Pontificia Bolivariana y por los comités de investigación de las instituciones de salud participantes.
Resultados
Se incluyeron 119 pacientes en el estudio. La edad promedio fue de 35,4 años (DE=18,5, rango de 5 a 81 años); 95 pacientes (79,8 %) eran hombres, 65 (58 %) provenían del área rural y 43 (34 %) procedían de Medellín. En 5,6 % de los casos no se registró la procedencia. Las ocupaciones más comunes fueron las de estudiante, agricultor, operario y ama de casa (cuadro 1).
Cuadro 1 Características demográficas y clínicas de los pacientes con leptospirosis atendidos en hospitales de Medellín, Colombia
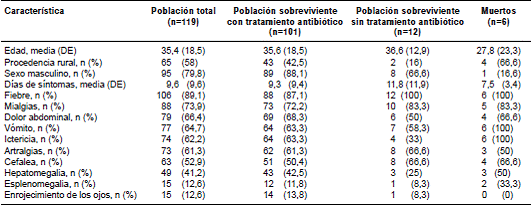
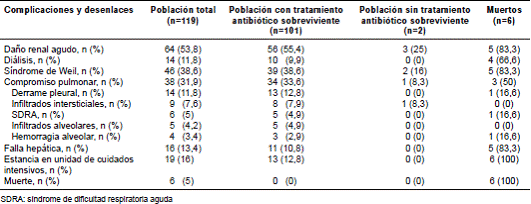
En los exámenes de laboratorio, las alteraciones más frecuentes fueron la trombocitopenia en 57 pacientes (47 %), la elevación de al menos una transaminasa (ALT>41 IU/L o AST>38 IU/L) en 96 pacientes (82,1 %), la elevación de la bilirrubina total (>1,3 mg/dl) en 77 pacientes (67,5 %) y la elevación de la creatinina (por encima de 1,2 mg/dl) en 61 pacientes (52,6 %). El valor promedio de la aspartato aminotransferasa (AST) fue de 207 IU/L (DE=730), el de la alanina transaminasa (ALT), de 162 IU/L (DE=354), el de la bilirrubina total, de 7,2 mg/dl (DE=11,3), y el de la creatinina, de 2,4 mg/dl (DE=2,6). Las alteraciones en el análisis citoquímico de orina fueron la proteinuria (48,7 %), la hematuria (42,9 %) y la piuria (41,2 %). Las principales complicaciones y resultados observados en los pacientes con leptospirosis se presentan en el cuadro 2.
Cuadro 2 Complicaciones y desenlaces en pacientes con leptospirosis atendidos en hospitales de Medellín, Colombia
Ciento ocho pacientes (90,8 %) recibieron tratamiento antibiótico durante 9,5 días (DE=4,1), en promedio. Los antibióticos utilizados con mayor frecuencia fueron ceftriaxona (29,4 %), penicilina cristalina (10,1 %), doxiciclina (10,1 %), la combinación de piperacilina y tazobactam (8,4 %), la de ampicilina y sulbactam (7,6 %) y la de ceftriaxona y doxiciclina (7,6 %). No se reportó la reacción de Jarisch-Herxheimer como efecto secundario en ninguno de los pacientes.
Diecinueve pacientes (16 %) requirieron manejo en la unidad de cuidados intensivos; 14 (11,8 %) requirieron asistencia respiratoria mecánica y 13 (10,9 %) requirieron tratamiento con vasopresores. El tiempo promedio de estancia en la unidad de cuidados intensivos fue de 11,1 días (DE=10) y la duración de la hospitalización fue de 20,7 días (DE=17,3).
Durante la hospitalización fallecieron seis pacientes (5 %), 66 % de los cuales procedía del área rural. La duración promedio de los síntomas en este grupo de pacientes fue de 7,5 días (DE=3,5) y todos presentaron fiebre, ictericia y vómito. En el examen físico, tres de estos pacientes (50 %) presentaron hepatomegalia, dos de ellos (33 %), esplenomegalia y ninguno presentó enrojecimiento de los ojos. Las principales complicaciones asociadas a la infección en los pacientes que fallecieron fueron el daño renal agudo en cinco de ellos (83 %), tratado con diálisis en cuatro (66 %), en tanto que la falla hepática se presentó en cinco pacientes (83 %), el síndrome de Weil también en cinco (83 %) y el compromiso pulmonar en 50 % de ellos (un paciente con hemorragia alveolar, uno con síndrome de dificultad respiratoria aguda y uno con derrame pleural). Todos los pacientes fallecidos recibieron tratamiento antibiótico: dos con cefotaxime, otro con meropenem, otro con la combinación de piperacilina y tazobactam más doxiciclina, otro con piperacilina y tazobactam, y otro con un antibiótico sin actividad contra Leptospira spp., cuya administración se inició, en promedio, a los 14,5 días (DE=10,8) del inicio de los síntomas y se mantuvo durante 8,5 días (DE=4,7), en promedio. Todos estos pacientes ingresaron a la unidad de cuidados intensivos, y requirieron manejo con vasopresores y asistencia respiratoria mecánica. Cinco fallecieron por falla orgánica múltiple y uno por falla hepática fulminante.
Discusión
Este estudio incluyó 119 pacientes hospitalizados con diagnóstico de leptospirosis, en quienes se encontró una mayor frecuencia de complicaciones, especialmente falla hepática y síndrome de Weil, y una mortalidad general similar a la reportada en Colombia, pero inferior a la informada en algunas series de casos en otros países 22-29. Se encontró, además, que cerca del 10 % de los pacientes no recibió tratamiento antibiótico a pesar de encontrarse hospitalizado.
La gravedad de la enfermedad se ha relacionado con la infección por la serovariedad icterohaemorrhagiae, la cual se ha asociado con mayor frecuencia al compromiso hepático y renal 5,23,25,30, principales complicaciones observadas en la población de estudio. Sin embargo, esta no ha sido la serovariedad más frecuente en el departamento de Antioquia. En el Urabá antioqueño se ha reportado el predominio de la serovariedad grippotyphosa, mientras que en el centro del departamento se ha registrado el predominio del serotipo pomona9,12.
La gran frecuencia de complicaciones, especialmente de la falla hepática, también puede explicarse por el tipo de población incluida, es decir, pacientes hospitalizados en centros de referencia, la mayoría de ellos en hepatología.
Aunque la frecuencia de complicaciones fue superior a la descrita en la mayoría de las series, la mortalidad no excedió la informada en otros estudios colombianos y en el Sistema Nacional de Vigilancia en Salud Pública (1,5 a 5 %) 6,15,18,22,24,31, y fue inferior a la reportada en las series de casos en otros países (7 a 22 %) 23-29,32,33. Esta disociación entre una mayor frecuencia de complicaciones y una menor mortalidad es difícil de explicar, especialmente si se tiene en cuenta el gran número de pacientes que presentó síndrome de Weil, complicación asociada con una mayor mortalidad 32-34. En este estudio, el intervalo entre el inicio de los síntomas, el diagnóstico de la enfermedad y el inicio temprano del tratamiento antibiótico fue corto, lo cual se ha asociado con una menor mortalidad 26,35. Sin embargo, otros factores relacionados con las serovariedades infecciosas, las condiciones de base de los pacientes, la respuesta inmunitaria del huésped o la calidad de la atención prestada, no pueden descartarse como explicación para la disociación entre la mayor frecuencia de complicaciones y una menor mortalidad.
Existe controversia con respecto al tratamiento antibiótico, pues la mayoría de los casos de leptospirosis aguda se resuelven espontáneamente. Algunos estudios sugieren que, en pacientes con enfermedad grave, la administración temprana de antibióticos se asocia con una reducción en la duración de la enfermedad y en las tasas de mortalidad 36-38. Por el contrario, en una revisión sistemática de la literatura científica no se demostraron los beneficios del tratamiento antibiótico en la reducción de la mortalidad 39. El 10 % de los pacientes de la serie de casos del presente estudio no recibió tratamiento antibiótico, y en dicho grupo no hubo un desenlace fatal. Sin embargo, este es un estudio descriptivo y, por lo tanto, puede haber sesgos en cuanto a las razones por las cuales este grupo de pacientes no recibió antibióticos, por ejemplo, una menor gravedad de la enfermedad.
Este estudio tiene varias limitaciones, pues su diseño retrospectivo favorece los sesgos de información y selección (solo se incluyeron pacientes hospitalizados). Además, el diagnóstico no fue confirmado con una prueba diferente a la de detección de IgM para Leptospira interrogans. La carencia de pruebas de aglutinación microscópica impidió contar con la identificación de las serovariedades, información necesaria para explicar el comportamiento clínico de la enfermedad.
La leptospirosis en esta población de pacientes hospitalizados tuvo manifestaciones clínicas y complicaciones similares a las reportadas en la literatura científica, con diferencias en el tipo de compromiso pulmonar. Sin embargo, se requiere más información para aclarar si este comportamiento obedece a variaciones geográficas en las serovariedades de L. interrogans, la virulencia del germen, la hospitalización de pacientes con formas menos graves de la enfermedad o las diferencias en la oportunidad y la calidad del tratamiento.
En conclusión, la leptospirosis puede confundirse fácilmente con otras enfermedades infecciosas febriles debido a lo inespecífico y diverso de sus manifestaciones, por eso, es importante mejorar el índice de sospecha clínica de esta enfermedad en la práctica médica, con el fin de diagnosticarla tempranamente e incidir favorablemente en su desenlace.














