La mortalidad materna es un indicador de justicia social y calidad de la atención en salud. La muerte de la madre durante el embarazo, el parto o el puerperio es una tragedia que afecta las posibilidades de supervivencia del recién nacido y el futuro de los otros hijos. Cada año, aproximadamente 14 millones de mujeres sufren de hemorragia posparto y, de ellas, unas 125.000 fallecen por falta de tratamiento oportuno y adecuado 1. Después de la atonía uterina, las laceraciones del canal del parto son la principal (20 %) causa de hemorragia después del parto 2.
La elección de la modalidad terapéutica depende de la etiología, y su aplicación organizada y protocolizada es la intención de las diferentes guías de manejo 3-5. Entre las opciones de tratamiento está la obliteración del flujo sanguíneo a los órganos pélvicos (útero o vagina) mediante la ligadura de los vasos específicos o la oclusión endovascular; este último procedimiento mediante guía angiográfica fue descrito hace más de 40 años 6 y, desde entonces, demostró seguridad y eficacia en casos seleccionados 7,8. A pesar de la evidencia creciente de su efectividad 7 y de la mayor disponibilidad de salas de hemodinamia en las ciudades intermedias, el reporte de su uso en Latinoamérica es escaso 9-11.
En este trabajo, se describe la experiencia del manejo intervencionista percutáneo de la hemorragia posparto en un hospital de alta complejidad del suroccidente colombiano, con énfasis en su aplicación en mujeres con desgarros del canal del parto como su causa.
Materiales y métodos
Se trató de un estudio de corte transversal, retrospectivo y del tipo de serie de casos, basado en el registro institucional de las pacientes atendidas en la Fundación Valle del Lili, Cali, Colombia, entre el 1º de enero del 2011 y el 31 de octubre del 2016, que tuvieron diagnóstico de hemorragia posparto y fueron sometidas a una intervención vascular percutánea.
En el protocolo institucional del manejo de la hemorragia posparto, la oclusión endovascular de los vasos pélvicos se usa en mujeres con laceraciones del canal del parto que no sean rápida y eficazmente controladas mediante sutura, o cuando los hematomas retroperitoneales no pueden ser controlados durante la cirugía.
Método de intervención vascular percutáneo
Bajo anestesia local y por punción femoral unilateral, se practica un aortograma abdominal con un catéter Pigtail 5 FTM™ (Cordis, Tipperary, Irlanda) e inyecciones selectivas en las arterias iliacas. En las ramas anterior y posterior de las arterias iliacas internas, se introduce de manera secuencial un catéter Cobra 2 4FRTM™ (Terumo Corporation, Shibuya-ku, Japón) y se obtienen angiogramas selectivos hasta identificar el vaso fuente del sangrado. Se avanza la guía hidrofílica Aquatrak™ (Cordis, Amstenrade, Holanda) hasta la arteria fuente del sangrado, y se procede a producir la embolia con torpedos de Gelfoam™ (Baxter, Hayward, Estados Unidos) o con espirales (TornadoTM embolization coil. Cook Medical, Bjaeverskov, Dinamarca) de entre 1 y 3 mm.
Por último, se retira el introductor femoral y se ejerce presión continua sobre la arteria durante 10 minutos, y la paciente se traslada a la unidad de cuidados intensivos obstétricos.
Resultados
En el periodo de estudio se encontraron 430 pacientes con diagnóstico de hemorragia posparto, de las cuales 11 fueron sometidas a ‘embolización’ de los vasos pélvicos. La mayoría (8 de los 11 casos) eran nulíparas, con una mediana de edad de 23,2 años, todas con embarazos a término. Solo cinco asistieron a control prenatal. Diez mujeres tuvieron parto vaginal y, en todas ellas, la causa de la hemorragia fue la laceración del canal del parto y, en un caso, apareció un hematoma pélvico después de la cesárea (cuadro 1).
Cuadro 1 Características clínicas de las pacientes con hemorragia posparto
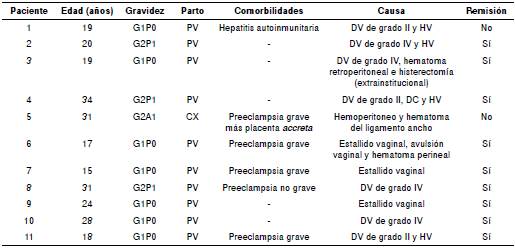
G: gravidez; P: partos; A: abortos; PV: parto vaginal; CX: cesárea; DV: desgarro vaginal; DC: desgarro del cuello uterino; HV: hematoma vaginal
La mayoría (9 casos, 82 %) fue remitida por otras instituciones de menor nivel (cuadro 1), con una mediana de tiempo de remisión de 20,5 (rango: 9,5-26) horas después del parto, mientras que el tiempo transcurrido entre el ingreso o el nacimiento (cuando este ocurrió en la institución) y la 'embolización', fue de 5 (rango: 2 a 9) horas.
Todas requirieron transfusión de hemocomponentes: 5,3 ± 2,9 unidades de glóbulos rojos, 6 ± 3,8 unidades de plasma fresco congelado, 6 (rango: 0 a 19) unidades de crioprecipitado y 6 (rango: 6 a 12) unidades de plaquetas.
Las arterias ocluidas fueron la vaginal superior (n=5), la pudenda interna (n=1), la hipogástrica (n=2), la vulvar (n=2) y la glútea superior (n=1). Los dispositivos oclusivos utilizados fueron torpedos de Gelfoam™ (único método en cinco casos) y espirales (coils) (único método en tres casos); en tres pacientes se requirieron ambos métodos.
Ninguna paciente presentó complicaciones asociadas con el procedimiento y todas fueron sometidas a intervenciones adicionales para reparar los daños anatómicos. Solo en dos de ellas el sangrado no pudo ser controlado con el tratamiento endovascular (cuadro 2): una con hipotonía uterina asociada que fue la indicación para la histerectomía, y otra con un hematoma vaginal gigante que también requirió histerectomía y taponamiento pélvico y vaginal como parte del tratamiento.
Cuadro 2 Características del tratamiento endovascular de la hemorragia posparto
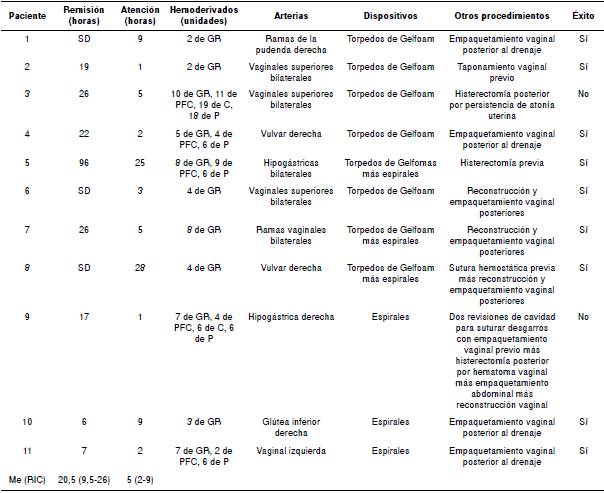
Remisión: tiempo posparto; Atención: tiempo desde ingreso o parto en la Fundación Clínica Valle de Lili; SD: sin dato; GR: glóbulos rojos; PFC: plasma fresco congelado; P: plaquetas; C: crioprecipitado; Me (RIC): mediana (rango intercuartílico)
La población de estudio presentaba grave compromiso sistémico, reflejado por la acidosis metabólica con exceso de base de -7,7, lactato sérico mayor de 2 mmol/L y hemoglobina de 7 g/dl (cuadro 3).
Cuadro 3 Características del tratamiento endovascular de la hemorragia posparto
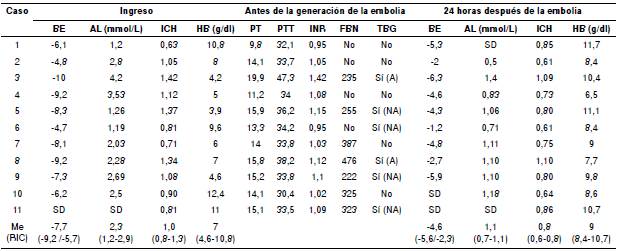
BE: exceso de base; AL: ácido láctico; ICH: índice de choque; HB: hemoglobina; PT: tiempo de protrombina; PTT: tiempo parcial de tromboplastina; INR: International Normalized Ratio; FBN: fibrinógeno; TBG: tromboelastograma; A: alterado; NA: no alterado; SD: sin dato; Me (RIC): mediana (rango intercuartílico)
Una paciente presentó sepsis secundaria a la endometritis, otra, falla renal con necesidad de diálisis, y tres, coagulopatía. Tres pacientes requirieron histerectomía; a una de ellas se le practicó antes de la 'embolización', y las otras dos presentaron atonía uterina y sangrado incontrolable por hematoma del sitio operatorio. Ninguna paciente falleció.
Discusión
La mortalidad materna en el mundo se ha reducido en 44 % en los últimos 25 años. Sin embargo, el 99 % de estas muertes se presenta en los países en desarrollo, las zonas rurales y las comunidades muy pobres, donde el grupo etario más vulnerable son las adolescentes 1. Un patrón similar se presenta en Colombia, donde la mayoría de las muertes maternas se registran en el quintil de la población más pobre, lo cual refleja la inequidad en el acceso a los servicios de salud 12.
Algunas de las estrategias de manejo de la hemorragia posparto requieren recursos especializados no disponibles en todas las localidades, donde los sistemas de remisión oportunos son fundamentales para mejorar los resultados 12. En los últimos 30 años las técnicas endovasculares para el diagnóstico y el tratamiento de la hemorragia posparto se han desarrollado para preservar la fertilidad con menor morbilidad. Las terapias híbridas -técnicas quirúrgicas y manejo percutáneo- son útiles y seguras para las complicaciones vasculares periparto y, en algunos casos, el pilar del tratamiento 13.
La mayoría de las pacientes en este estudio correspondía a jóvenes inscritas en el régimen subsidiado del sistema de seguridad social (7 casos, 64 %) y sin educación superior (8 casos, 73 %). Solo cinco asistieron a control prenatal y la mayoria (82 %) fue remitida desde un nivel de complejidad menor; la remisión tardía, con una mediana de 20 horas entre el nacimiento y el arribo a nuestra institución, fue una constante (cuadro 1).
Las publicaciones latinoamericanas sobre la oclusión endovascular de los vasos pélvicos en la hemorragia posparto son escasas 9-11 y reportan un número reducido de pacientes, sin que se hubiera encontrado, hasta la fecha, otro reporte de hospitales colombianos. La mayoría de las series incluyen casos con diversa etiología, lo cual hace difícil la interpretación de sus resultados, y muy pocas publicaciones analizan exclusivamente los desgarros del canal del parto; sobresale la serie coreana de Cheong, et al. 14, que incluye 25 mujeres con hemorragia posparto secundaria a laceraciones del canal del parto entre sus 117 pacientes.
Los casos reportados en la presente serie corresponden a una población homogénea de mujeres en las que la sutura inicial de los desgarros vaginales no fue suficiente para controlar el sangrado dadas las características de la laceración o por la dificultad para lograr hemostasia con la sutura vaginal. En todos los casos se utilizó también el taponamiento vaginal con compresas (utilizando un guante con 2 o 3 compresas en su interior para evitar el trauma de la mucosa vaginal con el tejido de la compresa) y la reparación quirúrgica bajo anestesia general para reconstruir el defecto, antes o después de la 'embolización'.
La gravedad clínica fue evidente por el promedio de la hemoglobina de ingreso (7 g/dl), el choque hipovolémico (2,3 mmol/L de lactato) y la acidosis metabólica (exceso de base de -7,7). Llama la atención la normalidad del índice de choque, situación que podría relacionarse con los volúmenes de cristaloides administrados en el sitio de atención primaria y el tratamiento recibido durante el prolongado periodo de remisión. Además, la concentración sérica de fibrinógeno al ingreso, aunque no se midió en todas las pacientes, nunca fue inferior a 200 mg/dl. Este resultado no se relaciona con la gravedad de este grupo de mujeres 15 y podría explicarse por la transfusión de crioprecipitados en algunas de ellas antes del ingreso a nuestra institución.
La técnica angiográfica utilizada fue la de Brown 6 y los dispositivos empleados para la oclusion fueron torpedos de GelfoamTM (5 casos, 46 %), espirales (3 casos, 27 %) o ambos (3 casos, 27 %) (cuadro 2). No se presentaron complicaciones derivadas de la intervención. Se han descrito fístulas vaginales 16, perforación de la arteria iliaca e isquemia del pie 17, e isquemia del plexo lumbar y del nervio ciático 14,18,19. Las complicaciones más frecuentes reportadas son las de naturaleza infecciosa o isquémica de la vejiga y el útero 20-24, en especial, al ocluir múltiples vasos 9,23.
La mayoría (10 casos, 91 %) de los vasos pélvicos comprometidos correspondió a ramas de la división anterior de la arteria iliaca interna. Sin embargo, una de las pacientes presentaba sangrado de la arteria pudenda, lo cual evidencia la importancia de explorar las dos divisiones de la arteria hipogástrica para evitar pasar por alto lesiones importantes cuando solo se examina la división anterior 25.
En algunas publicaciones se recomienda la 'embolización' para evitar la persistencia del sangrado debido a la nueva irrigación por arterias colaterales 10. Sin embargo, siguiendo este planteamiento, sería necesario generar la embolia en múltiples vasos por la compleja red de anastomosis arteriales de la vagina, el cuello uterino y el útero 26, lo cual aumenta el riesgo de complicaciones y el tiempo requerido para el procedimiento. Por otro lado, se ha reportado éxito con la oclusión unilateral selectiva cuando se identifica el sitio de fuga del medio de contraste 27,28.
Solo en cinco pacientes de esta serie fue necesaria la oclusión arterial bilateral de las ramas distales de la arteria iliaca interna en su división anterior y, en un caso, se ocluyeron ambas arterias hipogástricas. Esta última paciente tenía placenta previa y le practicaron histerectomía en el sitio de atención primaria; presentó coagulopatía clínica y sangrado masivo. Ingresó con hemoglobina de 3,9 g/dl a nuestra institución, se encontró un gran hematoma del ligamento ancho y fue imposible identificar un solo vaso terminal sangrante.
El protocolo de manejo de la hemorragia posparto secundaria a la hipotonía uterina en nuestra institución no incluye la oclusión de las arterias uterinas. En esta serie, ninguna paciente fue sometida a este procedimiento. La ausencia de oclusión bilateral rutinaria y el esfuerzo por identificar el vaso terminal responsable del sangrado, con la infrecuente oclusión de las arterias proximales, pueden relacionarse con la baja incidencia de complicaciones atribuibles al procedimiento; sin embargo, por el reducido número de pacientes puede existir un sesgo de selección.
Otras complicaciones no relacionadas con el procedimiento endovascular fueron la sepsis por endometritis, la falla renal y el síndrome de dificultad respiratoria. Esto es similar a lo informado por otros autores 18,29-31 y resulta fácil de explicar por la gravedad de este tipo de pacientes y las intervenciones requeridas para su manejo, como transfusiones múltiples y grandes volúmenes de fluidos intravenosos. Todas las pacientes de esta serie requirieron la administración de un número elevado de componentes sanguíneos, en promedio, 5 unidades de glóbulos rojos empacados, 6 unidades de plasma, 6 de crioprecipitado y una mediana de 6 unidades de plaquetas (rango: 6 a 12). La hemoglobina final fue de 9 g/dl, lo que evidencia la importante pérdida sanguínea inicial.
La necesidad de la histerectomía antes o después de la oclusión vascular se ha reportado previamente 9,32, incluidos los casos de necrosis uterina después del procedimiento 14,23,33. En dos casos, se requirió la histerectomía después de la oclusión vascular, motivada por la hipotonía uterina como causa adicional del sangrado o a la aparición de un hematoma gigante del ligamento ancho después de la histerectomía por placenta accreta.
Es difícil establecer los beneficios de una intervención específica en las pacientes con hemorragia posparto, en especial, cuando hasta la fecha no existen estudios aleatorizados para evaluar la oclusión vascular y se postula que el tratamiento inmediato según un protocolo parece ser la clave para obtener resultados positivos 34. En nuestra unidad, las indicaciones para la intervención endovascular han sido claramente establecidas: laceraciones vaginales complejas y hematoma retroperitoneal de muy difícil tratamiento.
La efectividad de esta estrategia terapéutica es de alrededor del 90 % 5,7,19,22,24,35,36, hallazgo confirmado en el presente estudio, en el cual solo dos pacientes presentaron sangrado persistente después de la ‘'embolización'’. Las dos pacientes fueron remitidas en forma tardía (26 y 17 horas), recibieron múltiples transfusiones y presentaban coagulopatía clínica cuando se sometieron a 'embolización'. Una de ellas (caso Nº 3) tenía hemorragia posparto de etiología mixta, con laceración vaginal y atonía uterina, lo cual es una explicación adicional para la falla del tratamiento endovascular. La segunda paciente (caso Nº 9) requirió también histerectomía, con empaquetamiento pélvico y cierre diferido de la pared abdominal.
La aplicación precoz de la terapéutica apropiada influye directamente en las posibilidades de controlar el sangrado. El tratamiento tardío, cuando ya existe un grave compromiso sistémico, se asocia a la falla de la 'embolización' para controlar el sangrado 27,28, por lo cual es fundamental la rápida identificación de las pacientes candidatas a intervenciones complejas y su remisión oportuna.
El presente trabajo corresponde a la serie latinoamericana con el mayor número de casos de aplicación del manejo endovascular de hemorragia posparto por laceraciones pélvicas y muestra la efectividad de la técnica para detener la hemorragia, que previamente no pudo ser controlada mediante otros métodos en 9 de 11 pacientes gravemente enfermas. No se presentaron complicaciones asociadas con el procedimiento.
Es indispensable mejorar el sistema de alerta temprana en los casos de hemorragia posparto y el protocolo de remisión oportuna desde el nivel primario de atención hasta los centros de referencia con disponibilidad de opciones adicionales de tratamiento.














