Las inequidades en salud hacen referencia a diferencias en ese ámbito que son evitables y socialmente injustas, entre individuos o grupos. Ahora bien, cualquier variación cuantificable puede considerarse una desigualdad en salud aunque se trate simplemente de una descripción que se emplea cada vez que las cantidades son diferentes 1. Estas desigualdades reflejan diferencias entre sociedades y grupos sociales en aspectos como la mortalidad, la enfermedad y el acceso a los servicios de salud, determinadas por las variaciones a nivel social o económico 2-4.
Según Margareth Whitehead, la inequidad en salud equivale al concepto de justicia relacionado con la situación de salud, la calidad de vida y la supervivencia individual. Idealmente, todas las personas deberían alcanzar su máximo potencial en salud y nadie debería estar en desventaja 5. El concepto responde a criterios relevantes para determinar la doble condición de evitabilidad y de injusticia inherente a la imposición de los riesgos, excepto en dos situaciones: exposición voluntaria (comportamientos de riesgo, deportes peligrosos, contingencias especiales) y riesgo estructural inevitable (edad, sexo, genética). La desigualdad comprende las principales diferencias dimensionales, mensurables, sistemáticas y evitables, entre los miembros de una población dada 6.
Teniendo en cuenta la perspectiva de las inequidades sociales en salud, la población privada de la libertad es un grupo poblacional que se encuentra en una situación de vulnerabilidad social que la expone a mayores riesgos en salud debido, entre otras razones, al hacinamiento o superpoblación carcelaria en las instituciones penitenciarias 7. Comparada con otros grupos poblacionales o la población en general, esta población enfrenta diferencias en sus condiciones de vida y de salud que son evitables e injustas, y constituyen inequidades sociales.
Cuando se abordan las condiciones de salud y de enfermedad de la población privada de la libertad, se suele subestimar la importancia de sus condiciones de vida particulares 8. En este sentido, en la década de 1990, la Organización Mundial de la Salud (OMS) y su oficina regional en Europa plantearon prestar especial atención a enfermedades como el VIH/sida y la tuberculosis en la población recluida en prisiones y otros sitios de detención a partir de una aproximación basada en la promoción de la salud orientada a la transformación de sus condiciones de vida 9.
Las condiciones de vida en prisión se han considerado como un factor social determinante en salud, dada la concentración, amplificación, deterioro, diseminación y sobrecarga de la morbilidad y la mortalidad 10. El hacinamiento carcelario incrementa el contacto físico, limita la ventilación y la iluminación, y dificulta el uso del tiempo en los espacios abiertos, factores que inciden en el riesgo de contraer enfermedades transmisibles como la tuberculosis. En estudios en Chile, Brasil y Sudáfrica, entre otros, se ha demostrado el efecto del hacinamiento en el aumento significativo de esta enfermedad en la población privada de la libertad comparada con la población general 11-14.
Según datos de la iniciativa “Alto a la tuberculosis”, cada año nueve millones de personas contraen la enfermedad y 1,8 millones de ellas fallecen, lo que la convierte en la principal causa de muerte por enfermedad infecciosa, a pesar de que se cuenta con un tratamiento gratuito y supervisado 15. Asimismo, el “Plan mundial para poner fin a la tuberculosis, 2018-2022”, formulado por la OMS, aspira a contribuir a la reducción de la carga de tuberculosis, incluido un enfoque específico para la población de prisiones y centros de detención, con el desarrollo de acciones basadas en un enfoque de derechos humanos que garantice que nadie sea excluido 15.
Además, la OMS estableció la estrategia “Fin a la tuberculosis, 2016-2035”, con base en tres pilares: la atención integral centrada en las personas, políticas audaces y sistemas de soporte e investigación e innovación operativa para avanzar hacia la eliminación de la enfermedad 16. En este sentido, Colombia adoptó políticas para el control y la eliminación de la enfermedad en el “Plan decenal de salud pública, 2012-2021” 17 y en el “Plan estratégico nacional colombia hacia el fin de la TB, 2016-2025” 18.
En dicho contexto, el objetivo del presente estudio fue estimar las condiciones de hacinamiento carcelario como factor de inequidad en salud en la población privada de la libertad que padece tuberculosis en Colombia durante el 2018.
Materiales y métodos
Se llevó a cabo un estudio ecológico a partir de la información de casos de tuberculosis en todas sus formas (pulmonar, extrapulmonar, nuevos y previamente tratados) en población privada de la libertad notificados al Sistema de Vigilancia en Salud Pública (Sivigila) del Instituto Nacional de Salud mediante la ficha de datos básicos y complementarios bajo el código 813 durante las semanas epidemiológicas 01 a 52 del 2018. Las variables demográficas analizadas fueron edad, pertenencia etnia y régimen de salud; las variables clínicas incluyeron el tipo de tuberculosis y su clasificación según la historia clínica, y las variables sociales, el hacinamiento.
La metodología se basó en la guía de paso a paso para el cálculo de métricas de desigualdad en salud de la OMS: se partió de la selección de fuentes de información para catalogar los datos disponibles; se hizo el análisis combinando la información sobre los indicadores de salud y los estratificadores de equidad y el porcentaje de hacinamiento que se usó para estratificar la equidad, y se calculó el nivel promedio del indicador de salud para cada subgrupo. Teniendo en cuenta que se pueden utilizar diversas mediciones para analizar las desigualdades en salud, se tomó como indicador de salud la incidencia de tuberculosis y, para estratificar la equidad, el porcentaje de hacinamiento en cada centro penitenciario y carcelario del país.
Para el análisis de las desigualdades sociales, se calcularon las medidas simples de desigualdad como brechas absoluta y relativa, y diferencia y razón entre las tasas de incidencia de tuberculosis y el hacinamiento en cada centro penitenciario y carcelario, así como los índices de pendiente y de concentración, medidas complejas que permiten determinar la concentración de la carga de enfermedad en el extremo socialmente más desaventajado de la población y viceversa.
Se establecieron las medidas de frecuencias relativas y absolutas, los cuantiles y las tasas de incidencia por cada 100.000 personas. Para el análisis de tasas, se estableció como numerador el número de nuevos casos de tuberculosis a nivel nacional y local, en tanto que el denominador poblacional se construyó a partir del tamaño de la población privada de la libertad reportada por el Instituto Penitenciario y Carcelario (INPEC) para cada establecimiento a nivel local y nacional, con corte a diciembre del 2018. Se organizaron grupos por quintiles, teniendo en cuenta la tasa de incidencia de la enfermedad en la población privada de la libertad y el hacinamiento por centro carcelario, cuyo peso se determinó dentro de cada grupo (cuadro 1).
Cuadro 1 Centros carcelarios por quintiles
| Quintil | Centro carcelario y penitenciario |
|---|---|
| Quintil 1 | EPMSC Cartago |
| EPMSC Acacías | |
| EPAMS Girón | |
| Complejo Carcelario y Penitenciario de Ibagué - Picaleña | |
| INPEC Líbano | |
| EPAMSCAS Popayán (ERE) | |
| EPMSC La Esperanza Guaduas | |
| Complejo Carcelario y Penitenciario de Jamundí | |
| EPAMS La Dorada | |
| EPMS San Gil | |
| EP Las Heliconias de Florencia | |
| EPMSC Tierralta | |
| EPMSC Bolívar-Cauca | |
| EPMSC Calarcá | |
| EPMSC Valledupar | |
| Quintil 2 | EPMSC Pitalito |
| Complejo Carcelario y Penitenciario Metropolitano de Bogotá | |
| EPAMSCAS Cómbita | |
| EPMSC Anserma | |
| EPMSC Leticia | |
| EPMSC La Plata | |
| EP Puerto Triunfo | |
| EPMSC Santa Rosa de Cabal | |
| EPC Yopal | |
| EPMSC- Sevilla | |
| EPMSC Girardot | |
| EPMSC Armenia | |
| EPMSC Tuluá | |
| RM Pereira | |
| EPMSC Paz de Ariporo | |
| Quintil 3 | Complejo Penitenciario Medellín - Pedregal |
| EPAMS Palmira | |
| Establecimiento Carcelario “La Modelo” - Puente Aranda | |
| EPMSC Florencia | |
| EPMSC Istmina | |
| Complejo Carcelario y Penitenciario Metropolitano de Cúcuta | |
| EPMSC Honda | |
| EPMSC Buga | |
| EPMS San Andrés | |
| EPMSC Garzón | |
| EPMSC Socorro | |
| Cárcel de Mujeres | |
| EPMSC Yarumal | |
| EPMSC Málaga | |
| Quintil 4 | EPMSC Santander de Quilichao |
| EPMSC Sincelejo | |
| EPMSC Tumaco | |
| EPMSC Montería | |
| EPMSC Caucasia | |
| EPMSC Villavicencio | |
| EPMSC Puerto Berrío | |
| EPMSC Neiva | |
| EPMSC Pensilvania | |
| EPMSC Pereira (ERE) | |
| EPMSC Bucaramanga (ERE) | |
| RM Bucaramanga | |
| EPMSC Buenaventura | |
| EPMSC Cartagena | |
| EPMSC Medellín | |
| Quintil 5 | EPMSC Andes |
| EPMSC Riohacha | |
| INPEC Cárcel Santa Marta | |
| EPAMSCAS Valledupar (ERM) | |
| EPMSC La Ceja | |
| EPMSC Cali (ERE) | |
| EPMSC Sonsón | |
| EPMSC Barranquilla | |
| EPMSC Barrancabermeja | |
| EPMSC Santo Domingo | |
| EPMSC RM Pasto | |
| EC Barranquilla | |
| EPMSC El Banco | |
| EPMSC Quibdó | |
| EPMSC Manizales |
Para el análisis de la información, se empleó el programa estadístico SPSS™, versión 12.0 y, para la elaboración de tablas, se utilizó el programa Microsoft Excel™ 2003.
Según la Resolución 8430 de 1993 del Ministerio de Salud y Protección Social, la cual establece las normas académicas, técnicas y administrativas para la investigación en salud, el estudio se clasificó como investigación sin riesgo.
Resultados
En el 2018, se notificaron 1.104 casos de tuberculosis en población privada de la libertad al Sivigila, de los cuales 496 (45 %) pertenecían al régimen especial, 432 (39 %) al subsidiado, 72 (6,5 %) a regímenes de excepción, 48 (4,3 %) a no asegurados y 25 (2,3 %) no registraban información de afiliación al Sistema General de Seguridad Social en Salud (SGSSS).
Al analizar la pertenencia étnica, 57 casos (5,2 %) correspondían a afrocolombianos y 22 (2,0 %) a indígenas, raizales, palenqueros o población romaní. Por grupos edad, el mayor número de casos se concentró en el de 20 a 29 años, con 613 (55,5 %); 328 casos (29,7 %) se dieron en el de 30 a 39 años, en tanto que 153 casos (13,9 %) correspondieron a mayores de 40 años. De los 132 centros carcelarios y penitenciarios, 74 notificaron por lo menos un caso de tuberculosis al Sivigila. De los 1.104 casos de tuberculosis de todo tipo, 997 eran nuevos, cifra que sirvió para calcular la tasa de incidencia en cada establecimiento. En el análisis, se encontró que los establecimientos carcelarios de las ciudades de Honda y Cúcuta contribuyeron con la mayor tasa de incidencia, con un porcentaje de hacinamiento mayor de 50 % (cuadro 2).
Cuadro 2 Carga de tuberculosis, tasas de incidencia por 100.000 población privada de la libertad, porcentaje de hacinamiento, capacidad y sobrepoblación para los centros carcelarios y penitenciarios que registraron tuberculosis, Colombia, 2018
PPL: población privada de la libertad; EPMSC: Establecimiento Penitenciario de Mediana Seguridad y Carcelario; EPMS: Establecimiento Penitenciario de Mediana Seguridad; EPMSC - RM: Establecimiento Penitenciario de Mediana Seguridad y Carcelario - Reclusión de Mujeres
Fuente: datos del Sivigila, evento tuberculosis, INS. Población privada de la libertad, INPEC
En negrilla se encuentran los centros carcelarios que no cuentan con un porcentaje de hacinamiento.
La incidencia de tuberculosis en la población privada de la libertad en centros penitenciarios y carcelarios agrupada por quintiles según el porcentaje de hacinamiento, evidenció que en el quintil 5 se agruparon los de mayor hacinamiento y, en el quintil 1, los de menor hacinamiento; esto evidenció que la incidencia y el peso porcentual son mayores en los centros con más hacinamiento que en aquellos con menos (figura 1).
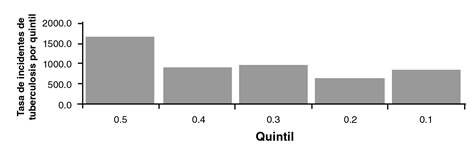
Fuente: datos del Sivigila, evento tuberculosis, INS. Población privada de la libertad, INPEC
Figura 1 Incidencia de tuberculosis en población privada de la libertad, según porcentaje de hacinamiento en los centros penitenciarios y carcelarios de Colombia, 2018
La diferencia en la incidencia de tuberculosis en la población privada de la libertad entre el quintil 5 y el 1, fue de 798 casos por cada 100.000 personas, lo que indica que el hacinamiento carcelario es una condición social que favorece la infección por Mycobacterium tuberculosis. Asimismo, al calcular la desigualdad relativa entre los dos grupos, se encontró que la incidencia de la enfermedad en la población con mayor hacinamiento fue 1,92 veces o 92 % más alta que la incidencia en el grupo con menor hacinamiento (cuadro 3).
Cuadro 3 Tasa de incidencia de tuberculosis por quintil y desigualdad absoluta y relativa de los centros carcelarios y penitenciarios que registraron tuberculosis, Colombia, 2018
| Tasa de incidencia de tuberculosis por quintil | |
|---|---|
| Q5 - Grupo con mayor porcentaje de hacinamiento 1665,61 | Q1 - Grupo con menor porcentaje de hacinamiento 866,8 |
| Desigualdad absoluta IC95% 798,8 (761,32 - 838,07) | |
| Desigualdad relativa IC95% 1,92 (1,83 - 2,01) | |
Fuente: datos del Sivigila, evento tuberculosis, INS. Población privada de la libertad, INPEC
El índice de desigualdad de la pendiente es una medida que representa la diferencia absoluta entre los valores de un indicador en salud, en este caso, la incidencia de tuberculosis entre la población privada de la libertad con un nivel más alto de hacinamiento y aquellos con uno más bajo, mediante el uso de un modelo de regresión lineal simple. En este estudio, este índice fue de -724,9, es decir, hubo un exceso de 724 casos de la enfermedad por cada 100.000 en la población con mayor concentración de hacinamiento, comparada con la de menor hacinamiento, considerando la información de todos los grupos y su peso poblacional (figura 2).
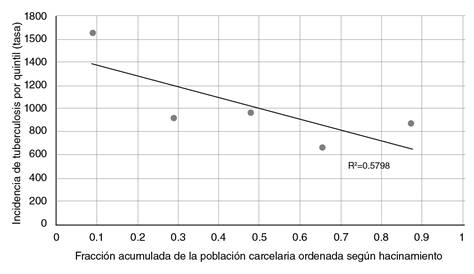
Fuente: datos del Sivigila, evento tuberculosis, INS. Población privada de la libertad, INPEC
Figura 2 Índice de desigualdad de la pendiente: desigualdad absoluta en la incidencia de tuberculosis en población privada de la libertad, según porcentaje de hacinamiento en Colombia, 2018
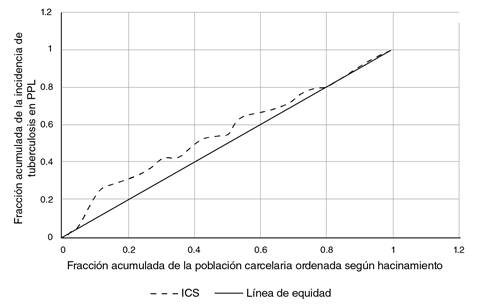
Por otra parte, el índice de concentración en salud, que refleja el gradiente de desigualdad absoluta entre el grupo más aventajado (menor hacinamiento) y el más desaventajado (mayor hacinamiento), fue de -0,121, lo que indica que la incidencia de la enfermedad se concentró en el grupo con mayor porcentaje de hacinamiento. En la figura 3, la línea punteada representa el gradiente de desigualdad tomando como referencia la línea gris, correspondiente a la línea de equidad en la que no existiría desigualdad entre los grupos.
Discusión
El objetivo de este estudio fue estimar las condiciones de hacinamiento carcelario como inequidad social en salud en la población privada de la libertad con tuberculosis, mediante medidas de desigualdad simples, como las brechas absolutas y relativas, y medidas complejas, como el índice de la pendiente y el índice de concentración. Los resultados permitieron determinar que, en Colombia, existen inequidades sociales con impacto en la salud de la población privada de la libertad, lo que refleja una grave problemática social, ya que más del 94 % de los establecimientos carcelarios y penitenciarios registraron una sobrepoblación de 39.773 personas en el 2018, es decir, un hacinamiento del 48 % 19, condiciones estas que favorecen el aumento del riesgo de infección por M. tuberculosis8,20,21.
Las brechas absoluta y relativa entre el grupo con mayor hacinamiento y el de menor hacinamiento, permitieron establecer que existen diferencias en la incidencia de la tuberculosis (798 casos por cada 100.000 población privada de la libertad). Esta situación también refleja la desigualdad relativa, pues la incidencia de la enfermedad en la población privada de la libertad con mayor hacinamiento fue casi dos veces mayor que la del grupo con menor sobrepoblación. En este sentido, Fazel, et al., han reportado tasas elevadas de tuberculosis en países pobres, en donde los centros penitenciarios actúan como reservorios de la infección con riesgo de transmisión hacia las comunidades vecinas 22,23.
Otra medida importante es el índice de concentración en salud, que fue de -0,121 en este estudio, lo cual indica que la incidencia de tuberculosis se concentró en el grupo con mayor porcentaje de hacinamiento y sobrepoblación. En cuanto a la enfermedad en los centros carcelarios de Colombia, este índice permite evidenciar la desigualdad de su distribución en la población privada de la libertad debida al hacinamiento, y ratifica cómo las condiciones sociales en las cárceles pueden propiciar la propagación de enfermedades debido a la escasa ventilación, la mala nutrición, y la atención médica inapropiada o inaccesible. Esta situación aumenta la probabilidad de contraer tuberculosis en una prisión donde el hacinamiento sea mayor 11,13,14.
El hacinamiento es un problema de la mayoría de los centros penitenciarios del país y constituye un factor de riesgo para una enfermedad como la tuberculosis, la cual se considera un grave problema de salud pública, el cual puede tornarse incluso más crítico cuando hay brechas relacionadas con el diagnóstico oportuno, el seguimiento de casos y contactos, el suministro del tratamiento y la ausencia de lugares apropiados para el aislamiento. La OMS resalta que las prisiones representan un reservorio para la transmisión de tuberculosis 10,23 y, conjuntamente con la ONU, ha instado a los países a establecer estrategias que permitan disminuir la brecha de las desigualdades en salud de esta población en evidente situación de vulnerabilidad debido a su mayor exposición.
Los estudios que abordan la problemática social del hacinamiento desde la perspectiva de las inequidades en salud y su medición, aún son escasos. Algunos se han enfocado en la relación entre la tuberculosis y el hacinamiento como factor de riesgo en la población privada de la libertad y, en ellos, se ha concluido que el aumento del contacto físico, la falta de ventilación, así como el poco tiempo al aire libre, favorecen la propagación de las enfermedades infecciosas. En Brasil 14, por ejemplo, se estableció que los síntomas de la tuberculosis pulmonar son 35 a 39 veces más frecuentes en las cárceles sobrepobladas que en la población general. Asimismo, en el estudio de Hussein, et al., en Pakistán, se encontró que el riesgo de una infección tuberculosa latente era casi tres veces mayor en los reclusos alojados en áreas de menos de 18 metros 22. Algunos estudios en Colombia se han enfocado en estrategias comunitarias de prevención en salud y en los factores de riesgo relacionados con la tuberculosis pulmonar en la cárcel de Villahermosa de Cali 24 y con el hacinamiento en la cárcel La Cuarenta de Pereira 25. En los dos estudios, se concluyó que la prevalencia de todas las infecciones de transmisión aérea aumentaba en ambientes superpoblados o con ventilación inadecuada 8. Otros estudios sobre tuberculosis y población privada de la libertad en el país, coinciden en cuanto a la alta prevalencia de esta enfermedad en instituciones carcelarias comparada con la de la población general 26,27,28, situación en la que tiene un papel significativo el hacinamiento o sobrepoblación.
El presente estudio tuvo algunas limitaciones que deben considerarse. Por un lado, a pesar de contar con el reporte general de casos de tuberculosis en la población privada de la libertad notificados a nivel nominal al Sivigila, no todos los centros carcelarios los reportaron, lo que se explicaría por la ausencia de búsquedas activas en la vigilancia epidemiológica y plantea la posibilidad de subregistros. Por otra parte, la información que tiene el INPEC carece de datos desagregados a nivel de cada centro carcelario por grupos de edad, afiliación a entidades administradoras de planes de beneficios, datos sobre servicios de salud, suministro y seguimiento de tratamiento.
En este sentido, en futuros estudios deben considerarse otras variables de interés en la relación entre la tuberculosis en la población carcelaria y las condiciones de hacinamiento. Por ejemplo, debe contemplarse una probable mayor incidencia de la enfermedad en las ciudades de origen de los reclusos, pues ello incidiría en su presencia en los centros penitenciarios, así como las características o condiciones nutricionales de esta población. Si se incorporan estas y otras variables, se obtendrían diseños metodológicos multivariados que, sin duda, contribuirían a la comprensión integral de la problemática central de este estudio.
En conclusión, el presente estudio tuvo como objetivo estimar las inequidades sociales de la población privada de la libertad que padece tuberculosis y que vive bajo condiciones de hacinamiento en centros carcelarios del país. Estas desigualdades son injustas y evitables, ya que hay medidas de control y prevención de la enfermedad, y pueden adoptarse políticas y programas que reduzcan el hacinamiento y mejoren las condiciones de vida en las cárceles 25. Es importante ejecutar estrategias multisectoriales para mejorar la salud de la población privada de la libertad y reducir estas brechas de forma significativa. Asimismo, es indispensable continuar haciendo estudios que determinen la relación de las condiciones de salud de la población privada de la libertad en situación de hacinamiento y otras circunstancias difíciles de su entorno desde la perspectiva de las desigualdades sociales.