Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Salud Uninorte
Print version ISSN 0120-5552On-line version ISSN 2011-7531
Salud, Barranquilla vol.23 no.1 Barranquilla July 2007
ARTÍCULO ORIGINAL/ ORIGINAL ARTICLE
Policondritis recurrente. Estudio de 19 casos en Colombia
Relapsing polychondritis. An study of 19 cases in Colombia
Mario Andrés Quintana Duque1, Carlos Enrique Toro2, Carlos Cañas3, Carlo V. Caballero-Uribe4, Rubén Darío Mantilla5, Constanza Latorre5, Noemí Casas5, José Félix Restrepo6, Antonio Iglesias Gamarra7
1 Médico cirujano, Universidad Nacional de Colombia. Correspondencia: Facultad de Medicina, Universidad Nacional de Colombia.
2 Residente primer año Reumatología, facultad de Medicina, Universidad Nacional de Colombia.
3 Reumatólogo. Profesor asociado CES. Fundación Valle de Lily.
4 Reumatólogo. Profesor asociado, facultad de Medicina, Universidad del Norte.
5 Reumatólogo. Clínica CAYRE.
6 Reumatólogo. Profesor titular, facultad de Medicina. Coordinador Unidad de Reumatología, Universidad Nacional de Colombia.
7 Reumatólogo. Profesor titular, facultad de Medicina, Universidad Nacional de Colombia. aiglesia@cablenet.net.co
Resumen
Objetivo: Describir el comportamiento clínico y paraclínico de la PR en la población colombiana y comparar nuestros resultados con otras series publicadas.
Materiales y métodos: Estudio descriptivo observacional de 19 casos de PR presentados en 4 centros de reumatología del país durante los últimos 10 años. Los pacientes cumplieron con el diagnóstico de PR de acuerdo al parámetro establecido. Se obtuvo la frecuencia de todas las manifestaciones de la enfermedad y se compararon los hallazgos con 9 series de pacientes con PR publicadas en la literatura entre 1966 y 2007.
Resultados: La edad promedio fue 46 años. Se observó una relación por género de 4:1 a favor del sexo femenino. El seguimiento se realizó por 4 años en promedio. La primera manifestación de la enfermedad fue condritis auricular en el 89%, y fue la manifestación más frecuente al presentarse en la totalidad de los casos. Respecto otras series publicadas, se encontró una menor frecuencia de artritis (21%), compromiso ocular (10%) y dermatológico (10%). El compromiso renal (10%), neurológico (5%) y la asociación con otras enfermedades autoinmunes (50%) tuvieron la frecuencia esperada. No se observó compromiso cardiovascular en esta serie. El 100% de los pacientes recibieron corticoides. Adicionalmente el 57% recibieron terapia inmunosupresora asociada. La mortalidad fue del 10% por complicaciones asociadas a la PR.
Conclusiones: En este estudio, a diferencia de otras series de origen caucásico y oriental, observamos una clara predominancia del género femenino, el compromiso extracartilaginoso es menos frecuente y la condritis auriculares nuestra manifestación inicial más importante. Estos hallazgos podrían ser el reflejo de diferencias genéticas, inmunológicas o ambientales.
Palabras claves: Policondritis recurrente, condritis, vasculitis, corticoides.
Abstract
Objective:To describe clinical and para clinical involvementin RPina Colombian population and compare it with another series previously published.
Methods and materials: Retrospective review of 19 caseso fRP presente din4rheumatology centers in our country in the last 10 years. All patients met diagnostic criteria previously established. In every case, each clinical feature was analized and then compared with another 9 series of RP previously published between 1966 y 2007.
Results: Mean age at diagnosis was 46 years. A female predominance was observed in a relation 4:1. Mean follow-up was 4 years. Auricular condritis was the initial clinical feature in 89% of patients and ?nally was observed in the 100% of our report. Compared with other series, we found less frequently arthritis (21%), ocular (10%) and dermatologic involvement (10%). Renal and neurologic involvement and the association between RP and another autoimmune disorder were found in the expected frequency. We not observed any cardiovascular involvement in our serie. All of the patients received corticosteroids and 57% had had another immunosuppressive medication. Observed mortality was 10% by complications associated to RP.
Conclusions: In contrast with another series from Caucasian and Oriental population, we observed a marked predominance of female sex, a minor frequency of systemic involvement and auricular condritis is our most frequent initial clinical feature. Probably, these findings are the result of a different genetic, immunological and environmental background.
Key words: Relapsing polychondritis, chondritis, vasculitis, corticosteroids.
INTRODUCCIÓN
La policondritis recurrente (PR) es una enfermedad inflamatoria sistémica poco frecuente que afecta de forma predominante el cartílago, pudiendo comprometer sus 3 tipos: hialino, elástico y fibroso. El compromiso clínico es más frecuente en región auricular, nasal, tracto respiratorio, articular, ocular y vestibulococlear (1). La incidencia anual de la enfermedad se estima en 3.5/1´000.000, siendo más frecuente en la quinta década de la vida, con distribución igual por géneros (2).
La primera descripción de la enfermedad fue realizada por Jacksh-Wartenhorst en 1923 (3), texto original en el que se consideraba esta patología como una policondropatía degenerativa. Este término fue reemplazado en 1960 por el actual cuando Carl Pearson y colaboradores describieron la naturaleza episódica de la enfermedad (4). Luego, en 1975, Arkin y Masi (5) proponen los primeros criterios diagnósticos para la enfermedad, aunque los desarrollados por McAdam un año después obtuvieron mayor reconocimiento (6). De acuerdo con estos criterios, se consideraba que para realizar el diagnóstico de PR una persona debía tener al menos 3 de los siguientes 6 criterios, siempre acompañados por evidencia histológica de condritis: 1) condritis auricular bilateral recurrente; 2) poliartritis inflamatoria seronegativa no erosiva; 3) condritis nasal; 4) compromiso ocular (conjuntivitis, queratitis, escleritis, epiescleritis, uveítis); 5) condritis del tracto respiratorio (cartílagos laríngeos y/o traqueales) y 6) disfunción coclear y/o vestibular (pérdida auditiva neurosensorial, vértigo y/o tinitus). Posteriormente Damiani y Levine (7) modifican estos criterios y proponen los que hasta ahora se utilizan con mayor frecuencia en la práctica diaria. Según estos criterios, se considera el diagnóstico de PR si una persona cumple cualquiera de las siguientes 3 condiciones: 1) Presencia de 3 o más criterios de McAdam, 2) condritis en 2 de 3 sitios separados o 3) condritis de un sólo sitio con confirmación histológica.
En la actualidad existe suficiente evidencia respecto a que la autoinmunidad es un evento clave en la patogénesis de la enfermedad. Este hecho se refleja en la presencia de anticuerpos contra colágeno tipo II, IX y XI (8) y otras proteínas de la matriz extracelular como la matrilina-I, un componente importante del cartílago traqueal y en menor medida del nasal y auricular. La presencia de estos autoanticuerpos se asocia a compromiso respiratorio en el 69% de los casos (9). Asimismo, en tejidos afectados se han detectado depósitos de inmunoglobulinas y complemento. De otra parte, se ha encontrado una asociación entre PR y el antígeno HLA-DR4 (10) y coexistencia de PR con varias enfermedades autoinmunes hasta en el 30% de pacientes (11).
En este estudio presentamos 19 casos de pacientes colombianos con PR, y se compara el comportamiento de la enfermedad en nuestro medio con el de otras poblaciones. Este artículo se constituye en la serie de casos más grande que se ha publicado en Latinoamérica sobre PR.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo observacional en el que se revisaron diecinueve casos de PR que fueron diagnosticados en Colombia desde 1997 hasta 2007, provenientes de 4 centros reumatológicos de referencia. Las historias clínicas fueron revisadas cuidadosamente. El diagnóstico de PR se realizó de acuerdo con la modificación que Damiani y Levine propusieron sobre los criterios de McAdam.
Se excluyeron aquellos pacientes que tuvieran una enfermedad autoinmune asociada que pudiera originar confusión con el cuadro clínico de la PR.
Se realizó una revisión detallada de los casos de PR publicados desde 1966 hasta 2007 usando los buscadores OLD MEDLINE, PUBMED y LILACS. Artículos que incluyeron a cinco pacientes o más fueron analizados y comparados con la serie colombiana.
RESULTADOS
De acuerdo con el criterio propuesto se encontraron 19 pacientes con PR, en su mayoría mujeres (n=16). La edad promedio al momento del diagnóstico fue 46.8 años (intervalo 21-74). La condritis auricular fue la manifestación inicial más frecuente (n=17), seguida por el compromiso nasal y del tracto respiratorio. Respecto al cuadro clínico, la condritis auricular se presentó en la totalidad de pacientes de la serie, seguido por compromiso nasal (47%), traquebronquial (42%), articular (21%), ocular (10%), vestibular (31%), coclear (26%), cutáneo (10%), renal (10%) y neurológico (5%). Adicionalmente se observó pérdida de peso no explicada en 2 pacientes (ver tabla 1).
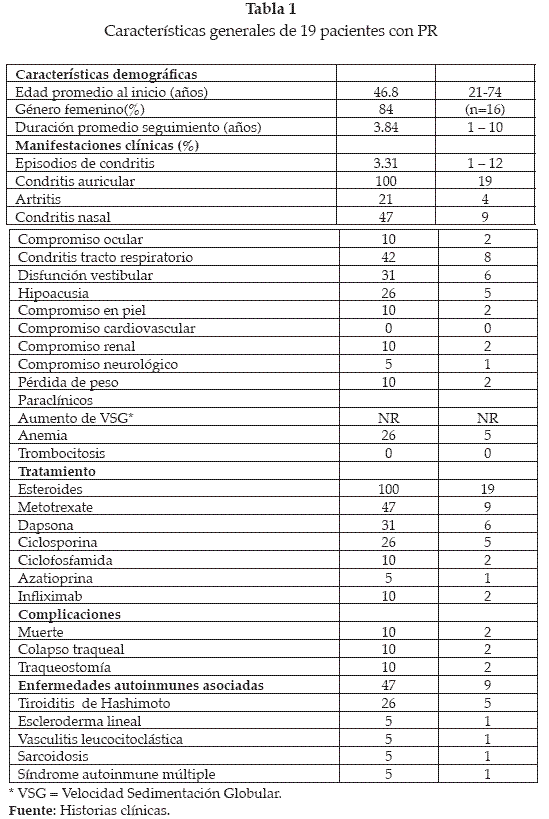
Respecto al compromiso auricular, se encontró inflamación predominantemente del trago, respetando unánimemente el lóbulo de las orejas. La inflamación nasal repetitiva durante el tiempo de seguimiento se relacionó con el desarrollo de nariz en silla de montar en 3 de 9 pacientes. Encontramos artritis sólo en 4 pacientes, lo que corresponde al 21% de la población. Las manifestaciones dermatológicas encontradas en 2 pacientes corresponden a condrodermatosis nodular y vasculitis leucocitoclástica respectivamente. Así mismo, la presencia de glomerulonefritis y proteinuria en 2 pacientes hace parte de la alteración renal encontrada en esta serie.
Adicionalmente, un paciente presentó un cuadro de focalización neurológica con ptosis palpebral, seguida luego por hemiparesia ipsilateral sin evidencia de isquemia cerebral. Seis de los 19 pacientes de nuestra serie tuvieron algún antecedente importante de trauma de tipo mecánico que estuvo asociado a la aparición de PR. En 3 de ellos hubo trauma físico previo al desarrollo de la enfermedad, 2 en orejas y 1 en nariz, pacientes que con un intervalo de tiempo entre 1 y 3 meses desde el momento del trauma presentaron el primer episodio de condritis. En otro caso, una paciente fue intervenida quirúrgicamente por rinoplastia con implante "Goretex", y 2 meses después presentó infección local por S. aureus, seguida por condritis auricular y artritis periférica. Finalmente, otra paciente con piercing en la nariz debutó con estenosis subglótica 3 meses después de la colocación del mismo.
Entre las alteraciones paraclínicas lo más frecuente fue la elevación de VSG, seguida por anemia y trombocitosis.
Los corticoides fueron utilizados en el tratamiento inicial de la totalidad de pacientes. Entre ellos, el 63% de pacientes requirieron dosis altas (1 mg/kg/día) para lograr controlar la enfermedad, y en más de la mitad de los casos (57%) se utilizaron medicamentos inmunosupresores asociados. Dentro de este grupo, el metotrexate fue el medicamento más utilizado (81%), seguido por dapsona (31%), ciclosporina (26%), ciclofosfamida 10% y azatioprina (5%). Adicionalmente, 2 pacientes recibieron infliximab por persistencia de la enfermedad a pesar de la combinación de inmunosupresores, uno con muy buena respuesta y el otro no, el cual falleció como resultado de SDRA (síndrome de dificultad respiratoria del adulto).
Durante el seguimiento se observaron múltiples recaídas (3.3 en promedio, intervalo 1-12) y las complicaciones más severas observadas se relacionaron con el compromiso respiratorio,y se encontró colapso traqueal con requerimiento de traqueostomía en 2 pacientes. Adicionalmente, dos pacientes murieron por complicaciones pulmonares relacionadas a BOOP (bronquiolitis obliterante con neumonía organizada) y SDRA (ya mencionado).
En nuestra serie, 9 pacientes han presentado enfermedades autoinmunes asociadas, siendo la más frecuente la tiroiditis de Hashimoto, que se observó en 5 pacientes. En otros 3 casos se asoció a escleroderma lineal, vasculitis leucocitoclástica y sarcoidosis respectivamente. En el caso restante, la PR hizo parte de un síndrome autoinmune múltiple asociado a síndrome antifosfolípido, síndrome de Sjögren y hepatitis autoinmune.
De otra parte, en un paciente se encontró antecedente de leucemia mieloide crónica, trastorno que en informes previos se ha asociado a PR.
Al comparar esta serie con otras publicadas llama la atención una menor frecuencia de manifestaciones sistémicas, así como la ausencia completa de compromiso cardiovascular (ver tabla 2).

DISCUSIÓN
En la literatura se han informado cerca de 1.000 casos de PR, la mayoría como casos aislados. Las pocas series grandes que se han publicado provienen de poblaciones caucásicas, en las cuales, aparte de la condritis auricular, nasal y del tracto respiratorio, hay una alta incidencia de artritis, compromiso ocular y dermatológico. Recientemente Kong et al. (12) publicaron la primera serie de casos de PR en población oriental, y encontraron que la severidad de la enfermedad probablemente es mayor en estos pacientes, al observarse que el 42% presentó colapso traqueal con necesidad de traqueostomia, cifra muy superior al 9% informado en la serie de Trentham (13). Este hallazgo deja entrever que así como sucede en otras enfermedades autoinmunes, la PR puede variar su comportamiento clínico de acuerdo con el grupo étnico en que se evalúe. Por ejemplo, usualmente se ha informado una relación 1:1 en la distribución de la enfermedad por género, sin embargo, en Latinoamérica existe una clara predominancia de PR en el género femeninode acuerdo con la serie de 5 casos publicada en México por Meza-Junco et al. (14), en la cual todos los pacientes fueron mujeres, hecho que concuerda con nuestra serie, con lo que se aprecia una relación mujer-hombre de 4:1.
Comparado con esta serie latinoamericana, además de encontrar una mayor frecuencia de la enfermedad en mujeres, de modo similar la condritis auricular fue nuestra característica más frecuente al encontrarla en la totalidad de los casos, tal como fue informado en esta serie. Este hecho es importante porque en Latinoamérica la PR es una enfermedad que usualmente debuta con condritis auricular, lo cual marca diferencia con grandes series como la de Michet et al. (1), en la cual la condritis auricular sólo se presentó en el 39% de los casos al inicio de la enfermedad, así como en la descripción clásica de McAdam et al. (6), en la cual sólo el 26% de pacientes tenía condritis auricular al inicio del cuadro.
No obstante, nuestra serie contrasta en otros aspectos con la serie de Meza-Junco et al.; por ejemplo, nosotros encontramos una menor frecuencia de artritis (21 vs. 80%), compromiso ocular (10 vs. 60%) y síntomas constitucionales como pérdida de peso (10 vs. 60%).
Llamativamente, esta divergencia permanece cuando se compara nuestra serie con otras. Nuestro informe de artritis es menor comparado con el 85% informado en la serie de Trentham, el 81% en la serie de McAdam, el 75% en la serie de Kong (12) y el 53% en la serie de Zeuner (15). Así mismo, encontramos una baja frecuencia de compromiso ocular (10%) comparado con el 67 y 65% encontrado en la serie de Kong y McAdam respectivamente. Finalmente observamos una menor frecuencia comparativa de compromiso dermatológico y una ausencia de compromiso cardiovascular, como se puede observar en la tabla 2.
En cuanto a complicaciones de la enfermedad, en nuestra serie encontramos un comportamiento similar a la mayoría de series analizadas, pero difiere de la población oriental, en la cual la enfermedad tiene un comportamiento más agresivo, con un mayor número de pacientes que presentaron colapso traqueal y requerimiento de traqueostomía.
Curiosamente, en 4 pacientes de nuestra serie el desarrollo de la condritis estuvo claramente relacionado con un antecedente reciente de trauma en el cartílago. El trauma ha sido propuesto como un posible factor desencadenante en el desarrollo de PR (16- 17), dado que la alteración de la estructura cartilaginosa podría permitir la exposición de epítopes críticos, favoreciendo de este modo una respuesta autoinmune. Esta serie de 4 pacientes ha sido publicada previamente (18).
En el momento, nuestra serie se constituye en el mayor informe de casos publicado en Latinoamérica. No obstante, una limitación de este estudio es el menor tiempo de seguimiento a los casos en relación con otras series, lo que podría afectar la aparición de manifestaciones o complicaciones tardías de la enfermedad. Sin embargo, consideramos que esta serie permite identificar diferencias reales cuando se compara el comportamiento de la PR en nuestra población con otras poblaciones, lo que probablemente es el reflejo de diferencias genéticas, inmunológicas y ambientales. Se requieren, por tanto, estudios que analicen en mayor detalle estos factores.
CONCLUSIÓN
Presentamos la serie de casos más grande que se ha publicado sobre PR en Latinoamérica. El comportamiento de esta enfermedad en Colombia difiere en parte de lo publicado en otras series. Nosotros observamos una mayor frecuencia de la enfermedad en el génerofemenino, así como una menor frecuencia comparativa general en cuanto a artritis, compromiso ocular, dermatológico y una ausencia de compromiso cardiovascular. Estas diferencias probablemente son el reflejo de un diferente sustrato genético, inmunológico y ambiental.
Declaración de conflicto Los autores no declaran conflictos de interés.
REFERENCIAS
(1) Michet, CJ Jr, McKenna, CH, Luthra, HS, O´Fallon, WM. Relapsing polychondritis. Survival and predictive role of early disease manifestations. Ann Intern Med 1986;104:74-78. [ Links ]
(2) Kent, PD, Michet, CJ Jr, Luthra, HS. Relapsing polychondritis. Curr Opin Rheumatol 2004;16:56- 61. [ Links ]
(3) Jaksch-Wartenhorst ,R: Polychondropathia. Wien Arch J Intern;1923; Med 6:93. [ Links ]
(4) Pearson, CM, Kline, HM, Newcomer, VD. Relapsing polychondritis. N Engl J Med 1960; 263:51-58. [ Links ]
(5) Arkin, CR, Masi, AT. Relapsing Polychondritis: Review of current status and case report. Semin Arthritis Rheum 1975;5:41-62. [ Links ]
(6) McAdam, LP, O’Hanlan, MA, Bluestone, R, et al. Relapsing polychondritis. Prospective study of 23 patients and a review of the literature. Medicine 1976;55:193-215. [ Links ]
(7) Damiani, JM, Levine, HL. Relapsing polychondritis report of ten cases. Laryngoscope 1979; 89:929-946. [ Links ]
(8) Yang, CL, Brinckmann, J, Rui, HF, et al. Autoantibodies to cartilage collagens in relapsing polychondritis. Archives of Dermatological Research 1993; 285: 245-249. [ Links ]
(9) Hansson, AS, Heinegard, D, Piette, JC, et al. The occurrence of autoantibodies to matrilin 1 reflects a tissue-specific response to cartilage of the respiratory tract in patients with relapsingpolychondritis. Arthritis and Rheumatism 2001; 44: 2402-2412. [ Links ]
(10) Lang, B, Rothenfusser, A & Lanchbury, JS. Susceptibility to relapsing polychondritis is associated with HLADR4. Arthritis and Rheumatism 1993; 36: 660-664. [ Links ]
(11) Gergely, P Jr, Poór, G. Relapsing polychondritis. Best Pract Res Clin Rheumatol 2004;18:723- 38. [ Links ]
(12) Kong, KO, Vasoo, S, Tay, NS, Chng, HH. Relapsing polychondritis--an Oriental case series. Singapore Med J. 2003 Apr;44(4):197-200. [ Links ]
(13) Trentham, D, Le, C. Relapsing polychondritis. Ann Intern Med 1998;129:114-122. [ Links ]
(14) Meza-Junco, J, Remes-Troche, JM, Montaño- Loza, A. Policondritis recidivante. Presentación de 5 casos y revisión de la literatura. Rev Mex Reumat 2001;16:309-314. [ Links ]
(15) Zeuner, G, Straub, RH, Rauh, G, et al. Relapsing polychondritis: clinical and immunogenetic analysis of 62 patients. Journal of Rheumatology 1997; 24: 96-101. [ Links ]
(16) Serratrice, J, Ené, N, Granel, B, et al. Severe relapsing polychondritis occurring after ear piercing. J Rheum 2003;30:2716-2717. [ Links ]
(17) Alissa, H, Kadanoff, R, Adams, E. Does mechanical insult to cartilage trigger relapsing polychondritis? (Letter). Scand J Rheumatol 2001; 30:311. [ Links ]
(18) Cañas, CA. Is mechanical trauma an aetiological factor in relapsing polychondritis? Ann Rheum Dis 2005;64(Suppl III):545. [ Links ]
(19) Bachor, E, Blevins, N, Karmody, C, Kühnel, T. Otologic manifestations of relapsing polychondritis. Review of literature and report of nine cases. Auris Nasus Larinx 2006;33:135-141. [ Links ]
(20) Nakamuru, Y, Fukuda, S, Maguchi, S, Ryu, T, Inuyama, Y. Relapsing polychondritis: a report of eight cases. Auris Nasus Larinx 2001;28: S107-S110. [ Links ]














