Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Salud Uninorte
Print version ISSN 0120-5552On-line version ISSN 2011-7531
Salud, Barranquilla vol.23 no.1 Barranquilla July 2007
ARTÍCULO DE REVISIÓN / REVIEW ARTICLE
Envenenamiento ofídico
Snake poisoning
David F. Castrillón-Estrada1, Juan G. Acosta Vélez2, Eder A. Hernández-Ruiz3, Luz Marina Alonso Palacio4
1 Médico cirujano, Universidad del Norte. Correspondencia: Carrera 38C N° 74-54. davidfelipe1007@yahoo.com
2 Médico cirujano. juan_acosta2@hotmail.com.
3 Médico cirujano. ederhernandez@hotmail.com,
4 Eco, Maestría Salud Pública, Maestría en Demografía. Docente Departamento de Salud Familiar y Comunitaria, Universidad del Norte, Grupo UNI-División Ciencias de la Salud. lmalonso@uninorte.edu.co
Resumen
El envenenamiento ofídico es una condición prevalente relacionada con actividades de campo en regiones tropicales. Desde octubre de 2004, el Ministerio de Protección Social de Colombia lo declaró evento de notificación obligatoria.
Recientes reportes facilitan comprender el mecanismo de acción de los diferentes venenos, describiendo la toxicidad local, hemorrágica, nefrotóxica e hipotensora del veneno bothrópico, neurotoxicidad vagal del veneno lachésico, mionecrolítica y neurotóxica del veneno crotálico y capacidad paralizante del elapídico, siendo éstos los géneros responsables del 99% de los envenenamientos en Colombia, destacándose el bothrópico, con 90-95% (casos). El mayor conocimiento de la toxicidad y la respuesta frente al veneno llevó a la publicación de guías de manejo que incluyen la clasificación de los mismos de acuerdo con las características locales y sistémicas observadas a través del examen físico y pruebas de laboratorio básicas (principalmente de coagulación), derivando así mismo en protocolos de administración de sueros neutralizantes de acuerdo con diferentes escenarios, bajo la premisa de ser el único tratamiento efectivo en casos de envenamiento sistémico, por lo que debe garantizarse su disponibilidad nacional inmediata y la administración, incluso a pesar de reacciones alérgicas tempranas. Se describe igualmente la prueba del todo o nada, validada nacionalmente en protocolos de la Dirección Seccional de Salud en Antioquia, que se presenta como buena alternativa para guiar el tratamiento en áreas rurales que usualmente realizan la atención inicial del paciente envenenado. Hallazgos recientes sobre el papel de los mastocitos en respuesta inmune al veneno abren puertas hacia un nuevo campo de investigación y tratamiento.
Palabras clave: Envenenamiento ofídico, serpiente, veneno, antiveneno.
Abstract
Snake bites are prevalent and related to different activities in the area of tropical regions. Since October 2004, The "Ministerio de Protección Social" from Colombia has declared it as an event of mandatory notification.
Recent data has facilitated the understanding of the mechanism of action of different venoms. The local toxicity, hemorrhage, renal damage and hipotensive effects of the Botrhopic venom has been described. As well as the Lachesis's vagal neurotoxicity, the Chrotalis' muscular-neural toxicity, and the Elapidae's palsy effect. These snakes genders are responsible of 99% of snake bites in Colombia, with Bathrops causing 90-95% of cases. The better understanding of the toxicity and the body's response have lead to the publication of management guides including the classification of the bites, according to clinical presentation and laboratory workup (specially coagulation studies). This has also leaded the development of protocols regarding the administration of the neutralizing serum, depending on different presentations, being this the only effective treatment in the case of a systemic envenomation. For these reasons the national availability of the serum must be warranted, as well as its administration, in spite of the early allergic reactions. The Whole Blood Clotting Test, which has been certified nationally in the "Dirección Seccional de Salud de Antioquia" guidelines is also described. This test is a good alternative to guide the management in rural areas. Some recent data about the role of the mastocites in the immune response against the venom is also described, opening new ways to treatment investigations.
Key words: Snake pisoning, serpent, venom.
INTRODUCCIÓN
Las serpientes venenosas y sus presas han coexistido durante aproximadamente 200 millones de años, y a pesar de que el ser humano no hace parte de su cadena alimenticia, el contacto del hombre con éstas hace que el envenenamiento ofídico todavía sea una causa importante de morbilidad y mortalidad humana a nivel mundial (1). En el mundo existen aproximadamente 3.000 especies de serpientes, de las cuales 272 se encuentran en Colombia; 49 especies que son venenosas para el hombre pertenecen a 2 familias y 9 géneros que habitan por debajo de los 2.500 metros sobre el nivel del mar. Anualmente en el mundo se presentan cada año alrededor de 5.400.000 envenenamientos ofídicos, de los cuales 2.5% son mortales. Para Latinoamérica se estiman 150.000 envenenamientos ofídicos anuales y 5.000 muertes por esta causa(2).
Comportamiento nacional
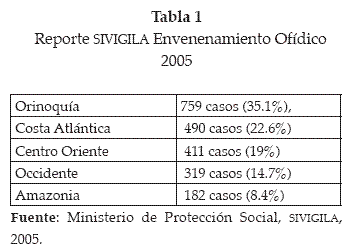
Durante el 2005 se notificaron a través del Sistema de Vigilancia Epidemiológica (SIVIGILA ) 2.161 casos de envenenamientos ofídicos confirmados clínicamente, con mayor incidencia reportada en la Orinoquía, la Costa Atlántica y la Región Centro Oriental (tabla 1) (2, 3).
SERPIENTES DE IMPORTANCIA MéDICA EN COLOMBIA
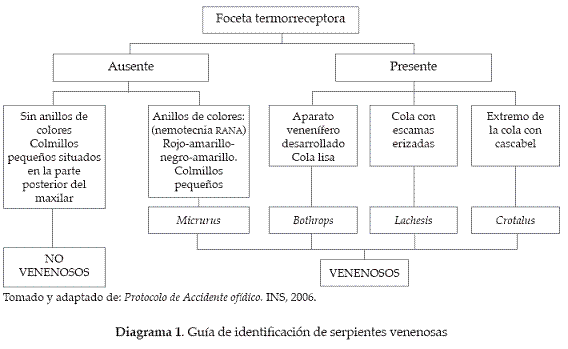
El envenenamiento ofídico es causado por mordedura de serpientes que poseen e inoculan sustancias tóxicas que lesionan los tejidos y provocan alteraciones fisiopatológicas. Las especies de serpientes de importancia médica en Colombia están agrupadas en dos familias: Viperidae, del grupo de solenoglifas (colmillos retrácitiles), que se caracterizan por tener un par de fosetas termorreceptoras, las cuales sirven para detectar a su presa (foseta loreal), a cada lado de la región supralabial, entre los orificios nasales y los ojos, y la familia Elapidae (proteroglifas), que no tienen colmillos retráctiles ni foceta termorreceptora (ver diagrama 1).
Dentro de la familia Viperidae, la subfamilia Crotalinae es la más importante desde el punto de vista médico en las Américas. Localmente se encuentra representada por los géneros Bothrops (figura 1), responsable del 90-95% de los envenenamientos ofídicos a nivel nacional, Lachesis, 2% de los casos (figura 2) Crótalus, 1% de los casos (figura 3), y la familia Elapidae (figura 4), que representa el 1% de los envenenamientos, y finalmente una pequeña proporción de casos (no especificada) son debidos a serpientes no venenosas. La mayor incidencia se encuentra ligada al trabajo en el campo (agricultura, ganadería, minería) y al sexo masculino en edades productivas (15-44 años) (3, 4).



ENVENENAMIENTO OFÍDICO BOTHRÓPICO
Popularmente conocidas como: "Taya X", "Cuatronarices", "Mapanare", "Pelo de gato", "Veinticuatro", "Guata", "Jergones", "Jararacas", "Boquidora", "Pudridora", "Macabrel", "Barba amarilla", "Equis colorada", "Rabo de chucha", "Rabiseca", "Lora", "Dormilona", "Cabeza de candado", "Patoco", "Sapa", "Cachetona", "Víbora de pestaña". En el territorio colombiano se han descrito 14 especies del género Botrops. Cualquiera que sea la especie causante de la mordedura, los procedimientos terapéuticos son iguales(2).
Mecanismo de acción
El veneno es una secreción viscosa de color amarillo o incoloro formado por enzimas, proteínas y polipéptidos no enzimáticos que sirven para iniciar la digestión de los tejidos de la presa. El contenido y la potencia del veneno pueden variar por factores como el tamaño de la serpiente, edad, clima, última ingesta(6). Se ha encontrado que los venenos de serpientes recién nacidas son más hemorrágicos, edematizantes y letales que los venenos de serpientes adultas, los cuales son más hemolíticos y mionecróticos(6, 7, 8). El veneno está constituido por más de 50 sustancias que incluyen: hemorraginas, miotoxinas, fosfolipasa A2, proteasas, inhibidores de la enzima convertidora de angiotensina, kalicreína, metaloproteínasas, que al ser inoculados en sus presas o en el hombre causan manifestaciones locales y sistémicas, tales como efectos miotóxicos, hemorrágicos, nefrotóxicos y necrotizantes(6).
La hipotensión es secundaria a la vasodilatación que producen sustancias como la kalicreína y péptidos inhibidores de la enzima convertidora de angiotensina, sumado a la hipovolemia por pérdida de plasma al intersticio tisular (tercer espacio) y hemorragias por piel y mucosas.
La nefrotoxicidad puede ser causada directamente por nefrotoxinas del veneno y ser empeorada por factores como hipovolemia o por otras causas como: glomérulonefritis hemorrágica, coagulación intravascular diseminada, hemólisis con hemoglobinuría, rhabdomiólisis masiva con mioglobinuria y uso iatrogénico de medicamentos como AiNES y/o aminoglucósidos.
Dentro de las complicaciones del envenenamiento ofídico, la activación del factor X y la protrombina llevan a la generación de trombina y el evento final puede ser un cuadro clínico de coagulación intravascular diseminada, que se asocia a trombocitopenia y al aumento de los productos de la degradación del fibrinógeno (5, 6, 7, 8, 9).
CLASIFICACIÓN
Se clasifica como envenenamiento leve, moderado y grave, y a su vez cada uno de ellos en compromiso local o sistémico, y el tratamiento se realiza con base en la clasificación de mayor severidad (tabla 2).

El inicio de la sintomatología se da a partir de los primeros 10 a 20 minutos con edema local (6, 10). La presencia de flictenas (ampollas) y equimosis son útiles para confirmar que se está frente a un envenenamiento ofídico bothrópico, pero su magnitud no es una medida para clasificar la gravedad del envenenamiento(6, 7).
La alteración en las pruebas de coagulación indica que el veneno bothrópico ha alcanzado el torrente sanguíneo (hay envenenamiento sistémico), sin embargo, la magnitud de la anticoagulación no debe utilizarse como criterio para clasificar la gravedad del envenenamiento bothrópico. Dentro de las principales manifestaciones de envenenamiento sistémico se encuentran gingivorragia (23%), hipotensión (14%), hematuria macroscópica (13%) (tabla 2) (3, 4, 5, 8, 9, 11, 12, 13).
ENVENENAMIENTO OFÍDICO LACHÉSICO
Los ofidios de este género están representados en Colombia por dos especies: Lanchesis mutans mutans y Lanchesis acrochorda.
La primera se distribuye en la Amazonía y la Orinoquía colombiana, además desde el pie de monte de la cordillera Oriental hasta los 1.000 metros de altitud sobre el nivel del mar. La segunda habita en los valles de los ríos Magdalena, Cauca, San Jorge y sus afluentes y en toda la región Pacífica colombiana.
Las serpientes del género Lanchesis se denominan popularmente con los nombres de "Verrugoso", "Rieca" (Llanos Orientales), "Surucucú", "Cascabel sorda", "Bushmaster" (2).
Mecanismo de acción
El veneno presenta mecanismos fisiopatológicos similares al veneno bothrópico (necrolítico, edematoso, anticoagulante, hemorrágico) y además posee actividad neurotóxica debida a una quinogenasa que produce activación del sistema nervioso autónomo parasimpático, ocasionando un síndrome de excitación vagal. El veneno lanchésico produce de manera indirecta kalicreína y prekalicreína (Factor de Fletcher), que provocan aumento del peristaltismo y de manera directa producen bradiquininas, que son además responsables de la hipotensión, diarrea y bradicardia (2, 6, 7, 8, 9).
Por ser un ofidio muy grande (hasta 4 metros un ejemplar adulto) se considera siempre un caso grave (6, 7, 13, 14, 15, 16).
ENVENENAMIENTO OFÍDICO CROTÁLICO
La especie Crotalus durissus cumanensis ha sido descrita y registrada para todo el territorio colombiano. Habita en las regiones cálidas y desérticas cubiertas con vegetación seca. Sus poblaciones ocupan los valles alto, medio y bajo del río Magdalena(2). Al igual que todas las especies de la familia Viperidae, las del género Crotalus tienen fosita termorreceptora. Las caras dorsolaterales del cuerpo están cubiertas con escamas imbricadas y quilladas, ojos con pupila vertical y aparato inyector del veneno desarrollado. El elemento característico de este género es la presencia del apéndice sonoro, situado en la porción terminal de la cola, denominado cascabel, por el cual recibe su nombre popular.
Mecanismo de acción
Se describen dos acciones principales:
1. Neurotóxica, debido a la acción de la crotoxina, que actúa sobre las terminaciones nerviosas motoras inhibiendo la liberación de acetilcolina en la placa neuromuscular.
2. Miotóxica, atribuida igualmente a la crotoxina, que junto con la Crotamina producen lesiones en el tejido muscular.
La literatura reporta la presencia ocasional de alteraciones de la coagulación, siendo menos frecuentes en la cascabel colombiana (2).
Manifestaciones sistémicas
ENVENENAMIENTO OFÍDICO ELAPÍDICO
De la familia Elapidae existen en Colombia 2 subfamilias, dentro de las que se destacan la subfamilia Elapidae - Género Micrurus, con 29 especies ampliamente distribuidas en el país hasta los 2.000 metros de altura sobre el nivel del mar y que son conocidas popularmente como "Corales", "Rabo de ají", "Gargantilla".
éstas no poseen la foseta termorreceptora pero se pueden identificar por poseer vistosos anillos completos de colores en el cuerpo y colmillos inoculadores pequeños, fijos en la parte anterior del maxilar(2)
Mecanismo de acción
Las mordeduras por serpientes corales son poco frecuentes(2) y en general son poco agresivas con mecanismos menos efectivos para la inoculación de veneno y usualmente el individuo es mordido por manipular la serpiente en forma inadecuada e imprudente. Los venenos de Micrurus tienen una acción principalmente postsináptica, debida a la unión de polipéptidos neurotóxicos, denominados âα-neurotoxinas', al receptor de acetilcolina de la placa motora de la fibra muscular. Los síntomas pueden aparecer en menos de una hora de la mordida. Se recomienda una observación clínica del accidentado por 24 horas, por si hay retardo en la aparición de los signos y síntomas (tabla 3) (4, 5, 6, 7, 8, 9, 18, 19, 20).
TRATAMIENTO DEL ENVENENAMIENTO OFÍDICO
Sólo en el 50% de las mordeduras por serpientes es inyectado suficiente veneno para producir manifestaciones clínicas de envenenamiento(21), se debe, sin embargo, realizar una rápida clasificación de la severidad del evento y evaluar las manifestaciones sistémicas que permitan un abordaje terapéutico temprano, sin olvidar que un accidente inicialmente clasificado como leve puede progresar a severo en un lapso de horas. Igualmente, debe disponerse de una buena historia clínica que incluya: tiempo trascurrido desde la mordedura, tamaño de la serpiente, tiempo de evolución de los síntomas y medidas tomadas hasta el momento, debe realizarse un examen físico completo, enfocado hacia los parámetros definitorios de severidad: magnitud del edema, compromiso del tronco, cara o cuello, necrosis, hemorragia local o a distancia y compromiso sistémico (22, 23, 24). Se han reportado envenenamientos por ofidios aun estando éstos muertos, debido a movimientos de mordida reflejos, por lo que no se deben atrapar con las manos o sin protección(25).
Medidas iniciales (21, 22, 23, 24)
Medidas prehospitalarias (para todos los envenenamientos ofídicos):
Medidas hospitalarias (7, 24)
Evitar: (2, 7, 22, 23, 24, 25):
Sobre este último punto, en la literatura se encuentran protocolos que recomiendan inmovilización con presión para mordeduras de serpientes que causen rápida evolución hacia parálisis respiratoria, principalmente elapídicos (19, 21, 22, 23, 27, 28, 29). En cualquier caso, si el paciente tenía puesto ya un torniquete como medida prehospitalaria, debe dejarse hasta que sea evaluado en un hospital y si es necesario hasta que se inicie la infusión con suero antiofídico (19, 24).
Paraclínicos iniciales (2, 6, 7, 24)
Deben ser solicitados desde el ingreso, con énfasis en las pruebas de coagulación
Como examen inicial mientras se obtienen los resultados de las pruebas de coagulación, y especialmente si no se cuenta con laboratorio, puede realizarse una prueba del todo o nada, que indica compromiso sistémico del envenenamiento. Se toman 3 a 5 cc de sangre en un tubo seco y se deja en posición vertical por 20 minutos, luego de lo cual se observa si hay formación o no de coágulo adherente a las paredes del tubo, moviéndolo en varias posiciones. Se considera coagulable si logró un coágulo firme, y no coagulable, si no se formó o éste es débil (envenamiento sistémico activo) (30).
Administración de antiveneno
Es necesario luego de la clasificación del accidente ofídico por serpiente venenosa; se debe administrar siempre el número de ampollas correspondientes a cada caso. Y en caso de alteraciónes hemorrágicas, shock, neurotoxicidad, miotoxicidad, nefrotoxicidad o envenenamiento local severo (24, 28, 29, 30).
Bothrops
Se administra antiveneno monovalente anti-bothrópico (Instituto Nacional de Salud, Probiol®) o polivalente (Instituto Clodomiro Picado de Costa Rica, Bioclón de México, Antivipmyn-Tri® o del Instituto Butantan de Brasil) sin previa prueba de sensibilidad, según el grado de severidad: (2, 4, 6, 7, 31, 32, 33, 34, 35, 36, 37, 38, 39, 40).
Las ampollas se disuelven en 50 a 100cc de SSN 0,9% en niños y 250cc en adultos.
Iniciar a una velocidad de 10 gotas por minuto, observando signos de reacción adversa (alérgica-anafiláctica) como: taquicardia (aparece precozmente), hipotensión, broncoespasmo, prurito, rash, etc. Si en 10 minutos no ha aparecido ninguno de estos signos, puede pasarse la infusión a goteo rápido (2, 6, 7).
Las reacciones adversas son comunes, se presentan en 53 y 73% de los casos respectivamente para el suero antiofídico brasilero (Instituto Butantan) y el colombiano (Instituto Nacional de Salud) (41). Si presenta algún tipo de reacción (no contraindica la administración del antiveneno, ya que éste es el único tratamiento específico para el envenenamiento por ofidios) (42), se debe realizar lo siguiente:
Si la reacción es brote con prurito, se considera mejoría la desaparición del prurito, debido a que el brote tarda más en desaparecer.
Quince minutos luego de la mejoría clínica del paciente se reanuda la infusión (6, 7, 24).
Lachésico
Crotálico
Elapídico
Manejo complementario
Analgesia:
Antibióticos:
Otros:
Seguimiento del paciente con envenenamiento bothrópico (2, 3, 5)
- Mejoría de coagulación: 100% en 24 horas
- Mejoría de hemorragias: 100% en 12 horas
- Mejoría de hematuria: 48-72 horas
- Mejoría del edema: frena su progreso a las 48-72 horas
- Trombocitopenia: recuperación inicia en 3-4 días
Incluso si han transcurrido varios días desde el accidente, el paciente puede beneficiarse de la administración de suero antiofídico si persiste el sangrado y/o las alteraciones de coagulación (6, 7, 24).
Complicaciones
⢠Insuficiencia renal aguda: 11%. Hasta 1 semana luego del envenenamiento (6, 7, 38).
Notificación al SIVIGILA
En Colombia, el envenenamiento ofídico no era un evento de notificación obligatoria hasta octubre de 2004, fecha a partir de la cual se estableció como evento de interés en salud pública. A partir de la fecha de expedición de la circular 092 de 2004, la directriz del Ministerio de Protección Social con respecto al envenenamiento ofídico es de incluirlo como EVENTO DE NOTIFICACIóN OBLIGATORIA al SIVIGILA (2). Ver anexo.
Nuevas perspectivas
Recientes investigaciones han demostrado que los mastocitos pueden reducir significativamente los eventos patológicos inducidos por el veneno de serpiente en roedores, al parecer debido a liberación de carboxipeptidasa A y posiblemente otras proteasas, las cuales podrían degradar componentes del veneno. Estos hallazgos identifican una nueva función biológica de los mastocitos en mejorar la resistencia innata a la morbilidad y mortalidad inducida por venenos de animales. Los anteriores descubrimientos no demuestran que las células mastocíticas humanas constituyan un sistema antiveneno per se, sin embargo, señala un horizonte para futuras investigaciones sobre la respuesta inmune a venenos de animales y posibles alternativas de tratamiento(1).
REFERENCIAS
(1) Metz, M., Piliponsky, A., Chen, Ch., Lammel, V., Abrink, M., Pejler, G., Tsai, M., Galli, S. Mast, Cell can Enhance Resistance to Snake and Honeybee Venoms. Science 2006 July; 313: 526-530. [ Links ]
(2) Protocolo de accidente ofídico. Ministerio de Protección Social â Instituto Nacional de Salud. Versión actualizada 2006. Cód INS 100. [ Links ]
(3) Otero, R., Tobón, GS., Gómez, LF., et al. Accidente ofídico en Antioquia y Chocó. Aspectos clínicos y epidemiológicos (Marzo de 1989-Febrero de 1990). Acta Méd. Colomb 1992; 17: 229-249. [ Links ]
(4) Warrell, DA. Snakebites in Central and South America: epidemiology, clinical features, and clinical management. In: Campbell JA, Lamar WW, eds. The venomous reptiles of the western hemisphere. Vol 2. New York: Cornell University Press, 2004, pp. 709-62. [ Links ]
(5) Otero, R., Mesa, MB. Mordeduras graves por serpientes. En: Quevedo, A., Martínez, Y., Duque JI., Mejía, J.A. (Eds). El Niño en Estado Crítico, 1ª edición. Medellín: CIB, 2001, pp. 571-578. [ Links ]
(6) Agudelo, Yuli. Actualización en accidente ofídico. En: Medicina que aprende para enseñar y enseña para aprender. Memorias 5° curso de actualización en conocimientos médicos generales. ANIR. Medellín, 2005, pp. 255-266. [ Links ]
(7) Accidente bothrópico, lachésico, elapídico, crotálico. En: Guías toxicológicas para servicios de urgencias. Dirección Seccional de Salud de Antioquia. 2005. [ Links ]
(8) Gutiérrez, J. Comprendiendo los venenos de serpientes: 50 años de investigaciones en América Latina. Rev. biol. trop, jun. 2002; vol. 50 (2): 377-394. [ Links ]
(9) Stocker, KF. Composition of snake venoms. In: Stocker KW, ed. Medical use of snake venom proteins. Boca Raton, Fla.: CRC Press, 1990, pp. 33-56. [ Links ]
(10) Chaves, F, Barboza, M, Gutiérrez, JM. Pharmacological study of edema induced by venom of the snake Bothrops asper (terciopelo) in mice. Toxicon 1995; 33:31-9. [ Links ]
(11) Laing, GD, Clissa, PB, Theakston, RDG, Moura-da-Silva, A, Taylor, MJ. Inflammatory pathogenesis of snake venom metalloproteinase-induced skin necrosis. Eur J Immunol 2003; 33: 3458-63. [ Links ]
(12) Saldarriaga, MM, Otero, R, Núñez, V, Toro, MF, Díaz, A, Gutiérrez, JM. Ontogenic variability of Botrops atrox and Botrops asper snake venoms from Colombia. Toxicon 2003 Sep. 15; 42(4): 405-11. [ Links ]
(13) Roberts, J, Otten, E. Snakes and other reptiles. On: Goldfrank´s. Toxicologic Emergencies, 7th edition. McGraw-Hill Medical Publishing Division. United States of America, 2002, pp. 1552-1567. [ Links ]
(14) Mecanismo patogénico del síndrome laquético. En: Memorias del Instituto Butantan 1980/81; 44/45: 403- 423. [ Links ]
(15) Colombini, M, Fernández, I, Cardoso, DF, Moura-da-Silva, AM. Lachesis muta muta venoms: immunological differences compared with Botrops atrox venos and importance of specific antivenom therapy. Toxicon 2001 May.; 39(5): 711-9. [ Links ]
(16) Damico, DC, Bueno, LG, Rodrigues-Simoni, L, Marangoni, S, Da Cruz-Hofling, MA, Novello, JC. Neurotoxic and myotoxic actions from Lachesis muta muta (surucucu) whole venos on the Mouse and chick nerve-muscle preparations. Toxicon 2005 Aug; 46(2):222-9. [ Links ]
(17) Russell, FE, Eventov, R. Lethality of crude and lyophilized Crotalus venom. Toxicon 1964; 2:81-2. [ Links ]
(18) Kitchens, CS, Van Mierop, LHS. Envenomation by the eastern coral snake (Micrurus fulvius fulvius): a study of 39 victims. JAMA 1987; 258: 1615-8. [ Links ]
(19) Bucaretchi, F, Hyslop, S, Vieira, R J, et al. Bites by coral snakes (Micrurus spp.) in Campinas, State of São Paulo, Southeastern Brazil. Rev. Inst. Med. trop. S. Paulo. [online]. 2006, vol. 48, no. 3 [cited 2007-03-06],pp. 141-145. Available from: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0036 46652006000300005&lng=en&nrm=iso>.
(20) Meier, J, White, J, eds. Handbook of clinical toxicology of animal venoms and poisons. Boca Raton: CRC Press, 1995. [ Links ]
(21) Warrell, DA. Treatment of bites by adders and exotic venomous snakes. BMJ 2005; 331: 1244-1247. [ Links ]
(22) Gold, B, Dart, R., Barish, R. North American Snake envenomation: diagnosis, treatment and management. Emerg Med Clin N Am 2004; 22: 423-443. [ Links ]
(23) Juckett, G., Hancox, J. Venomous Snakebites in the United States: Management Review and Update. Am Fam Physician 2002 April; 65, 7: 1.369-1.374. [ Links ]
(24) Gold, B, Dart, R., Barish, R. Bites of Venomous Snakes. N Engl J Med 2002; 347: 347-356. [ Links ]
(25) Suchard, JR, LoVecchio, F. Envenomations by rattlesnakes thought to be dead. N Engl J Med 1999; 340: 1930. [ Links ]
(26) Dart, RC, Gustafson, RA. Failure of electric shock treatment for rattlesnake envenomation. Ann Emerg Med 1991; 20:659-61. [ Links ]
(27) Howarth, DM, Southee, AE, Whyte, IM. Lymphatic flow rates and first-aid in simulated peripheral snake or spider envenomation. Med J Australia 1994; 161: 695-700. [ Links ]
(28) Sutherland, SK, Coulter, AR, Harris, RD, Rationalisation of first-aid measures for elapidic snake bite. Lancet 1979; i: 183-6. [ Links ]
(29) German, B.T., Hack, J.B., Brewer, K. & Meggs, W.J. Pressure-immobilization bandages delay toxicity in a porcine model of eastern coral snake (Micrurus fulvius fulvius) envenomation. Ann. Emerg. Med. 2005; 45: 603-608. [ Links ]
(30) Sano-Martins, I., Fan, H, Castro, S, Tomy, S, Franca, F. et. al. Reability of the simple 20 minute whole blood clotting test (WBCT20) as an indicator of low plasma fibrinogen concentration in patients envenomed by Bothrops snakes. Butantan Institute Antivenom Study Group. Toxicon 1994; 32 (9):1045-1050. [ Links ]
(31) Otero, R., Callejas, ME., Gutiérrez, J. et al. Necesidades reales de antivenenos en Colombia. Características de los productos y del mercado. Revista Epidemiológica de Antioquia 2001. [ Links ]
(32) Otero, R, Núñez, V, Osorio, RG, Gutiérrez, JM, Giraldo, CA, Posada, LE. Ability of six Latin American antivenoms to neutralize the venos of mapana equis (Botrops atrox) from Antioquia and Choco (Colombia). Toxicon 1995 Jun; 33(6): 809-15. [ Links ]
(33) Otero, R, Núñez, V, Barona, J, Díaz, B, Saldarriaga, M. Características bioquímicas y capacidad neutralizante de cuatro antivenenos polivalentes frente a los efectos farmacológicos y enzimáticos del veneno de Botrops Asper y Porthidium nasotum de Antioquia y Chocó. Iatreia 2002; 15 (1): 5-15. [ Links ]
(34) Otero, R, Silvia, JJ, Barona, J, Toro, MF, Quintana, JC et al. Estudio multicéntrico de la eficacia y seguridad de Antivipmyn-Tri® en accidente bothópico en Colombia 2004. [ Links ]
(35) Otero, R, Gutiérrez, JM, Rojas, G, Núñez, A, Díaz, A. et. al. A randomized blinded clinical trial of two antivenoms, prepared by caprilic acid or ammonium sulphatefractionation of IgG, in Bothrops and Porthidium snake bites in Colombia: correlation between safety and biochemical characteristics of antivenoms. Toxicon 1999; 37: 895-908. [ Links ]
(36) Otero, R, Gutiérrez, JM, León, G, Rojas, G, Núñez, V et al. Estudio comparativo doble ciego aleatorizado de dos antivenenos polivalentes en mordeduras por Bothops Asper en Colombia: Hacia un tratamiento específico más racional. 2004. [ Links ]
(37) Otero, R, León, G, Gutiérrez, JM, Rojas, G, Toro, MF et al. Efficacy and safety of two whole IgG polyvalent antinenoms, refined by caprylic acid fractionation with or without beta-propiolactone, in the treatmente of Botrops asper bites in Colombia. Transactions of the Society of Tropical Medicine and Hygiene 2006 Dec; 100(12): 1173-82. [ Links ] Epub 2006 May 12.
(38) R. Otero-Patiño, J. L. C. Cardoso, H. G. Higashi, V. Núñez, A. Díaz, M. F. Toro, M. E. García, A. Sierra, L. F. García, A. M. Moreno, M. C. Medina, N. Castañeda, J. F. Silva-Díaz, M. Murcia, S. y Cárdenas, W. D. Días da Silva, and The Regional Group on Antivenom Therapy Research (REGATHER). A randomized, blinded, comparative trial of one pepsin-digested and two whole IgG antivenoms for bothrops snake bites in Urabá, Colombia. Am. J. Trop. Med. Hyg 1998; 58(2): 183-189.
(39) Picolo, G., Chacur, M., Gutiérrez, J.M., Teixeira, C.F.P., Cury, Y. Evaluation of antivenoms in the neutralization of hyperalgesia and edema induced by Bothrops jararaca and Bothrops asper snake venoms. Brazilian Journal of Medical and Biological Research 2002; 35: 1221-1228. [ Links ]
(40) Theakston, RD, Laing, GD, Fielding, CM, Lezcano, AF, Touzet, JM, Vallejo, F, Guderian, RH, et al. Treatmen of snake bites by Bothropos species and Lachesis muta in Ecuador: laboratory screening of candidate antivenoms. Transactions of the Society of Tropical Medicine and Hygiene. 1995 Sept-Oct; 89(5): 550-4. [ Links ]
(41) Smalligan, R, Cole, J, Brito, N, Laing, GD, Mertz, BL, Manock, S et al. Crotaline Snake bite in the Ecuadorian Amazon: Randomized double blind comparative trial of three South American polyspecific antivenoms. BMJ 2004; 329:1129. [ Links ]
(42) Singhthong, B et al. Prediction, prevention and mechanism of early (anaphylactic) antivenom reactions in victims of snake bites. BMJ 1986; 292:17-20. [ Links ]
(43) Premawardhena, AP, de Silva, CE, Fonseca, MM, Gunatilake, SB, de Silva, HJ. Low dose subcutaneous adrenaline to prevent acute adverse reactions to antivenom serum in people bitten by snakes: randomised, placebo-controlled trial. BMJ 1999; 318:1041-3. [ Links ]
(44) FanHW, Marcopito, LF, Cardoso, JL, Franca, FO, Malaque, CM, Ferrari, RA et al. Sequential randomised and double blind trial of promethazine prophylaxis against early anaphylactic reactions to antivenom for Bothrops snake bites. BMJ 1999; 318:1451-2. [ Links ]
(45) Jorge, MT, Malaque, C, Ribeiro, LA, Fan, HW, Cardoso, JL, Nishioka, SA et al. Failure of chloranphenicol prophylaxis to reduce the frequency of abscess formation as a complication of envenioming by Bothrops snakes in Brazil. A double blind randomized controlled trial. Trans R Soc Trop Med Hyg 2004;98:529-534. [ Links ]
(46) Clark, RF, Selden, BS, Furbee, B. The incidence of wound infection following crotalid envenomation. J Emerg Med 1993; 11:583-6. [ Links ]
(47) Tagwireyi, DD, Ball, DE, Nhachi, CF. Routine prophylactic antibioticuse in the management of snakebite. BMC Clin Pharmacol 2001; 1:4. [ Links ]
(48) Otero, R, Gutiérrez, JM, Mesa, M, Duque, E, Rodríguez, O et al. Complications of Bothrops, Porthidium and Bothriechis snakebites in Colombia. A clinical and epidemiological study of 39 cases attended in university hospital. Toxicon 2002; 40: 1107-1114. [ Links ]
(49) Russell, FE. The effect of antivenin on intramuscular pressure elevations induced by rattlesnake venom. Toxicon 1985; 23:677-80. [ Links ]
(50) Gold, BS, Barish, RA, Dart, RC, Silverman, RP, Bochicchio, GV. Resolution of compartment syndrome after rattlesnade envenomation utilizing non invasive measures. The Journal of Emergency Medicine 2003 Apr; 24(3): 285-8. [ Links ]
(51) Rowland, SA. Fasciotomy: the treatment of compartment syndrome. In: Green DP, Hotchkiss RN, Pederson WC, eds. Green's operative hand surgery, 4th ed. Vol. 1. New York: Churchill Livingstone 1999, pp. 689-710. [ Links ]
(52) Chattopadhyay, A, Patra, RD, Shenoy, V, Kumar, V, Nagendhar, Y. Surgical implications of snakebites. Indian Journal of Pediatrics 2004 May; 71(5): 397-9. [ Links ]
(53) Richardson, WH 3rd, Tanen, DA, Tong, TC, Betten, DP, Carstairs, SD, Williams, SR, Cantrell, FL, Clark, RF. Crotalidae polyvalent immune Fab (ovine) antivenom is effective in neutralization of South American vipiridae venoms in a murine model. Annal Emergency Medicine 2005 june; 45 (595-602). [ Links ]














