INTRODUCCIÓN
Este trabajo invita a una reflexión en torno a las siguientes preguntas: ¿Cómo se aborda la atención en pacientes mayores con VIH/SIDA? ¿Qué nos dicen los discursos de los médicos sobre su realidad? ¿Qué factores hacen que los adultos mayores estén en la invisibilidad?
En el mundo 37.9 millones de personas viven con el VIH; de ellas, 24.5 millones tienen acceso a terapia antirretroviral. En 2018 fallecieron 770 000 personas en todo el mundo a causa de enfermedades relacionadas con el SIDA. En Latinoamérica, 1.9 millones de personas tienen VIH 1.
Se estima que 4.2 millones de adultos mayores viven con VIH en todo el mundo, lo que representan cerca del 12 % del total de infectados. Para 2020 se espera que una de cada cinco personas con VIH tenga más de 50 años 2.
Las personas mayores con VIH tienen un riesgo hasta cinco veces más elevado de sufrir enfermedades crónicas, por lo que se necesita una estrategia integral de salud para dar respuesta a los costes crecientes de la atención médica ampliada.
Hoy día se sabe que las personas mayores pueden ser casi invisibles a los ojos de los demás, y puede darse a nivel familiar, social y de servicios médicos. La invisibilidad en el adulto mayor puede considerarse una forma de maltrato o abuso 3.
Un autor la define la invisibilidad en el ámbito sanitario, como la tendencia a que la atención médica se concentre en la enfermedad o el órgano afectado más que en la persona real 4.
El tema de VIH/SIDA en adultos mayores genera un dilema de grandes repercusiones éticas. Por un lado, la inversión de los gobiernos y sistemas de salud en tratamiento para personas al final de la vida y, por otro, el estigma y/o discriminación sanitaria, en especial en este grupo vulnerable 5.
Este aspecto cobra relevancia, toda vez que la Organización Mundial de la Salud (OMS) reveló que las personas mayores de 50 años y más afectadas con el virus van en aumento en el mundo.
Los estados miembros de la Oficina Sanitaria Panamericana (OPS/OMS) han dado una respuesta nacional a la epidemia por el VIH, que ha progresado de manera considerable en los últimos 40 años. En México, se registran 12 mil nuevas infecciones por VIH al año, y cada día 33 personas adquieren el SIDA 6.
En este país y en el mundo aún hay retos pendientes como el estigma y la discriminación. Así como el hecho de priorizar, promover y proteger los derechos humanos de las personas mayores afectadas por el VIH 7.
Por lo antes expuesto, este estudio tuvo el propósito de analizar la percepción de los médicos del primer nivel sobre las condiciones sociales y sanitarias que intervienen en la invisibilidad del paciente adulto mayor con VIH/SIDA en Tabasco (México).
MATERIALES Y MÉTODOS
Se realizó un estudio cualitativo bajo el enfoque de teoría fundamentada (TF) con el objeto de explorar las condiciones sociales y sanitarias en la prestación médica que intervengan en la invisibilidad del paciente.
En este sentido, la TF permite contextualizar la atención y comprender mejor la experiencia subjetiva de los médicos relacionados en el diagnóstico y tratamiento de los adultos mayores con VIH/SIDA.
Para la investigación se trabajó con seis médicos del primer nivel de atención que atienden a pacientes en un Centro de Salud (CESSA Tierra Colorada) en el estado mexicano de Tabasco (tabla 1).
Tabla 1 Características sociodemográficas de los participantes del grupo focal (personal de salud del CESSA de Tierra Colorada)
| Participante | Sexo | Edad | Formación académica | Antigüedad laboral | Años de servicio como médico |
|---|---|---|---|---|---|
| P1 | F | 33 | Licenciatura en Medicina | CESSA - 5 años y medio | 8 años |
| P2 | F | 32 | Licenciatura en Medicina | CESSA- recién contratada | 5 años |
| P3 | F | 28 | Licenciatura en Medicina | CESSA - 2 años | 4 años |
| P4 | M | 32 | Licenciatura en Medicina | CESSA - 2 años | 5 años |
| P5 | M | 29 | Médico especialista en Medicina Familiar | CESSA - 2 años | 6 años |
| P6 | M | 33 | Médico especialista en Medicina Familiar | CESSA - 8 años | 9 años |
Fuente: Grupo focal integrado por personal de salud del CESSA Tierra Colorada. Junio 2018.
La información base se obtuvo mediante trabajo con un grupo focal en junio de 2018. Para iniciar, se les informó a los participantes los motivos de estudio y la importancia de su colaboración, asegurándoles privacidad y libertad para sus expresiones. El tiempo de la entrevista grupal no estuvo limitado y la grabación tuvo una duración de 48 minutos.
La información fue analizada en el software MAXQDA versión 2018.2, el cual empezó con una lectura inicial del texto, la escritura de memos descriptivos (observaciones) y analíticos (notas reflexivas), y el desarrollo de un conjunto de códigos relacionados a conceptos recurrentes (inductivos) y preguntas de investigación (deductivos).
RESULTADOS
Son muchos y variados los factores relacionados con la invisibilidad del paciente adulto mayor con VIH/SIDA en el sector sociosanitario, mismos que conducen a un diagnóstico tardío (figura 1).
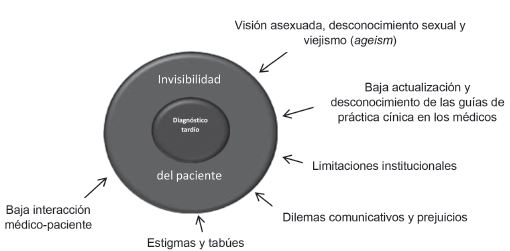
Fuente: elaboración propia.
Figura 1 Factores condicionantes e intervinientes en la invisibilidad del adulto mayor con VIH/SIDA en el sector socio sanitario.
Visión asexuada, desconocimiento de la sexualidad y viejismo
Pareciera en este estudio que los médicos generales y los médicos familiares no están preparados para atender pacientes geriátricos con patologías distintas a las crónicas que suelen manejar, en particular la del VIH/SIDA. Algo de lo anterior se relaciona con la creencia de que el viejo es un ser asexuado y, por lo tanto, no mantiene relaciones sexuales.
Conforme se avanza con los años de la vida, la comorbilidad aumenta, se pueden presentar múltiples patologías en una persona, enmascarando la que podría ser causante de las enfermedades llamadas oportunistas.
Si el paciente adulto mayor tiene una enfermedad crónica y empieza a tener síntomas, yo creo que puede agravar la enfermedad o incluso hasta enmascararla. Si el paciente tiene una enfermedad aunada al VIH... aumenta la posibilidad de que se degenere o decaiga su estado de salud o que se enmascare. (Participante GF-5)
Baja actualización y desconocimiento de las guías de práctica clínica
Se advierte que aún no hay conciencia sobre la problemática de VIH/SIDA que afecta a personas mayores de 50 años en los médicos clínicos probablemente debido a la falsa creencia de que esta enfermedad solo se presenta en personas jóvenes o adultos jóvenes. Consideran que dicha problemática no está bien reconocida, porque los adultos mayores tienen costumbres muy arraigadas, no expresan sus síntomas, y es aquí cuando empiezan las complicaciones e invisibilidad.
La gran mayoría nos enfocamos en nuestra práctica médica al diagnóstico en personas jóvenes. ¿Qué es lo que pasa con los adultos mayores y con las personas mayores de 50 años? Por lo regular son personas que tienen muy arraigadas sus costumbres y muchas veces no expresan o no dicen qué es lo que tienen, y nosotros no hacemos una búsqueda intencionada, dirigida a los adultos mayores. (Participante GF-6)
... nosotros tenemos la idea de que nada más vamos a encontrar VIH en los adolescentes, en adultos como tal, pero en adultos mayores, no. (Participante GF-2)
La invisibilidad del paciente mayor con VIH también podría presentarse por el desconocimiento o no empleo de las guías de práctica clínica, específicamente hacia las valoraciones geriátricas integrales, como ellos lo manifiestan.
Los médicos en diferentes instituciones desconocemos la valoración geriátrica integral, es muy extenso, e inclusive hay una guía de práctica clínica en donde se ven diferentes aspectos. (Participante GF-5)
Limitaciones institucionales
En cuanto a las instituciones de salud, los médicos manifiestan que es limitado el tiempo que se les otorga para realizar una valoración integral a los pacientes geriátricos (15 minutos por paciente). Cuando se trata de un paciente que llega a consulta por primera vez, se estima un tiempo máximo de 30 minutos para registrar y explorar en detalle, además de elaborar la historia clínica, diagnóstico y tratamiento.
El tiempo que tenemos en cuanto a la atención es muy poco. 15 minutos, o a veces un poco menos, por la cantidad de pacientes que tenemos que atender diariamente; esa también es una problemática para nosotros. (Participante GF-1)
...para hacer una valoración geriátrica integral mínimo es 40 minutos; en 15 minutos no se alcanza a conocer todos sus antecedentes. Para ser integral, ese es un factor muy importante hacia el médico, ¿no? (Participante GF-4)
Dilemas comunicativos y prejuicios
Por otro lado, el facultativo se enfrenta al dilema de cómo y de qué manera humanizada decirle a un paciente que es portador de VIH. Dado que tanto paciente como familiares son afectados:
... no es lo mismo decirlo a una persona soltera, a una persona que ya está casada (con hijos y nietos), porque ¿cómo lo va a tomar la familia? Eso nos genera incertidumbre, y hasta cierto punto, quizás, un poco de miedo por la reacción que pudiera ocasionar nuestra noticia. (Participante GF-6)
Los médicos están conscientes de que los prejuicios deben quedar fuera en la atención a adultos mayores con conductas socialmente no aceptadas (vg. homosexualidad, prostitución, drogadicción).
La verdad es que como médico los prejuicios siempre hay que dejarlos al lado. (Participante GF-2)
... nos están formando como médicos familiares, y entonces uno ve al paciente como persona y se valora psicológica, biológica, emocional y espiritualmente; dejamos al lado lo demás. (Participante GF-2)
La sexualidad en el adulto mayor, aún en el ámbito médico, reconoce que es un tema que no se comenta, ni se toma en cuenta, sigue invisible, incluso en los servicios especializados de geriatría.
Yo creo que está de lado el tema de la sexualidad. Porque ahora que pasamos el servicio de geriatría no se tocaba eso, ni se preguntaba. (Participante GF-3)
Estigmas y tabúes
Los informantes opinan que la mayoría de los spots o carteles de prevención en las infecciones de transmisión sexual (ITS) van dirigidos a los jóvenes y mujeres embarazadas. Estos aspectos: estigmas, tabúes y falta de información, pudiesen interferir en el diagnóstico oportuno en las personas mayores de 50 años.
Más que nada es la falta de cooperación por parte del paciente por los estigmas y los tabús que se tienen sobre VIH. Tanto como parte del paciente como parte del médico. Las características socio-sanitarias se tienen que ver de los dos lados. No existe difusión en el adulto mayor, las campañas tanto de secretaría, IMSS, etc., van encaminados principalmente hacia la gente joven o menores de 50 años. No he visto algún spot que me hable sobre la cultura o sobre la concientización del VIH en adultos mayores o en personas de 50 años. (Participante GF-6)
Los médicos expresan que a pesar de que México ha avanzado en su desarrollo económico, socialmente aún se conservan ideas anticuadas que no permiten entender la sexualidad humana. Con respecto a los adultos mayores, no se tocan temas tabús, pero se reconoce que existe una problemática aun no abordada, y en sus palabras dan a entender que esta población se mantiene invisible.
La falta de cultura sexual que hay en nuestra población, a pesar de que somos un país avanzado, seguimos siendo tercermundistas y muchos temas para nosotros son tabús, no hablamos de VIH, no hablamos de enfermedades de transmisión sexual, y hablando del adulto mayor, no hablamos de la sexualidad.
Todavía nos falta muchísima cultura y muchísima conciencia social de que son problemas que realmente están, que, aunque nosotros queramos pasar o queramos vendarnos los ojos, esos problemas están ahí. (Participante GF-6)
Baja interacción médico-paciente
La interacción médico-paciente puede verse afectada cuando el paciente oculta su estatus de seropositividad al VIH/SIDA. Los informantes asumen dicha posición por el temor al rechazo, sin prever que esto pudiese afectar la instauración de su tratamiento y pronóstico.
Muchas veces por el rechazo, no lo externan, se pueden sentir etiquetados. El miedo a ser juzgados. Ellos no saben que nosotros estamos preparados para recibir cualquier tipo de noticia. (Participante GF-6)
Los médicos aceptan que pueden pasar por alto datos de relevancia en los adultos mayores.
Y es que muchas veces si no lo pensamos, no lo buscamos, o sea, en un adulto mayor. (Participante GF-3).
DISCUSIÓN
Los discursos de los médicos muestran invisibilidad en la atención del adulto mayor con VIH/ SIDA, hay tendencia a dejar de lado a la persona, no explorar sobre su sexualidad y, por ende, no diagnosticar oportunamente esta enfermedad.
Los médicos ven al adulto mayor como un ser asexuado, no indagan más allá de lo que los pacientes exteriorizan. Al haber una escasa o nula orientación sobre prevención de ITS en esta edad, aunado a la inmunosupresión generada por la senescencia, aumentan las posibilidades de adquirir VIH. Lo anterior coincide con el informe del Centro para el Control y la Prevención de Enfermedades 8, donde se reporta un aumento progresivo en la morbilidad y mortalidad por SIDA en años.
A los médicos en este estudio se les dificulta realizar el diagnóstico de VIH en este grupo de edad, no efectúan una búsqueda minuciosa de manifestaciones clínicas. Este dato coincide con lo descrito por Morán en España, donde las personas de mayor edad son menos conscientes de su riesgo y se observa la falta de concienciación en los profesionales sanitarios al realizar un diagnóstico en ese grupo de edad 9.
Es evidente que el diagnóstico tardío es atribuible a la falta de una valoración geriátrica integral. Estos resultados son similares a lo publicado por Aranzábal y cols 10. Al no ser competentes en el abordaje al adulto mayor, lo que genera mayor uso de los servicios.
Se ha demostrado en la literatura que la búsqueda oportunista del VIH es un método aceptable y factible para los profesionales de atención primaria 11, realizar atención integrada y centrada en la persona con VIH 12, utilizar las guías de práctica clínica, en especial las que están enfocadas en el adulto mayor, reporta beneficios que derivan en mayor precisión diagnóstica, reducción de la mortalidad, mejoría del estado funcional, utilización correcta de recursos, disminución de institucionalización y disminución de hospitalizaciones.
La relación médico-paciente puede verse afectada, ya que el paciente presenta temor a que lo rechacen y no lo atiendan adecuadamente si anuncian su seropositividad al VIH, y el médico evita hablar sobre sexualidad con los pacientes adultos mayores. Datos coincidentes con un estudio en España, donde los pacientes manifestaron que los médicos casi nunca preguntaban sobre sus prácticas sexuales 13.
El área de salud no se encuentra exento de las actitudes negativas que se generan al enterarse de los hábitos sexuales que podrían practicar algunos de sus clientes. La discriminación y el estigma que se ha observado a lo largo de los años aún prevalece y tiene un impacto negativo en la salud mental y física de las personas con VIH 14,15,16.
Las implicaciones prácticas de este estudio residen en lo que se desprende de un análisis puntual sobre lo que piensan los médicos acerca de los factores de invisibilidad en las personas mayores con VIH, lo que permitirá a la salud pública el diseño de estrategias integrales para su atención.
CONCLUSIÓN
La invisibilidad del paciente en el ámbito sanitario se refleja en el nulo o tardío diagnóstico de su padecimiento. La creencia de que el adulto mayor es un ser asexuado (no reconocer, ni explorar la existencia de la práctica sexual en esa fase de la vida), aunado a las pluripatologías presentes, hacen que la atención en el VIH/SIDA se otorgue en etapas avanzadas.
La hegemonía del médico en las decisiones que toma son indiscutibles e inapelables; no suelen considerar la opinión del enfermo, incrementando su temor de revelar su estatus de seropositividad.
Otro factor que se debe considerar son las limitaciones institucionales referente a los tiempos destinados para la atención, que no facilitan la labor del médico para explorar los aspectos clínicos, y mucho menos de los emocionales del paciente.
El desconocimiento y falta de actualización sobre una valoración geriátrica integral contribuyen a la invisibilidad del paciente mayor en este estudio.
El constante aumento de adultos mayores infectados y la expansión geográfica de la enfermedad deben ser indicadores potenciales para los gestores y profesiones de salud pública para establecer prioridades en el control del VIH/SIDA















