INTRODUCCIÓN
El síndrome de Tourette (ST) es un trastorno neurológico-conductual crónico que comienza en la infancia y la adolescencia. Su característica principal es la emisión de múltiples tics motores y fónicos de distinto tipo y complejidad 1 y difíciles de controlar, lo cual deben estar presentes en el paciente por lo menos un año para realizar el diagnóstico definitivo del síndrome 2. En el síndrome de Tourette, una serie de tics se asocian a vocalizaciones involuntarias (ecolalia, coprolalia) 3. Generalmente están asociados a conductas obsesivo-compulsivas. A menudo empeoran cuando la persona está excitada o padece de ansiedad y se atenúan durante la realización de actividades calmadas o que requieren de concentración.
Estudios neuroanatómicos y neurofisiológicos sugieren que su etiología está basada en una afectación de los circuitos corticoestriado-talamocorticales (CETC). Asimismo, se ha determinado que los neurotransmisores de los circuitos CETC como la dopamina en los circuitos frontales y subcorticales son el factor patológico primario en la génesis de la sintomatología 4.
Swedo y colaboradores sugieren que en la fisiopatología, los tics puede tener un componente autoinmune tras infección bacteriana, debido a que se observó un incremento en la incidencia de tics motores tras un brote de faringitis por estreptococo betahemolítico del grupo A. Existe la hipótesis de que son el resultado de unas alteraciones autoinmunes exacerbadas por la similitud molecular entre los antígenos de superficie del estreptococo betahemolítico del grupo A y los antígenos neuronales 5.
Actualmente Rapanelli y colaboradores expresan que el ST está relacionado con un desequilibrio cuantitativo de interneuronas excitatorias e interneuronas inhibitorias, y con daño estructural y de crecimiento del núcleo estriado, y se desconoce el mecanismo molecular que lo provoca 6 .
Los hallazgos epidemiológicos en el ST varían también según la población estudiada, la metodología y muchos otros factores. Entre 21 estudios de prevalencia basados en la población, la prevalencia de la población TS combinada se estimó en un 0,52 % (intervalo de confianza [IC] del 95 %: 0,32-0,85) 7 .
En un estudio basado en entrevistas diagnósticas estructuradas de forma transversal en 1374 pacientes con ST y 1142 miembros de la familia no afectados por el TS, la prevalencia de trastornos comórbidos durante la vida fue de 85.7 %; el 57,7 % de la población tenía dos o más trastornos psiquiátricos 8 . Además, el 72,1 % de los individuos cumplía los criterios para el trastorno obsesivo-compulsivo (TOC) o el trastorno por déficit de atención / hiperactividad (TDAH) y otros trastornos, incluido el estado de ánimo, ansiedad y comportamiento disruptivo; cada uno estuvo presente en aproximadamente el 30 % de los pacientes 9.
La edad media de inicio del ST fue de 6 años y la prevalencia global del mismo en la población de 5 a 18 años oscila entre el 0,3 y el 3,8 %. Es más común en hombres que en mujeres (10). Estudios de Kurlan et al. (1987) muestran una prevalencia entre 0,1 y 1,6 % y afecta al género masculino cuatro veces más que al femenino 11.
Al realizar la historia clínica del paciente es importante observar, además de los signos de tics, las afecciones coexistentes, como ansiedad, TOC o TDAH. Preguntar sobre antecedentes familiares de tics y otras afecciones neuropsiquiátricas. Muy a menudo estos pacientes ya fueron evaluados por un alergista por síntomas como estornudos o carraspeo, o probablemente hayan asistido a consulta con un oftalmólogo por el pestañeo. Los síntomas conductuales suelen clasificarse erróneamente como perturbaciones emocionales o comportamientos para llamar la atención. La coprolalia no es necesaria para diagnosticar ST.
Los tics en el síndrome de Tourette comienzan en la infancia, alcanzan su punto máximo en la adolescencia temprana y suele disminuir en la edad adulta temprana. Sin embargo, algunos pacientes adultos continúan teniendo tics perjudiciales. Los medicamentos para los tics están dirigidos al uso de neurolépticos y el haloperidol, que a menudo son efectivos, pero pueden causar efectos adversos 12 .
La intervención global de comportamiento para tics CBIT es un tratamiento conductual no farmacológico diseñado para enseñar a los pacientes y sus familias un conjunto específico de habilidades para reducir la frecuencia, la intensidad y el impacto general de los tics motores y vocales.
La CBIT tiene dos componentes terapéuticos principales: entrenamiento para la reversión de hábitos (habit reversal training, HRT) y tratamiento basado en las funciones (function-based treatment, FBT). Muchas personas señalan que sus tics empeoran con la ansiedad y el estrés. Por lo tanto, normalmente se emplean técnicas de relajación durante la CBIT para reducir la ansiedad, el estrés y la tensión general 13.
La eficacia de la CBIT está debidamente comprobada. La evidencia más contundente proviene de dos ensayos controlados grandes y aleatorizados en los que se comparó la CBIT con psicoterapia de apoyo. Los resultados de ambos ensayos indicaron que la CBIT estuvo asociada con una disminución mucho más marcada en la intensidad de los tics con posterioridad al tratamiento con respecto al grupo de control 14.
La psicología, la psiquiatría y la neurología tradicionalmente han sido los tratamientos de referencia del ST y los trastornos de tics. Pero últimamente otros profesionales de atención médica han estado colaborando con las disciplinas tradicionales y son reconocidos como piezas importantes en el tratamiento de las afecciones del desarrollo coexistentes como son la Terapia ocupacional (TO), que posibilita la participación en roles, hábitos y rutinas en el hogar, la escuela, el lugar de trabajo, la comunidad y otros ámbitos; la Fisioterapia (FT), para recuperar, mantener y promover la función física; la Patología del lenguaje y el habla (PLH), para el tratamiento de trastornos del habla, el lenguaje, la comunicación social, la comunicación cognitiva y la deglución 15.
A nivel de la cavidad bucal, las contracciones musculares arrítmicas representan un factor de riesgo en la autolaceración, es decir, estos pacientes pueden presentar lesiones traumáticas en diferentes sitios de la mucosa bucal con sintomatología leve o moderada, lo que muchas veces puede causar una descompensación en el paciente, pues se ve limitada la masticación, deglución y la alimentación, lo cual ocasiona trastornos temporomandibulalres, dolores en región masetera y desgastes dentales acentuados (bruxismo) 16 .
Existen métodos preventivos, cuyo objetivo es la protección de los dientes y mucosa oral frente a traumas contundente; entre estos se encuentra el protector bucal para deportes de alto impacto y otros que se utilizan con mayor frecuencia como alternativa terapéutica en las lesiones relacionadas con trauma, como lo son la placa de protección mucosa (PPM).
El objetivo del reporte de este caso clínico, es dar a conocer una propuesta terapéutica para pacientes diagnosticados con ST y manifestaciones orales.
CASO CLÍNICO
Paciente de 13 años de edad que asistió a la Facultad de Odontología de la Universidad de Cartagena por presentar úlcera dolorosa en cavidad bucal. Se realizó historia clínica con antecedentes médicos no relevantes, previa firma del consentimiento informado por parte de su tutor (madre).
Al examen físico se observaron movimientos inconscientes con expresiones orales involuntarias, que incluían queilofagias repetitivas sobre la mucosa labial derecha y coprolalia. Además, no se encontró ningún tipo de adenopatías en las cadenas ganglionares cervicales y pericervicales. La madre comentó que presentaba estos eventos desde hace un año, y los relacionó con un evento familiar, como fue la separación de sus padres, situación que generó episodios de estrés en el paciente. Se decidió realizar interconsultas y remisiones con el área de psicología y psiquiatría, que luego de la valoración reportaron el diagnóstico de síndrome de Tourette.
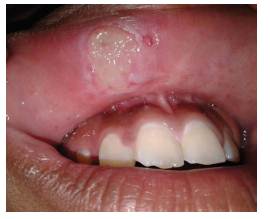
Al examen intraoral se observó una úlcera redondeada en mucosa labial superior, lado derecho, de aproximadamente 2 cm de diámetro, fondo blanquecino, bordes crateriformes, moderadamente sintomática a la palpación, con tiempo de evolución de 15 días, de etiología traumática (queilofagia) (figura 1).
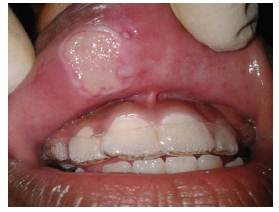
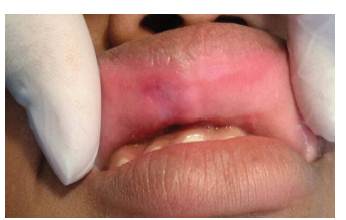
Se realizó la impresión clínica de úlcera traumática crónica. Como terapéutica se decidió utilizar una placa de protección mucosa 17 (figura 2), elaborada con una lámina de poliacetato de vinilo # 0,2, moldeada al vacío sobre un modelo de yeso hecho de la impresión dental del paciente y con controles semanales debido al recambio epitelial. Con la utilización de la PPM se observó una disminución del tamaño de la úlcera, y en el control a los a los 45 días se observó la cicatrización completa de la lesión (figura 3). Se complementó el tratamiento bucal con la remisión a tratamiento psicológico de soporte.
DISCUSIÓN
En este caso utilizamos una placa de protección bucal, hecha a la medida del paciente, lo cual fue efectivo para la cicatrización de ulcera traumática crónica posterior al trauma.
Reiko Yamanaka en su estudio, al igual que en nuestro caso, elaboró un protector bucal como solución a una ulcera traumática posterior a una laceración en lengua después de convulsiones. En ambos estudios, el material para confeccionar la placa fue un copolímero de etileno vinil acetato, el cual fue moldeado en un modelo de yeso del paciente 18.
Sigurdsson, en su estudio sobre protectores bucales, afirma que los protectores bucales prefabricados pueden estar hechos de goma o de material plástico, son desechables y económicos y no requieren ninguna preparación especial. Se ajustan libremente, pero su potencial de modificación es limitado 19.
En este caso clínico se construyó el protector bucal con una cubierta termoplástica de poliacetato de vinilo, posteriormente ablandado en agua tibia y luego moldeado al vacío sobre una figura de yeso vertida en las impresiones de la boca del paciente. Este método tiene mejor operatividad, y es la mejor opción, por ser hecho a la medida del paciente.
La decisión de elegir este tipo de protector bucal es contraria a las recomendaciones de Roberts (1995) 20 y Aristidis et al. (2010) 21, quienes recomiendan un protector de alambre y acrílico, efectivo para el uso a largo plazo debido a su durabilidad. En nuestro caso seleccionamos un tipo más simple de protector bucal para uso a corto plazo.