Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Col. Cardiol. vol.12 no.1 Bogota June 2005
Indicaciones básicas para la realización de ecocardiografía-Doppler-color
Basic indications for the performance of color Doppler echocardiography
Fernando Manzur, MD., Carlos Olivo, MD.
Centro de Diagnóstico Cardiológico, Cartagena, Colombia.
Correspondencia: Fernando Manzur, MD. Centro de Diagnóstico Cardiológico, Calle 5 No. 6-47 Castillo Grande, A.A. 11-41; teléfono: (6) 6652290, Cartagena, Colombia. correo electrónico: fmanzur@ctgred.net.co
Introducción: la práctica clínica basada en la evidencia desenfatiza la intuición; la experiencia clínica y la fisiopatología racional constituyen una base suficiente para la toma de decisiones clínicas y hacen énfasis en el examen de evidencias para la investigación clínica.
La comprensión de ciertas reglas de evidencia, es necesaria para la correcta interpretación de la literatura sobre causas, pruebas diagnósticas, y estrategias de tratamiento.
El objetivo primordial de esta búsqueda es hacer un protocolo para las indicaciones de un ecocardiograma en la práctica médica, y la educación de ésta en la conducta de los médicos generales en Colombia. Las buenas prácticas son ejemplos de iniciativas, actividades o modelos de funcionamiento que están en marcha en todo el mundo como lo corrobora la evidencia.
Objetivo: la ecocardiografía es, en la actualidad, el método de diagnóstico de elección para el estudio de la anatomía y la función cardiaca. Desde su introducción en la práctica clínica hospitalaria hace más de tres décadas, la difusión de esta técnica ha sido tal, que hoy se considera como una herramienta importante en la cardiología asistencial porque proporciona información anatomofuncional fidedigna y diagnósticos, y decide el tratamiento para la resolución de la enfermedad cardiovascular. Su progresivo desarrollo ha permitido extender su uso en todos los campos que afectan las enfermedades cardiovasculares. El objetivo siempre busca ayudar a los clínicos a tomar decisiones en situaciones concretas, garantizándoles que se tome la mejor en cada caso y la que más se fundamente en las pruebas aportadas por los estudios científicos más válidos. Con base en lo anterior, se recopilaron diferentes estudios, task force y guías de manejos representativos de la literatura mundial.
Palabras clave: ecocardiografía, enfermedades cardiovasculares.
Introduction: clinical practice based on evidence takes off emphasis in intuition; clinical experience and rational physiopathology give sufficient bases for the clinical decision assessment and emphasizes the evidence’s examination for the clinical investigation.
The comprehension of certain evidence rules is necessary for the correct interpretation of literature in respect to the causes, diagnostic tools and treatment strategies.
The main aim of this research is to make a protocol for the indications of an echocardiogram in the clinical practice and to educate our country’s general physicians in this conduct. The good practice is due to initiatives, activities and functional models that are in progress worldwide, as confirmed by evidence.
Objective: echocardiography is actually the gold standard for the study of heart anatomy and physiology. Since its introduction in the clinical practice more than three decades ago, it has had such diffusion that it is considered an important tool in the cardiology assistance. It provides trustworthy functional anatomic information, as well as diagnosis and is decisive in the treatment and resolution of cardiovascular diseases. The progressive development of this technique has enabled its use in all the different fields that may affect the cardiovascular system. The objective is to help the clinical physicians in the making of decisions in concrete situations, guaranteeing them that the diagnosis is based on results given by valid scientific studies. In accordance to this, different studies as well as task force and management guides representative of the worldwide literature, were compiled.
Key words: echocardiography, cardiovascular diseases.
Formación y laboratorio de ecocardiografía
Formación
La principal limitación de la técnica es que es operador-dependiente, por lo que es indispensable que la preparación del ecocardiografista sea completa y adecuada a su nivel de actuación. Para ello requiere unos conocimientos teóricos sobre los principios de los ultrasonidos, desarrollar un entrenamiento en la destreza de la realización de los estudios y adquirir una curva de aprendizaje en las patologías más frecuentes en el contexto de un laboratorio con capacidad docente. Se toma de los task force y de las guías del American College of Cardiology (ACC) y de la Sociedad Europea de Cardiología con tres niveles (3-6):
Nivel básico (nivel I)
Estudios de tres meses en un laboratorio de ecocardiografía con capacidad docente. Realización e interpretación supervisada por el director del laboratorio y/o miembros de planta del mismo, de al menos 150 estudios de eco Doppler (pulsado, continuo y color). No es suficiente para la realización e interpretación no tutorializada de los estudios en la clínica diaria (Task force del ACC) (3-6).
Nivel superior (nivel II)
Es el período más importante del programa de entrenamiento. Se completa con la permanencia mínima de tres meses adicionales (6 meses en total). Realización e interpretación de al menos 150 estudios adicionales (300 acumulativos), supervisados por el director del laboratorio y/o miembros de la planta del mismo (3-6, 7).
Nivel especializado (nivel III)
Experiencia mínima de 6 meses adicionales (12 meses en total). Realización e interpretación de al menos 450 estudios ecocardiográficos adicionales (total de 750). Esta formación se debe completar con experiencia documentada en investigación ecocardiográfica. La asistencia regular a cursos y reuniones especializadas debe ser parte esencial en este nivel de formación, ya que recientemente se dispone de nuevas tecnologías. Completar este nivel de formación acredita para dirigir un laboratorio de ecocardiografía de un centro hospitalario (3-6, 7).
Ecocardiografía especializada
Se consideran procedimientos especiales la ecocardiografía transesofágica, la ecocardiografía de estrés, la ecocardiografía de contraste, la ecocardiografía intraoperatoria y la ecocardiografía pediátrica y fetal. Estas técnicas requieren al menos disponer de un nivel II de formación y se implementan en el curso del nivel III (3, 6, 7).
Ecocardiografía transesofágica e intraoperatoria: el escenario de aplicación de esta técnica varía desde el paciente ambulatorio hasta el paciente crítico o en quirófano, y requiere adquirir una competencia técnica e interpretativa mediante la participación directa en un número suficiente de estudios.
Existe acuerdo en que es preciso un entrenamiento previo en intubación esofágica de 25 casos y realizar 50 ecografías transesofágicas tuteladas antes de poder efectuar un estudio no supervisado. Se ha recomendado realizar entre 50 y 75 ecos al año para mantener la destreza en la técnica (Task Force del ACC) (3, 6, 7).
Ecocardiografía de estrés: la formación debe realizarse en un laboratorio con experiencia y ser tutelada por un ecocardiografista que haya hecho más de 200 ecos de estrés (3). Es preciso un profundo conocimiento de la metodología de las técnicas más usadas (esfuerzo, dobutamina, adenosina y dipiridamol).
Ecocardiografía de contraste: esta técnica, que data de los comienzos de la ecocardiografía, ha adquirido en los últimos dos años una importante difusión gracias a la comercialización de ecos de contraste que pueden atravesar la barrera pulmonar y opacificar las cavidades izquierdas a partir de una inyección en una vena periférica.
Laboratorio de ecocardiografía
Dotación material
1. Locales: deben ser amplios, confortables y que respeten la privacidad de un acto médico. Los accesos deben estar dimensionados al transporte de camas y a la actividad del laboratorio. Tendrá tomas de oxígeno y aspiración (si se realiza eco transesofágica). Hay que tener un espacio suficiente para el análisis de los estudios y la realización de los informes, así como para el archivo de los estudios registrados.
2. Equipos: todos los laboratorios deben disponer de un equipo de ecocardiografía en modo M, bidimensional, Doppler pulsado, continuo y color y un software adecuado para análisis. También deben disponer de un sistema de registro, preferentemente en movimiento, y al menos de un transductor de 2 a 3 megaherzios, la toma de señal del ECG y un registrador de imagen congelada, así como transductores de TTE y TEE.
Recursos humanos
1. Personal médico: un laboratorio avanzado debe tener un director y en cada laboratorio básico debe haber un cardiólogo ecocardiografista responsable, que sea quien informe los estudios ecocardiográficos, independientemente de que los haya realizado un técnico o cardiólogo en formación. En los laboratorios avanzados puede haber médicos en formación cuya actividad asistencial esté de acuerdo con su nivel de formación.
2. Personal no médico: en nuestro país este personal puede tener una variada capacitación profesional, que va desde diplomados universitarios en enfermería, ayudantes técnicos, auxiliares clínicos y técnicos.
La administración de los medicamentos, las venopunciones, la vigilancia de los signos vitales y la atención a las necesidades de aspiración o administración de oxígeno en los estudios transesofágicos, deben estar a cargo de una enfermera. La labor de preparación del paciente y las explicaciones sencillas que se requieren en la realización de un estudio convencional puede efectuarla un auxiliar clínico.
Aunque en otros países está muy extendida la figura del técnico como profesional que va a realizar el registro del estudio ecocardiográfico, en nuestro país aun no se ha implementado el titulo de técnico en ecocardiografía. Es probable que una vez que se normalice su formación, su papel en los laboratorios colombianos adquiera la importancia que tienen fuera de nuestras fronteras (3-6).
3. Personal administrativo: se encarga de llevar las labores de recepción y organización de peticiones, citaciones, filiación de pacientes, edición y distribución de informes, mantenimiento de archivos, correspondencia, etc. Las necesidades de una persona a tiempo compartido o más dependerán de la actividad del laboratorio y en todo caso siempre estarán condicionadas por la disponibilidad de medios.
Cómo funciona un laboratorio de ecocardiografía
1. Labor asistencial: el objetivo fundamental de la ecocardiografía consiste en proporcionar una información anatomo-funcional al cardiólogo que sirva para tener los elementos de juicio necesarios para tomar la decisión más acertada en cuanto al diagnóstico, tratamiento y pronóstico de un paciente en particular.
2. Labor docente: esta labor se hace con los médicos que están realizando la especialidad en cardiología, pero también debe extenderse a los cardiólogos que, por razón de edad, no recibieron esa formación durante su período de aprendizaje y que deben correlacionar ecocardiogramas con las patologías en su trabajo diario.
3. Labor investigativa: es recomendable establecer un programa de investigación en los laboratorios de ecocardiografía, pues incrementa la calidad de la actividad diaria al exigir la recogida minuciosa y prospectiva de los datos con una metodología rigurosa y uniforme, además de ser una herramienta indispensable en la docencia (1, 3, 6, 7).
Requisitos para la realización de procedimientos especializados de ecocardiografía
La exploración con ETE se realiza habitualmente en el laboratorio de ecocardiografía, en cuidados intensivos o en quirófano; está a cargo de un médico experto en ecocardiografía y es necesario disponer de personal y material apropiado. En las condiciones adecuadas, la incidencia de complicaciones es mínima. Daniel y colaboradores reportaron (8) una mortalidad del 0,0098% en un estudio multicéntrico de 10.419 pacientes.
Personal
El estudio debe realizarlo un cardiólogo con experiencia en ecocardiografía y en intubación esofágica. Debe haber hecho al menos 25 intubaciones y 50 estudios esofágicos supervisados por un cardiólogo experto en ETE.
Es el responsable además de dar la información al paciente, esencial en este tipo de exploraciones, y de seleccionar el tipo de sedación que requiera. La enfermera se encarga de canalizar una vía, administrar la sedación endovenosa, monitorizar la saturación arterial de oxígeno y la presión arterial, y posteriormente vigilar la recuperación del paciente y cuidar de la limpieza y desinfección de la sonda. El ETE en quirófano habitualmente lo realiza un cardiólogo experimentado (1, 3, 6, 7).
Indicaciones básicas basadas en la evidencia de un ecocardiograma en medicina de atención primaria
Indicaciones en soplos
La ecocardiografía Doppler es la técnica de elección para estudiar la existencia de cardiopatía estructural (valvulopatía, cardiopatía congénita, etc.), por lo que debe realizarse en todos aquellos casos en los que, por exploración física, se sospeche su existencia. La auscultación de un soplo es con frecuencia el primer hallazgo exploratorio que sugiere la presencia de una cardiopatía. Aunque la mayoría de los soplos no significan la existencia de cardiopatía estructural, algunos de ellos indican la presencia de patología cardiaca la cual debe confirmarse y evaluarse.
Por tanto, los objetivos del estudio ecocardiográfico deben ser: establecer la existencia de cardiopatía estructural, evaluar la severidad de la lesión y evaluar el tamaño y la función de las cavidades cardiacas (Tabla 1).

Indicaciones en hipertensión arterial (Tabla 2).

Indicaciones en dolor torácico
El ecocardiograma se indica en dolor torácico para establecer el diagnóstico correcto y decidir conductas adecuadas para el manejo terapéutico (Tabla 3).

Indicaciones en cardiopatía isquémica
1. Ante dolor torácico y evidencia clínica de enfermedad isquémica, valvular, embolismo pulmonar, afección pericárdica o miocardiopatía.
2. Dolor torácico sugestivo de origen isquémico, con ECG no diagnóstico y posibilidad de realizar ecocardiograma en la crisis dolorosa (Tabla 4).

Indicaciones en enfermedad pericárdica
Se indica ante sospecha clínica o patología que se asocie. Su realización es imperativa en sospecha de taponamiento (Tabla 5).

Indicaciones en miocardiopatías
Se indica para el diagnóstico de miocardiopatías. Se requieren revisiones periódicas, sobre todo si se realizan cambios terapéuticos. Se indica, además, en toda persona familiar en primera línea de un paciente con diagnóstico confirmado (Tabla 6).

Indicaciones en arritmias, bloqueos y trastornos de la conducción
Se indica para descartar cardiopatía estructural (Tabla 7).

Indicaciones en valvulopatías según medicina basada en la evidencia de estenosis aórtica
Se indica para diagnóstico, valoración de severidad y decisión de tratamientos definitivos. Es indispensable hacer una reevaluación anual en todos los pacientes con estenosis aórtica severa, leve y/o moderada y en aquellos con disfunción o hipertrofia ventricular izquierda. Ante estenosis aórtica sintomática es imperativa una reevaluación cada dos años en estenosis aórtica leve y/o moderada sintomática sin disfunción ni hipertrofia ventricular izquierda (1, 3, 6) (Tabla 8).

Indicaciones en insuficiencia aórtica
Se indica para diagnóstico, evaluación de severidad y decisiones terapéuticas. Todos los casos de insuficiencia aórtica moderada o severa requieren reevaluación con periodicidad mínima anual. Así mismo, se indica reevaluación anual siempre que exista dilatación de raíz aórtica, aunque la insuficiencia aórtica sea leve. Finalmente, se debe reevaluar ante cualquier cambio de situación funcional (1, 3, 6) (Tabla 9).

Indicaciones en estenosis mitral
Indicada para su diagnóstico, grado de severidad y decisiones en el manejo terapéutico. Es indispensable una reevaluación ante el mínimo síntoma o cambio de situación funcional (1, 3, 6) (Tabla 10).

Indicaciones en prolapso valvular mitral
Se indica para el diagnóstico, requiere reevaluación anual si hay insuficiencia mitral moderada o severa y se recomienda en familiares de primer orden con diagnóstico de prolapso valvular mitral (1, 3, 6) (Tabla 11).

Indicación en insuficiencia mitral
Se indica para diagnóstico, evaluación de grado de severidad, etiología y repercusiones sobre el tamaño y la función ventricular izquierda. Se necesita reevaluación, como mínimo anual, en pacientes con insuficiencia mitral moderada o severa o leve con datos de disfunción ventricular izquierda. Igualmente, se requiere su reevaluación cada uno o dos años, en insuficiencia mitral leve sin disfunción ventricular izquierda (Tabla 12).

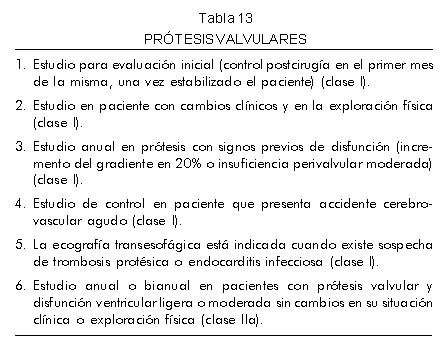
Indicaciones en la evaluación de las prótesis valvulares y valvuloplastias
1. Se indica en primera evaluación postoperatoria.
2. Requiere reevaluación ante un mínimo cambio funcional.
3. Se recomienda una reevaluación anual (Tabla 13).
Indicaciones en nefropatías crónicas e insuficiencia renal
Se indica para descartar cardiopatía urémica o cardiopatía estructural adyacente.
Indicación en accidentes cerebrovasculares y accidente isquémico transitorio
Las patologías más frecuentes que producen accidentes cerebrovasculares son: fibrilación auricular, infarto del miocardio, disfunción ventricular, enfermedad valvular reumática y prótesis valvulares cardiacas.
Es recomendable su realización para descartar cardiopatía de base o asociada (Tabla 14).

Indicaciones en enfermedades autoinmunes
Se indica para descartar patología pericárdica y/o valvular asociadas. Se hace reevaluación según hallazgos previos.
Indicación en pacientes que reciben medicamentos cardiotóxicos o quimioterapia
Se debe realizar previa y posteriormente de forma periódica de por vida, para detectar de manera precoz complicaciones de miocardiopatía dilatada, miocardiopatía restrictiva y pericarditis constrictiva.
Indicaciones en patología pulmonar
Es una manera de calcular la presión sistólica arterial pulmonar, estudio del cor pulmonale y de cardiopatía asociada. El diagnóstico diferencial de si es patología cardiaca o respiratoria lo establece la ecocardiografía; en ésta basa la importancia de la indicación (Tabla 15).

Indicaciones de ecocardiograma en disnea y edema (Tabla 16)

Indicaciones de ecocardiografía en psiquiatría
Ante sospecha de cardiotoxicidad por fármacos y en anorexia nerviosa (la mayor mortalidad es cardiológica) (2).
Indicaciones en patología vascular periférica. Aneurismas aórticos y disección aórtica
Se indica para descartar cardiopatía estructural asociada. Es el método de diagnóstico que brinda información de la raíz aórtica, la aorta ascendente el cayado y la descendente (Tabla 17).

Indicaciones en masas cardiacas según la evidencia (Tabla 18)

Indicación en el embarazo
Se requiere reevaluación en cardiópata previa y síndrome de Marfan.
Conclusiones
Todas estas indicaciones se basan en estudios realizados por el Colegio Americano de Cardiología (ACC), la Asociación Americana del Corazón (AHA), la Sociedad Europea de Cardiología, el Task Force Report del ACC y las Guías de manejo de la Sociedad Española de Cardiología; además, por múltiples estudios realizados con el fin de agrupar evidencias.
En conclusión, esta revisión constituye un aporte para que el médico general colombiano tenga ideas claras y precisas sobre la indicación de un estudio ecocardiográfico y su pertinencia. De otra parte, ayudan a fomentar un aplicado y racional uso de esta técnica tan importante en la evaluación, diagnóstico y resolución de múltiples aspectos de las enfermedades cardiovasculares, y a encontrar el equilibrio y la pertinencia del método de diagnóstico, racionalizando el gasto sin perjudicar el manejo responsable e integrado de las enfermedades cardiovasculares.
Bibliografía
1. García Fernández MA, Carreras FA, Rev Esp Cardiol 1997; 50: 2-7. [ Links ]
2. Fernandez Palomeque C, Barba Cosials J. Libro de ecocardiografía de la Sociedad Española de Cardiología;1996. [ Links ]
3. Practice guidelines for perioperative transesophageal echocardiography. Report by the American Society of Cardiovascular Anasthesiologists Task Force on Echocardiography 1996; 84: 986-1006. [ Links ]
4. Otto CM, Pearlman AS. Doppler echocardiography in adults, diagnosis utility and cost – effectiveness. Arch Internal Med 1988; 148: 2553-2560. [ Links ]
5. Alonso AM, Borras J. Estandarización de las medidas y procedimientos habituales en ecocardiografía. Libro Blanco de ecocardiografía de la Sociedad Española de Cardiología; 1996. [ Links ]
6. ACC/AHA Guidelines for the clinical application of echocardiography a report of the American Hearth Association Task Force on practice guidelines. Circulation 1997; 95: 1686-1744. [ Links ]
7. Daniel WG, Erbel R, Kasper W, Visser Ca, et al. Preventive health care 1999 echocardiography for the detection of a cardiac source of embolus in patien with stroke. Circulation 1999; 83: 817-821. [ Links ]














