Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Col. Cardiol. vol.12 no.1 Bogota June 2005
Angioplastia e implante de stent en pacientes con estenosis de la arteria renal
Angioplasty and stent implantation in patients with renal artery stenosis
Nabil Hamdan, MD.; Pablo Castro, MD.; Luis Calderón, MD.; Germán Gómez, MD.; Gilberto Estrada, MD.; Édgar Hurtado, MD.; René Echeverría, MD.
Fundación Clínica Abood Shaio, Bogotá, D.C., Colombia.
Correspondencia: Nabil Hamdan, MD., Departamento de Hemodinamia y Cardiología Intervencionista, Fundación Clínica Abood Shaio, Diagonal 110 No. 53-67, Teléfono: 6243211, Bogotá, DC., Colombia. Correo electrónico: info@shaio.com- nabihasu@yahoo.com
Introducción y objetivos: la enfermedad aterosclerótica de las arterias renales se considera como una causa común de hipertensión arterial sistémica e insuficiencia renal. El tratamiento percutáneo es un procedimiento seguro, de baja morbilidad y mortalidad, y con alta tasa de éxito. Permite controlar o curar la hipertensión arterial sistémica y estabilizar la función renal (10). En este trabajo se evaluará la eficacia de la angioplastia con implante de stent en pacientes con estenosis significativa de la arteria renal.
Materiales y métodos: estudio de cohorte histórico, en el cual se incluyeron 28 pacientes con estenosis significativa de la arteria renal, quienes fueron tratados con angioplastia e implante de stent, entre el 1º de enero de 2001 y el 31 de diciembre de 2003. Se realizó seguimiento clínico intrahospitalario a 12 meses en el cual se evaluaron como objetivos primarios la evolución de la hipertensión arterial y la función renal.
Resultados: luego de la intervención percutánea durante la hospitalización, se logró reducir de manera significativa la presión arterial, tanto sistólica de 171,5 mm Hg a 144,5 mm Hg como diastólica de 94,9 mm Hg a 80,2 mm Hg. Se controló la presión arterial en 7 (25%) pacientes. La función renal de acuerdo con los niveles de creatinina sérica se mantuvo estable y se observó un discreto aumento de 1,7 mg/dL a 1,9 mg/dL.
En el seguimiento a 12 meses la presión arterial sistólica se mantuvo en 142,6 mm Hg y la diastólica en 81.4 mm Hg. En 11 (39,3%) pacientes se logró controlar la presión arterial. Hubo mejoría de la función renal en 5 pacientes (17,9%) y deterioro renal en 5 pacientes (17,9%), de los cuales 4 requirieron hemodiálisis. La media de creatinina sérica fue de 2,01 mg/dL con un incremento de 0,31 mg/dL con respecto a los niveles basales antes de la intervención.
Conclusión: el tratamiento con angioplastia e implante de stent debe considerarse como primera elección en pacientes con estenosis de la arteria renal; este estudio demuestra mejoría en el manejo de la hipertensión arterial sistémica a 12 meses, así como estabilización de la función renal.
Palabras clave: estenosis de arteria renal, angioplastia con balón, stent, hipertensión arterial sistémica.
Introduction and objectives: renal artery atherosclerotic disease is considered a common cause of systemic arterial hypertension and renal insufficiency. Percutaneous treatment is a safe procedure, with low morbidity and mortality and a high success rate. It allows to control or to cure systemic arterial hypertension and to stabilize renal function (10). The efficacy of angioplasty with stent implantation in patients with significant renal artery stenosis will be evaluated in this study.
Material and methods: this study is a historic cohort in which 28 patients with significant renal artery stenosis underwent angioplasty and stent implantation in a period between January 1, 2001 and December 21, 2003. An intra-hospital 12 months follow-up was performed and the arterial hypertension and the renal function were primarily evaluated.
Results: after the percutaneous intervention in the hospitalized patient, the arterial blood pressure could be reduced in a significant way, both systolic from 171.5 mm Hg to 144.5 mm Hg and diastolic from 94.9 mm Hg to 80.2 mm Hg. The control of the arterial blood pressure was achieved in 7 patients (25%). The renal function, according to the creatinine serum concentration remained stable with a discrete increment from 1.7 mg/dL to1.9 mgs/dL.
In the 12 months follow-up the arterial systolic pressure was maintained in 142.6 mm Hg and the diastolic in 81.4 mm Hg. In 11 patients (39.3%) the arterial blood pressure remained under control. There was an improvement in the renal function in 5 patients (17.9%) and renal deterioration in 5 patients (17.9%), 4 of which required hemodialysis. The main creatinine serum concentration was 2.01 mg/dL with an increment of 0.31 mg/dL in regard to the basal concentration prior to the intervention.
Conclusion: treatment with angioplasty and stent implantation must be considered as the first choice for patients with renal artery stenosis. This study shows a significant improvement in the systemic arterial hypertension management in a 12 months period, as well as a stabilization of the renal function.
Key words: renal artery stenosis, angioplasty with balloon, stent, systemic arterial hypertension.
Introducción
La estenosis de la arteria renal (EAR) es una entidad clínica que con frecuencia se pasa por alto, y por lo general causa hipertensión arterial sistémica y deterioro de la función renal (1-4).
La aterosclerosis es la causa del 90% de la EAR en la que usualmente se compromete el ostium y el tercio proximal. La prevalencia de aterosclerosis de la arteria renal aumenta con la edad, en pacientes con diabetes, enfermedad oclusiva aortoiliaca, enfermedad coronaria e hipertensión arterial sistémica (1-4).
En los pacientes con EAR por aterosclerosis la progresión es del 50% en los siguientes cinco años desde su diagnóstico, con oclusión del 3% al 16% y atrofia renal en el 21% de los pacientes con estenosis mayor al 60% (5-7).
La displasia fibromuscular es una enfermedad que compromete las capas íntima, media y adventicia de la arteria y representa el 10% de los casos de EAR. Tiene una prevalencia mayor en pacientes entre los 15 y 50 años de edad y compromete los dos tercios distales de la arteria renal y sus ramas. Cuando la displasia fibromuscular compromete la íntima y la adventicia se asocia en un 70% a disección y trombosis progresiva, pero en raras ocasiones se presenta oclusión de la arteria (8-10). Existen factores de predisposición que se relacionan con su aparición, por ejemplo el genético, el tabaquismo, factores hormonales o por compromiso de las vasas vasorum (8-10).
La mayoría de los pacientes con EAR tienen hipertensión arterial esencial. El riesgo de eventos cardiovasculares depende del grado de hipertensión arterial sistémica (10).
La disminución de la presión de perfusión renal, activa el sistema de renina-angiotensina-aldosterona con la producción de angiotensina II generando hipertensión renovascular (10, 11). La hipertensión renovascular contribuye a la hipertensión acelerada o maligna y no es posible distinguirla de la hipertensión esencial (10, 11).
Existen algunos factores que pueden indicar la presencia de hipertensión renovascular; estos son: hipokalemia, soplo abdominal, ausencia de antecedentes familiares de hipertensión, aparición de hipertensión en edad joven o luego de los 50 años, hipertensión maligna o acelerada, aparición de hipertensión súbita no controlada, aterosclerosis difusa y azoemia desencadenada con un inhibidor de la enzima convertidora de angiotensina o azoemia inexplicable (10, 11).
Existen numerosos métodos diagnósticos no invasivos e invasivos que permiten detectar la estenosis de la arteria renal. La evaluación de la actividad de la renina plasmática tiene baja sensibilidad y especificidad, sobre todo cuando el paciente recibe diferentes medicamentos para la hipertensión; por este motivo, deben suspenderse días antes de practicar el test de evaluación. El método consiste en evaluar los niveles aumentados de renina luego de recibir una dosis oral de captopril (10).
El ultrasonido dúplex permite la evaluación de la estructura y tamaño de los riñones y la evaluación funcional de las arterias renales. Existen criterios directos de velocimetría para establecer una relación con las lesiones mayores al 60% como lo son el pico sistólico de la velocidad de flujo de la arteria renal > 180 cm/s y la relación de la velocidad pico de la arteria renal y aorta > 3.5 : 1. Este método tiene sensibilidad y especificidad operador-dependiente, que usualmente es mayor al 90%.
La renografía con captopril es un método que consiste en la obtención de imágenes nucleares de los riñones, con el fin de evaluar la tasa de filtración glomerular luego de recibir una dosis oral de 25 a 50 mg de captopril y luego de la administración de tecnecio 99. Se considera sugestivo de estenosis renal cuando existe un retraso mayor a 10 minutos en la captación pico del tecnecio 99 por el riñón comprometido. Este método tiene sensibilidad y especificidad mayor al 90%.
La angiorresonancia magnética y la angiografía con tomografía en espiral computarizada, son métodos que tienen una sensibilidad y especificidad mayores al 90%. Sus desventajas se relacionan con los falsos positivos por artefactos como la respiración, peristalsis o por la presencia de vasos tortuosos. Otras de las limitaciones se relacionan con la poca capacidad para identificar las lesiones no ostiales o de las arterias accesorias (10).
La angiografía renal es el método invasivo que se considera como el patrón de oro para obtener la información relacionada con la severidad de la estenosis de la arteria renal o para comprobar si existe compromiso de sus ramas y así determinar la estrategia de revascularización más apropiada. Existe bajo riesgo de nefrotoxicidad con la utilización de medio de contraste no iónico. Tiene sensibilidad y especificidad del 100% (12-14).
Hay métodos de revascularización quirúrgica y a través de angioplastia percutánea con implante de stent (12-14).
La revascularización quirúrgica actualmente ha declinado en la mayoría de los centros cardiovasculares a nivel mundial, ya que se considera como alternativa cuando existe asociación de aneurisma aórtico que requiere reparación quirúrgica. En estos casos se pueden realizar injertos de puentes hepatorrenal, esplenorrenal o mesentérico renal. Tiene una mortalidad perioperatoria del 2,1% al 6,1% cuando se implantan puentes, y del 4,7% cuando se realiza endarterectomía. La reintervención a cinco años es del 5% al 15% en los pacientes tratados, y la tasa de supervivencia es del 65% al 81% (1).
La primera angioplastia renal fue reportada por el Dr. Grüntzing en 1978; comparada con la cirugía es un procedimiento seguro, de baja morbilidad y con alta tasa de éxito, pues la mortalidad hospitalaria es del 0,5% y la tasa de reestenosis del 11% al 23% (1-4).
De acuerdo con los resultados encontrados, el tratamiento de la estenosis de la arteria renal cura o mejora la hipertensión arterial y estabiliza la función renal (12-14).
En este estudio se evaluará la efectividad de la angioplastia con implante de stent como tratamiento de la estenosis de la arteria renal.
Materiales y métodos
Diseño
Estudio de cohorte histórico, en pacientes con estenosis significativa de la arteria renal, en el que se establecerá la efectividad del tratamiento con angioplastia e implante de stent.
Variables de estudio
Se incluyeron un total de 28 pacientes de la Clínica Abood Shaio de Bogotá, Colombia, con estenosis significativa (mayor al 50%) de la arteria renal, intervenidos entre el 1º de enero de 2001 al 31 de diciembre de 2003 con angioplastia e implante de stent.
Se excluyeron pacientes con hipertensión arterial sistémica causada por enfermedad del parénquima renal, aldosteronismo primario o hipercortisolismo; pacientes con falla renal en diálisis, síndrome coronario agudo, falla cardiaca, embarazo, intolerancia a los antiagregantes plaquetarios y enfermedades neoplásicas o terminales ya diagnosticadas y por respuesta negativa del paciente.
A todos los pacientes se les realizó arteriografía renal antes de practicarse la angioplastia, y se utilizó medio de contraste no iónico. Por el método de angiografía cuantitativa, se evaluó el porcentaje de estenosis de la arteria renal y se consideró significativa cuando la reducción de la luz del vaso era mayor al 50%. Este método de evaluación estuvo a cargo de cardiólogos intervencionistas de la institución.
Antes de la intervención todos los pacientes fueron evaluados por médicos internistas, cardiólogos y nefrólogos de la clínica.
Procedimiento
Los pacientes fueron abordados a través de la arteria femoral bajo anestésico local. Todos recibieron ácido acetilsalicílico 100 mg/día de manera permanente y clopidogrel con dosis inicial de 300 mg 24 horas antes de la intervención y 75 mg/día por 6 meses. Durante la intervención recibieron heparina intravenosa manteniendo un tiempo de coagulación activado entre 250 y 300 segundos. Se utilizaron stents aprobados por la Administración de Drogas y Alimentos (FDA). Durante la angioplastia se utilizó medio de contraste no iónico.
De acuerdo con las categorías de las lesiones tratadas, angiográficamente se considera como lesión ostial a aquellas que se encuentran en los primeros 5 mm de la arteria principal y como lesión no ostial a las que se encuentran luego de los primeros 5 mm de la arteria principal (3).
En los pacientes diabéticos o con niveles séricos de creatinina mayor a 1,4 mg/dL, se inició 24 horas previo a la angioplastia tratamiento profiláctico de nefrotoxicidad por el medio de contraste, con solución salina de 0,45% en infusión intravenosa a 1mL/kg/hora y N-acetilcisteína 600 mg cada 12 horas por vía oral. El tratamiento de profilaxis de nefrotoxicidad se mantuvo por 12 horas luego de la angioplastia.
Objetivo primario
- Evaluar la progresión de la presión arterial sistólica (PAS) y diastólica (PAD) y la función renal durante la hospitalización y después de 12 meses de seguimiento.
Médicos internistas, cardiólogos y nefrólogos de la institución, evaluaron 12 meses después a todos los pacientes en el seguimiento intrahospitalario.
Luego de realizada la angioplastia la función renal fue valorada a través de los niveles plasmáticos de la creatinina, solicitada por el médico nefrólogo 24 horas antes de la intervención y con uno a dos controles sucesivos durante la hospitalización. En el control extrahospitalario a 12 meses, a todos los pacientes se les cuantificaron los niveles de creatinina sérica.
Se consideró el estadio de hipertensión arterial sistémica de acuerdo con la clasificación del Comité Nacional de Estados Unidos de Norteamérica sobre prevención, detección, evaluación y tratamiento de la hipertensión arterial sistémica (15), en el que se define normotenso: PAS menor de 120 mm Hg y PAD menor de 80 mm Hg; hipertenso: PAS mayor de 140 mm Hg y PAD mayor de 90 mm Hg; hipertensión refractaria: paciente que toma 3 o más medicamentos antihipertensivos de clases diferentes, de los cuales uno es diurético, sin lograr el control de la presión arterial sistémica; hipertensión arterial sistémica curada: cuando se reduce la PAS < 140 mm Hg y la PAD < 90 mm Hg, luego de la angioplastia, sin la necesidad de continuar con medicamentos antihipertensivos; control de la hipertensión arterial sistémica: cuando se reduce la PAS < 140 mm Hg y la PAD < 90 mm Hg con la disminución en la cantidad de medicamentos antihipertensivos.
Se considera deterioro de la función renal cuando exista un aumento de la creatinina sérica igual o mayor a 0,5 mg/dL y mejoría de la función renal cuando ocurra una reducción de la creatinina sérica igual o mayor a 0,5 mg/dL (10).
Objetivos secundarios
- Evaluar el número de medicamentos antihipertensivos y el número de dosis requeridas por el paciente para el tratamiento de la hipertensión arterial sistémica, en la hospitalización y a los 12 meses de seguimiento.
- Evaluar el tiempo de hospitalización y mortalidad a los 12 meses de seguimiento.
Análisis estadístico
Para describir las variables de naturaleza cuantitativa se utilizaron medidas de tendencia central (promedio) y de dispersión (desviación estándar, valores mínimo y máximo). Se calcularon las proporciones de las variables cualitativas con el fin de establecer las diferencias existentes en los dos grupos evaluados. Se empleó el estadístico Chi cuadrado para las variables cualitativas, o en su defecto la prueba exacta de Fisher cuando se observaron valores menores a cinco en alguno de los cuadros. Para las variables cuantitativas se utilizó la prueba no paramétrica de U Mann Whitney.
Se formularon hipótesis a dos colas con un nivel de significación menor a 0,05. Los análisis estadísticos se efectuaron en el programa de Stata versión 7,0.
Resultados
En el estudio se incluyeron 28 pacientes con estenosis significativa de la arteria renal, reclutados entre el 1º de enero de 2001 y el 31 de diciembre de 2003. Todos los pacientes incluidos son hipertensos; la PAS promedio fue de 171,5 mm Hg y la PAD de 94,9 mm Hg. Ninguno tenía la presión arterial controlada y 11 pacientes (39,3%) presentaban hipertensión arterial refractaria a tratamiento farmacológico. La edad promedio fue de 64,5 años, en su mayoría del género masculino. Con otros factores de riesgo para enfermedad coronaria como diabetes tipo 2 4 pacientes (14,3%), dislipidemia 21 (75%) y tabaquismo activo 4 (14,3%). Sólo 1 paciente (3,6%) tenía antecedente de intervención renal previa con angioplastia e implante de stent, y fue intervenido nuevamente con angioplastia balón, por reestenosis. Se encontraban con enfermedad coronaria 13 pacientes (46,4%), de los cuales 7 habían sido tratados con angioplastia y stent y 3 con cirugía de revascularización miocárdica. La mayoría de los pacientes se hallaban en clase funcional I y el promedio de la creatinina sérica fue de 1,7 mg/dL (Tabla 1).

Todos los pacientes tomaban medicamentos antihipertensivos de clases diferentes, con un promedio de 2,5 por paciente y 2 dósis diarias. Diecisiete pacientes (60,7%) tomaban inhibidor de la enzima convertidora de angiotensina (IECA), 20 (71,4%) anticálcico, 10 (35,7%) betabloqueador y 16 (57,1%) diuréticos (Tabla 2).

Todas las arterias renales tratadas tenían compromiso unilateral, de los cuales 2 pacientes (7,1%) presentaron lesión significativa en las arterias renales accesorias. Veintisiete (96,4%) tenían lesiones de novo y 1 (3,6%) reestenosis intrastent.
Al evaluar las características angiográficas de las lesiones, todas eran de origen aterosclerótico y ninguna por displasia fibromuscular. Se encontraron lesiones de tipo ostial en 25 pacientes (89,3%) y no ostial en 3 (10,7%). El diámetro de referencia de la arteria tratada fue de 5,2 mm y la longitud de la lesión de 13,2 mm (Tabla 3).

Se predilató con balón a 25 (89,3%) de las 28 arterias renales tratadas; se implantó stent en 27 ( 96,4%) y en 3 (10,7%) se colocaron 2 stents por tener lesiones difusas. En 1 paciente (3,6%) se realizó angioplastia con balón sin implante de stent por reestenosis del stent implantado 10 meses antes de ser incluido en este estudio. Se utilizaron stents Herculink (Guidant) (51,6%) y Jostent (Jomed) (22,6%) en la mayoría de los pacientes, con un diámetro promedio de 5,4 mm y longitud de 18,7 mm (Tabla 4).
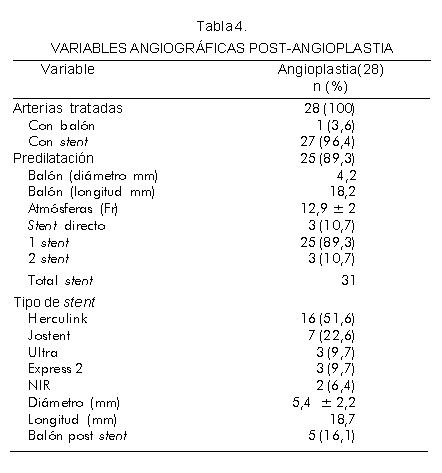
No se presentaron complicaciones relacionadas con el sitio de punción a nivel de la arteria femoral. Durante la hospitalización se logró el control de la presión arterial en 7 pacientes (25%); la PAS promedio fue de 144,5 mm Hg y la PAD de 80,2 mm Hg. El nivel medio de creatinina sérica fue de 1,9 mg/dL y el tiempo promedio de hospitalización fue de 2,8 días (Tabla 5).

En 12 meses de seguimiento se mantuvo un promedio de PAS en 142,6 mm Hg y de PAD de 81,4 mm Hg; se logro el control de la hipertensión arterial en 11 pacientes (39,3%). La media de medicamentos antihipertensivos de clases diferentes fue de 2,4 y con dosis diaria de 2,1 veces al día. Al evaluar la función renal el valor medio de la creatinina sérica fue de 2,01 mg/dL, y se presentó mejoría en cinco pacientes (17,9%). Cinco pacientes (17,9%) progresaron a deterioro de la función renal, de los cuales 4 (14,3%) requirieron de hemodiálisis permanente. Dos (7,1%) que se encontraban en hemodiálisis fallecieron a los 11 y 12 meses respectivamente, debido a causas secundarias de la enfermedad renal. No se reintervino ningún paciente en este tiempo de seguimiento.
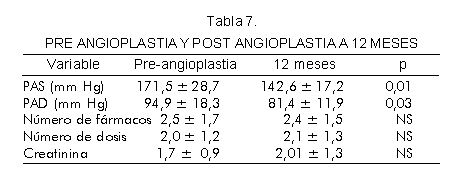
A los 12 meses de seguimiento se encontró una reducción estadísticamente significativa de la presión arterial sistémica considerando los valores en la preangioplastia y a los 12 meses de seguimiento en la post-angioplastia. La PAS disminuyó de 171,5 ± 28,7 mm Hg a 142,6 ± 18,3 mm Hg (p 0,01) y la PAD de 94,9 ± 18,3 mm Hg a 81,4 ±11,9 mm Hg (p 0,03) (Tabla 6).

No se hicieron cambios en la cantidad de fármacos antihipertensivos ni en el número de dosis tomadas por los pacientes. La creatinina sérica aumentó de 1,7 a 2,01 mg/dL, no se establecieron diferencias estadísticamente significativas y se mantuvo estable la función renal (Tabla 7).
Discusión
La nefropatía en estado terminal se asocia con una mortalidad a los 3 años del 50% con un pronóstico comparable al del cáncer de pulmón o al de la insuficiencia cardiaca en clase funcional III/IV. De los pacientes con nefropatía terminal que entran en diálisis 6% tiene una enfermedad renovascular aterosclerótica como causa subyacente. La EAR es causa de insuficiencia renal entre el 14% al 20% de los pacientes mayores de 50 años que se encuentran en diálisis. Más de una tercera parte de estos pacientes presentan una reducción concomitante de la longitud del riñón (1-4).
La hipertensión arterial se considera un problema de salud pública causante de fallas multiorgánicas adversas y, por lo tanto, de mortalidad primaria (10, 14).
La causa más común de hipertensión arterial sistémica secundaria es la EAR, la cual es hasta del 5% en la población hipertensa (10, 14).
En este estudio realizado en pacientes hipertensos con EAR unilateral, tratados con angioplastia e implante de stent, se obtuvieron resultados favorables en la mejoría de la presión arterial sistémica durante la hospitalización y a 12 meses de seguimiento, y además se preservó la función renal en la mayoría de ellos. Durante este tiempo de seguimiento no hubo necesidad de reintervenir la lesión tratada.
En una serie publicada por Lederman de 300 pacientes con EAR tratados con angioplastia con implante de stent, en el seguimiento clínico a 1 año, se encontró mejoría en el control de la hipertensión arterial sistémica, con una reducción media de la PAS de 163 mm Hg a 142,6 mm Hg. Se mantuvo estabilización de la función renal, con nivel medio de creatinina sérica de 2,9 mg/dL antes de la intervención y 2,8 mg/dL al año de seguimiento (10).
Por estos resultados actualmente debe considerarse el tratamiento de la EAR con angioplastia e implante de stent, ya que permite mejorar y controlar la presión arterial sistémica y estabilizar la función renal.
Conclusión
El tratamiento con angioplastia e implante de stent en la EAR ha demostrado ser un método eficaz, seguro y con alta tasa de éxito. A largo plazo se observó un predominio en la mejoría y control de la presión arterial y estabilización de la función renal de los pacientes tratados con este método.
Agradecimientos
A la doctora Claudia Jaramillo, quien es Médico Internista, Especialista en Cardiología Clínica y Epidemiología Clínica, por su colaboración en este estudio y porque con el aporte de sus conocimientos se logró realizar el análisis estadístico.
A los miembros del departamento de hemodinamia y cardiología intervencionista de la Clínica Shaio: Dr. Luis Ignacio Calderón, Cardiólogo Intervensionista; Dr. Gilberto Estrada, Cardiólogo y Hemodinamista; Dr. Pablo Castro, Cardiólogo Intervencionista; Dr. Germán Gómez, Cardiólogo Intervencionista; Dr. Édgar Hurtado, Cardiólogo Intervencionista.
Bibliografía
1. Rundback JH, Sacks D, et al. Guidelines for the reporting of renal artery revascularization in clinical trials. Circulation 2002; 106: 1572-85. [ Links ]
2. Mukherjee D. Renal artery stenosis: who to screen and how to treat. Curr J Review 2003; 70-75. [ Links ]
3. Rundback JH, Sacks D, et al. Guidelines for the reporting of renal artery revascularization in clinical trials. J Vasc Interventional Radiol 2003; 14: 477-492. [ Links ]
4. Safian D, Textor S. Renal artery stenosis. New Eng J Med 2001; 344: 431-442. [ Links ]
5. Watson PS, Hadjipertrou P, et al. Effect of renal artery stenting on renal function and size in patients with atherosclerotic renovascular disease. Circulation 2000; 102: 1671-77. [ Links ]
6. Blum U, Krumme B, et al. Treatment of ostial renal artery stenoses with vascular endoprostheses after unsuccessful balloon angioplasty. New Eng J Med 1997; 336: 459-65. [ Links ]
7. Fernando D, Garasic J. Percutaneous intervention for renovascular disease: rationale and patient selection. Curr Op 2004; 582-88. [ Links ]
8. Dorros G, Jaff M, et al. Four year follow up of Palmaz-Schatz stent revascularization as treatment for atherosclerotic renal artery stenosis. Circulation 1998; 98: 642-47. [ Links ]
9. Van Jaarsveld BC, Krijnen P, et al. The effect of balloon angioplasty on hypertension in atherosclerotic renal artery stenosis. New Eng J Med 2000; 342: 1007-14. [ Links ]
10. Lederman RJ, Mendelsohn FO, et al. Primary renal stenting: characterictics and outcomes after 363 procedures. Am Heart J 2001; 142: 314-23. [ Links ]
11. Sivamurthy N, Surrowiec S, et al. Divergent outcomes after percutaneous therapy for symptomatic renal artery stenosis. J Vasc Interventional Radiol 2004; 39: 565-74. [ Links ]
12. Burker MW, Cooper CJ, et al. Renal artery angioplasty and stent placement: Predictors of a favorable outcomes. Am Heart J 2000; 139: 64-71. [ Links ]
13. Zeller T, Frank U, et al. Predictors of improved renal function after percutaneous stent supported angioplasty of severe atherosclerotic ostial renal artery stenosis. Circulation 2003; 108: 2244-49. [ Links ]
14. Geary GG, Ross DL, et al. Renal artery stenting for renal artery stenosis: interventional approach and initial clinical results. Heart Lung and Circulation 2004; 13: 274-79. [ Links ]
15. Chobanian AV, Bakris GL, et al. The Seventh Report of the Join National Committee on prevention, detection, evaluation and treatment of high blood pressure. Jama 280: 2560-72. [ Links ]














