Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Col. Cardiol. vol.13 no.1 Bogota Aug. 2006
(1) Grupo VILANO, Instituto de Investigaciones, Fundación Cardiovascular de Colombia, Colombia.
(2) Escuela de Medicina, Pontificia Universidad Católica de Ecuador. Quito, Ecuador.
(3) Grupo OSTEOLAB Universidad Metropolitana de Barranquilla, Colombia.
Correspondencia: Patricio López–Jaramillo, MD., PhD. Fundación Cardiovascular de Colombia. Calle 155A # 23-58, 3er Piso. Instituto de Investigaciones. Floridablanca, Santander, Colombia. Teléfono: +577-6399292. Ext.: 308-331. Fax: +577-6392744. Correo electrónico: jplopezj@fcv.org o jplopezj@hotmail.com.
Recibido: 14/03/05. Aprobado: 04/08/06.
Antecedentes: actualmente existe controversia con respecto a la existencia del síndrome metabólico como una entidad independiente y además existen diferencias en los criterios diagnósticos propuestos para su diagnóstico.
Objetivo: determinar si existen diferencias en la frecuencia de diagnóstico de síndrome metabólico al utilizar los criterios del Adult Treatment Panel III (ATPIII) y la International Diabetes Federation (IDF) en la población latinoamericana con y sin enfermedad aterosclerótica coronaria.
Diseño-método: estudio transversal analítico. Se incluyeron 265 hombres, 166 sin enfermedad arterial coronaria (-EAC) y 99 hombres con manifestaciones clínicas sugestivas de enfermedad arterial coronaria (+EAC) de los cuales 36,3% tenían demostración angiográfica de enfermedad arterial coronaria luminal. Se realizó un examen físico completo y determinaciones de glicemia y perfil lipídico. Se aplicaron los criterios de la ATPIII y de la IDF para el diagnóstico de síndrome metabólico y se calculó su frecuencia en cada uno de los grupos.
Resultados: en los dos grupos estudiados la aplicación de los criterios del ATPIII registró menores frecuencias de síndrome metabólico que con los criterios de la IDF; sin embargo esta diferencia sólo alcanzó significancia en el grupo de pacientes sin antecedente de enfermedad arterial coronaria (-EAC (IDF= 33,1% vs. ATP-III= 13,4% p=0,01) +EAC (IDF= 52,2% vs. ATP-III= 47,2% p= 0,2).
Conclusiones: estos resultados demuestran que la incorporación de la obesidad central dentro de los criterios diagnósticos para síndrome metabólico y la definición de puntos de corte propios para cada región, es importante en la identificación de latinoamericanos con síndrome metabólico.
Palabras clave: síndrome metabólico, riesgo cardiovascular, enfermedad aterosclerótica coronaria, perímetro de cintura, criterios.
Antecedents: there is actually a controversy with regard to the existence of metabolic syndrome as an independent entity and there are also differences in the criteria proposed for its diagnosis.
Objective: to determine if there exist differences in the frequency of metabolic syndrome diagnosis when applying the Adult Treatment Panel III (ATPIII) and the International Diabetes Federation (IDF) in the Latin-American population with or without atherosclerotic coronary disease.
Design – Method: in a cross sectional study, 265 men were included. 166 of them had no coronary heart disease (-CHD) and 99 had suggestive clinical manifestations of coronary disease (+CHD). 36.3% of these had angiographic demonstration of luminal coronary artery disease. Complete physical examinations, determination of glycemia and lipid profile were performed. The ATPIII and IDF criteria were applied for the metabolic syndrome diagnosis and its frequency in each group was calculated.
Results: in both groups studied, the application of the ATPIII criteria registered lower frequencies of metabolic syndrome than with the IDF criteria. Nevertheless, this difference was significant only in the group of patients without antecedents of coronary heart disease (-CHD). (IDF=33.1% vs. ATPIII=47.2% p = 0.2).
Conclusions: These results show that the incorporation of central obesity into the diagnostic criteria of metabolic syndrome and the definition of the cutting points proper for each region are important in the identification of Latin-Americans with metabolic syndrome.
Key words: metabolic syndrome, cardiovascular risk, coronary atherosclerotic disease, waist circumference, diagnostic criteria.
Introducción
El síndrome metabólico constituye un conjunto de factores de riesgo cardiovascular (obesidad abdominal, dislipidemia, resistencia a la insulina e hipertensión arterial) asociados con un mayor riesgo para el desarrollo de enfermedades cardiovasculares y diabetes mellitus. Recientemente, el síndrome metabólico ha adquirido especial atención por la controversia que existe con respecto a su impacto como predictor de riesgo cardiovascular y diabetes (1, 2).
Uno de los puntos contradictorios en la definición del síndrome metabólico fue la inclusión de la obesidad abdominal como imprescindible para el diagnóstico de este síndrome. Las primeras definiciones del síndrome metabólico omitieron los criterios antropométricos, siendo considerados por primera vez en 1998 cuando la Organización Mundial de la Salud (3) incluyó la relación cintura/cadera y/o el índice de masa corporal dentro de los criterios diagnóstico. El posterior esclarecimiento de las propiedades endocrinas del adipocito (especialmente el de origen visceral), la descripción de la asociación existente entre obesidad y resistencia a la insulina, y el reconocimiento del papel de la inflamación de bajo grado en el desarrollo de la enfermedad aterosclerótica condujeron a un replanteamiento del parámetro antropométrico que mejor definía el síndrome metabólico, razón por la cual en 1999 el European Group for Study of Insulin Resistance (EGIR), incluyó por primera vez el criterio de perímetro abdominal en la definición del síndrome metabólico (4) adoptando en su momento un punto de corte de 94 cm en hombres y 88 cm en mujeres.
Partiendo de los resultados aportados por las guías clínicas de obesidad emitidos por el National Institutes of Health en 1998 (5), en el Adult Treatment Panel III (ATPIII) se definieron puntos de corte para el perímetro abdominal de 102 cm para hombres y 88 para mujeres.
Posteriormente, varios reportes propusieron que los puntos de corte para definir obesidad abdominal utilizados por el ATPIII, podrían ser inadecuados para etnias y poblaciones diferentes a la norteamericana. Diferentes autores sugirieron nuevos puntos de corte para el diagnóstico de obesidad abdominal en diferentes poblaciones (6-9) incluyendo la colombiana (10) y la latinoamericana (11).
Recientemente, la IDF (1) reconoció el carácter indispensable de la obesidad abdominal en la definición del síndrome metabólico y aceptó las diferencias regionales y/o étnicas en la definición de los puntos de corte para diagnosticar obesidad abdominal. Luego, la American Heart Association (AHA), publicó su posición con respecto a los criterios diagnósticos y el tratamiento del síndrome metabólico (12), en el cual ratifican los mismos criterios propuestos por la IDF, pero difieren de éstos al considerar que la obesidad abdominal no es un criterio indispensable para el diagnóstico de síndrome metabólico.
La importancia clínica de identificar oportunamente los diferentes factores de riesgo cardiovascular es incontrovertible; sin embargo la tendencia a agrupar estos factores para conformar un síndrome, ha sido cuestionada (2,12-15). Se afirma que no existe precisión con respecto a los criterios que configuran el síndrome metabólico y que en ausencia de una vía fisiopatológica clara que relacione estos factores con el desarrollo de enfermedades cardiovasculares, resulta inapropiado considerar que este grupo de factores de riesgo cardiovascular pueda configurar un síndrome (2). Se ha sugerido que la implementación de esta nomenclatura oculta intereses comerciales antes que científicos y que su aceptación y aplicación podría inducir la inadecuada intervención farmacológica de personas que posiblemente no lo necesiten (2). Otros consideran que la aceptación del síndrome metabólico como una entidad independiente, puede generar confusión en el personal médico al suponer que el diagnóstico de esta entidad puede implicar un mayor riesgo que el atribuible a los diferentes factores de riesgo de forma independiente y que esto puede afectar la toma de decisiones terapéuticas (13).
Por otro lado, se ha propuesto que el valor del síndrome metabólico radica en su capacidad para identificar oportunamente pacientes con alto riesgo de desarrollar enfermedades cardiovasculares y diabetes mellitus que podrían beneficiarse de medidas preventivas, y que por esta razón resulta irrelevante determinar si existe un mecanismo fisiopatológico único que la describa o si debe considerarse una patología independiente.
El objetivo de este estudio fue determinar si existen diferencias en la frecuencia de síndrome metabólico diagnosticado al utilizar los criterios del ATPIII y la IDF en la población latinoamericana con y sin manifestaciones clínicas de enfermedad aterosclerótica coronaria.
Pacientes y métodos
Estudio transversal analítico. Se incluyeron dos grupos de pacientes: un primer grupo sin enfermedad aterosclerótica coronaria (-EAC) conformado por 166 hombres que fueron seleccionados del servicio de salud de la compañía ecuatoriana de petróleos (PRETROECUADOR), con edades entre 30 y 60 años de edad, sin antecedentes de enfermedad renal o hepática ni historia sugestiva de enfermedad aterosclerótica coronaria o vascular periférica, y un segundo grupo conformado por 99 hombres con manifestaciones clínicas sugestivas de enfermedad aterosclerótica coronaria (+EAC), que consultaron a los servicios de cardiología de la Fundación Cardiovascular de Colombia (Bucaramanga) y de la Clínica Metropolitana de Barranquilla, por angina estable de pecho y al menos uno de los siguientes criterios: cambios en el EKG en reposo (10,90%), prueba de esfuerzo positiva o dudosa (69,70%), cambios en la clínica del dolor (62,90%) o síntomas de falla cardiaca (5,50%). En 36 (36,3%) de los sujetos +EAC se confirmó la presencia de enfermedad aterosclerótica coronaria luminal diagnosticada por arteriografía.
Todos los pacientes fueron citados en ayunas para la realización de un examen físico completo y toma de muestras sanguíneas para determinaciones de glucemia y perfil lipídico. La presión arterial se midió en posición sentada luego de cinco minutos de reposo con un esfigmomanómetro de mercurio en dos diferentes ocasiones con intervalos de cinco minutos. El peso, la talla y los perímetros de cintura y cadera se midieron en todos los sujetos en posición ortostática después de 12 horas de ayuno usando ropas ligeras. El perímetro de cintura se midió en el punto medio entre las espinas ilíacas antero-superior y el borde costal inferior, y la circunferencia de la cadera a la altura de los trocánteres mayores (16).
El análisis cualitativo de las arteriografías realizadas al grupo +EAC, fue realizado por personal entrenado e independiente al equipo investigador en los departamentos de hemodinámica de las instituciones participantes. Se diagnosticó presencia de enfermedad aterosclerótica coronaria luminal si existía una o más lesiones que comprometieran al menos el 50% del diámetro luminal de los vasos principales o secundarios, o cualquier obstrucción del tronco principal, mayor o igual al 30% (17). Los vasos coronarios considerados como mayores fueron la arteria descendente anterior izquierda, la arteria circunfleja izquierda y el tronco común de la arteria coronaria derecha. Las arterias coronaria diagonal, aguda y obtusa marginal fueron consideradas como vasos secundarios.
Las muestras de sangre se tomaron luego de al menos 12 horas de ayuno. El plasma se obtuvo por centrifugación a 3.000 rpm durante 15 minutos y se almacenó a -70oC hasta el momento de realizar las determinaciones. La glucemia y el perfil lipídico se realizaron por método convencional colorimétrico y los niveles de colesterol LDL se determinaron mediante la ecuación de Friedewald. Se aplicaron los criterios de la ATPIII y la IDF para el diagnóstico de síndrome metabólico y se calculó su frecuencia en cada uno de los grupos.
Análisis estadístico
Los datos basales de los pacientes fueron expresados como promedio y desviación estándar de la media (DS) o intervalos de confianza del 95% (IC95%). En el caso de las variables continuas, la comparación entre los grupos se realizó mediante una prueba t de Student o los rangos sumados de Willcoxon, según la distribución de los datos; para variables categóricas se usó la prueba exacta de Fisher. Para determinar diferencias en la prevalencia de los diagnósticos entre los grupos, se usó una prueba de igualdad entre dos proporciones. Un valor de p<0,05 fue considerado como estadísticamente significativo. Todos los datos fueron analizados mediante el programa Stata 8,0 (Stata Corp, 2003, Stata Statistical Software: Release 8.0. College Station, TX Stata Corporation).
Aspectos éticos
Este estudio se condujo en conformidad con los lineamientos establecidos por la declaración de Helsinki, las Guías de la Buena Práctica Clínica y la legislación colombiana. Todos los pacientes dieron su consentimiento por escrito antes de ser incluidos. Este estudio contó con el aval del comité de ética en investigación médica de la Fundación Cardiovascular de Colombia.
Resultados
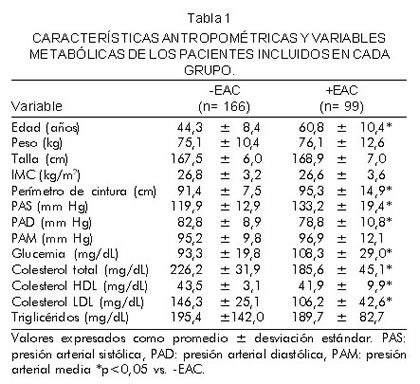
Las características antropométricas y las variables metabólicas de los pacientes incluidos en cada grupo, se describen en la tabla 1. El grupo de pacientes +EAC fueron significativamente más viejos que los del grupo -EAC y presentaron niveles significativamente mayores de presión arterial y glucemia, y niveles menores de colesterol total, HDL y LDL.
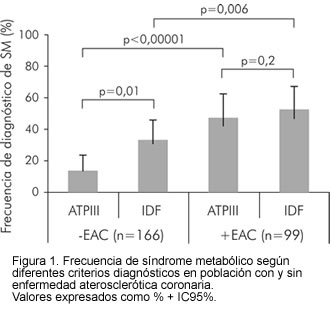
La prevalencia de síndrome metabólico utilizando los dos diferentes criterios diagnósticos se presenta en la figura 1. Independiente de los criterios aplicados el grupo -EAC tiene menor prevalencia de síndrome metabólico (ATPIII= 13,4% vs. IDF= 33,1% p=0,01) que el grupo +EAC (ATPIII= 47,2% vs. IDF= 52,2% p=0,2). En los dos grupos estudiados la aplicación de los criterios del ATPIII registran menores prevalencias de síndrome metabólico que cuando se aplican los criterios de la IDF; sin embargo esta diferencia sólo alcanza significancia estadística en el grupo de pacientes -EAC.
En la tabla 2, se muestra que el grupo de pacientes clasificados como portadores del síndrome metabólico en el grupo -EAC, presentan diferencias en las mediciones del perímetro de cintura y el índice de masa corporal de acuerdo con los criterios utilizados, en tanto que en el grupo +EAC no se encontraron diferencias en ninguno de los parámetros antropométricos o bioquímicos relevantes en la definición del riesgo cardiovascular.
Discusión
El estudio demuestra que existe diferencia en la prevalencia de síndrome metabólico al aplicar los criterios diagnósticos de la IDF y del ATPIII, siendo menor la prevalencia de síndrome metabólico cuando se utilizan los criterios del ATPIII, en los sujetos -EAC. No obstante, en los sujetos +EAC la diferencia pierde significación. En la población norteamericana, un estudio reciente reportó que la prevalencia de síndrome metabólico fue similar al aplicar los criterios del ATPIII y de la IDF (18). Lo anterior sugiere que la inclusión de la obesidad abdominal como un factor protagónico dentro de la génesis de la enfermedad aterosclerótica y la diabetes, y la asignación de puntos de corte independientes para cada región, son medidas de gran importancia en la definición del síndrome metabólico que permiten una adecuada y oportuna detección de pacientes con mayor riesgo cardiovascular en poblaciones diferentes a la norteamericana. Esto podría deberse a la pérdida de poder que ocasiona el pequeño tamaño de la muestra de sujetos +EAC, o porque el cluster de síndrome metabólico tiene valor para identificar sujetos en riesgo de desarrollar posteriormente enfermedad aterosclerótica coronaria, pero cuando ésta ya está presente pierde relevancia. Esta propuesta es reforzada por la observación de que, independientemente de los criterios utilizados, la mitad del grupo de sujetos +EAC presentaron síndrome metabólico mientras que en el grupo -EAC solamente el 13% según el ATPIII y el 33% según el IDF, presentaban el cluster de factores de riesgo cardiovascular que configuran el síndrome metabólico.
La principal discrepancia entre los criterios de la ATPIII y la IDF hacen relación al diferente punto de corte para perímetro abdominal, por lo que a este factor se podría atribuir la mayor sensibilidad de los criterios de la IDF para diagnosticar síndrome metabólico en nuestra población. Además, los 166 individuos del grupo -EAC y los 99 individuos +EAC, presentan diferencias significativas en la prevalencia de obesidad de acuerdo con el perímetro abdominal, pero no de índice de masa corporal, resultado que respalda la reciente observación del estudio Interheart (19) según el cual el principal factor de riesgo antropométrico para infarto agudo del miocardio, no es la obesidad general sino específicamente la obesidad visceral. En ese sentido, al menos dos estudios realizados en población colombiana con condiciones similares a los sujetos incluidos en este estudio, sugieren que el punto de corte para perímetro abdominal que mejor se relaciona con la presencia de perfil aterogénico, enfermedad aterosclerótica coronaria y diagnóstico de síndrome metabólico fue de 88 (10) y 90 (20) cm respectivamente.
En el grupo +EAC no se registraron diferencias significativas en la prevalencia de síndrome metabólico al aplicar los dos diferentes criterios diagnósticos, lo que sugiere que las diferencias en la capacidad de diagnóstico de síndrome metabólico es poco relevante en pacientes con un cuadro bien establecido de enfermedad aterosclerótica coronaria.
Conclusiones
Nuestros resultados demuestran que la incorporación de la obesidad central dentro de los criterios diagnósticos para síndrome metabólico de la IDF así como la definición de puntos de corte propios para cada región, permiten una identificación más adecuada de sujetos con síndrome metabólico que la propuesta del ATPIII, si se acepta que el síndrome metabólico es una herramienta útil para la detección oportuna de sujetos con mayor riesgo de desarrollar enfermedad cardiovascular o diabetes, y que son susceptibles de beneficiarse mediante la aplicación de medidas que corrijan su condición de riesgo. Nuestros resultados, aunque determinados en una muestra pequeña, permiten recomendar el uso de los criterios de la IDF en la población colombiana y esclarecer que su utilidad tiene carácter preventivo, pues una vez establecida la enfermedad aterosclerótica coronaria es irrelevante la utilización de uno u otro criterio.
Agradecimientos
Este estudio fue financiado por Colciencias. Proyecto código: 65660412914.
Bibliografía
1. Alberti KG, Zimmet P, Shaw J. IDF Epidemiology Task Force Consensus Group.The metabolic syndrome- a new worldwide definition. Lancet 2005; 366: 1059-62. [ Links ]
2. Kahn R, Buse J, Ferrannini E et al. The metabolic syndrome: time for a critical appraisal: joint statement from the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care 2005; 28: 2289-304. [ Links ]
3. Alberti KG, Zimmet PZ. Definition, diagnosis and classification of diabetes mellitus and its complications. Part 1: diagnosis and classification of diabetes mellitus provisional report of a WHO consultation. Diabet Med 1998; 15: 539-53. [ Links ]
4. Balkau B, Charles MA. Comment on the provisional report from the WHO consultation. European Group for the Study of Insulin Resistance (EGIR). Diabet Med 1999; 16: 442-3. [ Links ]
5. Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults—The Evidence Report. National Institutes of Health. Obes Res 1998; 6 (Suppl 2): 51S-79S. [ Links ]
6. Ardern CI, Janssen I, Ross R et al. Development of health-related waist circumference thresholds within BMI categories. Obes Res 2004; 12: 1094-103. [ Links ]
7. Faloia E, Canibus P, Gatti C et al. Body composition, fat distribution and metabolic characteristics in lean and obese women with polycystic ovary syndrome. J Endocrinol Invest 2004; 27: 424-9. [ Links ]
8. Lai SW, Ng KC. Which anthropometric indices best predict metabolic disorders in Taiwan? South Med J 2004; 97: 578-82. [ Links ]
9. Lee WY, Park JS, Noh SY et al. Prevalence of the metabolic syndrome among 40,698 korean metropolitan subjects. Diabetes Res Clin Pract 2004; 65: 143-9. [ Links ]
10. Perez M, Casas JP, Cubillos-Garzon LA et al. Using waist circumference as a screening tool to identify colombian subjects at cardiovascular risk. Eur J Cardiovasc Prev Rehabil 2003; 10: 328-35. [ Links ]
11. Olinto MT, Nacul LC, Gigante DP et al. Waist circumference as a determinant of hypertension and diabetes in brazilian women: a population-based study. Public Health Nutr 2004; 7: 629-35. [ Links ]
12. Grundy SM, Cleeman JI, Daniels SR et al. Diagnosis and management of the metabolic syndrome: an American Heart Association/National Heart, Lung, and Blood Institute Scientific Statement. Circulation 2005; 112: 2735-52. [ Links ]
13. Mitka M. Does the metabolic syndrome really exist? Diabetes and heart disease groups spar over issue. JAMA 2005; 294: 2010-3. [ Links ]
14. Gale EA. The myth of the metabolic syndrome. Diabetol 2005; 48: 1679-83. [ Links ]
15. Zimmet P, Shaw J, Alberti KG. Preventing type 2 diabetes and the dysmetabolic syndrome in the real world: a realistic view. Diabet Med 2003; 20: 693-702. [ Links ]
16. Lohman TR. Standardization of anthropometric measurements. The Airle (VA) Consensus Conference. Human Kinetics 1988; 11: 39-80. [ Links ]
17. Scanlon PJ, Faxon DP, Audet AM et al. ACC/AHA guidelines for coronary angiography: executive summary and recommendations. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on Coronary Angiography) developed in collaboration with the Society for Cardiac Angiography and Interventions. Circulation 1999; 99: 2345-57. [ Links ]
18. Ford ES. Prevalence of the metabolic syndrome defined by the International Diabetes Federation among adults in the U.S. Diabetes Care 2005; 28: 2745-2749. [ Links ]
19. Yusuf S, Hawken S, Ounpuu S et al. Obesity and the risk of myocardial infarction in 27,000 participants from 52 countries: a case-control study. Lancet 2005; 366: 1640-9. [ Links ]
20. Garcia R, Cifuentes A, Caballero R et al. A proposal for an appropriate central obesity diagnosis in latin american population. Int J Cardiology 2005 (Epub ahead of print). [ Links ]