Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Col. Cardiol. vol.14 no.4 Bogota July/Aug. 2007
Clínica de Marly, Bogotá, DC., Colombia.
Correspondencia: Alberto Barón Castañeda, MD. Director Departamento Médico Clínica de Marly S.A. Calle 50 No. 9-67 Oficina 611, Teléfono 34336600 Ext.: 2611 – 2613. Correo electrónico: departamentomedico@marly.com.co - albertobaronc@gmail.com
Recibido: 04/07/06. Aprobado: 04/02/07.
La miocardiopatía no-compacta es una anomalía estructural del corazón, que se caracteriza por múltiples trabeculaciones en el miocardio ventricular, las cuales hacen continuidad con la cavidad, sin evidencia de comunicación con las arterias epicárdicas. Además, se acompañan de recesos ínter-trabeculares profundos. El diagnóstico se basa en demostrar trabéculas profundas en la pared ventricular en continuidad con la cavidad.
Se describen los casos de dos pacientes adultos a quienes se les diagnosticó miocardiopatía con base en los hallazgos del ecocardiograma.
El primero fue un hombre de 83 años de edad con áreas de hipertrofia y falta de compactación, con grandes trabéculas en los segmentos apicales de la pared inferior y el septum. El segundo era una mujer de 58 años de edad con hipertrofia y falta de compactación en los segmentos apicales de las paredes inferior, anterior y lateral.
En ambos casos fue evidente la utilidad del eco-realzador de microburbujas de perflutren por lograr la opacificación de las trabéculas en las áreas de hipertrofia.
En conclusión la miocardiopatía no-compacta se puede presentar en adultos mayores. El ecocardiograma con el uso de eco-realzador, es útil para su diagnóstico.
Palabras clave: miocardiopatía no-compacta, ventrículo no-compacto, trabéculas profundas, contraste miocárdico.
Non-compact myocardiopathy is a structural heart anomaly characterized by multiple trabeculations in ventricular myocardium that make continuity with the cavity without evidence of communication with epicardial arteries. Besides, they have deep inter-trabecular recesses. Diagnosis is based on the demonstration of trabeculae in continuity with the cavity.
We describe the cases of two adult patients to whom myocardiopathy was diagnosed based on echocardiographic findings.
The first one was an 83 years old man with areas of hypertrophy and lack of compaction with big trabeculae in apical segments of inferior wall and septum. The second one was a 58 years old woman with hypertrophy and lack of compaction in apical segments of inferior, anterior and lateral walls.
The usefulness of the Perflutren micro-bubbles echo-enhancer was evident in both cases by achieving trabecular dullness in the hypertrophic areas.
In conclusion, non-compact myocardiopathy may be presented in older adults. Echocardiogram with echo-enhancer is useful for its diagnosis.
Key words: non-compact myocardiopathy, non-compact ventricle, deep trabeculae, myocardial contrast.
Introducción
La miocardiopatía no-compacta es una anomalía estructural del corazón, que se caracteriza por múltiples trabeculaciones en el miocardio ventricular, las cuales hacen continuidad con la cavidad, sin evidencia de comunicación con las arterias epicárdicas. Se acompañan de recesos ínter-trabeculares profundos (1).
Inicialmente, se describió como una miocardiopatía que afectaba a la población pediátrica, pero durante los últimos años se demostró que también ocurre en adultos (2, 3). Es una entidad con pronóstico variable desde los casos de mortalidad infantil, hasta los que cursan en forma benigna y se manifiestan por el desarrollo progresivo de insuficiencia cardiaca en la población adulta (4). En los niños se puede asociar con otras anomalías estructurales del corazón o neutropenia y alteraciones neuromusculares, como en el síndrome de Barth (5, 6).
Recientemente, el Dr. Gustavo Restrepo informó de un caso de ventrículo izquierdo no-compacto, hecho que constituyó la primera publicación de esta entidad en Colombia (7).
Su diagnóstico se basa en la demostración de las trabéculas y la alteración regional de la pared ventricular con capas no compactas.
A continuación se describen dos casos de ventrículo no-compacto en pacientes adultos mayores, en los que el uso de eco-realzador fue útil para establecer el diagnóstico.
Primer caso
Hombre de 83 años de edad, quien consultó al servicio de urgencias por presentar dolor precordial con características anginosas, de 48 horas de evolución, asociado con disnea.
Antes de este episodio era asintomático, activo y con buena capacidad para hacer ejercicio. En los antecedentes se destaca hipertensión arterial de varios años de evolución, tratada con 50 mg de metoprolol cada 12 horas. Había sufrido infarto del miocardio de la pared inferior un año antes; se demostró lesión severa de la arteria coronaria derecha, que se manejó en forma exitosa con angioplastia seguida por implante de stent y manejo médico con 75 mg de clopidogrel y 100 mg diarios de ácido acetil salicílico.
En el examen físico se encontró presión arterial 130/80 mm Hg y frecuencia cardiaca 64/min. Se auscultó un soplo sistólico de regurgitación mitral, grado II/VI. La auscultación pulmonar fue normal. Se le realizó electrocardiograma que demostró cambios compatibles con infarto evolutivo de la pared anterior, con supradesnivel del segmento ST en las derivaciones V2 a V6. Evolucionó en forma satisfactoria, como Killip I. Se realizó angiografía coronaria que demostró permeabilidad del stent de la coronaria derecha y oclusión de la arteria descendente anterior, situación que se manejó con una nueva angioplastia, con la que se logró un flujo TIMI III y se le implantó un stent medicado.
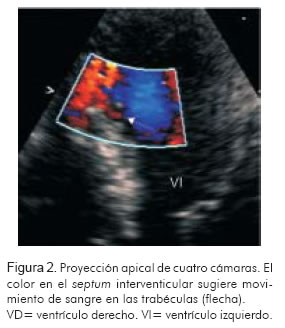
Con la finalidad de evaluar la función ventricular, se practicó ecocardiograma en el que se encontró ventrículo izquierdo de tamaño normal, con aquinesia del segmento basal de la pared inferior e hipoquinesia de los segmentos apical y medio del septum anterior. Se demostró hipertrofia de las paredes, más evidente en los segmentos apicales de la pared inferior y el septum (Figura 1). La densidad acústica de los segmentos hipertróficos no era homogénea y se encontraron zonas eco-lúcidas que correspondían con trabéculas profundas dentro del miocardio, algunas comunicadas con la cavidad ventricular izquierda. El Doppler codificado en color, demostró comunicación entre el flujo de las trabéculas y el ventrículo izquierdo (Figura 2). Por vía venosa se inyectó contraste de microburbujas de perflutren (8) (Definity®) en forma de bolo por vía venosa, con lo cual se logró muy buena opacificación del ventrículo izquierdo y definición de los bordes endocárdicos. Esto hizo evidente la comunicación entre la cavidad ventricular y las trabéculas (Figura 3). Con esos hallazgos se hizo el diagnóstico de miocardiopatía no-compacta.
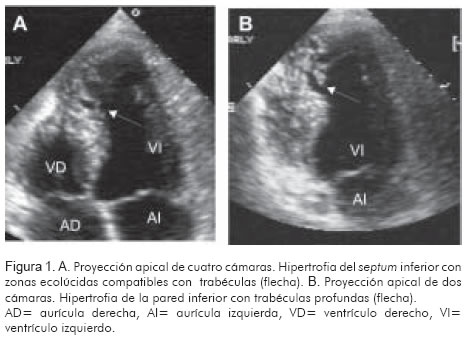
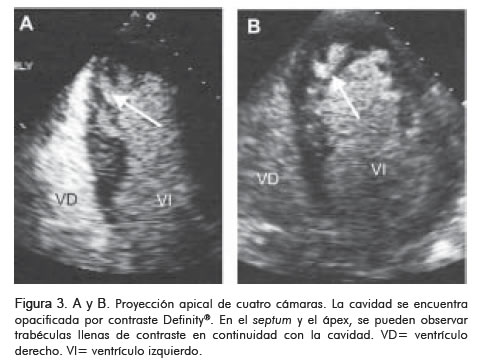
Segundo caso
Mujer negra de 58 años de edad quien consultó por presentar disnea de tres días de evolución progresiva hasta clase funcional III, seguida por dolor dorsal y precordial intermitente. Tenía antecedente de episodios de broncoespasmo y de hipertensión arterial controlada con clonidina y verapamilo. En el servicio de urgencias se encontró elevación de la presión arterial 180/100 y frecuencia cardíaca 100/min. Como datos positivos se halló aumento de la intensidad del segundo ruido cardíaco y soplo sistólico eyectivo aórtico grado III/VI; la auscultación pulmonar fue anormal por sibilancias diseminadas y escasos estertores en las bases pulmonares.
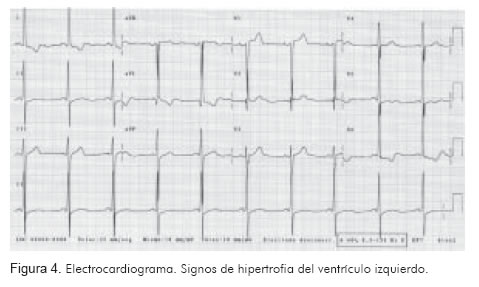
El electrocardiograma era compatible con hipertrofia del ventrículo izquierdo (Figura 4). Se inició manejo con nitroglicerina, furosemida, valsartán y clonidina, terapia respiratoria y micronebulizaciones con bromuro de ipratropio, co n loq eu controlaron en forma adecuada las cifras de tensión arterial y se logró mejoría clínica de los signos congestivos y el broncoespasmo.
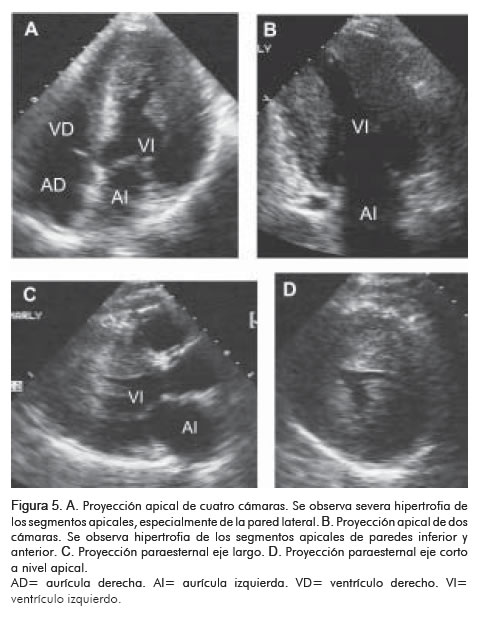
Se realizó ecocardiograma que mostró hipertrofia severa de los segmentos apicales de las paredes inferior, anterior y lateral, cambios sugestivos de miocardiopatía hipertrófica no obstructiva de predominio apical (Figura 5). Como complemento del estudio se inyectó contraste de microburbujas de perflutren (8) con el fin de delinear mejor los bordes endocárdicos. Se obtuvo muy buena opacificación de las cavidades izquierdas; como hallazgo significativo se encontró contraste en las paredes hipertróficas que sugiere la presencia de trabéculas, cambios compatibles con miocardiopatía no-compacta (Figura 6).

Discusión
Durante el desarrollo del corazón se producen trabéculas profundas en la pared de los ventrículos, que luego siguen un proceso de involución durante el primer trimestre de gestación. Con la desaparición de las trabéculas el miocardio ventricular se convierte en una estructura compacta, característica del corazón desarrollado. Si por alguna circunstancia este proceso se interrumpe, se produce miocardiopatía no-compacta con áreas de hipertrofia donde se identifican dos capas: una compacta, delgada, y otra gruesa no compacta. Se pueden afectar los dos ventrículos pero la pared del derecho se altera en menos de la mitad de los casos (9).
El diagnóstico se basa en demostrar trabéculas profundas en la pared ventricular, que están en continuidad con la cavidad ventricular. Esto se puede lograr en forma adecuada con el ecocardiograma o la tomografía computadorizada (10, 12). Es más frecuente encontrar la falla de la compactación en los segmentos apicales de las paredes inferior y lateral, aunque también se puede presentar en los segmentos mediales o en el septum interventricular (9, 13, 14). El ecocardiograma ayuda a establecer el pronóstico ya que además permite evaluar la función ventricular global y segmentaria (9, 12-14). Con el Doppler codificado en color se puede demostrar el flujo de sangre hacia los recesos dentro de la pared ventricular. Los dos pacientes son adultos mayores, uno mayor de 80 años de edad, lo que confirma que hay dos casos que cursan en forma benigna.
Utilidad de los medios de contraste en el diagnóstico
Los avances tecnológicos en la ecocardiografía han sido notables durante las dos últimas décadas, lo cual permite una mejor definición de los bordes endocárdicos. Con el desarrollo de un contraste que opacifique las cavidades izquierdas, se logran buenas imágenes, incluso en los pacientes con ventanas acústicas malas (15-18). Una de las indicaciones aprobadas para el uso de contraste, combinado con la utilización de las armónicas, es el estudio de pacientes con alteraciones anatómicas de difícil aproximación (19).
En los pacientes de este estudio se usó el eco-realzador Definity® compuesto de microburbujas de perfluoropropano, recubiertas con superficie bilipídica (8), que por tener partículas de 4 micras de diámetro cuando se inyectan por vía endovenosa atraviesan la microvasculatura pulmonar y opacifican la cavidad del ventrículo izquierdo que se resalta por un efecto indirecto de contraste entre la sangre y el miocardio adyacente, delineando los bordes.
En los dos casos es evidente la ayuda del contraste que permitió identificar las trabéculas al delinear claramente sus bordes y demostrar la continuidad del flujo sanguíneo entre la cavidad y las trabéculas, cambios que podrían pasar desapercibidos en presencia de la hipertrofia (18). El eco-realzador también ayuda a hacer más evidentes las alteraciones de la contractilidad segmentaria que se presentan en los sitios de no compactación del ventrículo.
Con todas estas ventajas esta técnica se considera comparable con la resonancia nuclear magnética, método útil en el diagnóstico y la detección de trabeculaciones en el ventrículo no-compacto, pero que en nuestro medio se considera costoso y de difícil realización (18).
Bibliografía
1. Chin TK, Perloff JK, Williams RG, et al. Isolated noncompaction of left ventricular myocardium: a study of eight cases. Circulation 1990; 82: 507-13. [ Links ]
2. Ritter M, Oechslin E, Sutsch G, et al. Isolated noncompaction of the myocardium in adults. Mayo Clin Proc 1997; 72: 26-31. [ Links ]
3. Ichida F, Tsubata S, Bowles K, et al. Novel gene mutations in patients with left ventricular noncompaction or Barth syndrome. Circulation 2001; 102: 1256-64. [ Links ]
4. Murphy RT, Thaman R, Blanes JG, et al. Natural history and familial characteristics of isolated left ventricular non compaction. Eur Heart J 2005; 25: 187-92. [ Links ]
5. Cantlay AM, Shokrollahi K, Allen JT, et al. Genetic analysis of the G4.5 gene in families with suspected Barth syndrome. J Pediatr 1999; 135: 311-315. [ Links ]
6. Stollberger C, Finsterer J, Finsterer J. Cardiologic and neurologic findings in left ventricular hypertrabeculation/non-compaction related to wall thickness, size and systolic function. Eur J Heart Fail 2005; 7 (1): 95-7. [ Links ]
7. Restrepo G, Castaño RI, Mármol A. Ventrículo izquierdo no compacto/ventrículo izquierdo hipertrabeculado. Rev Col Cardiol 2005; 12: 20-24. [ Links ]
8. Definity. Disponible en: http://www.definityimaging.com/ [ Links ]
9. Borges AC, Kivelitz D, Baumann G. Isolated left ventricular non-compaction: cardiomyopathy with homogeneous transmural and heterogeneous segmental perfusion. Heart 2003; 89 (21). [ Links ]
10. Agmon Y, Connolly HM, Olson LJ, et al. Noncompaction of the ventricular myocardium. J Am Soc Echocardiogr 1999; 12: 859-63. [ Links ]
11. Hamamichi Y, Ichida F, Hashimoto I, et al. Isolated noncompaction of the ventricular myocardium: ultrafast computed tomography and magnetic resonance imaging. Int J Cardiovasc Imaging 2001; 17: 305-14. [ Links ]
12. Stollberger C, Finsterer J, Finsterer J. Left ventricular hypertrabeculation/noncompaction. J Am Soc Echocardiogr 2004; 17 (1): 91-100. [ Links ]
13. Oechslin EN, Attenhofer Jost CH, Rojas JR, et al. Long-term follow-up of 34 adults with isolated left ventricular noncompaction: a distinct cardiomyopathy with poor prognosis. J Am Coll CArdiol 2000; 36: 493-500. [ Links ]
14. Jenni R, Oechslin E, Schnieder J, et al. Echocardiographic and pathoanatomical characteristics of isolated left ventricular non-compaction: a step towards classification as a distinct cardiomyopathy. Heart 2001; 86: 666-71. [ Links ]
15. Cohen JL, Cheirif J, Segar DS, Guillam LD, Godtdiener JS Hausnerova E, et al. Improved left ventricular border delineation and opacification with Optison (FS069) a new echocardiographic contrast agen rsults. Of phase III multicenter trial. J Am Coll Cardiol 1998; 32: 746-52. [ Links ]
16. Unger E, Shen D, Fritz T et al. Gas filled lipid bilayers as ultrasound contrast agents . Invest Radiol 1994; 29: 134-136. [ Links ]
17. Becher H, Peter BN. Contrast agents for echocardiography. Doppler examination of small vesells. In: Handbook of Contrast Echocardiography. Chapter 1. 2; Springer 2000. [ Links ]
18. Nanda NC, Kitzman DW, Dittrich HC, Hall G. Imagent improves endocardial border delineation inter-reader agreement and the accuracy of segmental wall motion assesment. Echocardiography 2003 (2): 151-61. [ Links ]
19. Ronderos RE, Boskis M,Corneli D, Cuenca G, Gutiérrez P, et al. Guías y recomendaciones para el uso de la ecocardiografía de contraste. Foro Latinoamericano de ecocardiografía de contraste. Rev Colomb Cardiol 2006; 13 (Suppl 1): 41-58. [ Links ]














