Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Col. Cardiol. vol.14 no.5 Bogota Sep./Oct. 2007
Departamento de Hemodinamia y Cardiología Intervencionista, Clínica Abood Shaio. Bogotá, DC., Colombia.
Correspondencia: Carlos E. Uribe, MD. Clínica Cardiovascular Santa María, Departamento de Hemodinámica y Cardiología Intervencionista, Calle 78B No. 75-21, Medellín, Colombia. Correo electrónico: uribemd@hotmail.com
Recibido: 02/11/06. Aprobado: 14/06/07.
El clopidogrel es uno de los antiagregantes plaquetarios que más se utiliza en la actualidad en cardiología, y su uso viene en incremento desde su introducción en la práctica clínica.
La alergia a este medicamento es rara. Como su uso es cada día más habitual y se considera esencial en la profilaxis de trombosis del stent, cuando en estos casos se presenta una reacción alérgica, el médico se enfrenta a un dilema difícil de resolver, ya que su suspenderlo en pacientes con stents medicados podría tener consecuencias catastróficas.
En este artículo se describen dos casos de hipersensibilidad al clopidogrel y se realiza una revisión de la literatura y de las opciones disponibles que existen ante la alergia a este medicamento, así como los protocolos de desensibilización al mismo.
Palabras clave: clopidogrel, alergia, exantema, neutropenia, desensibilización.
Clopidogrel is actually one of the most common used inhibitors of platelet aggregation in cardiology and its use is being increased since its introduction in the clinical practice.
Allergy to this medicine is rare. As it is now more currently used and is considered essential in the prophylaxis of stent thrombosis, when allergy supervenes, the physician faces a dilemma difficult to solve, because in these patients with medicated stents, its suspension could be catastrophic.
In this article, two cases of hypersensitivity to clopidogrel are described. Review of literature and of the available options for treating this allergy and of the protocols of desensitization to this medicine is done.
Key words: clopidogrel, allergy, exanthema, neutropenia, desensitization.
Introducción
El clopidogrel, un derivado tienopiridínico, es un antiagregante plaquetario que actúa mediante un antagonismo no competitivo del receptor de adenosín difosfato (ADP) de la plaqueta (1). En combinación con el ácido acetil salicílico, se considera como esencial en la profilaxis contra la trombosis del stent y como tratamiento adicional en la enfermedad cardiaca isquémica (1). Ambos medicamentos constituyen el actual régimen antiplaquetario durante el implante de stents coronarios; sin embargo esta combinación no es posible en algunos casos, particularmente en pacientes que presentan alergias al clopidogrel (1).
En muchos estudios se demuestra que el perfil de seguridad del clopidogrel es similar al del ácido acetil salicílico y mucho mejor tolerado que la ticlopidina, con eventos adversos inferiores al 1% (2).
A continuación se presentan dos pacientes quienes desarrollaron alergia al clopidogrel documentada y que mejoraron luego de su suspensión; además, se realiza una revisión de la literatura y de las alternativas de tratamiento disponibles.
Reporte de casos
Caso 1
Hombre de 58 años de edad, procedente de Bogotá, con antecedentes de angina inestable, a quien se le implantó un stent liberador de medicamento Cypher en la arteria coronaria derecha, sin complicaciones.
El paciente tomaba previamente medicación anti-isquémica con ácido acetil salicílico, lovastatina y metoprolol sin presentar ningún evento adverso. Se dio salida con el esquema terapéutico previo y se agregaron 75 mg/día de clopidogrel.
Tres días después consultó al servicio de urgencias de la Clínica Abood Shaio por exantema máculo-papular, que se inició en su rostro y luego comprometió el tórax y las extremidades, con prurito asociado a la ingestión de clopidogrel (Figuras 1, 2 y 3).
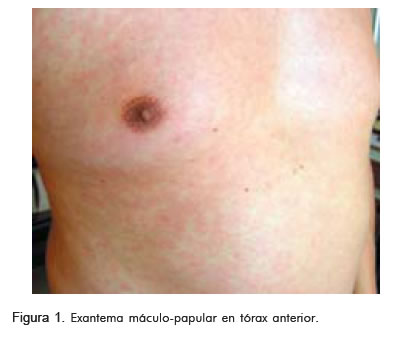
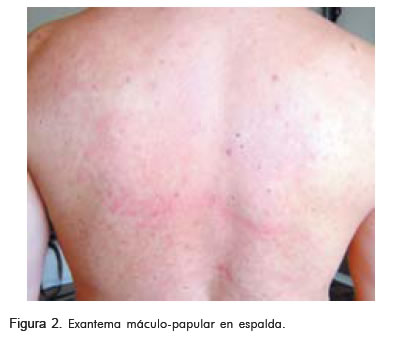
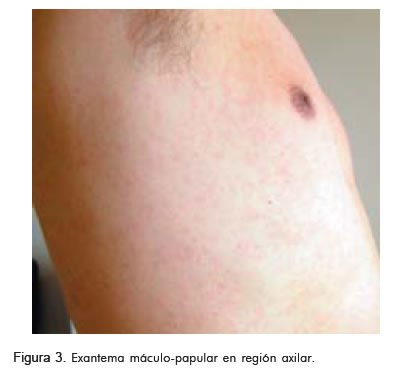
El recuento hemático inicial mostró leucopenia, neutropenia y linfocitosis (Tabla 1).
Los demás exámenes de laboratorio como creatinina y electrolitos, se encontraban dentro de los rangos normales.
Desde el ingreso a urgencias al paciente se le suspendió el clopidogrel y se continuó con ácido acetil salicílico, metoprolol, lovastatina y enoxaparina a dosis de anticoagulación.
Además, se inició tratamiento con antihistamínicos y esteroides.
Al día siguiente de suspendido el clopidogrel, el paciente refirió mejoría de los síntomas, menos prurito y disminución del exantema hasta su desaparición. Mostró completa resolución de la serie blanca en el recuento hemático posterior (Tabla 2).
En junta médica se decidió no administrar ticlopidina debido al riesgo de neutropenia subsiguiente.
Se dio de alta con dipiridamol oral, lovastatina, metoprolol y ácido acetil salicílico.
Caso 2
Hombre de 76 años de edad, con antecedentes de enfermedad coronaria severa y cirugía de revas- cularización miocárdica previa hace once años, e hipertensión arterial. Ingresó al servicio de urgencias por cuadro de angina estable clase canadiense II, por lo cual se realizó perfusión miocárdica con isonitrilos, que resultó positiva para isquemia miocárdica en la cara inferolateral (10%).
El día siguiente se realizó cateterismo, que mostró lesión severa en la arteria descendente anterior distal al puente arterial mamario izquierdo.
Se programó para implante de stent liberador de medicamento, el cual se efectuó una semana después por retraso en la autorización correspondiente.
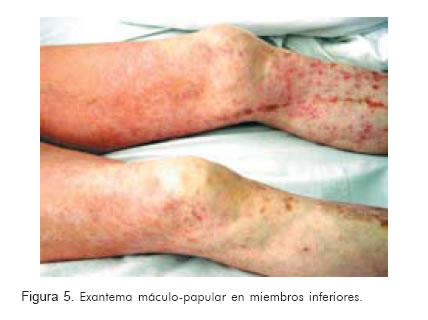
Se le administró dosis de carga de clopidogrel 600 mg vía oral, y 24 horas más tarde el paciente desarrolló exantema máculo-papular pruriginoso en tórax, espalda y miembros inferiores (Figuras 4 y 5).
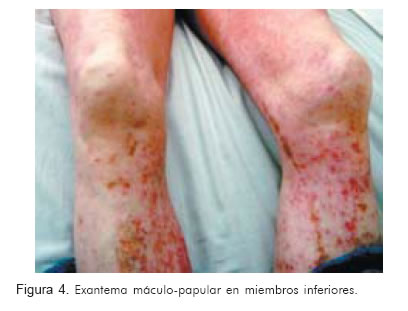
Se realizó hemograma y pruebas hepáticas el mismo día que el paciente desarrolló el exantema; éstos fueron normales (Tablas 3 y 4).
El paciente continuó con clopidogrel por tres días más, con tratamiento alterno con esteroides; sin embargo, el exantema y el prurito aumentaron en intensidad y se realizó un nuevo cuadro hemático que mostró leucopenia severa (Tabla 5).
Luego de dos días de suspendido el clopidogrel, desaparecieron el exantema y el prurito, y el cuadro hemático regresó a los rangos normales.
El paciente se presentó en junta médico-quirúrgica, en donde se recomendó no realizar tratamiento intervencionista debido al riesgo de trombosis del stent, considerando también que la isquemia en la perfusión era leve, por lo que se dio de alta con tratamiento médico con estricta vigilancia.
Discusión
El clopidogrel es uno de los medicamentos de mayor uso en cardiología, tanto en prevención primaria como secundaria, debido a los beneficios que se observan en los diferentes estudios en cuanto a la mortalidad y la disminución de los eventos isquémicos en pacientes con historia de infarto agudo del miocardio, enfermedad cerebrovascular y enfermedad arterial periférica (1, 2). Además, su uso en pacientes con infarto agudo del miocardio sin elevación del segmento ST y recientemente en infarto agudo del miocardio con elevación del ST en quienes recibieron terapia trombolitica (8, 9), ha incrementado su empleo.
En cardiología intervencionista, la terapia antiagregante dual demostró mejorar los eventos adversos relacionados con la realización de la intervención coronaria debido a la disminución de la trombosis aguda y subaguda del stent (3-7).
El clopidogrel es bien tolerado por la mayoría de los pacientes, si bien recientemente se han reportado en la literatura casos de reacciones de hipersensibilidad como exantema, angioedema y urticaria (10-13). Las reacciones de hipersensibilidad cutáneas se desarrollan en el 5% de los pacientes en tratamiento con clopidogrel (19, 20).
Debido a la creciente cantidad de pacientes con indicaciones para clopidogrel, es muy probable que los clínicos se enfrenten a este dilema cada vez con más frecuencia.
Los dos casos que aquí se describen están en el rango de “casos probables” para alergia inducida por clopidogrel, cuando se somete al puntaje de naranjo para la probabilidad de eventos adversos producidos por un medicamento (16) (Tabla 6).
Existen reportes de alergia a los stents liberadores de medicamento, incluso con síntomas sistémicos idénticos a los que aquí se describen. El mecanismo de la alergia parece relacionarse con el polímero y no con el fármaco como tal; así mismo, la posibilidad de alergia al níquel del stent, es poco probable ya que la experiencia acumulada previa con los stents convencionales no ha demostrado efectos sistémicos prolongados por alergia a ese metal (17-19).
La reacción alérgica sistémica de los stents medicados parece durar más de dos semanas como mínimo (18).
En el primer paciente la posibilidad de que esta reacción sea producida por el stent medicado con sirulimus es baja, debido a que cuando se suspendió el clopidogrel, el exantema mejoró al siguiente día. De igual forma, según los criterios de la Organización Mundial de la Salud adaptados por Nebeker y colaboradores (18) para el reporte de eventos adversos de stents medicados, la alergia debe persistir por lo menos dos semanas luego de suspender las medicaciones incriminadas como responsables, y no esperar una reacción más corta como la que se reporta con las tienopiridinas (18, 19) (Tabla 7).
En el segundo paciente el evento se correlacionó claramente con el inicio del clopidogrel, y éste no recibió stents medicados ni antes ni después de tomar la medicación. De igual forma, el exantema disminuyó rápidamente luego de suspender la medicación.
Los pacientes con alergias a las tienopiridinas usualmente presentan los síntomas dentro del día 2 al 21 de comenzada la aministración del medicamento y dura de 2 a 30 días (promedio de 5 días), incluso sin suspenderlo (21).
Para algunos autores, cuando el compromiso es únicamente en piel (aislado) y el paciente tolera el exantema, sin leucopenia, podría darse espera a que el exantema desaparezca (21). En los dos pacientes que se reportan en este trabajo, se presentó leucopenia asociada al exantema además de prurito que no fue tolerado a pesar del tratamiento con antihistamínicos y esteroides, lo que obligó a la suspensión del fármaco.
Aunque el mecanismo inmunológico preciso de la hipersensibilidad al clopidogrel no es del todo claro, la opinión de la mayoría de expertos es que ésta es mediada por IgE, o reacción de hipersensibilidad del tipo I.
Lo anterior tiene soporte en el hecho de que existen reportes en la literatura de pacientes con prueba intradérmica positiva para clopidogrel, lo que apoya la hipótesis de ser una reacción del tipo I (22, 14).
También puede ser posible que la hipersensibilidad se produzca por un metabolito del clopidogrel y no por el clopidogrel como tal (22, 14).
El manejo de los pacientes con hipersensibilidad al clopidogrel es complejo, debido a que las alternativas disponibles son limitadas y la información que existe en la literatura se basa en reportes anecdóticos de casos aislados.
Lo anterior se suma al hecho de que estos pacientes se encuentran en un riesgo elevado de presentar un evento isquémico cardiaco mayor si se intentase suspender el clopidogrel, y por ello hacen de este un problema más alarmante. En algunos estudios se reporta un incremento del riesgo de trombosis del stent en 90 veces, cuando se descontinúan en forma prematura (23).
Dentro de las alternativas disponibles como sustitución al clopidogrel, se encuentra la ticlopidina, una tienopiridina con estructura química similar al clopidogrel, del cual difiere en que éste presenta la adición de un radical carboximetil suplementario.
La desventaja de la sustitución por la ticlopidina radica en la alta incidencia de reacción cruzada con clopidogrel, la cual se demuestra en la mayoría de los pacientes que se reportan en la literatura, en donde el cambio a ésta no mejoró la reacción, y finalmente terminaba sustituyéndose por otro tipo de antiplaquetario (10-13, 15, 22).
Debido a que en una proporción importante de pacientes con alergia al clopidogrel se presenta neutropenia, a menudo no es posible hacer el cambio a este medicamento, como es el caso de los dos pacientes que aquí se exponen.
Para la mayoría de autores, si no existe leucopenia, es una primera opción, pero debe hacerse una estricta vigilancia al paciente debido a la alta incidencia de reacción cruzada y de reacciones adversas de la ticlopidina (10, 15).
Algunos proponen administrar otros antiplaquetarios alternos, con efectividad poco probada y evidencia aun más escasa; éstos son el dipiridamol a dosis de 75 mg tres veces al día, o el antiplaquetario cilostazol 100 mg cada 12 horas (24). Sin embargo, no son tan recomendadas por la falta de evidencia y las dudas en cuanto a su efectividad en comparación con la la terapia antiplaquetaria dual tradicional, frente a la trombosis del stent (24).
No se recomienda el uso de warfarina como sustitución al clopidogrel , debido a la evidencia que demuestra la inferioridad de este régimen cuando se compara con la terapia antiplaquetaria dual, y la casi mínima diferencia cuando se compara con el ácido acetil salicílico solo (7, 22).
Con el advenimiento de los stents medicados, en donde la trombosis aguda y subaguda es todavía más crítica que con los stents convencionales, se recomienda cada vez más la terapia de desensibilización al clopidogrel, similar a lo que se realiza con las penicilinas o el ácido acetil salicílico. Las tasas de éxito con este método van desde el 70% al 90% (15).
El mecanismo de acción de la desensibilización se da por la inducción de un estado de no respuesta o inducción de refractariedad de los mastocitos al estímulo antígeno-anticuerpo en la membrana. De modo que a pesar de que existen complejos antígeno-anticuerpo adheridos, los receptores de IgE en la membrana del mastocito, no existe una degranulación como tal (15, 22).
Se exponen dos protocolos en los cuales se emplean dosis crecientes de clopidogrel, preparadas previamente por un farmaceuta en solución acuosa y polvo de clopidogrel (15, 22).
El primero fue propuesto por Camara y colaboradores (15); se empleó en tres pacientes, con dosis crecientes cada 30 minutos, y tomó ocho horas en completarse. Y el segundo, el de Walter y colaboradores (22), en el cual se incluyeron ocho pacientes con dosis cada 15 minutos, que tomó tres horas (Tablas 8 y 9).


Idealmente, los pacientes deben estar en una unidad de cuidado intensivo vigilada, con disponibilidad de todos los fármacos para tratar una anafilaxia y bajo supervisión de un alergólogo (22). También se debe considerar la firma de un consentimiento escrito antes de iniciar el protocolo (15).
Los beta-bloqueadores se deben suspender antes de intentar la desensibilización, debido a que incrementa la síntesis de mastocitos y la liberación de histamina. Los beta-bloqueadores son los principales factores de riesgo de muerte cuando se desarrolla anafilaxia producida por la inmunoterapia con alergenos (15, 22). Si la anafilaxia se desencadena, es más difícil de reversar en presencia de beta-boquedores (15).
El protocolo de desensibilización está contraindicado si hay historia de síndrome de Steven-Johnson, dermatitis exfoliativa o necrólisis epidérmica tóxica (15, 22).
Es importante saber que una vez se haya desensibilizado, si el paciente suspende el medicamento por más de 48 horas, el estado de desensibilización se pierde y es preciso volver a iniciar el esquema de desensibilización (15, 22). Es básico, entonces, hacer énfasis en la adherencia al tratamiento antes de someterse al protocolo de desensibilización.
Conclusión
El paciente con alergia al clopidogrel continúa siendo un reto en la actualidad. Cada vez más se proponen los protocolos de desensibilización debido a que no existen alternativas lo suficientemente probadas para reemplazar al clopidogrel como antiplaquetario y evitar la trombosis del stent. Lo anterior es de especial importancia por el advenimiento actual de los stents medicados en donde la trombosis es un factor más crítico que con los stents convencionales.
Bibliografía
1. Jarvis B, Simpson K. Clopidogrel: a review of its use in the prevention of atherothrombosis. Drugs 2000; 60: 347-377. [ Links ]
2. CAPRIE Steering Committee. A randomized, blinded trial of Clopidogrel versus Aspirin in Patients at risk of Ischemic Events (CAPRIE). Lancet 1996; 348: 1329-1339. [ Links ]
3. Moussa I, Oetgen M, Roubin G, Colombo A, Wang X, Iyer R, et al. Effectiveness of clopidogrel and aspirin versus ticlopidine and aspirin in preventing stent thrombosis after coronary stent implantation. Circulation 1999; 99: 2364-6. [ Links ]
4. 4. Wang X, Oetgen M, Moussa I, Maida R, Kreps E, Iyer S, et al. The effectiveness of the combination of Plavix and aspirin versus Ticlid and aspirin after coronary stent implantation. Abstract TCT-48. Am J Card 1998; 82 (suppl. 7A): 19S. [ Links ]
5. Jauahr R, Savino S, Deutsch E, Shaknovich A, Parikh M, Shannon T, et al. Aspirin and clopidogrel combination therapy in coronary stenting: a prospective registry. Abstract TCT-262. Am J Card 1998; 82 (suppl. 7A): 96S. [ Links ]
6. Schomig A, Neumann FJ, Kastrati A et al. A randomised comparison of antiplatelet and anticoagulant therapy after the placement of coronary-artery stents. N Engl J Med 1996; 334: 1084-1089. [ Links ]
7. Leon MB, Baim DS, Popma JJ et al. A clinical trial comparing three antithrombotic-drug regimens after coronary-artery stenting. N Engl J Med 1998; 339: 1665-1671. [ Links ]
8. Yusuf S, Zhao F, Mehta SR, et al. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation. N Engl J Med 2001; 345: 494-502. [ Links ]
9. Sabatine MS, Cannon CP, Gibson CM, et al. Addition of clopidogrel to aspirin and fibrinolytic therapy for myocardial infarction with ST-segment elevation. N Engl J Med 2005; 352: 1179-1789. [ Links ]
10. Khambekar SK, Kovac J, Gershlick AH. Clopidogrel induced urticarial rash in a patient with left main stem percutaneous coronary intervention: Management issues. Heart 2004; 90: e14. [ Links ]
11. Sarrot-Reynauld F, Bouillet L, Bourrain JL. Severe hypersensitivity associated with clopidogrel. Ann Intern Med 2001; 135: 305-306. [ Links ]
12. Fischer TC, Worm M, Groneberg DA. Clopidogrel-associated angioedema. Am J Med 2003; 114: 77-78. [ Links ]
13. Gowda RM, Misra D, Khan IA. Hypersensitivity skin rash: an adverse drug reaction to clopidogrel loading dose. Int J Cardiol 2004; 95: 333. [ Links ]
14. Vigo PG, MacDowell AL, Wedner HJ. Successful desensitization with clopidogrel after a positive skin test. Ann Allergy Asthma Immunol 2005; 94: 132. [ Links ]
15. Camara MG, Almeda FQ. Clopidogrel (Plavix) desensitization: A case series. Catheter Cardiovasc Interv 2005; 65: 525-527. [ Links ]
16. Naranjo CA, Busto U, Sellers M et al. Method for estimating the probability of adverse drug reactions. Clin Pharmacol Ther 1981; 30: 239-45. [ Links ]
17. van der Giessen WJ, Lincoff AM, Schwartz RS, et al. Marked inflammatory sequelae to implantation of biodegradable and nonbiodegradable polymers in porcine coronary arteries. Circulation 1996; 94: 1690-7. [ Links ]
18. Nebeker JR, Virmani R, Bennett CL et al, Hypersensitivity cases associated with drug-eluting coronary stents: a review of available cases from the Research on Adverse Drug Events and Reports (RADAR) project. J Am Coll Cardiol 2006; 47 (1): 175-81. [ Links ]
19. Azarbal B, Currier JW. Allergic reactions after the implantation of drug-eluting stents: is it the pill or the polymer? J Am Coll Cardiol 2006; 47 (1): 182-3. [ Links ]
20. Mosby’s Drug Consult. St. Louis, MO: Elsevier Inc., 2004. [ Links ]
21. Yosipovitch G, Rechavia E, Feinmesser M. et al. Adverse cutaneous reactions to ticlopidine in patients with coronary stents, J Am Acad Dermatol 1999; 41 (3 Pt 1): 473-6. [ Links ]
22. Walker NE, Fasano MB, Horwitz PA. Desensitization for the management of clopidogrel hypersensitivity: initial clinical experience. J Invasive Cardiol 2006; 18 (7): 341-4. [ Links ]
23. Iakovou I, Schmidt T, Bonizzoni E, et al. Incidence, predictors, and outcome of thrombosis after successful implantation of drug-eluting stents. JAMA 2005; 293: 2126-30. [ Links ]
24. Spinler SA. Therapeutic Dilemmas with Clopidogrel, University of Wisconsin Continuing Education Program, Lecture at the 20th. Annual Pharmacists Invitational Conference on Antithrombotic Therapy (PICAT), in Las Vegas, NV, on December 3, 2005. [ Links ]














